Синдром бледного пятна у новорожденных

Симптом белого пятна наблюдается при асфиксии у новорожденных, а также при сильных шоковых состояниях. Обнаружил это свойство еще в 1901 году исследователь невропатолог Мантейфель. Вслед за ним симптом детально описали в своих трудах Лайгнель и Левастин в 1924 г.
Симптом часто служит признаком облитерирующего эндартериита или нейроинтоксикации. При шоковых состояниях, острой недостаточности кислорода, белое пятно может держаться на лбу или на пальце пострадавшего более 20 секунд.
Что такое?
Симптом Мантейфеля, или еще по-другому — симптом белого пятна, свидетельствует о недостатке кровообращения в капиллярах нижних и верхних конечностей, обусловленном проблемами с сердцем или недостатке кислорода.
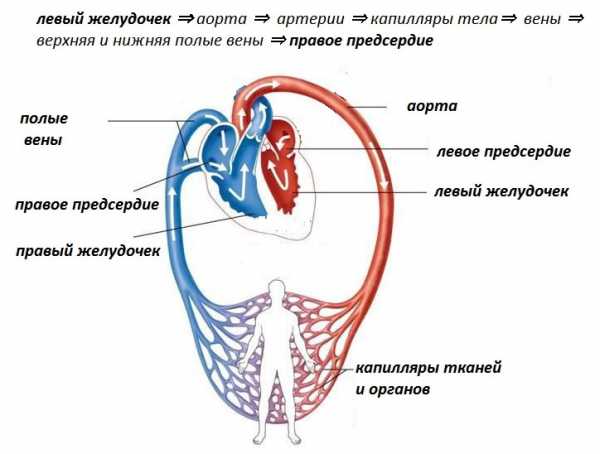
Наблюдается при шоковых состояниях в связи с кровопотерей. На пальце руки в середине ногтевого ложа при нажатии на конец ногтя будет наблюдаться расширение и сужения четкого белого пятна. Такое же пятно будет на стопах возле пальцев ног при нажатии пальцем на кожу. Положительный симптом определяется в том случае, если пятно держится не менее 3 секунд.
Почему пятно держится, не уходит моментально после нажатия? Это происходит вследствие повышенной возбудимости автономной нервной системы при шоке.
Симптом белого пятна при удушье
Иногда при родах случаются осложнения: обвитие плода пуповиной, неправильное предлежание или другие причины. Такие случайности при родах приводят к тому, что ребенку недостает кислорода и он рождается с асфиксией. При этом дыхание и сердцебиение могут вовсе отсутствовать, или дыхание оказывается прерывистым и непостоянным.
Насколько серьезно удушье новорожденного показывает шкала Апгар — это общая оценка новорожденного в первую минуту его жизни. Исходя из тех симптомов, которые описаны в таблице, врачи могут дифференцировать слабую, среднюю и тяжелую степень асфиксии новорожденного.

Синдром белого пятна присутствует при тяжелой и средней тяжести удушья. В течение нескольких секунд после надавливания на пятку, пятно не уходит. Если при этом дыхание крайне слабое, биение сердца отсутствует, неонатолог должен предпринять срочные меры по восстановлению дыхания и сердечного ритма.
При своевременной помощи ребенок быстро восстанавливает дыхательную функцию. Однако нужно провести некоторые исследования и выяснить, не начались ли повреждения тканей мозга от недостатка кислорода.
Признаки удушья
Гипоксия (от греческого) — недостаток кислорода (древнегреч. ὑπό — внизу + греч. οξογόνο — кислород). В народе говорят — удушье. Оно случается у детей и взрослых людей, например, при отравлении угарным газом. Следующие признаки могут свидетельствовать об удушье:
- Посинение кожи.
- Слабость.
- Головокружение.
- Головная боль.
- Возможна тошнота.
- Симптом белого пятна.
Из-за недостатка воздуха в крови сразу страдают капилляры на конечностях. Один из характерных признаков гипоксии изучаемое проявление длительностью в 3 секунды. Давление нужно оказать на основание пальцев стопы 1–3, и удерживать около 2–3 секунд.
Асфиксия новорожденного ребенка МКБ 10
Согласно международному коду МКБ, тяжелая асфиксия новорожденных кодируется шифром Р 21. Сердцебиение менее 100 ударов в минуту.
Если асфиксия легкая, и симптом белого пятна у новорожденного отсутствует, то врач вовсе может не писать в карту ребенка этот диагноз и никаких особенных мер не предпринимать.
Шоковые состояния
При шоковых состояниях вследствие тяжелых переломов, ножевых ран и кровопотерь, связанных с ранением, нужно обязательно проверить симптом белого пятна. Если он есть, значит, организм уже потерял много крови и испытывает недостаток питательных веществ и кислорода. При шоке 3 степени количество кровопотери достигает 50 %, а общее ЧСС — 130–140 уд. в минуту.
Любой шок протекает в 2 фазах. Начинается шоковая реакция с эректильной фазы, — когда нарастает психомоторное возбуждение. Затем идет торпидная фаза, когда давление постепенно падает. Симптом белого пятна в норме — это буквально пару секунд. Если отметина сохраняется дольше 5 секунд, значит, начинается вторая фаза с падением сердечного выброса и побледнеем кожного покрова.
Шок, вызванный инфарктом, или кардиогенный шок, приводит к резкому снижению сердечного выброса крови. Это приводит к гипоксии и в 90 % случаев к моментальной смерти.
При шоке необходима квалифицированная первая помощь больному. Его кожа становится влажной, холодной из-за снижения температуры, приобретает необычный мраморный оттенок. Давление резко падает и человек теряет сознание. Симптом белого пятна при шоке, вызванном инфарктом, бесполезно проверять.
Проявление при нейроинтоксикации
Нейроинтоксикация из-за отравлений или вследствие инфекции, также будет стрессом для сердца. Симптом белого пятна при шоке 3 степени также будет наблюдаться. Кроме того, будут наличествовать другие яркие симптомы:
- спутанность сознания;
- сниженная температура;
- сбитый синусовый ритм сердца — брадикардия;
- парез кишечника;
- цианоз кожи.
Первая помощь при выраженной интоксикации — это вызвать рвоту. И срочно позвонить в скорую помощь.
Источник
В ткани поступает недостаточное количество кислорода и нутриентов, и не все продукты жизнедеятельности из них выводятся.
.
Перфузия тканей зависит в основном от комбинации 3 факторов:
- сердечного выброса;
- системного сосудистого сопротивления;
- способности крови доставлять метаболические субстраты в ткани и удалять продукты обмена.
На ударный объем влияют 3 переменные:
- преднагрузка — отражает длину волокон миокарда в конце диастолы;
- постнагрузка — показывает сопротивление системных и легочных сосудов и клапанов, которое преодолевает миокард во время систолы. Снижение постнагрузки повышает ударный объем, если остальные переменные остаются постоянными;
- сократимость — является полуколичественной мерой функции желудочков. Повышение сократимости увеличивает ударный объем, если пред- и постнагрузка не меняются.
Все переменные зависят от изменения ОЦК, назначения инотропов и вазопрессоров. У новорожденного сердечный выброс будет в большей степени зависеть от ЧСС, чем от ударного объема, так как сократительные возможности миокарда ограничены.
Причины шока у новорожденных детей
Основные виды шока, причины и последствия
| Вид шока | Причины | Последствия |
|---|---|---|
| Гиповолемический |
| Снижение ОЦК и неадекватный венозный приток к сердцу |
| Распределительный |
| Неадекватны: сосудистый тонус, эффективный внутри-сосудистый объем и венозный приток к сердцу |
| Кардиогенный |
| Снижена сократительная способность миокарда |
Организм включает следующие основные компенсаторные механизмы для попытки нормализовать тканевую перфузию:
- Барорецепторные рефлексы.Стимулируются снижением вагального тонуса: повышается ЧСС и снижается сопротивление сосудов миокарда (повышается доставка кислорода миокарду). Также стимулируются повышением симпатического тонуса: вазоконстрикция и сокращение резервуаров циркулирующей крови (кожа, скелетная мускулатура) в попытке увеличить ОЦК.
- Хеморецепторы. Расположены в периферических тканях, чувствительны к гипоксии. При стимуляции вызывают вазоконстрикцию и стимулируют дыхательные центры в попытке поддержать кислотно-основной баланс.
- Церебральный вазомоторный центр. Стимулируется ишемией мозга и вызывает стимуляцию симпатической нервной системы. Повышается выброс катехоламинов.
- Выброс эндогенных вазоконстрикторов: адреналина, норадреналина, ангиотензина, вазопрессина.
- Задержка натрия и воды с целью повысить ОЦК.
Симптомы и признаки шока у новорожденных детей
- Тахи- или брадикардия, тахипноэ, апноэ, холодные конечности.
- Респираторный дистресс, снижение SaO2, постепенное увеличение потребности в кислороде.
- Нарушение сознания (любое изменение уровня сознания может быть связано с нарушением перфузии мозга).
- Уменьшение диуреза.
- Сниженная пульсация периферических артерий, уменьшение пульсового давления.
- Артериальная гипотензия (возможны гипотензия без шока и шок без гипотензии).
Признаки, характерные для различных видов шока
| Вид шока | Признаки |
|---|---|
| Гиповолемический |
|
| Кардиогенный |
|
| Септический |
|
Диагностика шока у новорожденных детей
Шок является клиническим диагнозом. Для его постановки необходимы как данные физикального осмотра (уровень сознания, пульсация периферических артерий и т.д.), гемодинамические переменные, так и метаболические параметры (дефицит оснований, лактат, глюкоза и т.д.), которые отражают современный подход к диагностике шока и показывают адекватность терапии. Первыми признаками шока чаще всего являются большой (нарастающий) дефицит оснований и сниженный диурез.
Обследование
- Инвазивный или неинвазивный мониторинг АД. Лучше использовать показатель АДср, так как на его величину меньше влияют артефакты измерения.
- КОС в анализах артериальной крови. Дефицит оснований дает приблизительную оценку гипоперфузии тканей. BE: -2-5 ммоль/л легкая степень, -6-15 ммоль/л — средняя, ниже -15 ммоль/л — тяжелая.
- Клинический анализ крови, посевы крови.
- Рентгенография органов грудной клетки. Следует оценить размеры сердца, патологию легких, положение ЭТТ, артериального и венозных катетеров.
- ЭхоКГ. Визуализирует АП, показывает направление шунта: праволевый (ПЛГ), левоправый (ОАП). Возможна оценка преднагрузки и сердечного выброса. Раннее обследование с помощью ЭхоКГ должно быть обязательным у больных в состоянии шока.
- Лактат артериальной крови. Повышение концентрации лактата связывают с анаэробным гликолизом. Уровень более 3—4 ммоль/л считают маркером тканевой гипоперфузии. У гемодинамически стабильного больного без клинически очевидной гипоперфузии небольшая гиперлактатемия отражает, скорее, изменения в клиренсе лактата, чем гипоксию клеток. На клиренс лактата влияет введение адреналина (лактат растет).
- УЗИ головного мозга (диагностика внутричерепного кровоизлияния, отека мозга).
- Клинические показатели регионарной перфузии: скорость диуреза, уровень сознания, илеус, мальабсорбция и др.
- Электролиты (К, Na, ионизированный Са, Mg), глюкоза сыворотки крови.
- По показаниям: концентрация мочевины, креатинина, трансаминаз, билирубина, показатели коагуляции и др.
Мониторинг
- Температура тела.
- Пульсоксиметрия.
- Постоянная ЭКГ. Сердечный выброс может снижаться вследствие экстремальной тахикардии, брадикардии и любой аритмии с потерей синхронности работы предсердий и желудочков.
- КОС. В начале терапии, чтобы оценить ее эффективность, требуется частое определение КОС (каждые 1-2 часа). В этих обстоятельствах взятие крови на анализ КОС из крупной вены кажется более предпочтительным, чем многократные капиллярные исследования при плохой периферической перфузии.
- Почасовой (ежечасный) диурез.
- АД инвазивное (пупочная или периферическая артерия) или неинвазивное. Прямое АД: постоянное, быстрое и более точное измерение АД.
- ЦВД.
- ЭхоКГ.
- SvO2. Показатели SvO2 будут зависеть от сердечного выброса, потребления кислорода тканями, концентрации гемоглобина и SaO2. Нормальные показатели: 65-80%.
- Концентрация лактата в артериальной крови. Высокая концентрация лактата, сохраняющаяся через 12 ч после начала реанимационных мероприятий, отражает высокий риск развития полиорганной недостаточности. Повышение уровня лактата, несмотря на проводимое лечение, — показатель неадекватности терапии или необратимости состояния.
- Глюкоза и ионизированный кальций.
Лечение шока у новорожденных детей
Предположив, что у больного шок, необходимо начать лечебные мероприятия как можно быстрее. Каждый дополнительный час шока у детей увеличивает смертность более чем в 2 раза. Задачей интенсивной терапии является необходимость в течение нескольких часов достичь следующих показателей:
- симптом «белого пятна» <2 с;
- нормальный пульс с отсутствием разницы между центральным и периферическим пульсом;
- диурез >1 мл/кг/ч;
- теплые конечности;
- повышение уровня сознания;
- АД, нормальное для гестационного возраста;
- разница в SaO2 пре- и постдуктальной крови менее 5%;
- SaO2=95%;
- нормальная концентрация глюкозы и кальция;
- снижение уровня лактата и повышение BE.
Предпочтительные сосудистые доступы у детей первых суток жизни для контроля гемодинамики и лабораторных показателей: центральный внутривенный (пупочная вена), артериальный (пупочная артерия).
Гипотензия и шоку детей с экстремально низкой массой тела при рождении
Недоношенные новорожденные имеют некоторые физиологические особенности, которые следует учитывать при проведении терапии шока:
- Наличие шунта через ОАП.
- Высокая ЧСС в покое, что ограничивает способность повышения сердечного выброса путем увеличения ЧСС.
- Миокард у недоношенных детей очень чувствителен к повышению постнагрузки, и при увеличении сосудистого сопротивления сократимость быстро снижается.
- У недоношенного ребенка может быть сниженное количество адренергических рецепторов в миокарде и хуже иннервация, и, таким образом, возможно нарушение ответа на инотропную поддержку.
- Миокард имеет меньше митохондрий, сниженные энергетические запасы, незрелую саркоплазматическую сеть и относительно большее количество соединительной ткани. Все эти изменения нарушают сократимость и ответ на инотропную поддержку.
Сами по себе низкие показатели АД без признаков плохой перфузии тканей не нуждаются в коррекции.
Если вы заподозрили у больного с ЭНМТ или ОНМТ шок, то терапия должна назначаться в зависимости от лежащих в основе физиологических изменений. Необходимо учитывать следующие факторы: гестационный и постнатальный возраст, показатели работы сердечно-сосудистой системы (сердечный выброс, системный кровоток) и сопутствующую патологию. Раннее проведение ЭхоКГ может значительно облегчить диагностический процесс, обеспечивая следующую информацию: наличие, размер и направление шунта через АП, наличие легочной гипертензии, оценку сократимости миокарда, адекватность венозного притока и измерение сердечного выброса или системного кровотока. Также следует учитывать наличие ОАП, гиповолемию от потери крови или жидкости, пневмоторакс, высокое MAP, возможные сепсис и недостаточность надпочечников. Терапевтический выбор включает в себя объемную нагрузку, инотропы+вазопрессоры, гидрокортизон или дексаметазон.
Шок без гипотензии
У новорожденного с признаками шока, но с нормальными показателями АД терапия должна быть направлена на увеличение сердечного выброса и одновременное снижение системного и легочного сосудистого сопротивления. Вероятно, для этой цели лучше подойдет добутамин с возможной альтернативой в виде низкой дозы адреналина. Некоторые новорожденные с подобным гемодинамическим профилем могут иметь ПЛГ и снижение легочного сосудистого сопротивления, и ингаляция NO может улучшить функцию правого желудочка. Если высока вероятность сепсиса, рекомендуется введение болюса жидкости, возможно, после назначения добутамина или низкой дозы адреналина.
Дифференциальная диагностика: врожденные нарушения метаболизма могут приводить к гипераммониемии или гипогликемии и симулировать шок. Необходимо выполнить определенные тесты, чтобы исключить эти состояния.
- Оцените материал
- Прочитано 3088 раз
- Грудное вскармливание

Оптимальной пищей для новорожденного ребенка является материнское молоко…
- Здоровье ребенка

Здоровье с самых первых дней после рождения сильно влияет на всю дальнейшую жизнь нового человека…
- Питание детей до года

Когда дело доходит до кормления, на здравый смысл рассчитывать не приходится…
- Уход за новорожденным

Впервые увидев своего ребенка, вы можете быть немного ошеломлены предстоящим уходом за ним.…
- Проблемы со сном у ребенка

Большинство родителей впадают в панику, и небезосновательно, при одной мысли о том, что придется учить ребенка крепко спать всю ночь…
Источник
«Симптом белого пятна» — сохраняющееся на тыльной поверхности кисти или на лбу более 20 с бледное пятно после надавливания пальцем — является одним из симптомов декомпенсации периферического кровотока и метаболического ацидоза. «Гипостазы» в отлогих местах туловища ребенка свидетельствуют о тяжелом «парезе» терминального сосудистого русла и полной его декомпенсации.
Помимо перечисленных признаков, в экстренной ситуации приходится сталкиваться с бледно-серым оттенком кожных покровов, который обычно типичен для заболеваний с бактериальной интоксикацией. Окраску кожных покровов обязательно следует сопоставлять с температурой тела, так как это помогает оценить тяжесть лихорадки и ее прогностическое значение.
Повышение температуры тела, сочетающееся с розовой, гиперемированной, горячей на ощупь кожей, обычно протекает благоприятно и не требует экстренной терапии. В то же время врача должна чрезвычайно насторожить лихорадка, сопровождающаяся бледной и холодной кожей.
Эта так называемая «бледная гипертермия» требует немедленного лечения. Ссадины и гематомы нередко несут информацию о повреждениях внутренних органов, с которыми они могут сочетаться. В частности, при разрывах печени или селезенки часто имеются ссадины в правом или левом подреберье, а при повреждении почек — в поясничных областях. При выявлении сыпи необходимо оценить ее характер, преимущественную локализацию и скорость распространения.
Следует дифференцировать аллергические, геморрагические и инфекционные экзантемы. Прогностически наиболее неблагоприятна мелкоточечная геморрагическая сыпь при менингококкемии, локализующаяся в области внутренних поверхностей бедер и в нижней трети передней брюшной стенки. Эту сыпь необходимо искать целенаправленно при гипертермии неясного генеза, особенно при ее сочетании с вялостью и заторможенностью на фоне тахикардии и артериальной гипотензии.
«Неотложная помощь в педиатрии», Э.К.Цыбулькин
При токсической пневмонии парез кишечника сочетается с симптомами тяжелой гипоксии, и ограниченная подвижность диафрагмы также способствует нарастанию кислородной недостаточности. В отличие от пневмонии, при первичном перитоните признаков гипоксии нет, но у ребенка болезненный живот, отек локализуется в лобковой области. Здесь же имеется гиперемия кожи. Если ребенок беспокоен, сучит ногами, то следует проверить, нет ли у…
Врач неотложной помощи не занимается непосредственно госпитализацией больного. При ее необходимости в зависимости от тяжести состояния ребенка он вызывает санитарный транспорт, оставляя направление на стационарное лечение, или скорую помощь, обеспечивая тем самым транспортировку в сопровождении врача. При наличии у больного декомпенсации витальных функций педиатр неотложной помощи должен начать первичную терапию и одновременно вызвать специализированную бригаду…
Их пальпация необходима при травмах и подозрении на воспалительный процесс для выявления локальной болезненности, свидетельствующей о повреждении. Верхние и нижние конечности. Осмотр конечностей имеет значение у детей с травмой. Следует оценить положение конечности, наличие ее деформации и сохранность активных движений. Окончательно диагноз помогает сформулировать пальпация, которая дает возможность выявить локальную болезненность, крепитацию костных отломков и…
Можно предполагать, что введение угрозометрического принципа диспетчерской сортировки вызовов сможет существенно уменьшить потребности в более дорогом уровне помощи, каким является специализированная педиатрическая «скорая». Медицинский персонал педиатрических бригад комплектуют из врачей, прошедших интернатуру педиатра скорой помощи или получивших первичную специализацию по анестезиологии-реаниматологии. Фельдшера должны иметь специальность анестезистов. Подобный подбор кадров, наряду с соответствующим оборудованием машины, позволяет…
Физикальное обследование больного должно завершаться формулировкой диагноза, включающего характеристику заболевания как по нозологии, так и по степени тяжести. В условиях экстренной диагностики догоспитального этапа на первое место выходит определение тяжести угрожающего состояния и ведущего патологического синдрома. Это связано с тем, что тяжесть угрожающего состояния диктует необходимость экстренных лечебно-тактических решений и степень их неотложности, а тяжесть…
Источник
