Синдром бадда киари по мкб
Рубрика МКБ-10: I82.0
МКБ-10 / I00-I99 КЛАСС IX Болезни системы кровообращения / I80-I89 Болезни вен, лимфатических сосудов и лимфатических узлов, не классифицированные в других рубриках / I82 Эмболия и тромбоз других вен
Определение и общие сведения[править]
Синдром Бадда-Киари
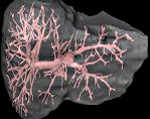
Синдром Бадда-Киари вызывается обструкцией венозного оттока печени с вовлечением печеночных вен или терминального сегмента нижней полой вены.
Распространенность остается в значительной степени неизвестной, по оценкам она варьирует от 1/50 000 до 1/100 000.
Этиология и патогенез[править]
Комбинация факторов приводят к восприимчивости к венозному тромбозу: первичные миелопролиферативные синдромы (присутствующие в 50% случаев), тромбофилия фактора V Лейдена, дефицит протеина С, антифосфолипидный синдром, болезнь Бехчета, пароксизмальная ночная гемоглобинурия, использование оральных контрацептивов и воспалительный колит.
Клинические проявления[править]
Возможны различные клинические проявления: острые боли в животе, вздутие живота, фульминантная острая или же хроническая печёночная недостаточность и др. При КТ зачастую выявляют аномальную перфузию, причину которой трудно объяснить. Порой это приводит к постановке ошибочного диагноза, например запущенного опухолевого поражения печени. Единственный специфический признак синдрома — компенсаторная гипертрофия хвостатой доли печени, обусловленная тем, что венозный отток из доли осуществляется отдельно от трёх главных печёночных вен. Такая особенность анатомии фактически сохраняет жизнь пациенту, однако увеличение давления в доле может спровоцировать развитие тромбоза полой вены, что и возникает у некоторых больных. У большинства пациентов обнаруживают тромбофилию той или иной степени выраженности, в связи с чем им необходима консультация гематолога. Учитывая пожизненный риск развития тромбозов, таким больным показано долговременное назначение антикоагулянтов.
Острый синдром Бадда-Киари
Первые признаки острого синдрома Бадда-Киари — боли и вздутие живота.
Хронический синдром Бадда-Киари
У многих пациентов синдром проявляется значительным асцитом и выраженным фиброзом, реже — циррозом печени. Характерно, что у некоторых больных признаки окклюзии печёночных вен возникают постепенно или вообще отсутствуют до тех пор, пока не закроется просвет второй или третьей печёночной вены
Синдром Бадда-Киари: Диагностика[править]
Синдром может быть заподозрен во время ультразвукового исследования, когда невозможно определить фазность кровотока в печёночных венах. При обнаружении указанных признаков пациента необходимо направить в специализированный центр, где проводят венографию и вмешательства под рентгенологическим контролем.
Дифференциальный диагноз[править]
Синдром Бадда-Киари: Лечение[править]
В случае небольшого по протяжённости стеноза (окклюзии) печёночных вен и/или нижней полой вены выполняют баллонную дилатацию поражённого участка. Простейший и наиболее предпочтительный метод — баллонная дилатация через трансюгулярный или трансфеморальный доступ . Если осуществить доступ через полую вену невозможно, но периферический сегмент печёночной вены открыт, используют чрескожный чреспечёночный доступ, проходя за область окклюзии. При окклюзии или стенозе нижней полой вены возможно проведение баллонного дилататора больших размеров или раздувание двойного баллонного дилататора, одну из частей которого вводят в бедренную вену, а другую — в ярёмную. Если диаметр просвета сегмента печёночной вены после баллонной дилатации недостаточен, для сохранения проходимости сосуда устанавливают металлический стент.
Перечисленные методы используют для восстановления проходимости хотя бы одной из основных печёночных вен. Отток по печёночным венам более физиологичен и, следовательно, предпочтительнее, чем отток крови по шунту, что подтверждено данными нерандомизированного исследования по сравнению выживаемости пациентов после ангиопластики и шунтирования. Существует вероятность, что в данном исследовании у пациентов, которым выполнено хирургическое шунтирование, объём поражения был исходно больше, либо операции уже предшествовала неудачная попытка баллонной дилатации.
В ряде случаев оправдан дополнительный медикаментозный тромболизис, особенно если острый тромбоз осложняет удачно проведённую процедуру реканализации вены. Об успешном применении системного тромболизиса в качестве монотерапии при синдроме Бадда-Киари сообщают немногие авторы. Роль тромболизиса в лечении синдрома Бадда-Киари определена недавно.
Отбор пациентов для шунтирования — непростая задача. Наш опыт подсказывает, что у больных с ранним появлением желтухи высок риск декомпенсации функций печени, поэтому их следует рассматривать как кандидатов на трансплантацию. Срочная пересадка печени — единственная возможность спасения жизни при фульминантной печёночной недостаточности. Несмотря на высокую эффективность трансплантации, остаётся некоторая вероятность рецидива, поэтому целесообразно длительное применение антикоагулянтов.
При хроническом синдроме Бадда-Киари оправдано рентгенхирургическое восстановление кровотока. Присоединение желтухи служит неблагоприятным прогностическим признаком; в этом случае показана трансплантация печени. При доступных для манипуляций печёночных венах оправданы и баллонная дилатация, и ТВПШ (трансюгулярное внутрипеченочное портосистемное шунтирование). Шунтирование проводят при безуспешности рентгенхирургических методов. Наш опыт подсказывает, что большинство пациентов можно успешно вылечить именно такими методами, а пересадка печени при синдроме Бадда-Киари редко необходима.
Дилатация печёночных вен или стентирование с целью восстановления венозного кровотока — методы выбора для пациентов с синдромом Бадда-Киари, если провести их позволяют анатомические особенности венозной системы. При манифестных формах острого или хронического синдрома Бадда-Киари и безуспешных попытках медикаментозного лечения показано ТВПШ.
Профилактика[править]
Прочее[править]
Прогноз
Менее 10% пациентов выживают более 3 лет без лечения. В настоящее время показатель выживаемости составляет 90% через 5 лет. Долгосрочный прогноз зависит от риска тромбоза.
Источники (ссылки)[править]
«Хирургия печени и поджелудочной железы [Электронный ресурс] / Под редакцией Джеймса О. Гардена; пер. с англ. — М. : ГЭОТАР-Медиа, 2013.» — https://www.rosmedlib.ru/book/06-COS-2355.html
https://www.orpha.net
Дополнительная литература (рекомендуемая)[править]
Действующие вещества[править]
Источник

Синдром Бадда-Киари – заболевание, которое характеризуется обструкцией вен печени, вызывающей нарушение кровотока и венозный застой. Патология может быть обусловлена первичными изменениями в сосудах и вторичными нарушениями кровеносной системы. Это довольно редкое заболевание, которое протекает в острой, подострой или хронической форме. Основными симптомами являются сильная боль в правом подреберье, увеличенная печень, тошнота, рвота, умеренная желтуха, асцит. Наиболее опасна острая форма болезни, приводящая к коме или смерти пациента. Консервативное лечение не дает стойких результатов, продолжительность жизни напрямую зависит от успешного оперативного вмешательства.
Общие сведения
Синдром Бадда-Киари – это патологический процесс, связанный с изменением кровотока в печени по причине уменьшения просвета вен, прилегающих к этому органу. Печень выполняет множество функций, от ее состояния зависит нормальная работа организма. Поэтому нарушение кровоснабжения сказывается на всех системах и органах и приводит к общей интоксикации. Синдром Бадда-Киари может быть обусловлен вторичной патологией крупных вен, которая ведет к застою крови в печени, или, наоборот, первичными изменениями сосудов, связанными с генетическими аномалиями. Это довольно редкая патология в гастроэнтерологии: согласно статистике, частота поражения равна 1:100 000 населения. В 18% случаев болезнь вызвана гематологическими нарушениями, в 9% — злокачественными опухолями. В 30% случаев невозможно выявить сопутствующие заболевания. Чаще всего патология поражает женщин 40-50 лет.
Синдром Бадда-Киари
Причины синдрома Бадда-Киари
Развитие синдрома Бадда-Киари может быть вызвано множеством факторов. Основной причиной считается врожденная аномалия сосудов печени и их структурных компонентов, а также сужение и облитерация печеночных вен. В 30% случаев не получается выяснить точную причину этого состояния, тогда говорят об идиопатическом синдроме Бадда-Киари.
Спровоцировать появление синдрома Бадда-Киари могут травматические повреждения живота, болезни печени, воспаление брюшины (перитонит) и перикарда (перикардит), злокачественные опухоли, изменения гемодинамики, тромбоз вен, некоторые лекарственные препараты, инфекционные заболевания, беременность и роды.
Все эти причины ведут к нарушению проходимости вен и развитию застойных явлений, которые постепенно вызывают разрушение ткани печени. Помимо этого, увеличивается внутрипеченочное давление, что может привести к некротическим изменениям. Конечно, при облитерации крупных сосудов кровоток осуществляется за счет других венозных ветвей (непарной вены, межреберных и паравертебральных вен), но они не справляются с таким объемом крови.
В итоге все завершается атрофией периферических отделов печени и гипертрофией ее центральной части. Увеличение размеров печени еще больше усугубляет ситуацию, так как она сильнее сдавливает полую вену, вызывая ее полную обструкцию.
Симптомы синдрома Бадда-Киари
В патологический процесс при синдроме Бадда-Киари могут вовлекаться разные сосуды: малые и большие печеночные вены, нижняя полая вена. Клинические признаки синдрома напрямую зависят от количества поврежденных сосудов: если пострадала только одна вена, то патология протекает бессимптомно и не вызывает ухудшения самочувствия. Но изменение кровотока в двух и более венах не проходит бесследно.
Симптомы и их интенсивность зависят от острого, подострого или хронического течения заболевания. Острая форма патологии развивается внезапно: пациенты испытывают сильную боль в животе и в области правого подреберья, тошноту и рвоту. Появляется умеренная желтуха и резко увеличиваются размеры печени (гепатомегалия). Если патология затрагивает полую вену, то отмечается отечность нижних конечностей, расширение подкожных вен на теле. Через несколько суток появляются почечная недостаточность, асцит и гидроторакс, которые трудно поддаются терапии и сопровождаются кровавой рвотой. Как правило, эта форма заканчивается комой и смертью пациента.
Подострое течение характеризуется увеличением печени, реологическими нарушениями (а точнее, усилением свертываемости крови), асцитом, спленомегалией (увеличением селезенки).
Хроническая форма может долго не давать клинических признаков, заболевание характеризуется только увеличением размеров печени, слабостью и повышенной утомляемостью. Постепенно появляется дискомфорт под нижним правым ребром и рвота. В разгар патологии формируется цирроз печени, увеличивается селезенка, в результате развивается печеночная недостаточность. Именно хроническая форма заболевания регистрируется в большинстве случаев (в 80%).
В литературе описаны единичные истории молниеносной формы, характеризующейся быстрым и прогрессивным нарастанием симптомов. За считанные дни развивается желтуха, почечная и печеночная недостаточность, асцит.
Диагностика синдрома Бадда-Киари
Синдром Бадда-Киари можно заподозрить при развитии характерных симптомов: асцита и гепатомегалии на фоне увеличения свертываемости крови. Для окончательной постановки диагноза гастроэнтерологу требуется провести дополнительные обследования (инструментальные и лабораторные).
Лабораторные методы дают следующие результаты: общий анализ крови показывает повышение числа лейкоцитов и СОЭ; коагулограмма выявляет рост протромбинового времени, биохимический анализ крови определяет увеличение активности ферментов печени.
Инструментальные методы (УЗИ печени, допплерография, портография, КТ, МРТ печени) позволяют измерить размеры печени и селезенки, определить степень диффузных и сосудистых нарушений, а также причину заболевания, обнаружить тромбы и стеноз вен.
Лечение синдрома Бадда-Киари
Лечебные мероприятия направлены на восстановление венозного кровотока и устранение симптомов. Консервативная терапия дает временный эффект и способствует незначительному улучшению общего состояния. Пациентам назначают диуретики, выводящие лишнюю жидкость из организма, а также медикаменты, улучшающие обмен веществ в клетках печени. Для купирования боли и процессов воспаления используют глюкокортикостероиды. Всем больным выписывают антиагреганты и фибринолитики, увеличивающие скорость рассасывания тромба и улучшающие реологические свойства крови. Летальность при изолированном использовании методов консервативной терапии составляет 85-90%.
Восстановить кровоснабжение печени можно только оперативным путем, но хирургические процедуры проводят лишь при отсутствии печеночной недостаточности и тромбоза печеночных вен. Как правило, производят следующие виды операций: наложение анастомозов — искусственных сообщений между поврежденными сосудами; шунтирование — создание дополнительных путей оттока крови; трансплантацию печени. При стенозе верхней полой вены показано ее протезирование и расширение.
Прогноз и осложнения синдрома Бадда-Киари
Прогноз заболевания неутешительный, на него влияет возраст пациента, сопутствующая хроническая патология, наличие цирроза. Отсутствие лечения заканчивается смертью больного в сроки от 3 месяцев до 3 лет после постановки диагноза. Заболевание может вызвать осложнение в виде печеночной энцефалопатии, кровотечений, тяжелой почечной недостаточности.
Особенно опасны острый и молниеносный характер течения синдрома Бадда-Киари. Длительность жизни больных с хронической патологией достигает 10 лет. Прогноз зависит от успешности оперативного вмешательства.
Источник
Все материалы
Клинические протоколы МЗ РК
ҚР ДСӘДМ клиникалық хаттамалар
Клинические рекомендации МЗ РФ
Клинические протоколы МЗ РБ
Международные клинические руководства
Обзорные статьи по заболеваниям
- Ещё
Клинические протоколы МЗ РК — 2020
Клинические протоколы МЗ РК — 2019
Клинические протоколы МЗ РК — 2018
Клинические протоколы МЗ РК — 2017
ҚР ДСӘДМ клиникалық хаттамалар — 2017
Клинические протоколы МЗ РК — 2016
Клинические протоколы МЗ РК — 2015
Клинические протоколы МЗ РК — 2014
ҚР ДСӘДМ клиникалық хаттамалар — 2014
Клинические протоколы МЗ РК — 2013
Архив — Клинические протоколы МЗ РК — 2012 (Приказы №883, №165)
Архив — Клинические протоколы МЗ РК (Протокол №8 от 17.04.2012 г., Экспертный совет МЗ РК)
Архив — Клинические протоколы МЗ РК — 2010 (Приказ №239)
Архив — Клинические протоколы МЗ РК — 2007 (Приказ №764)
Архив — Аурулардың диагностикасы және емдеу хаттамалары (Приказ №764, 2007, №165, 2012)
Архив — Протоколы диагностики и лечения Министерства здравоохранения Республики Казахстан (2006, устар.)
Клинические протоколы (Беларусь)
Клинические рекомендации РФ (Россия) 2013-2017
Клинические рекомендации РФ (Россия) 2018-2020
Международные клинические руководства для использования в РК
Источник
I80 Флебит и тромбофлебит
Включено:
воспаление вены
гнойный флебит
перифлебит
эндофлебит
Исключено:
постфлебитический синдром (I87.0)
тромбофлебит мигрирующий (I82.1)
флебит и тромбофлебит:
— внутричерепной и спинномозговой, септический или БДУ (G08)
— внутричерепной непиогенный (I67.6)
— осложняющие:
— аборт, внематочную или молярную беременность (O00-O07,
O08.7)
— беременность, роды и послеродовой период (O22.-, O87.-)
— портальной вены (K75.1)
— спинномозговой непиогенный (G95.1)
I80.0 Флебит и тромбофлебит поверхностных сосудов нижних конечностей
I80.1 Флебит и тромбофлебит бедренной вены
I80.2 Флебит и тромбофлебит других глубоких сосудов нижних конечностей
I80.3 Флебит и тромбофлебит нижних конечностей неуточненный
I80.8 Флебит и тромбофлебит других локализаций
I80.9 Флебит и тромбофлебит неуточненной локализации
I81 Тромбоз портальной вены
Исключено: флебит портальной вены (K75.1)
I82 Эмболия и тромбоз других вен
Исключено:
эмболия и тромбоз вен:
— брыжеечных (K55.0)
— внутричерепных и спинномозговых, септические или БДУ (G08)
— внутричерепных, непиогенные (I67.6)
— коронарных (I21-I25)
— легочных (I26.-)
— мозговых (I63.6, I67.6)
— нижних конечностей (I80.-)
— осложняющие:
— аборт, внематочную или молярную беременность (O00-O07, O08.8)
— беременность, роды и послеродовой период (O22.-, O87.-)
— портальных (I81)
— спинномозговых, непиогенные (G95.1)
I82.0 Синдром Бадда-Киари
I82.1 Тромбофлебит мигрирующий
I82.2 Эмболия и тромбоз полой вены
I82.3 Эмболия и тромбоз почечной вены
I82.8 Эмболия и тромбоз других уточненных вен
I82.9 Эмболия и тромбоз неуточненной вены
I83 Варикозное расширение вен нижних конечностей
Исключено: осложняющее:
— беременность (O22.0)
— послеродовой период (O87.8)
I83.0 Варикозное расширение вен нижних конечностей с язвой
I83.1 Варикозное расширение вен нижних конечностей с воспалением
I83.2 Варикозное расширение вен нижних конечностей c язвой и воспалением
I83.9 Варикозное расширение вен нижних конечностей без язвы или воспаления
I84 Геморрой
Включено:
варикозное расширение вен ануса или прямой кишки
геморроидальные узлы
Исключено: осложняющий:
— беременность (O22.4)
— роды или послеродовой период (O87.2)
I84.0 Внутренний тромбированный геморрой
I84.1 Внутренний геморрой с другими осложнениями
I84.2 Внутренний геморрой без осложнения
I84.3 Наружный тромбированный геморрой
I84.4 Наружный геморрой с другими осложнениями
I84.5 Наружный геморрой без осложнения
I84.6 Остаточные геморроидальные кожные метки
I84.7 Тромбированный геморрой неуточненный
I84.8 Геморрой с другими осложнениями неуточненный
I84.9 Геморрой без осложнения неуточненный
I85 Варикозное расширение вен пищевода
I85.0 Варикозное расширение вен пищевода с кровотечением
I85.9 Варикозное расширение вен пищевода без кровотечения
I86 Варикозное расширение вен других локализаций
Исключено:
варикозное расширение вен неуточненной локализации (I83.9)
варикозное расширение вен сетчатки (H35.0)
I86.0 Варикозное расширение подъязычных вен
I86.1 Варикозное расширение вен мошонки
I86.2 Варикозное расширение вен таза
I86.3 Варикозное расширение вен вульвы
Исключено: осложняющее:
— беременность (O22.1)
— роды и послеродовой период (O87.8)
I86.4 Варикозное расширение вен желудка
I86.8 Варикозное расширение вен других уточненных локализаций
I87 Другие поражения вен
I87.0 Постфлебитический синдром
I87.1 Сдавление вен
Исключено: легочной (I28.8)
I87.2 Венозная недостаточность (хроническая) (периферическая)
I87.8 Другие уточненные поражения вен
I87.9 Поражение вены неуточненное
I88 Неспецифический лимфаденит
Исключено:
болезнь, вызванная вирусом иммунодефицита человека [ВИЧ], проявляющаяся в виде генерализованной лимфаденопатии (B23.1)
острый лимфаденит, кроме брыжеечного (L04.-)
увеличение лимфатических узлов БДУ (R59.-)
I88.0 Неспецифический брыжеечный лимфаденит
I88.1 Хронический лимфаденит, кроме брыжеечного
I88.8 Другие неспецифические лимфадениты
I88.9 Неспецифический лимфаденит неуточненный
I89 Другие неинфекционные болезни лимфатических сосудов и лимфатических узлов
Исключено:
врожденный лимфоотек (Q82.0)
лимфоотек после мастэктомии (I97.2)
увеличение лимфатических узлов БДУ (R59.-)
хилоцеле:
— оболочки влагалищной (нефиляриозное) БДУ (N50.8)
— филяриозное (B74.-)
I89.0 Лимфоотек, не классифицированный в других рубриках
I89.1 Лимфангит
Исключено: острый лимфангит (L03.-)
I89.8 Другие уточненные неинфекционные болезни лимфатических сосудов и лимфатических узлов
I89.9 Неинфекционная болезнь лимфатических сосудов и лимфатических узлов неуточненная
Источник
