Синдром аутоиммунного прогестеронового дерматита апд
Что такое аутоиммунный прогестероновый дерматит
Аутоиммунный прогестероновый дерматит (АПД) — редкое заболевание с предменструальными обострениями, связанное с повышенной чувствительностью к прогестерону.
Исторические сведения
Впервые о случае циклической сыпи, который мог быть обусловлен аллергией к эндогенным половым гормонам, сообщил Geber в 1921 г. Описанная им пациентка страдала крапивницей, которую можно было вызвать инъекцией сыворотки аутокрови, взятой перед менструацией. Концепция о повышенной чувствительности к половым гормонам получила дальнейшее развитие в 1945 г., когда Zondek и Bromberg описали несколько пациенток с поражением кожи (в том числе с крапивницей с циклическим течением), связанным с менструациями и наступлением менопаузы. Они выявили у этих пациенток аллергическую реакцию замедленного типа на вводимый внутрикожно прогестерон, признаки пассивного переноса в кожу реагенов и клиническое улучшение после десенсибилизирующей терапии. У пациенток контрольной группы реакции на внутрикожное введение прогестерона не было.
В 1951 г. Guy и соавт сообщили о пациентке с предменструальной крапивницей. При внутри-кожном введении экстрактов желтого тела у нее наблюдалась выраженная аллергическая реакция. Пациентке позднее была успешно проведена десенсибилизирующая терапия. Термин «аутоиммунный прогестероновый дерматит» был предложен Shelly и соавт. в 1964 г., которые впервые продемонстрировали частичный эффект эстрогенной терапии и излечение после овариэктомии.
Симптомы и признаки аутоиммунного прогестеронового дерматита
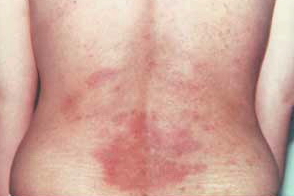
Клиническая картина аутоиммунного прогестеронового дерматита разнообразна. Он может проявиться в виде экземы, полиморфной экссудативной эритемы, крапивницы, дисгидроза, стоматита и сыпи, напоминающей герпетиформный дерматит. Морфологические и гистологические особенности элементов не отличаются от таковых при ациклической форме заболевания. Эти заболевания наблюдаются только у женщин репродуктивного возраста. Начало заболевания обычно приходится на молодой возраст, иногда первые симптомы появляются после беременности. Течение вариабельное, возможны спонтанные ремиссии. У двух третей пациенток появлению сыпи предшествует прием прогестерона в составе оральных контрацептивов. В типичных случаях дерматоз обостряется во второй половине менструального цикла, его проявления достигают максимума перед менструацией и с ее началом постепенно уменьшаются. В первой половине менструального цикла элементы сыпи выражены слабо или отсутствуют. В типичных случаях сыпь появляется во время каждого овуляторного цикла.
Механизм сенсибилизации
Механизм сенсибилизации женщины к собственному прогестерону не ясен. Согласно одной из наиболее распространенных гипотез, прием препаратов, содержащих прогестерон, способствует сенсибилизации к эндогенному прогестерону. Предполагают, что синтетический прогестерон обладает антигенностью, достаточной для образования антител, которые затем перекрестно реагируют на естественный прогестерон и обусловливают иммунный ответ в предменструальном периоде. Однако не все женщины с АПД принимают синтетические гестагены. Schoenmakers и соавт. полагают, что другим механизмом развития АРС может быть перекрестная сенсибилизация к глюкокортикоидным гормонам. Перекрестную сенсибилизацию к гидрокортизону и 17-гидроксипрогестерону они выявили у 5 из 19 пациенток с повышенной чувствительностью к глюкокортикоидам, у двух из них имелись симптомы АПД. Однако Stephens и соавт. не удалось выявить перекрестную сенсибилизацию к глюкокортикоидам у 5 пациенток с АПД; по их данным, реакции на внутрикожное введение 17-гидроксипрогестерона у этих женщин не было.
Беременность
В трех клинических наблюдениях, приводимых в литературе, начало или обострение кожных заболеваний совпало с беременностью и в дальнейшем последние возникали перед менструацией. Вероятно, это связано с повышением концентрации прогестерона и эстрогена во время беременности. В двух случаях произошел спонтанный аборт. Однако имеются сообщения о пациентках, у которых во время беременности проявления АПД спонтанно разрешились.
Известно, что во время беременности у многих больных с аллергическими заболеваниями состояние улучшается. Это дает основание полагать, что повышенная секреция кортизола во время беременности снижает иммунную реактивность. Возможно также, что постепенное увеличение концентрации гормонов у некоторых пациенток оказывает десенсибилизирующее действие.
Признаки повышенной чувствительности к прогестерону
У всех больных с АПД наблюдается циклическое предменструальное обострение сыпи. Сопоставление динамики заболевания, отражаемой в дневнике, со временем начала наступления менструации свидетельствует о том, что обострения совпадают с постовуляторным повышением концентрации прогестерона в сыворотке крови. АПД часто оказывается резистентным к традиционной терапии независимо от клинической формы, но препараты, подавляющие овуляцию, обычно дают хороший эффект. По-видимому, чаще встречается индивидуальная повышенная чувствительность к половым гормонам, а опосредуемая антителами иммунная реакция к прогестерону сопутствует данным процессам.
Аллергию к прогестерону можно выявить с помощью аллергологических проб с внутрикожным, внутримышечным введением прогестерона или с его приемом внутрь либо выявлением в крови антител к прогестерону или желтому телу. Описано 2 случая, когда АПД был обусловлен присутсвием в сыворотке крови иммуноглобулина, связывающегося с 17-гидрок-сипрогестероном.
Внутрикожная прогестероновая проба
Внутрикожная проба с синтетическим прогестероном обычно вызывает уртикарную сыпь как проявление реакции немедленного типа, но возможна и аллергическая реакция замедленного типа. Несмотря на частое применение внутрикожной прогестероновой пробы, мы считаем ее результаты недостоверными, так как прогестерон нерастворим в воде, а все растворители обладают выраженным раздражающим свойством. Кожные реакции в месте введения прогестерона часто трудно интерпретировать, возможны ложноположительные результаты. Кроме того, нередко развивается некроз кожи в месте введения препарата, эпителизирующийся с образованием рубца. Тем не менее стойкая отсроченная реакция на месте введения препарата указывает на повышенную чувствительность к прогестерону.
Рекомендуемая методика внутрикожной прогестероновой пробы
При проведении прогестероновой пробы внутрикожно вводят 0,2 мл прогестерона в различном разведении и такое же количество чистого растворителя в качестве контроля на передней поверхности предплечья до образования волдыря. Очищенный порошок прогестерона растворяют в 60% растворе этанола, приготовленном на изотоническом растворе натрия хлорида. Раствор прогестерона используют в разведении 1; 0,1 и 0,01%. В качестве контроля служит 60% раствор этанола, приготовленный на изотоническом растворе натрия хлорида и не содержащий прогестерона, и чистый изотонический раствор натрия хлорида.
Для определения чувствительности к эстрогенам готовят раствор эстрадиола с тем же растворителем. Результаты пробы оценивают каждые 10 мин в течение получаса, затем каждые 30 мин в течение 4 ч, после чего через 24 и 48 ч. При возникновении в первые минуты реакции, обусловленной раздражающим действием растворителя, ранние результаты пробы считают следствием раздражающего действия растворителя и не учитывают.
Реакцию на прогестерон считают положительной, если краснота и отек появляются в период от 24 до 48 ч только в местах введения прогестерона.
Внутримышечная и пероральная прогестероновая проба
Проба с внутримышечным введением прогестерона, выполненная у 6 пациенток, во всех случаях вызвала появление сыпи. Пробу выполняют в первой половине менструального цикла, когда проявления АПД минимальные. После введения прогестерона необходимо внимательное наблюдение за пациентками, так как возможно резкое усиление сыпи и развитие ангионевротического отека, хотя это бывает редко. Для внутримышечного введения мы используем препарат прогестерона гестон («Ферринг») в дозе 25 мг/мл.
Пробу с приемом прогестерона внутрь также проводят в первой половине менструального цикла. Можно давать дидрогестерон в дозе 10 мг ежедневно в течение 7 дней или левоноргестрел в дозе 30 мкг в капсулах с лактозой (до 500 мг) ежедневно в течение 7 дней с последующим семидневным приемом только капсул с лактозой. Пероральная проба менее надежна, так как сыпь может быть стертой. Интерпретировать результат пробы в таких случаях бывает трудно.
Прогестероновая проба после химической овариэктомии
Если проявления АПД настолько выражены, что встает вопрос о хирургической овариэктомии, можно выполнить химическую овариэктомию путем подкожных инъекций антагонистов ГЛ в течение 6 мес. Прекращение овуляции подтверждается исчезновением сыпи. Для химической овариэктомии можно использовать госерелин в виде подкожных инъекций в дозе 3,6 мг. Если после этого введение прогестерона вызывает сыпь, то повышенная чувствительность к прогестерону получает веское доказательство.
Лечение аутоиммунного прогестеронового дерматита
В большинстве случаев АПД обычная терапия оказывалась безуспешной, но назначение преднизона (преднизолона) внутрь в умеренных дозах приводило к исчезновению проявлений АПД. У многих пациенток хороший эффект отмечался при назначении конъюгированных эстрогенов, что, возможно, связано с тем, что эти препараты подавляют овуляцию и предупреждают постовуляторное повышение уровня прогестерона. На практике, однако, эстрогенная терапия часто нецелесообразна в связи с возрастом пациенток. При безуспешности эстрогенной терапии можно рекомендовать антиэстрогенный ановуляторный препарат тамоксифен. Этот препарат в дозе 30 мг вызывает полную ремиссию АПД, но приводит к аменорее. У одной пациентки назначение тамоксифена в малых дозах позволило восстановить менструации, устранив проявления АПД. Побочные эффекты тамоксифена не отмечены. У двух пациенток хороший эффект получен при лечении анаболическим стероидом даназолом (препарат назначают в дозе 200 мг 2 раза в день за 1—2 дня до предполагаемого начала менструации и отменяют через 3 дня).
В тяжелых случаях, при непереносимости препаратов, приходится выполнять овариэктомию. Сообщается также об успешном лечении АПД путем химической овариэктомии бусерелином (аналог ГЛ).
Наш опыт показывает, что во многих случаях успешного лечения проявления АПД постепенно исчезают.
Источник
Аллергические реакции — экзема, зуд, ринит, астма — могут возникать не только на плесень, пыльцу и животных, но и на стероидные гормоны. Аллергия на стероидные (в том числе половые) гормоны — это иммунный ответ и последующая активация местных и/или системных симптомов на воздействие экзогенных (внешних) или эндогенных (внутренних) гормонов.
Клинические проявления аллергии на стероидные гормоны могут быть разнообразными с точки зрения симптомов и степени их тяжести. Они могут включать проблемы с кожей (дерматит, угри, экзема, стоматит, папулы, крапивница, вульвовагинальный зуд, мультиформная эритема); репродуктивные проблемы (предменструальный синдром, менструальная астма или мигрень/головные боли, низкое либидо, дисменорея, бесплодие, повторный выкидыш, преждевременные роды) или более общие симптомы (проблемы с весом, потеря кратковременной памяти, усталость, перепады настроения, беспокойство, фибромиалгия, интерстициальный цистит, артрит, синдром хронической усталости).
Аллергия на гормоны пока не так хорошо изучена. Однако уже сейчас есть предположения, что тип и характер симптомов различаются в зависимости от того, какими именно гормонами вызвана реакция: экзогенными (лекарственными) или эндогенными (собственными, производимыми организмом). Симптомы, связанные с аллергией на эндогенный, собственный, стероидный гормон, более вероятно будут проявляться (или обостряться) во время беременности, гормональных нарушений, изменений менструального цикла.
Например, симптомы, связанные с эндогенной гиперчувствительностью к эстрогенам, обычно возникают перед менструацией, тогда как аллергия на прогестерон часто присутствует во время лютеиновой фазы и проходит после месячных. Но иногда симптомы могут возникать без видимой причины и длиться весь цикл.
Напротив, симптомы, связанные с гиперчувствительностью к внешним гормонам (оральные противозачаточные таблетки, лекарства для ЭКО, ксеноэстрогены и т. д.), обычно возникают после их приёма — перорально, интравагинально, инъекционно.
АУТОИММУННЫЙ ПРОГЕСТЕРОНОВЫЙ ДЕРМАТИТ: АЛЛЕРГИЧЕСКИЕ РЕАКЦИИ НА ГОРМОНЫ
У некоторых женщин определённые кожные реакции, включая экзему, крапивницу, ангиодистрофию и мультиформную эритему, могут обостряться перед менструацией. Если эти симптомы ухудшаются за три-десять дней до начала месячных, женщине может быть поставлен диагноз «аутоиммунный прогестероновый дерматит (АПД, APD)». В редких случаях АПД способен развиваться до такого серьёзного состояния, как анафилактический шок.
Аутоиммунный прогестероновый дерматит возникает у женщины в результате аллергической реакции на собственный прогестерон. Симптомы обычно длятся от 3 до 10 дней до начала менструации и проходят через 1‒2 дня после начала месячных. АПД может иметь множество различных симптомов, хотя большинство, если не все, включают сыпь на коже. В первую очередь это экзема, крапивница, мультиформная эритема, ангиодистрофия и реже анафилаксия.
Изначально прогестероновый дерматит может быть вызван приёмом противозачаточных таблеток или других гормональных препаратов, содержащих прогестерон, что приводит к чувствительности к этому гормону. Беременность также способна спровоцировать чувствительность к прогестерону, кроме того, она может оказывать значительное влияние на иммунную систему женщины и влиять на различные аллергические состояния.
У некоторых женщин АПД может развиться в результате перекрёстной аллергии на кортикостероиды, которые имеют сходную молекулярную структуру. Хотя аллергические реакции могут возникать на другие гормоны (например, на эстрогены), они гораздо менее распространены, чем аллергия на прогестерон.
Чтобы женщине поставили диагноз «аутоиммунный прогестероновый дерматит», необходимо провести кожное тестирование с инъекцией прогестерона. Анализ на аллергию должен проводиться врачом в условиях больницы.
Лечение АПД обычно заключается в использовании антигистаминов. Хотя эти препараты могут устранить только симптомы, но не саму причину проблемы. Другой метод — подавление овуляции, это может предотвратить рост прогестерона во время менструального цикла.
В редких случаях некоторые женщины во время месячных могут испытывать симптомы, сходные с анафилаксией. Однако, в отличие от АПД, это состояние не является аллергическим заболеванием, а скорее вызывается простагландинами, которые высвобождаются из эндометрия и могут попадать в кровоток.
Диагноз обычно ставится на основе клинической картины, поскольку тестирование на АПД (и другие гормоны) — отрицательное. Такого рода «анафилаксия» обычно лечится нестероидными противовоспалительными препаратами (НПВП), например, индометацином и т. п.
Источник
Аутоиммунный прогестероновый дерматит — Клинические рекомендации
| А | Б | В | Г | Д | И | К | Л | М | Н | О | П | Р | С | Т | У | Ф | Х | Ц | Ч | Ш | Э | Я |

Этиология и эпидемиология
Заболевание наблюдается к женщин репродуктивного возраста в возрасте 20-40 лет,однако сообщалось о случаях возникновения у подростков.Иногда первые признаки появляются после беременности.Аутоиммунный прогестероновый дерматит является редким типом гормональной аллергии (индивидуальной повышенной чувствительности к половым гормонам)в виде аутоиммунного ответа на естественный прогестерон,опосредованный цитокинами TH 1 клеток.У 75% появлению заболевания прешествует прием пероральных контрацептивов содержащих
прогестерон.
По одной из ведущих гипотез патогенеза заболевания — синтетический прогестерон обладает антигенностью,что вызывает выработку антител,которые в дальнейшем перекрестно реагируют на естественный прогестерон,что ведет к иммунному ответу в предместруальном периоде,когда его уровень возрастает.Возможно,что беременность,при которой уровень прогестерона возрастает,также может вести к сенсибилизации к нему.
Клиническая картина

Проявления заболевания отличаются клиническим разнообразием,но характерным признаком является выраженный зуд.Наиболее часто появляются зудящие уртикарные розово-красные папулы,реже папуло-везикулезные бляшки,мишеневидные эритематозные пятна.Сыпь может возникать в любой части тела,чаще в области туловища и конечностей,реже на лице,может быть односторонней или симметричной.У многих пациенток обнаруживаются мелкие эрозии на слизистой рта.Внешним видом высыпания могут напоминать экзему,многоформную эритему,крапивницу,дисгидроз,герпетиформный
дерматит.
В очень редких случаях наблюдается ларингоспазм и анафилаксия.Обычно дерматоз обостряется во второй половине менструального цикла,его проявления достигают максимума перед менструацией и с ее началом постепенно уменьшаются. В первой половине менструального цикла элементы сыпи не выражена,а чаще всего отсутствуют.Во время беременности болезнь чаще обостряется.Сообщалось о длительных ремиссиях заболевания и спонтанном выздоровлении.
Диагностика
Диагноз ставиться на основании клинических данных и цикличности заболевания.Для диагностики применяются аллергопробы,проводимые в первой половине менструального цикла:
- Внутрикожная проба — введение 0,01% водной суспензии прогестерона (50 мг/мл).Положительная реакция в виде эритемы и волдыря может быть немедленной (в течении 30 минут) или отсроченной (в течении 24-96 часов).Часто совместно с внутридермальной инъекций прогестерона применяют пробу с эстрогеном (солевой раствор и эстрон 1 мг/мл) — для контроля и диагностики эстрогенного дерматита.
- Внутримышечная проба — введение гестона в дозе 25 мг/ мл.Положительная реакция в виде появления (обострения) сыпи наблюдается в течении 24-48 часов после инъекции.
- Пероральная проба заключается в назначении дигидрогестерона 10 мг ежедневно в течении 7 дней.Положительная реакция в виде появления (обострения) сыпи наступает в течении периода применения препарата.
Биопсия назначается редко,так как специфических изменений не имеется.Обнаруживается вакуолярный интерфейсный дерматит с плотным и глубоким периваскулярным и перифолликулярным лимфоцитным инфильтратом с включением нескольких эозинофилов.
Дифференциальная диагностика
- Хроническая крапивница
- Аллергический контактный дерматит
- Многофрмная эритема
- Семейная средиземноморская лихорадка
- Синдром гипериммуноглобулинемии D
- Синдром семейной холодовой крапивницы
- Синдром Макла — Уэльса
Лечение
- Преднизолон 20-30 мг в сутки с постепенным снижением дозы
- Конъюгированные эстрогены (премарин) 1,25 мг в сутки прерывистым курсом
- Тамоксифен 30 мг 1 раз в сутки вызывает полную ремиссию,но приводит к аменнорее
- Даназол назначают по 200 мг 2 раза в день за 1-2 дня до начала менструации и отменяют через 3 дня.
- Местно: кортикостероидные крема и мази 1-2 раза в сутки
В тяжелых случаях показана овариоэктомия
Цитируемая литература
Источник
