Синдром аспирации мекония у новорожденных протокол
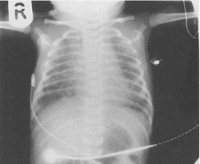
Синонимы Неонатальная аспирация мекония. ОПРЕДЕЛЕНИЕ САМ — тяжёлое расстройство дыхания у новорождённых детей, вызванное попаданием мекония в нижние дыхательные пути. КОД ПО МКБ-Р24.0 Неонатальная аспирация мекония. ЭПИДЕМИОЛОГИЯ До 37 нед гестации риск появления мекония в околоплодных водах составляет менее 2%, при доношенной беременности — от 5 до 10%; при переношенной беременности (гестационный возраст более 42 нед) риск увеличивается до 44%. По данным разных авторов, частота развития САМ колеблется от 1 до 5% всех рождённых живыми детей (в среднем, около 1,3%). При этом около половины новорождённых с САМ нуждаются в ИВЛ. ПРОФИЛАКТИКА Антенатальная профилактика САМ заключается в своевременной диагностике и лечении внутриутробной гипоксии плода, предупреждении перенашивания беременности, оптимизации техники родоразрешения. С целью профилактики аспирации и развития тяжёлых осложнений при антенатальном выявлении мекония в околоплодных водах в некоторых акушерских стационарах используется метод амниоинфузии. Постнатальная профилактика САМ заключается в оптимизации методов первичной реанимации в родильном зале. ЭТИОЛОГИЯ Внутриутробная гипоксия плода и действие других неблагоприятных факторов могут вызвать усиление перистальтики кишечника, расслабление наружного анального сфинктера, отхождение мекония и попадание его в околоплодную жидкость. ПАТОГЕНЕЗ В результате преждевременных глубоких «вздохов» мекониальные околоплодные воды попадают в дыхательные пути. Внутриутробная и интранатальная аспирация мекония характеризуется четырьмя основными эффектами — обструкцией дыхательных путей, снижением активности сурфактанта, спазмом лёгочных сосудов и бронхопневмонией, развивающейся в первые 48 ч жизни. Частичная закупорка мелких дыхательных путей приводит к образованию «воздушных ловушек». Клапанный механизм обструкции обусловливает перерастяжение альвеол, образование «воздушных ловушек» и эмфиземы. На фоне усиленного дыхания и неравномерной вентиляции может произойти разрыв альвеол и утечка воздуха из лёгких. При полной обструкции происходит коллабирование участков лёгкого с образованием субсегментарных ателектазов. Неравномерная вентиляция, нарушение вентиляционно-перфузионных отношений приводят к развитию гипоксемии, гиперкапнии и ацидоза. Развивается выраженный спазм лёгочных сосудов, что вызывает вторичную лёгочную гипертензию, усиливается шунтирование крови через ОАП и овальное окно. Величина венозной примеси может достигать 7080%. Из-за присутствия в меконии солей желчных кислот и активных протеолити-ческих ферментов происходит химическое повреждение бронхиального и альвеолярного эпителия, что создает предпосылки для развития бактериальной флоры и прогрессирования трахеобронхита и пневмонии. ДИАГНОСТИКА Развитию заболевания способствует перенашивание беременности в анамнезе, длительная медикаментозная родостимуляция (>3 ч), наличие большого количества мекония в амниотических водах, оценка по шкале Апгар Физикальное исследование Раннее (в течение 2 ч) появление симптомов дыхательной недостаточности: тахипноэ, раздувание крыльев носа, втяжения уступчивых мест грудной клетки, цианоз. Увеличение передне-заднего размера грудной клетки. При перкуссии выявляют участки притупления, чередующиеся с коробочным звуком. Выслушивается ослабленное или жёсткое дыхание с большим количеством проводных и крепитирующих хрипов. Удлинённый выдох. Тоны сердца приглушены, можно выслушать систолический шум. Из-за нарушения периферического кровотока кожные покровы приобретают мраморный цвет, могут появиться отёки. Лабораторные исследования При анализе КОС и газов крови обычно выявляют резко выраженную гипоксе-мию и смешанный ацидоз. Инструментальные исследования Для рентгенологической картины лёгких характерно наличие инфильтрации корней с веерообразными областями ателектазов и эмфизематозными участками. Нередко можно обнаружить уплощение купола диафрагмы и расширение тени средостения. Плевральный выпот отмечается примерно у 30% новорождённых с САМ. Дифференциальная диагностика Дифференциальную диагностику проводят с РДС, персистирующей лёгочной гипертензией, вызванной тяжёлой асфиксией и сепсисом, при состоянии средней тяжести — с преходящим тахипноэ новорождённых. ЛЕЧЕНИЕ Немедикаментозное лечение В родильном зале при интенсивном окрашивании околоплодных вод меконием как при нормальных, так и при оперативных родах сразу после рождения головки, до рождения плечиков, производят аспирацию содержимого из носа и ротоглотки. Для этого используют катетер с внутренним диаметром не менее 3 мм; разряжение при аспирации — 100 мм рт.ст. После родов оценивают активность ребёнка. Если новорождённый не имеет признаков депрессии (хороший мышечный тонус, глубокое дыхание, ЧСС >100/мин), то интубацию трахеи и санацию трахеобронхиального дерева не проводят, а сразу переходят к первичному туалету новорождённых. Ребёнка в состоянии депрессии интубируют, до начала вентиляции подключают эндотрахеальную трубку к аспиратору, создающему разряжение 100 мм рт.ст., и удаляют меконий, медленно выводя трубку из трахеи. В ПИТН проводят оксигенотерапию. Это главное направление при лечении новорождённых с САМ, поскольку гипоксемия ведет к развитию лёгочной гипертензии. Потенциальная токсичность кислорода при лечении таких больных не должна рассматриваться. Цель оксигенотерапии: поддержание ра02 в пределах 60-90 мм рт.ст. (s 02 — 94-98%). Умеренную гипоксемию можно корригировать ингаляцией увлажненного кислорода через кислородную палатку. Эффект от применения СРАР у новорождённых с САМ непредсказуем и поэтому его не рекомендуют для рутинного использования. Показания к ИВЛ: • рефрактерная гипоксемия — ра02 0,9; • респираторный ацидоз — раС02 >60, рН Стартовые параметры: f — 40-60 в мин, PIP — 25-30 см вод.ст., Ti — 0,3-0,35 с, PEEP +4-5 см вод.ст., fp2 — 0,8-1,0. Цель ИВЛ: в первые 24-48 ч — контролируемая ИВЛ с поддержанием умеренной гипокапнии (раС02 — 30-35 мм рт.ст.) и хорошей оксигенации (ра02 — 60-90 мм рт.ст.). Следует помнить, что выраженная гипокапния (раС02 С 3-4-х суток при улучшении состояния ребёнка переводят на вспомогательные режимы вентиляции. При возникновении пневмоторакса предпочтительнее проведение высокочастотной осцилляторной ИВЛ. Медикаментозное лечение Для уменьшения потребления кислорода и исключения работы дыхания в отделении интенсивной терапии обеспечивают глубокую седацию и миорелаксацию (промедол: доза насыщения — 0,5 мг/кг, поддерживающая — 20-80 мкг/(кгхч); фентанил: доза насыщения 5-8 мкг/кг, поддерживающая доза — 1-5 мкг/(кгхч); панкурония бромид — 0,1 мг/кг). Учитывая высокую вероятность развития пневмонии, детям с клиническими признаками САМ назначают антибиотики широкого спектра действия. В дальнейшем антибактериальная терапия меняется в соответствии с данными бактериологического исследования и характером течения трахеобронхита и пневмонии. Достоверные данные об эффективности заместительной сурфактантной терапии у новорождённых с САМ отсутствуют. Хирургическое лечение Не применяют. Дальнейшее ведение После оказания помощи в родильном зале дальнейшие медицинские мероприятия проводят в соответствии с действующим протоколом первичных и реанимационных мероприятий. Примерно, у 20% детей с САМ развивается персистирующая лёгочная гипертен-зия, у 15-33% — синдром утечки воздуха. ПРОГНОЗ Прогноз жизни и здоровья ребёнка во многом зависит от тяжести состояния при рождении, качества первичных реанимационных мероприятий и уровня интенсивной терапии в первые 48 ч жизни. По разным источникам летальность при САМ составляет от 4 до 19%. Поскольку практически все дети, аспирировавшие меконий, переносят тяжёлую перинатальную гипоксию, высока вероятность неврологических нарушений. По данным отечественных авторов, в возрасте полутора лет жизни около 20% таких больных имеют отставание в физическом и нервно-психическом развитии.
Еще по теме Синдром аспирации мекония:
- Синдром аспирации мекония
- Синдром аспирации мекония
- Аспирация мекония
- Мекониальная аспирация
- АСПИРАЦИЯ ЖЕЛУДОЧНОГО СОДЕРЖИМОГО
- АСПИРАЦИЯ ИНОРОДНОГО ТЕЛА
- Аспирация желудочного содержимого в трахею
- Биопсия (аспирация) ворсин хориона
- Синдром преждевременного возбуждения. Синдром Лауна-Ганонга- Левина. Синдром Вольфа- Паркинсона-Уайта
- НЕИРООБМЕННО-ЭНДОКРИННЫИ СИНДРОМ
(ГИПОТАЛАМИЧЕСКИЙ СИНДРОМ, МЕТАБОЛИЧЕСКИЙ
СИНДРОМ) - Синдром острого повреждения легких и острый респираторный дистресс-синдром
- Реферат. Хромосомные болезни пола
(синдром Тернера, синдром трисомии X), 2009 - Синдром поликистоза яичников и синдром X — серьезные причины лишнего веса
- Острый респираторный дистресс-синдром. Астматический статус. Синдром Мендельсона
Источник
2. Код по МКБ- 10:Р 24 неонатальные аспирационные синдромы
3. Определение:Синдром мекониальной аспирации развивается при попадании мекония в дыхательные пути, то есть обнаружение мекония ниже голосовой щели подтверждает причину дистресса новорожденного.
Меконий в околоплодных водах обнаруживается в 10-15 % всех родов, уровень перинатальной смертности составляет от 3 до 22 %, а неонатальной заболеваемости до 50%.
Классификация мекониальной аспирации: нет
Группа риска:
- Переношенная беременность срок беременности более 41 недели.
- ЗВУРП
- Состояние дистресса плода в анте или интранатальном периодах
- Состояния матери, при которых нарушается маточно-плацентарное кровообращение:
- Гипертензии
- Системные заболевания
Диагностические критерии:
Риск развитиямикоаниальной аспирации зависит от концентрации мекония в околоплодных водах. При наличии мекония в водах принято выделять 3 степени окраски:
1. легкая
2. умеренная
3. густые воды, консистенции «горохового супа»
Аспирация меконием может стать причиной:
1. Мекониальной обструкции дыхательных путей
2. Химического воспаления
3. Уменьшения продукции эндогенного сурфактанта так же как и его инактивации
Осложнения мекониальной аспирации:
1. Пневмоторакс
2. Гиповенталяция
3. Ацидоз
Физикальное обследование, лабораторное обследование:
Антенатальный период:
Объективно обнаружить меконий в водах в антенатальный период практически невозможно (исключая амниоцентез и амниоскопию, которые производятся крайне редко по очень строгим показаниям). Проводится тщательное наблюдение за состоянием плода в группе высокого риска. Определение биофизического профиля плода. При нарушении биофизического профиля плода показано родоразрешение.
Интранатальный период:
При подтверждении наличия мекония в водах после искусственного или естественного вскрытия плодного пузыря, а так же при скудном количестве или полном отсутствии вод при доказанном отсутствииоболочек:
· Необходимо проведение постоянной или продолжительной КТГ
· в случае отсутствия подозрительной или патологической КТГ – роды ведутся по протоколу нормальных родов
· при появлении дистресса рассмотреть вопрос о быстром родоразрешении (смотри протокол дистресс плода).
· поставить в известность специалистов-неонатологов – на родах обязательно присутствие врача, обладающего навыками первичной реанимации новорожденного и навыками интубации трахеи
· подготовить необходимую аппаратуру для проведения первичной реанимации в родзале
После рождения головки плода (до рождения плечиков при головном предлежании):
· в случае легкой или умеренной концентрации мекония в водах и отсутствия патологически изменений ЧСС — отсасывание изо рта и носа может не производиться
· в случае отсутствия асфиксии – ЧСС > 100 ударов минуту, плач или самостоятельное дыхание, хороший тонус – ребенок выкладывается на живот мамы и дальнейший уход осуществляется по протоколу нормальных родов
При наличии признаков асфиксии, одновременно:
1. отсасывание изо рта и носа катетером размером не менее 10 F (этот размер может оказаться слишком большим при рождении маловесного плода, в этом случае размер определяется специалистом)
2. пережимается и перерезается пуповина
3. ребенок переносится на реанимационный столик и обсушивается.
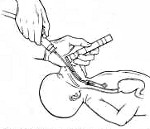
В случае густых мекониальных водах —отсасывание изо рта и носа сразу после рождения головки (до рождения туловища) производится во всех случаях, если нет признаков асфиксии, рутинно интубация трахеи не производится, он выкладывается на живот мамы и дальнейший уход осуществляется по протоколу нормальных родов
В случае сочетания мекониально окрашенных вод любой консистенции и патологических изменений ЧСС:отсасывание изо рта и носа сразу после рождения головки (до рождения туловища) производится во всех случаях, если нет признаков асфиксии, рутинно интубация трахеи не производится, он выкладывается на живот мамы и дальнейший уход осуществляется по протоколу нормальных родов
На реанимационном столе:
1. обязательно наличие источника лучистого тепла и предварительно согретых пеленок
2. головка и лицо новорожденного должны обсушены, ноги и тело до груди прикрыто сухой пеленкой, шея несколько разогнута
3. катетер для санации должен иметь резервуар, где скапливается отсасываемое содержимое для визуального измерения его количества
4. ввести ларингоскоп для визуализации голосовых связок
5. ассистент подключает 100 % кислород через носовую канюлю и монитор для контроля за ЧСС плода (или начинает считать сам, дополнительно отстукивая ритм по столу)
6. при брадикардии у новорожденного необходимо предварительно отсосать содержимое из ротоглотки. Если же состояние новорожденного тяжелое, необходимо начать вентиляцию с положительным давлением, даже если какая-то часть мекония еще осталась в дыхательных путях
7. если голосовые связки не могут быть визуализированы – повторить санацию через катетер размером 10 F или более
8. ввести эндотрахеальную трубку, подключить к ней аспиратор и начать отсасывание мекония, давление при отсасывании не должно превышать 100 ммрт ст. Для исключения дополнительной контаминации не использовать эндотрахеальную трубку для санации ротовой полости, все катетеры и трубки используются только однократно.
9. если меконий остается после первой интубации, ребенок должен быть интубирован повторно в той же последовательности, что и раньше
10. при необходимости, и если состояние ребенка позволяет, возможны неоднократные интубации до полного удаления мекония из дыхательных путей
11. эндотрахеальная трубка может быть оставлена для проведения вентиляции
12. необходимо исключить длительную санацию дыхательных путей для профилактики гипоксии и брадикардии, в таких случаях дополнительная санация может быть произведена после подачи кислорода и начала вентиляции
13. после стабилизации состояния новорожденного ввести в желудок зонд для профилактики аспирации и перевести для дальнейшего наблюдения в ПИТ
Использованная литература
Поиск по сайту:
Источник
Синдром аспирации мекония – состояние острой дыхательной недостаточности вследствие внутриутробного попадания в легкие ребенка мекониальных масс с закупоркой просвета бронхов. Характерен синюшный оттенок кожи с рождения, тяжелое шумное дыхание с западением уступчивых мест груди. Состояние расценивается как тяжелое. Синдром аспирации мекония диагностируется на основании внешних признаков дыхательной недостаточности, физикального осмотра и рентгенографической картины. Лечение комплексное, направлено на механическое очищение бронхиального дерева, усиленную оксигенацию и борьбу с инфекционными осложнениями.

Общие сведения
Синдром аспирации мекония – поражение легких новорожденного с высокой вероятностью летального исхода. Смертность достигает 10%, связана с массивной аспирацией мекониальных масс и развитием септического состояния. Частицы первородного кала определяются в амниотической жидкости у 5-20% рожениц, однако заболевание возникает не всегда. Синдром аспирации мекония встречается с частотой около 2-4%. Обычно развивается у доношенных и переношенных детей, у недоношенных встречается реже в связи с особенностями нервной системы, практически исключающими пассаж мекония в околоплодные воды. Является одной из важнейших проблем современной педиатрии в связи с многофакторностью развития и трудностями терапии. В частности, нередко необходимо длительное нахождение ребенка на ИВЛ, что может служить дополнительной причиной развития резистентных к лечению пневмоний.

Синдром аспирации мекония
Причины синдрома аспирации мекония
Хотя этиология состояния продолжает изучаться, большинство исследователей склоняются к гипоксической природе синдрома аспирации мекония. Недостаток кислорода, который возник внутриутробно или в процессе родов, рефлекторно повышает тонус парасимпатической нервной системы. Одновременно происходит централизация кровоснабжения, то есть перераспределение крови с преимущественной циркуляцией в жизненно важных органах (сердце, легкие, мозг) в ущерб всем остальным органам и системам, в том числе кишечнику. Эти два фактора в сумме приводят к гипоксии сосудов брыжейки и рефлекторному расслаблению гладкой мускулатуры кишечника. Как следствие, происходит пассаж первородного кала в околоплодные воды с дальнейшим попаданием в легкие.
Существует большое количество возможных причин гипоксии. Чаще всего дефицит поступления кислорода связан с патологией плаценты, поскольку именно плацентарный кровоток является источником кислорода во внутриутробном периоде развития. Как правило, речь идет о хронической фетоплацентарной недостаточности, обусловленной соматическими заболеваниями матери (в частности, сахарным диабетом и артериальной гипертензией), патологией сосудов плаценты и т. д. Второй вариант – это патологии пуповины или механическое сдавление дыхательных путей (обвитие), что также запускает описанные выше механизмы, приводящие к появлению мекония в околоплодных водах. Определенную роль играет большой вес плода и малое количество амниотической жидкости.
Симптомы и диагностика синдрома аспирации мекония
Синдром аспирации мекония может развиваться с первых минут жизни или спустя несколько часов и даже дней после периода мнимого благополучия. Во многом это зависит от того, как долго малыш испытывал гипоксию, находясь в утробе матери. При раннем появлении симптомов ребенок начинает испытывать трудности с дыханием сразу после рождения. Малыш тяжело и шумно дышит, заметно западение надключичных ямок, межреберных промежутков и других уступчивых мест грудной клетки. Внешне ребенок цианотичный, беспокойный, в тяжелых случаях нервная система, наоборот, угнетена, и пациент выглядит заторможенным. При отсроченном начале синдрома аспирации мекония наблюдаются те же симптомы, но время их возникновения приходится на более поздний период.
Первичная диагностика возможна еще в процессе планового обследования во время беременности. Кардиотокография плода отчетливо показывает затруднение дыхания малыша, в подобных случаях необходимо дальнейшее обследование и поиск причин гипоксии, в частности – анализ амниотической жидкости для выявления в ней частиц мекония. Возможно решение вопроса о досрочном родоразрешении. В процессе интранатальной диагностики синдрома аспирации мекония обращает на себя внимание зеленоватый цвет околоплодных вод, иногда частицы мекония удается визуализировать. Также часто наблюдается зеленоватый цвет ногтей, кожи и пуповины малыша, что, как правило, свидетельствует в пользу длительной внутриутробной гипоксии и тяжелого течения синдрома аспирации мекония.
Аускультативно педиатр прослушивает разнокалиберные хрипы, при перкуссии легких участки приглушения чередуются с участками с коробочным звуком. Данные физикального осмотра подтверждаются рентгенографически. На снимке определяются участки ателектаза (спадания альвеол) и эмфиземы (патологического расширения дистальных отделов легких). Такая картина является следствием механической закупорки частицами мекония просвета мелких бронхов, а также вторичного воспалительного процесса, обусловленного токсичностью мекониальных масс. В тяжелых случаях на рентгенограмме обнаруживается так называемая «снежная буря», когда почти вся поверхность альвеол спадается, и остается множество эмфизематозно расширенных участков, неспособных обеспечить циркуляцию воздуха.
Лечение синдрома аспирации мекония
Если синдром аспирации мекония диагностируется еще до родов, то уже в процессе родоразрешения, когда рождается головка, необходимо произвести отсасывание специальным катетером Де Ли. Одна только эта манипуляция, выполненная как можно раньше, позволяет частично освободить верхние дыхательные пути и значительно улучшить оксигенацию. После рождения пациентам с синдромом аспирации мекония проводится лаваж (введение физиологического раствора в трахею с последующим отсасыванием до чистого отделяемого). При наличии выраженной дыхательной недостаточности показано подключение новорожденного к системе ИВЛ.
Важно учитывать, что к моменту подключения ИВЛ легкие должны быть очищены, поскольку в противном случае возможно продвижение оставшихся частиц мекония в дистальные отделы с последующим усугублением дыхательной недостаточности. С целью более быстрого расправления участков ателектаза назначается сурфактант, иногда – оксид азота. Обязательно применение антибиотиков, поскольку частым осложнением синдрома аспирации мекония является аспирационная пневмония. В наиболее тяжелых случаях выполняется экстракорпоральная мембранная оксигенация. Все манипуляции проводятся в отделении реанимации.
Прогноз и профилактика синдрома аспирации мекония
Основным фактором, провоцирующим развитие синдрома аспирации мекония, является внутриутробная гипоксия, поэтому все профилактические мероприятия проводятся в период беременности. Необходима своевременная диагностика и лечение фетоплацентарной недостаточности и соматических заболеваний матери. Стоит избегать перенашивания, которое также повышает риск синдрома аспирации мекония. Прогноз заболевания неблагоприятный. Летальность составляет 10%, выжившие дети в дальнейшем часто имеют хронические легочные патологии. Возможно отставание в развитии вследствие длительной гипоксии.
Синдром аспирации мекония — лечение в Москве
Источник
