Синдром артериальной гипертензии в амбулаторной практике

Синдром артериальной гипертензии в практике участкового терапевта. Современные принципы лечебнодиагностической тактики на амбулаторном этапе

Несмотря на усилия ученых, врачей и органов управления здравоохранением артериальная гипертензия (АГ) остается одной из наиболее значимых медико-социальных проблем. Это обусловлено как широким распространением данного заболевания, так и тем, что АГ является важнейшим фактором риска (ФР) основных сердечно-сосудистых заболеваний (ССЗ) — инфаркта миокарда (ИМ) и мозгового инсульта (МИ), главным образом определяющих высокую смертность в стране.
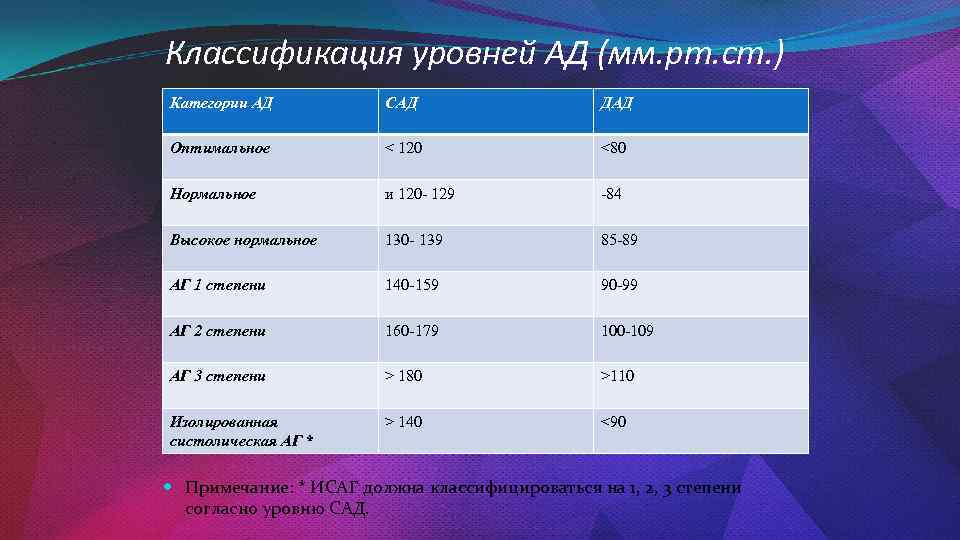
Классификация уровней АД (мм. рт. ст. ) Категории АД САД ДАД Оптимальное 180 >110 Изолированная систолическая АГ * > 140

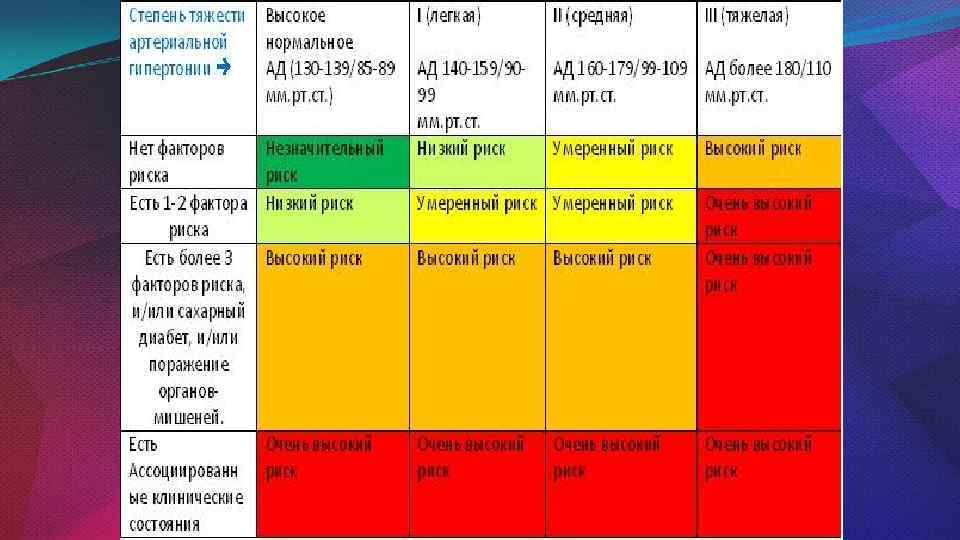
Факторы риска возраст: для мужчин – старше 55 лет, для женщин – старше 65 лет; для лиц пожилого возраста – высокое пульсовое давление (более 60 мм. рт. ст. ); курение; дислипидемия (общий холестерин >5, 0 ммоль/л или холестерин липопротеинов низкой плотности >3, 0 ммоль/л или холестерин липопротеинов высокой плотности 1, 7 ммоль/л); глюкоза плазмы натощак 5, 6 – 6, 9 ммоль/л; нарушение толерантности к глюкозе; абдоминальное ожирение (окружность талии > 102 см для мужчин и > 88 см для женщин); семейный анамнез сердечно-сосудистых заболеваний (до 55 лет для мужчин и до 65 лет для женщин).

Сбор анамнеза При сборе анамнеза важно уточнить возраст манифестации артериальной гипертензии. Возникновение заболевания у пациентов в возрасте старше 40– 50 лет в большинстве случаев указывает на первичную форму болезни (эссенциальную АГ). Появление признаков артериальной гипертензии в молодом возрасте (20– 30 лет), быстрая стабилизация АД на высоких цифрах, ранние осложнения, могут свидетельствовать о вторичной форме заболевания (симптоматическую АГ). В последнем случае необходимо диагностировать ту патологию, которая привела к развитию артериальной гипертензии. Следует обратить внимание на: Семейный анамнез почечных заболеваний (поликистоз почек) Наличие в анамнезе почечных заболеваний, инфекций мочевого пузыря, гематурии, злоупотребления анальгетиками (паренхиматозные заболевания почек) Пароксизмальные эпизоды потоотделения, головных болей, тревоги, сердцебиений (феохромоцитома) Мышечную слабость, парестезии, судороги (гиперальдостеронизм) У женщин — на особенности течения беременностей, установить возможную связь повышения АД с наступлением менопаузы Необходимо анализировать возможную зависимость между артериальной гипертензией и приемом лекарственных препаратов (гормональных контрацептивов, нестероидных противовоспалительных и стероидных средств, использование наркотиков)

Далее необходимо оценить основные факторы риска развития артериальной гипертензии. Наследственная отягощенность по АГ, сердечнососудистым заболеваниям, дислипидемии, сахарному диабету Наличие в анамнезе у пациента сердечно-сосудистых заболеваний, дислипидемии, сахарного диабета или нарушения толерантности к глюкозе Курение, злоупотребление алкоголем Абдоминальное ожирение Физическая активность Личностные особенности пациента

Обязательные методы диагностики Общий анализ крови с определением гемоглобина и гематокрита. Общий анализ мочи , включая относительную плотность, суточную протеинурию, бактериурию, соотношение альбумин/креатинин мочи Глюкоза крови натощак. Если глюкоза крови натощак >5, 6 ммоль/л, рекомендуется провести пробу на толерантность к глюкозе. Повторное повышение гликемии плазмы натощак > 7, 0 ммоль/л или нарушение толерантности к глюкозе указывает на наличие сахарного диабета Общий холестерин Холестерин ЛПВП Холестерин ЛПНП Триглицериды Калий Мочевая кислота Креатинин

ЭКГ Электрокардиографическими признаками гипертрофии левого желудочка являются: Увеличение амплитуды зубца R в левых грудных отведениях (V 5, V 6) и амплитуды зубца S — в правых грудных отведениях (V 1, V 2) Признаки поворота сердца вокруг продольной оси против часовой стрелки Смещение электрической оси сердца влево Смещение сегмента R–ST в отведениях V 5, V 6, I, a. VL ниже изоэлектрической линии и формирование отрицательного или двухфазного (–+) зубца Т в отведениях I, a. VL, V 5 и V 6 Увеличение длительности интервала внутреннего отклонения QRS в левых грудных отведениях (V 5, V 6) более 0, 05 с.
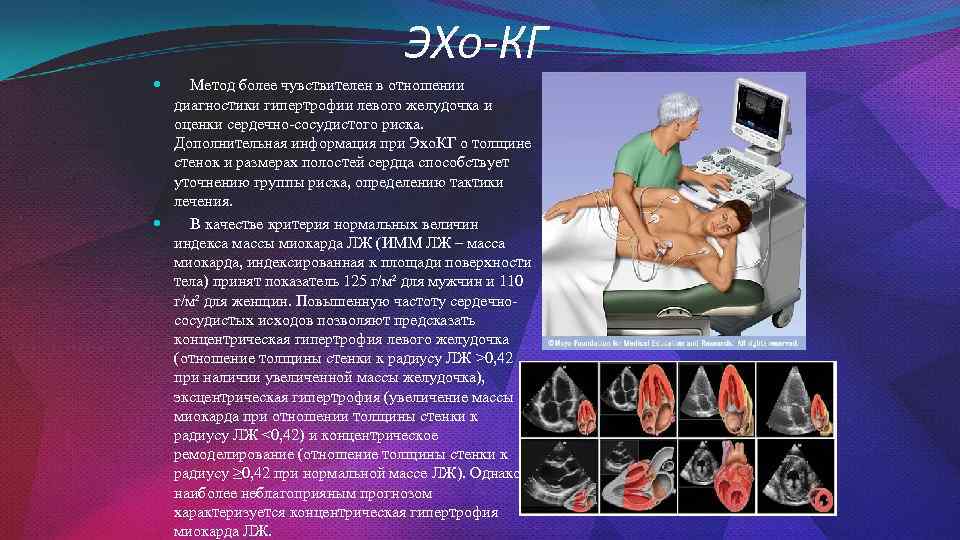
ЭХо-КГ Метод более чувствителен в отношении диагностики гипертрофии левого желудочка и оценки сердечно-сосудистого риска. Дополнительная информация при Эхо. КГ о толщине стенок и размерах полостей сердца способствует уточнению группы риска, определению тактики лечения. В качестве критерия нормальных величин индекса массы миокарда ЛЖ (ИММ ЛЖ – масса миокарда, индексированная к площади поверхности тела) принят показатель 125 г/м² для мужчин и 110 г/м² для женщин. Повышенную частоту сердечнососудистых исходов позволяют предсказать концентрическая гипертрофия левого желудочка (отношение толщины стенки к радиусу ЛЖ >0, 42 при наличии увеличенной массы желудочка), эксцентрическая гипертрофия (увеличение массы миокарда при отношении толщины стенки к радиусу ЛЖ

Исследование глазного дна Выполняется для оценки степени выраженности ретинопатии. При артериальной гипертензии в сетчатке можно обнаружить следующие патологические изменения: сужение артериол, расширение вен с прогрессирующим уменьшением отношения диаметра артериол и соответствующих им венул, венозный застой. На поздних стадиях артериальной гипертензии сетчатка выглядит мутноватой и отечной, на ней появляются беловатые и желтоватые пятна, напоминающие комки ваты, наблюдаются кровоизлияния в сетчатку. В некоторых случаях происходит отслойка сетчатки. Может возникать отек зрительного нерва. Выделяют четыре степени поражения сосудов сетчатки: I степень — минимальное сужение артериол и неравномерность их просвета II степень — выраженное сужение артериол с участками спазма и расширения венул при их перекресте с артериями III степень — на фоне резкого спазма артериол и расширения венул определяются признаки гипертонической ретинопатии: отечность и умеренное помутнение сетчатки, кровоизлияния в сетчатку; рыхлые экссудаты на сетчатке IV степень — отек диска зрительного нерва.

Дополнительные методы диагностики Рентгенография органов грудной клетки Ультразвуковое исследование почек и надпочечников Ультразвуковое исследование брахиоцефальных и почечных артерий Определение С-реактивного белка в сыворотке крови Анализ мочи на бактериурию Количественная оценка протеинурии Определение микроальбуминурии. Обязательное исследование при сахарном диабете.

Цели терапии Основная цель лечения больных АГ состоит в максимальном снижении риска развития ССО и смерти от них. Для достижения этой цели требуется не только снижение АД до целевого уровня, но и коррекция всех модифицируемых ФР (курение, ДЛП, гипергликемия, ожирение), предупреждение, замедление темпа прогрессирования и/или уменьшение ПОМ, а также лечение ассоциированных и сопутствующих заболеваний — ИБС, СД и т. д.

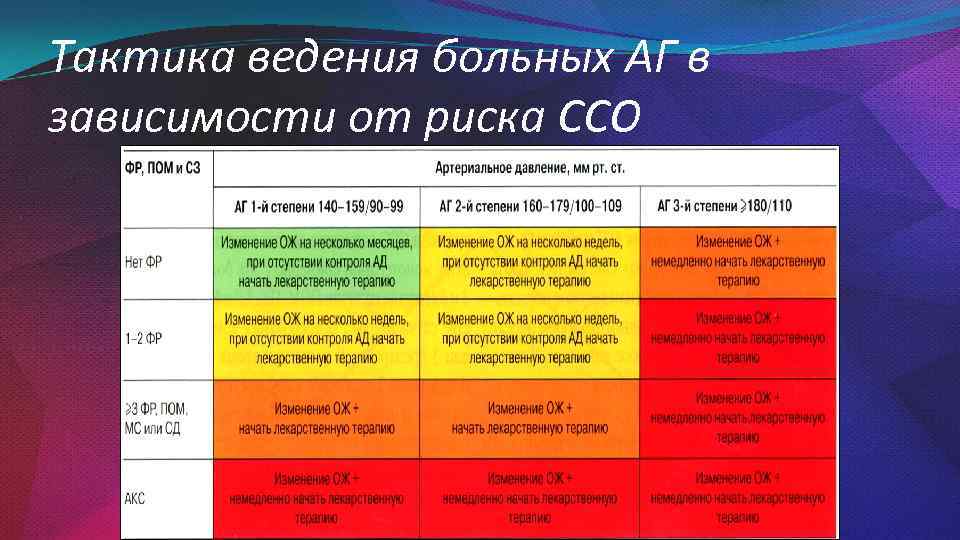
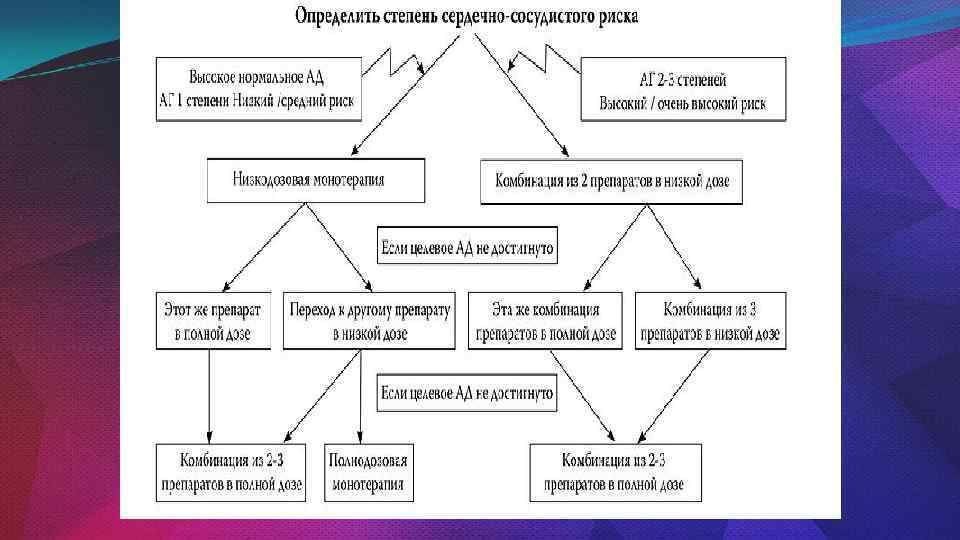
Тактика ведения больных АГ в зависимости от риска ССО

Немедикаментозные методы включают отказ от курения; нормализацию массы тела (ИМТ

Динамическое наблюдение Достижение и поддержание целевых уровней АД требуют длительного врачебного наблюдения с регулярным контролем выполнения пациентом рекомендаций по изменению ОЖ и соблюдению режима приема назначенных АГП, а также коррекции терапии в зависимости от эффективности, безопасности и переносимости лечения. При динамическом наблюдении решающее значение имеют установление личного контакта между врачом и больным, обучение пациентов в школах для больных АГ, повышающее приверженность больного лечению.
Источник
1. Синдром артериальной гипертензии в практике участкового терапевта. Современные принципы лечебно- диагностической тактики на
2.
Несмотря на усилия ученых, врачей и органов
управления
здравоохранением
артериальная
гипертензия (АГ) остается одной из наиболее
значимых медико-социальных проблем. Это
обусловлено как широким распространением
данного заболевания, так и тем, что АГ является
важнейшим фактором риска (ФР) основных
сердечно-сосудистых заболеваний (ССЗ)
—
инфаркта миокарда (ИМ) и мозгового инсульта
(МИ), главным образом определяющих высокую
смертность в стране.
3. Классификация уровней АД (мм.рт.ст.)
Категории АД
САД
ДАД
Оптимальное
< 120
<80
Нормальное
и 120- 129
-84
Высокое нормальное
130- 139
85-89
АГ 1 степени
140-159
90-99
АГ 2 степени
160-179
100-109
АГ 3 степени
> 180
>110
Изолированная
систолическая АГ *
> 140
<90
Примечание: * ИСАГ должна классифицироваться на 1, 2, 3 степени согласно
уровню САД.
4. Факторы риска
возраст: для мужчин – старше 55 лет, для женщин – старше 65 лет;
для лиц пожилого возраста – высокое пульсовое давление (более 60
мм.рт.ст.);
курение;
дислипидемия (общий холестерин >5,0 ммоль/л или холестерин
липопротеинов низкой плотности >3,0 ммоль/л или холестерин
липопротеинов высокой плотности < 1,0 ммоль/л для мужчин и <1,2
ммоль/л для женщин, или триглицериды > 1,7 ммоль/л);
глюкоза плазмы натощак 5,6 – 6,9 ммоль/л;
нарушение толерантности к глюкозе;
абдоминальное ожирение (окружность талии > 102 см для мужчин и
> 88 см для женщин);
семейный анамнез сердечно-сосудистых заболеваний (до 55 лет для
мужчин и до 65 лет для женщин).
5.
6. Сбор анамнеза
При сборе анамнеза важно уточнить возраст манифестации артериальной
гипертензии. Возникновение заболевания у пациентов в возрасте старше 40–50 лет в
большинстве случаев указывает на первичную форму болезни (эссенциальную АГ).
Появление признаков артериальной гипертензии в молодом возрасте (20–30 лет),
быстрая стабилизация АД на высоких цифрах, ранние осложнения, могут
свидетельствовать о вторичной форме заболевания (симптоматическую АГ).
В последнем случае необходимо диагностировать ту патологию, которая привела к
развитию артериальной гипертензии. Следует обратить внимание на:
Семейный анамнез почечных заболеваний (поликистоз почек)
Наличие в анамнезе почечных заболеваний, инфекций мочевого пузыря,
гематурии, злоупотребления анальгетиками (паренхиматозные заболевания почек)
Пароксизмальные эпизоды потоотделения, головных болей, тревоги,
сердцебиений (феохромоцитома)
Мышечную слабость, парестезии, судороги (гиперальдостеронизм)
У женщин — на особенности течения беременностей, установить возможную связь
повышения АД с наступлением менопаузы
Необходимо анализировать возможную зависимость между артериальной
гипертензией и приемом лекарственных препаратов (гормональных
контрацептивов, нестероидных противовоспалительных и стероидных средств,
использование наркотиков)
7.
Далее необходимо оценить основные факторы риска
развития артериальной гипертензии.
Наследственная отягощенность по АГ, сердечнососудистым заболеваниям, дислипидемии, сахарному
диабету
Наличие в анамнезе у пациента сердечно-сосудистых
заболеваний, дислипидемии, сахарного диабета или
нарушения толерантности к глюкозе
Курение, злоупотребление алкоголем
Абдоминальное ожирение
Физическая активность
Личностные особенности пациента
8. Обязательные методы диагностики
Общий анализ крови с определением гемоглобина и гематокрита .
Общий анализ мочи , включая относительную плотность, суточную
протеинурию, бактериурию, соотношение альбумин/креатинин мочи
Глюкоза крови натощак. Если глюкоза крови натощак >5,6 ммоль/л,
рекомендуется провести пробу на толерантность к глюкозе. Повторное
повышение гликемии плазмы натощак > 7,0 ммоль/л или нарушение
толерантности к глюкозе указывает на наличие сахарного диабета
Общий холестерин
Холестерин ЛПВП
Холестерин ЛПНП
Триглицериды
Калий
Мочевая кислота
Креатинин
9. ЭКГ
Электрокардиографическими признаками гипертрофии левого желудочка являются:
Увеличение амплитуды зубца R в левых грудных отведениях (V5, V6) и амплитуды зубца
S — в правых грудных отведениях (V1, V2)
Признаки поворота сердца вокруг продольной оси против часовой стрелки
Смещение электрической оси сердца влево
Смещение сегмента R–ST в отведениях V5, V6, I, aVL ниже изоэлектрической линии и
формирование отрицательного или двухфазного (–+) зубца Т в отведениях I, aVL, V5 и
V6
Увеличение длительности интервала внутреннего отклонения QRS в левых грудных
отведениях (V5, V6) более 0,05 с.
10. ЭХо-КГ
Метод более чувствителен в отношении
диагностики гипертрофии левого желудочка и
оценки сердечно-сосудистого риска.
Дополнительная информация при ЭхоКГ о толщине
стенок и размерах полостей сердца способствует
уточнению группы риска, определению тактики
лечения.
В качестве критерия нормальных величин
индекса массы миокарда ЛЖ (ИММ ЛЖ – масса
миокарда, индексированная к площади поверхности
тела) принят показатель 125 г/м² для мужчин и 110
г/м² для женщин. Повышенную частоту сердечнососудистых исходов позволяют предсказать
концентрическая гипертрофия левого желудочка
(отношение толщины стенки к радиусу ЛЖ >0,42
при наличии увеличенной массы желудочка),
эксцентрическая гипертрофия (увеличение массы
миокарда при отношении толщины стенки к
радиусу ЛЖ <0,42) и концентрическое
ремоделирование (отношение толщины стенки к
радиусу ≥0,42 при нормальной массе ЛЖ). Однако
наиболее неблагоприяным прогнозом
характеризуется концентрическая гипертрофия
миокарда ЛЖ.
11. Исследование глазного дна
Выполняется для оценки степени выраженности
ретинопатии. При артериальной гипертензии в сетчатке
можно обнаружить следующие патологические изменения:
сужение артериол, расширение вен с прогрессирующим
уменьшением отношения диаметра артериол и
соответствующих им венул, венозный застой. На поздних
стадиях артериальной гипертензии сетчатка выглядит
мутноватой и отечной, на ней появляются беловатые и
желтоватые пятна, напоминающие комки ваты, наблюдаются
кровоизлияния в сетчатку. В некоторых случаях происходит
отслойка сетчатки. Может возникать отек зрительного нерва.
Выделяют четыре степени поражения сосудов сетчатки:
I степень — минимальное сужение артериол и
неравномерность их просвета
II степень — выраженное сужение артериол с участками
спазма и расширения венул при их перекресте с артериями
III степень — на фоне резкого спазма артериол и расширения
венул определяются признаки гипертонической ретинопатии:
отечность и умеренное помутнение сетчатки, кровоизлияния
в сетчатку; рыхлые экссудаты на сетчатке
IV степень — отек диска зрительного нерва.
12. Дополнительные методы диагностики
Рентгенография органов грудной клетки
Ультразвуковое исследование почек и надпочечников
Ультразвуковое исследование брахиоцефальных и
почечных артерий
Определение С-реактивного белка в сыворотке крови
Анализ мочи на бактериурию
Количественная оценка протеинурии
Определение микроальбуминурии. Обязательное
исследование при сахарном диабете.
13. Цели терапии
Основная цель лечения больных АГ состоит в максимальном снижении
риска развития ССО и смерти от них. Для достижения этой цели
требуется не только снижение АД до целевого уровня, но и коррекция
всех модифицируемых ФР (курение, ДЛП, гипергликемия, ожирение),
предупреждение, замедление темпа прогрессирования и/или
уменьшение ПОМ, а также лечение ассоциированных и сопутствующих
заболеваний — ИБС, СД и т. д.
14. Тактика ведения больных АГ в зависимости от риска ССО
15. Немедикаментозные методы включают
отказ от курения;
нормализацию массы тела (ИМТ < 25
кг/м.2);
увеличение физической нагрузки регулярная аэробная (динамическая)
физическая нагрузка по 30—40 минут не
менее 4 раз в неделю;
снижение потребления поваренной соли
до 5 г/сут.;
изменение режима питания с
увеличением потребления растительной
пищи, увеличением в рационе калия,
кальция (содержатся в овощах, фруктах,
зерновых) и магния (содержится в
молочных продуктах), а также
уменьшением потребления животных
жиров.
16.
17. Динамическое наблюдение
Достижение и поддержание целевых уровней АД требуют
длительного врачебного наблюдения с регулярным
контролем выполнения пациентом рекомендаций по
изменению ОЖ и соблюдению режима приема
назначенных АГП, а также коррекции терапии в
зависимости от эффективности, безопасности и
переносимости лечения. При динамическом наблюдении
решающее значение имеют установление личного контакта
между врачом и больным, обучение пациентов в школах
для больных АГ, повышающее приверженность больного
лечению.
Источник
- 27 Июня, 2018
- Кардиология
- Виктор Лоза
Синдром артериальной гипертензии – нарушенное состояние, при котором у пациента отмечается повышенное артериальное давление на протяжении длительного периода времени. Отследить данное состояние можно и самостоятельно, воспользовавшись тонометром. Гипертония способна спровоцировать развитие инфаркта и инсульта, но если своевременно начать лечение, то можно будет нормализовать давление и уменьшить риск осложнения.
Синдром артериальной гипертензии: причины возникновения
В большинстве случаев тяжело установить провоцирующий фактор данного нарушения. В современной медицине выделяют некоторые факторы, которые могут увеличить риск развития патологии:
- Возрастная категория пациента.
- Наследственность.
- Половая принадлежность пациента. В большинстве случаев синдром артериальной гипертензии диагностируется у мужской части населения.
- Вредные привычки – табакокурение, алкоголизм.
- Неправильное питание, умеренная физическая активность.
- Постоянные стрессовые ситуации.
- Артериальная гипертензия при нефротическом синдроме.
- Уровень адреналина в крови выше нормы.
- Врожденные пороки сердца.
- Прием некоторых групп медикаментов на протяжении длительного периода времени, например, пероральных контрацептивов.
- Токсикоз на поздних сроках вынашивания ребенка.
Если у пациента наблюдается один или несколько провоцирующих факторов, то требуется обязательная консультация со специалистом.
Классификация
Для удобного диагностирования и назначения эффективного лечения данная патология была классифицирована. Специалисты выделяют три стадии артериальной гипертонии:
- Первая стадия заболевания. Какие-либо существенные изменения в органах и сосудах отсутствуют, общее состояние пациента стабильное.
- Вторая стадия заболевания. Нарушения диагностируются в одном или нескольких органах, подверженных данной патологии. У пациента может возникать гипертонический криз.
- Третья стадия заболевания. Диагностируются нарушения в органах комплексного характера. У пациента увеличивается риск развития инсульта и инфаркта, происходит поражение зрительного нерва, как следствие, ухудшается зрение, наблюдается сердечная и почечная недостаточности, которые сопровождаются дополнительной симптоматикой.
Определить степень заболевания может только специалист после тщательного обследования и анализа общего состояния пациента.
Первичная и вторичная артериальная гипертензия
Также в медицине выделяют не только степени заболевания, но и виды его происхождения. По генезу артериальная гипертония бывает первичной и вторичной. Первичная, или эссенциальная, патология характеризируется повышенным давлением, которое отмечается у пациента без каких-либо на то причин. Вторичная, или симптоматическая, патология характеризуется повышенным давлением, которое возникает в результате прогрессирования определенных заболеваний или патологий, выступает как основной симптом отклонений в организме.
Синдром артериальной гипертензии первичного типа считается самым распространенным. До сих пор специалисты точно не уставили причины его возникновения, но выделяют основные факторы, которые могут повысить риск развития заболевания. К ним можно отнести:
- Малоподвижный образ жизни.
- Проблемы с лишним весом.
- Наследственный фактор.
- Повышенный уровень холестерина в крови.
- Нехватку калия и витамина Д в организме.
- Повышенную чувствительность организма к солям.
- Злоупотребление спиртными напитками, табакокурение.
- Постоянные стрессовые ситуации.
Причины вторичной артериальной гипертензии
Что касается вторичной гипертонии, то источник заболевания можно выявить без проблем, так как она возникает в результате определенного патологического состояния в организме. Встречается довольно редко. Возникает симптоматический синдром артериальной гипертензии при заболеваниях почек, а также в результате таких провоцирующих причин, как: сердечно-сосудистые, нейрогенные, эндокринные заболевания и прием лекарственных средств.

Сердечно-сосудистая артериальная гипертензия диагностируется в результате атеросклероза аорты, недостаточности аортального клапана. Нейрогенная гипертония возникает из-за повышенного внутричерепного давления, воспалительных процессов, происходящих в нервной системе.
Эндокринная гипертония развивается в результате развития синдрома Конна и болезни Иценко-Кушинга. Не стоит забывать, что данный тип патологии диагностируется у пациентов и при акромегалии, гипотиреозе, гипертериозе и иных нарушениях.
Что касается медикаментозной гипертонии, то ее связывают с приемом нестероидных противовоспалительных лекарственных средств, контрацептивов, антидепрессантов.
Синдром артериальной гипертензии: симптомы
Симптоматика гипертонии будет зависеть от стадии развития заболевания, а также от степени повышенного кровяного давления. Поэтому при постановке диагноза специалист обязательно должен указать эти два немаловажных показателя. Необходимо помнить, что при первых проявлениях заболевания стоит сразу пройти полное обследование и приступить к лечению, чтобы исключить всевозможные осложнения.
Специалисты выделяют три степени синдрома артериальной гипертензии:
- Легкая степень. У пациента наблюдается постоянное повышенное давление в пределах 140-160 мм. рт. ст. на 90-100 мм. рт. ст.
- Умеренная степень. У пациента диагностируется повышенной давление в пределах 180/110 мм. рт. ст.
- Тяжелая степень заболевания. У пациента наблюдается давление в пределах 185/110 мм. рт. ст.
Кроме повышенных показателей, данная патология больше никак себя не проявляет, поэтому даже здоровому пациенту следует время от времени отслеживать свое артериальное давление.
Диагностика
Диагностика синдрома повышенного давления проводится в несколько этапов. В обязательном порядке изучается клиника артериальной гипертензии, а также ее патогенез. Специалист обязательно должен выяснить, на протяжении какого времени наблюдается нарушение и какое нормальное давление у пациента. Уточняется провоцирующий фактор отклонения от нормы.
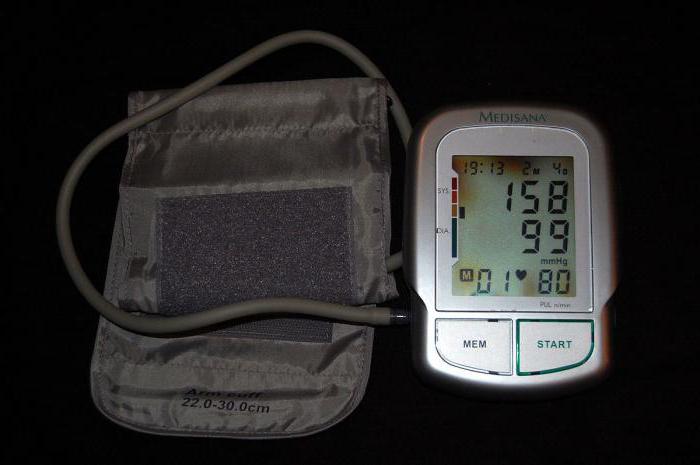
Уделяется внимание образу жизни больного, присутствовали ли какие-либо операционные вмешательства, травмы и хронические заболевания. Специалист также должен уточнить про наследственные патологии и отклонения. После тщательного опроса пациента проводится осмотр и измерение давления. Больному рекомендуется сдать общий анализ крови и мочи, чтобы выявить сопутствующие заболевания в организме.
Дополнительно назначаются и такие виды обследований:
- Электрокардиография. Помогает определить активность и работу сердца, изменения в нем.
- Эхокардиография. Помогает оценить степень поражения органа и характер нарушения в работе.
- Рентгенологическое исследование органов грудной полости. Помогает оценить состояние органа и выявить любые нарушения в легких.
- УЗИ почек и их сосудов назначается для выявления заболеваний данного органа.
- УЗИ надпочечников, сосудов.
При необходимости может понадобиться консультация офтальмолога или терапевта.
Терапия
Лечение синдрома артериальной гипертензии проводится комплексно и назначается после тщательного обследования, установления провоцирующего фактора. При данном заболевании пациентам рекомендуется не только принимать препараты, но и правильно питаться. Нужно употреблять меньше поваренной соли. Также стоит отказаться от вредных привычек. При проблемах с лишним весом стоит уделить внимание этому моменту и придерживаться диеты, составить сбалансированное меню поможет врач-диетолог совместно с кардиологом. В период лечения физическая активность должна быть умеренной, можно заниматься спортом, плаваньем.
Лечение может длиться несколько месяцев и проводиться повторно, все будет зависеть от общего состояния пациента, сопутствующих заболеваний и присутствующих осложнений. Поэтому не стоит игнорировать факт повышенного давления, тем более, если оно диагностируется довольно часто. Стоит помнить, что запущенная стадия заболевания таит опасность для жизни.
Медикаментозная терапия
Что касается медикаментозной терапии, то она включает прием нескольких групп лекарственных средств. Пациенту могут порекомендовать принимать такие препараты, как:
- Ингибиторы АПФ. Оказывают влияние на регулирование кровяного давления и объем крови в организме.
- Средства, способствующие расширению сосудов из-за блокады определенных нервных рецепторов.
- Препараты, которые оказывают воздействие на клетки сердечно-сосудистой системы, при этом уменьшают тонус сосудов.
- Лекарственные средства, оказывающие блокаду нервных рецепторов, которые реагируют на гормоны стресса.
- Мочегонные лекарственные средства.
- Препараты центрального действия, которые способны оказать влияние на артериальное давление.
- Комбинированные препараты.
Все средства и дозировки назначаются исключительно врачом. Обязательно учитывается возрастная категория пациента. Любые самостоятельные корректировки могут спровоцировать ухудшение состояния и привести к негативным необратимым последствиям.
Осложнения и последствия заболевания
Синдром артериальной гипертонии имеет много осложнений. К самым распространенным нарушениям можно отнести такие заболевания и отклонения, как:
- Гипертонический криз. В данной ситуации у пациента отмечается резкое повышение показателей давления. Требует срочного вмешательства. Сопровождается выраженной симптоматикой.
- Заболевания почек, почечная недостаточность.
- Сердечная недостаточность.
- Образование тромбов в сосудах и значительная их закупорка.
- Нарушенный процесс кровообращения в сосудах головного мозга.
- Утолщение стенки сердца.
- Инфаркт миокарда.
- Поражение органов зрения, а также их сосудов. Нарушение зрительной функции.
Любые осложнения сопровождаются дополнительными признаками, но основным считается повышенное артериальное давление. Устранив заболевание, можно будет за короткий срок избавиться от синдрома гипертензии. После чего потребуется постоянно наблюдение у специалиста, чтобы исключить рецидив.
Профилактиеские мероприятия
Профилактика заболевания заключается в тщательном соблюдении всех рекомендаций специалиста и здоровом образе жизни. Пациентам из группы риска рекомендуется правильно и сбалансировано питаться, при необходимости придерживаться диеты. Нужно больше кушать овощей и фруктов, которые улучшают состояние сосудов и способствуют работе сердечно-сосудистой системы. Питание должно быть порционным и частым. Если пациент страдает от табакокурения или алкоголизма, то необходимо попытаться избавиться от пагубных привычек за короткие сроки, тем самым облегчить работу сердца.
Не нужно забывать и про занятия спортом, которые помогают окрепнуть сосудам и сердечным мышцам. Рекомендуется следить за массой тела и проводить своевременное лечение заболеваний и патологий, которые могут спровоцировать повышение артериального давления. Если пациент постоянно подвержен стрессовым ситуациям, то их стоит исключить или значительно уменьшить. При необходимости можно принимать успокоительные средства, назначенные исключительно специалистом.
Почечная гипертензия
Почечная гипертензия может диагностироваться в любом возрасте. Относится к вторичному типу заболевания. Возникает в результате многих провоцирующих факторов и сопровождается выраженной симптоматикой. Стоит понимать, что почки – фильтрующий орган, и, если у пациента диагностируется повышенное артериальное давление, объем крови, проходящий через них, также увеличивается, тем самым нарушается работа. Почки не в состоянии профильтровать большое количество крови и качественно выполнить свою работу, то есть вывести из организма вредные вещества.
Из-за нарушенного процесса у пациента будет отмечаться скопление жидкости в организме, появится отечность. Так как сосуды не способны работать в таком режиме, происходит выработка ренина, который также провоцирует задержку жидкости в организме. При этом у пациента будет диагностироваться повышенный тонус почечных артерий. Если функция почек нарушена, то уменьшится синтез простагландина, который способен нормализовать уровень артериального давления.
Артериальная гипертония у детей
Синдром артериальной гипертензии у детей диагностируется в редких случаях. Относится к хроническим заболеваниям. Становится актуальной данная патология из-за особенностей лечения в детском возрасте, так как младшей возрастной категории разрешены для терапии не все лекарственные средства. Диагностируется синдром в результате прогрессирования сопутствующих провоцирующих заболеваний и отклонений. Очень часто данное отклонение наблюдается у детей из-за проблем с лишним весом, что в настоящее время — вполне распространенная проблема.
Синдром артериальной гипертензии патогенез имеет такой же, как и у старшей возрастной категории. Спровоцировать развитие заболевания могут такие патофизиологические механизмы, как увеличенный объем циркулирующей крови, увеличенный сердечный выброс и повышенное общее периферическое сопротивление. К предрасполагающим факторам развития заболевания у детей можно отнести наследственность, сахарный диабет, проблемы с лишним весом, стрессовые ситуации, заболевания нервной системы и почек. Клиника артериальной гипертензии не сильно отличается от взрослой симптоматики.
Лечение детской гипертензии
Терапия проводится с целью снижения артериального давления до пределов нормы. Может как использоваться медикаментозное лечение, так и проводиться нормализация состояния без использования лекарственных средств. Второй ва?
