Симптомы мышиной лихорадки с почечным синдромом

Автор текста: Даценко Светлана Александровна
Инфекционист
Геморрагическая лихорадка с почечным синдромом, сокращённо ГЛПС — довольно опасное вирусное заболевание, передающееся мышами. Несвоевременность обращения за медицинской помощью грозит осложнениями со стороны почек, кровеносных сосудов, вплоть до гибели от массивных кровотечений. Давайте попробуем разобраться, что это за болезнь и как вовремя ее обнаружить.
Что вызывает болезнь
Возбудитель ГЛПС — вирус из рода Hantavirus. Он проникает в организм человека через слизистую рта или носа, поврежденную кожу. Размножение вируса происходит в лимфоцитах и моноцитах. Постепенно он распространяется по организму и поражает в первую очередь кровеносные сосуды и почки. В природе переносчиками вируса являются мышевидные грызуны — полевки, домовые мыши, крысы. Они выделяют вирус с испражнениями и слюной.
Как заражается человек
Вирус довольно устойчив в окружающей среде и долго сохраняет жизнеспособность в испражнениях грызунов. Для заражения человеку необязательно напрямую контактировать с мышью или крысой. Достаточно вдохнуть пыль в помещении, где есть много мышиного помёта, или прикоснуться к нему незащищенными руками с царапинами или ссадинами. Существует также пищевой путь заражения — если человек употребляет в пищу продукты или воду, загрязненные испражнениями мышей, и не прошедшие термическую обработку.
Восприимчивость людей к вирусу высокая, болеют все группы населения. Наибольшая заболеваемость обнаруживается среди мужчин, занимающихся сельским хозяйством. Горожане болеют при выездах на дачу, в лес, уборке урожая. Инфекция распространена по всему миру. В России очаги хантавирусной инфекции расположены на Урале, Поволжье, Дальнем Востоке.
Как распознать болезнь
ГЛПС отличается разнообразной симптоматикой, поэтому зачастую диагноз сложно поставить на начальном этапе. Рассмотрим классический вариант течения ГЛПС. Инкубация вируса в организме, то есть его распространение и размножение, происходит в течение 14-21 дня. В этот период человек не отмечает никаких нарушений здоровья.
Дальнейшее течение болезни проходит три четко выраженных этапа. Начинается болезнь остро, с недомогания и повышения температуры до 39-40 градусов. Человек отмечает сильную головную боль, отсутствие аппетита, иногда тошноту и расстройство стула. Лихорадка сохраняется на протяжении 7-10 дней. В этот период ГЛПС можно спутать с гриппом или менингитом.
К концу начального периода появляются симптомы нарушения микроциркуляции. Лицо, шея, верхняя часть туловища краснеют. Белки глаз и конъюнктива покрыты мелкими кровоизлияниями. Такая же сыпь появляется на груди, в подмышечных впадинах. Возможны носовые и десневые кровотечения. Характерный симптом ГЛПС — нарушение зрения. Человек отмечает мелькание мушек или появление пелены перед глазами.
К 5-7 дню болезни возникает нарушение мочеиспускания. Объем выделяемой мочи становится все меньше, вплоть до полного ее отсутствия. Это говорит о поражении почек вирусом. Несмотря на снижение температуры, человеку не становится лучше. Усиливается головная боль, возникает сухость во рту и жажда. Появляются сильные боли в пояснице и животе. Этот период заболевания опасен развитием тяжелых осложнений — инфекционно-токсический шок, острая почечная недостаточность, желудочно-кишечное кровотечение. В случае присоединения бактериальной флоры развивается пневмония, гайморит, отит.
К концу второй недели болезни начинается третий период. Происходит постепенное очищение организма от вируса и его токсинов. Восстанавливается мочеиспускание, количество выделяемой мочи может достигать пяти литров в сутки. Самочувствие также постепенно улучшается, исчезают боли в животе и пояснице, появляется аппетит. Полное выздоровление может занимать до 3 месяцев.
Диагностика
При условии типичного течения болезни диагноз не вызывает сомнений. Подтверждением будет факт пребывания человека в эндемичной по ГЛПС местности, уборки дачных помещений или явного контакта с грызунами.
В крови сначала наблюдается снижение уровня лейкоцитов, эритроцитов и тромбоцитов. Затем лейкоциты и СОЭ увеличиваются. Растут почечные показатели — креатинин и мочевина. В моче обнаруживается значительное количество белка. Достоверным подтверждением диагноза станет обнаружение специфических иммуноглобулинов класса М в сыворотке крови.
Лечение
Все формы ГЛПС, даже легкое течение — показание для госпитализации в инфекционный стационар. Человек должен находиться на строгом постельном режиме вплоть до восстановления мочеиспускания, иначе у него может произойти разрыв почек.
Лечение проводят:
- противовирусными препаратами;
- внутривенным вливанием растворов глюкозы, натрия хлорида;
- средствами для улучшения микроциркуляции;
- витаминами
Напомню, что подбор лекарств проводит только ваш лечащий врач.
В случае присоединения бактериальной инфекции назначают антибиотики. При развитии почечной недостаточности, инфекционно-токсического шока человека переводят в отделение реанимации.
После выписки
Из стационара выписывают при условии восстановления мочеиспускания, нормализации показателей крови и мочи. Человек отправляется на амбулаторное долечивание к инфекционисту поликлиники или участковому терапевту. Срок нетрудоспособности после выписки из стационара составляет 10-30 дней, в зависимости от тяжести болезни. На 10-й день нужно сдать общий анализ крови и мочи. Диспансерное наблюдение продолжается от трех месяцев до года.
На протяжении полугода после перенесенной ГЛПС нужно соблюдать диету, исключить употребление алкоголя. Нельзя посещать бани, сауны. Следует ограничить физические нагрузки, занятия спортом.
В завершение расскажу случай из своей практики. Ко мне на прием пришел мужчина, направлен терапевтом. Болен был в течение недели, единственный симптом — повышение температуры до 39 градусов, нерегулярно. Обследование у терапевта не выявило никаких отклонений, только в крови было незначительное повышение лейкоцитов. В связи с высокой температурой он получал антибиотик уже 3 дня, но эффекта не было. Я осмотрела его полностью, и не увидела ни покраснения кожи, ни сыпи, ни конъюнктивита. Он не жаловался на ухудшение зрения, боли в животе или пояснице. Тем не менее, я отправила его в стационар, поскольку он рассказал, что неоднократно бывал на даче и в лесу. Через три дня в стационаре ему подтвердили ГЛПС, обнаружив специфические антитела в крови. Вот такое атипичное течение болезни мне довелось увидеть.
Поэтому, если вы бывали на даче или в лесу, в регионах с высокой заболеваемостью ГЛПС, и у вас через 2-3 недели поднялась высокая температура, незамедлительно отправляйтесь к врачу. Пусть даже других типичных симптомов нет, болезнь может протекать скрыто. В данном случае нужно обязательно делать анализ на ГЛПС.
Понравилась статья, смотри еще здесь.
Источник
Общие сведения
Мышиной лихорадкой часто называют геморрагическую лихорадку с почечным синдромом (ГЛПС). Это острое вирусное заболевание зоонозной природы (источником заражения являются животные), которое распространяется на определенной территории. Геморрагическая мышиная лихорадка начинается остро. В процессе развития болезни поражаются сосуды, развивается геморрагический синдром, происходит тяжелое поражение почек и общая интоксикация организма. Геморрагическая лихорадка — тяжелое заболевание, требующее адекватного и своевременного лечения. В противном случае тяжелое поражение почек может привести к серьезным осложнениям и даже к летальному исходу.
Переносчиками инфекции в природе являются мышевидные грызуны. Как свидетельствует Википедия и другие источники, рост заболеваемости отмечается летом и осенью, хотя случаи мышиной лихорадки диагностируют на протяжении года. Человек может заразиться, вдыхая зараженную вирусом пыль, а также потребляя воду и пищу, загрязненную выделениями мышевидных грызунов. Передачи болезни от человека к человеку не происходит. Фиксируются спорадические случаи заболевания, а также его эпидемические вспышки. Отмечено, что чаще ГЛПС развивается у мужчин, поскольку заражение нередко происходит при выполнении сельскохозяйственных работ, во время охоты, рыбалки и т. п. Заболевают преимущественно люди трудоспособного возраста.
О том, как распознать симптомы этого недуга, а также об особенностях его лечения речь пойдет в этой статье.
Патогенез
Возбудителем мышиной лихорадки является вирус, который относится к семейству Bunyaviridae. Он принадлежит к самостоятельному роду – Hantavirus. Вирус реплицируется в цитоплазме инфицированных клеток. Во внешней среде он относительно устойчив при температуре от 4 до 20 градусов. Вирус полностью инактивируется при рН ниже 5,0; он чувствителен к хлороформу, эфиру, ацетону, ультрафиолету, бензолу.
Источниками заболевания является всего около шестидесяти видов животных. Но в качестве основных распространителей вируса выделяют полевую мышь, серую и черную крыс, разные виды полевок.
Через верхние дыхательные пути возбудитель попадает в легкие человека, после чего происходит его диссеминация в другие органы через кровь. Попадая в организм человека, вирус постепенно мигрирует и локализуется в эндотелии сосудов и эпителиальных клетках разных органов. Постепенно он накапливается и реплицируется в эпителии сосудов. Когда начинается фаза вирусемии, проявляются симптомы интоксикации и другие признаки заболевания.
Вирус токсически воздействует на сосуды, провоцируя развитие деструктивного артериита с повышенной проницаемостью сосудистой стенки. Происходит нарушение микроциркуляции, так как поражаются определяющие ее вегетативные центры. Развивается ДВС-синдром, полиорганная недостаточность.
Выраженное негативное влияние вирус оказывает на состояние почек. Существенно увеличиваются их размеры, капсула при этом напряжена. Определяются некрозы и кровоизлияния в корковом слое.
Наблюдается выраженная серозно-геморрагическая апоплексия в мозговом веществе. Могут происходить ишемические инфаркты. Вследствие массивной десквамации эпителия и отложения фибрина в канальцах развивается обструктивный сегментарный гидронефроз.
В процессе развития болезни патоморфологические изменения происходят и в других органах. Вероятны кровоизлияния, полнокровия, дистрофия, некрозы, отеки.
Классификация
В зависимости от выраженности интоксикации, геморрагического и почечного синдромов выделяют тактике формы течения заболевания:
- Легкая – лихорадка длится до 5 дней, температура не поднимется выше субфебрильных показателей, диурез снижается незначительно (750—1000 мл мочи в сутки), отмечается необильная сыпь на коже и слизистых, непродолжительные головные боли.
- Среднетяжелая – начинается остро, лихорадка длится до 7 дней, отмечается умеренная интоксикация, температура может подниматься выше 39 градусов. Геморрагический синдром четко выражен – отмечается сыпь на коже, кровоизлияния в места инъекций, кровоизлияния в склеры, конъюнктивы. Характерна олигоурия, гиперазотемия.
- Тяжелая – отмечается выраженная интоксикация, температура поднимается выше 39,5 градуса. Геморрагический синдром ярко выражен — на коже и слизистых отмечаются геморрагии, происходят кровотечения из внутренних органов, обильные носовые кровотечения. Характерна олигоанурия или анурия, цилиндрурия, значительная протеинурия, гематурия, выраженная гиперазотемия.
Причины
Говоря о том, как передается мышиная лихорадка, следует отметить, что единственным источником заражения являются мышевидные грызуны. У самих животных инфекция протекает бессимптомно, однако от них можно заразиться, так как они выделяют вирус в окружающую среду с экскрементами, мочой, слюной.
Вирус передается аэрогенным путем (воздушно-пылевым и воздушно-капельным), когда человек вдыхает возбудитель в виде аэрозоля. Заражение может произойти во время уборки, ремонта, сельскохозяйственных работ, при ночевках в соломе, во время работы на лесоповале, на фермах и др.
Также заражение может произойти через повреждения на коже во время контакта с выделениями грызунов, при укусе животного, при потреблении продуктов и воды, загрязненных выделениями зараженных грызунов.
Инкубационный период длится 7-46 дней, но чаще всего его продолжительность составляет 21-25 дней.
Симптомы мышиной лихорадки
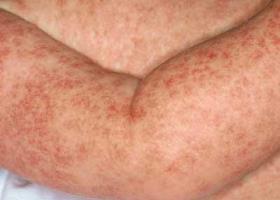
Течение мышиного тифа подразделяется на несколько периодов, и именно от периода зависит то, как проявляется болезнь. Выделяют такие периоды заболевания: начальный (лихорадочный), олигоурический, полиурический и реконвалесценции.
- В начальном периоде симптомы мышиной лихорадки у взрослого и ребенка начинают проявляться остро. Температура тела повышается до 38-40°С, наблюдаются озноб, головная боль, сухость во рту, слабость, мышечные боли, ломота в теле и другие симптомы интоксикации организма. Может отмечаться болезненность во время движения глаз, боль в проекции почек. Примерно на второй день появляется геморрагическая энантема на слизистой неба. На лице, шее, груди примерно на третий день отмечается гиперемия кожи, сыпь в виде полос. В этот период на коже появляются крупные кровоизлияния. Существует вероятность носовых, маточных, желудочных кровотечений, что может привести к летальному исходу.
- В олигурическом периоде симптомы мышиной лихорадки у мужчин и у женщин продолжают нарастать. В это время температура у взрослого и ребенка еще несколько дней продолжает держаться на уровне 38-40°С. Но когда она снижается (примерно на 7 день), облегчения не происходит. Отмечаются боли в пояснице (типичные симптомы у мужчин и женщин в этот период), сильно болит голова. Геморрагический синдром усиливается. У больного в этот период сухая кожа, гиперемированы лицо, шея, слизистые оболочки зева и конъюнктив. Происходят приступы многократной рвоты, не связанной с приемом пищи, что приводит к обезвоживанию организма. Это ведет к снижению количества выделяемой мочи (до 300-500 мл/сут.). Если течение болезни тяжелое, может развиваться анурия. В этот период вероятно развитие олигурии, гиперазотемии, гипостенурии, метаболического ацидоза. Если нарастает азотемия (количество остаточного азота), может развиваться острая почечная недостаточность, вероятна уремическая кома. В это время появляются боли в животе, вздутие. Признаки мышиной лихорадки у мужчин и женщин со стороны сердечно-сосудистой системы проявляются гипотензией, брадикардией, цианозом. В этот период может развиваться отек легких, при тяжелом течении болезни возможна кома.
- Полиурический период отмечается с 9-13 дня заболевания. В это время симптомы мышиной лихорадки у женщин и мужчин постепенно стихают. Боли в животе и пояснице становятся менее выраженными, больной лучше спит и ест. Суточное количество мочи существенно увеличивается (до 3-5 л). При этом сохраняется слабость, сухость во рту, одышка при физических нагрузках. Примерно на 20 день начинается период выздоровления.
- Период реконвалесценции – характерные признаки у женщины и мужчин исчезают. Уменьшается выраженность полиурии, постепенно восстанавливаются функции организма. Однако процесс выздоровления продолжается очень долго – от 3 до 6 месяцев.
Симптомы мышиной лихорадки у детей проявляются так же, как и у взрослых. Но все же детский организм может реагировать на болезнь индивидуально, поэтому признаки у детей могут немного отличаться. Симптомы проявляются постепенно после того, как у ребенка повысилась температура. Болезнь проходит все описанные выше стадии.
Анализы и диагностика
Заболевание сложно распознать в первые дни. К тому же его признаки можно спутать с симптомами других болезней. Однако от ОРВИ клиническая картина мышиной лихорадки отличается отсутствием насморка и симптомов поражения дыхательных путей, а от кишечной инфекции – более поздним развитием симптомов поражения ЖКТ.
Основными диагностическими признаками является резкое снижение количества мочи, а также ухудшение общего состояния человека после нормализации температуры. Врач ставит диагноз, основываясь на клинической картине, эпидемиологическом анамнезе, а также на изменениях функций почек, характерных для мышиной лихорадки.
Во внимание принимаются данные лабораторных исследований. Проводятся следующие анализы:
- общий анализ крови с исследованием лейкоцитарной формулы;
- биохимический анализ крови – определение креатинина, мочевины, аланинаминотрансферазы, аспартатаминотрансферазы, исследование электролитов крови;
- общий анализ мочи;
- проводится исследование коагулограммы для оценки тяжести болезни.
Также практикуются инструментальные методы исследования:
- УЗИ почек;
- рентгенография легких;
- фиброгастродуоденоскопия;
- ЭКГ и др.
Лечение мышиной лихорадки
Проводить лечение мышиной лихорадки необходимо в инфекционном отделении больницы. На сегодня не существует стандартных схем лечения ГЛПС. Практикуют комплексную, симптоматическую терапию, чтобы скорректировать основные синдромы – снять интоксикацию, уменьшить выраженность острой почечной недостаточности, геморрагического синдрома и др. При этом схему медикаментозного лечения подбирают так, чтобы больной не принимал препаратов, усиливающих поражение почек.
Если подозревается мышиная лихорадка у взрослого или ребенка, важно, чтобы пациент был госпитализирован как можно раньше. До конца полиурического периода больной должен придерживаться постельного рецидива, особенно, если течение болезни у него тяжелое, а симптомы – ярко выражены. Пациент должен придерживаться строгой диеты. Мышиная лихорадка у мужчин и женщин проявляется одинаково, соответственно, схема лечения зависит от индивидуальных особенностей протекания болезни.
Доктора
Лекарства
- На ранней стадии заболевания больному назначается этиотропная терапия, для чего применяют препарат Рибавирин перорально или внутривенно. Схему приема препарата у взрослого определяет врач в зависимости от тяжести болезни.
- Также проводится патогенетическая терапия с целью снижения выраженности интоксикации и профилактики осложнений. Для дезинтоксикации назначают 10% раствор глюкозы, солевые растворы. Если болезнь протекает тяжело, дополнительно назначают коллоидные растворы. Также больному назначают введение раствора аскорбиновой кислоты, пероральный прием витамина Е.
- С целью профилактики бактериальных осложнений назначают антибактериальные средства.
- Также больному могут быть назначены антикоагулянты (Гепарин), ангиопротекторы (Рутин, Этамзилат, Пармидин).
- Применение мочегонных препаратов целесообразно только после нормализации гемодинамики. Назначают петлевые диуретики (Фуросемид).
- В олигоанурическом периоде проводят дезинтоксикационную терапию. Может назначаться внутривенное введение декстрозы с инсулином, раствора хлорида натрия с аминофиллином. При тяжелых формах болезни вводят 10-20% раствор альбумина человека. В этот период также применяются энтеросорбенты.
- Ацидоз корректируют применением 4% натрия гидрокарбонат.
- Если к процессу присоединяются бактериальные осложнения, пациенту назначают антибактериальную терапию (пенициллины, цефалоспорины).
- В период полиурии и реконвалесценции проводят общеукрепляющее лечение. С этой целью больному назначают витамины, ангиопроекторы, кардиоцитопротекторы, микроциркулянты.
- При тяжелой форме заболевания назначают прием глюкокортикостероидов (Преднизолон).
Процедуры и операции
Если консервативное лечение неэффективно, больному могут назначить экстракорпоральный гемодиализ – его проводят примерно на 8-12 день болезни.
На протяжении лечения врач может рекомендовать прием определенных минеральных вод с целью коррекции состояния.
В период реконвалесценции больной должен избегать физических нагрузок, тряски, переохлаждения, не посещать сауну, придерживаться рекомендованной диеты.
Лечение народными средствами
Применение народных средств лечения при этом заболевании может стать эффективным вспомогательным методом. Но только при условии, если они будут предварительно одобрены врачом. К тому же применять тот или иной метод следует четко в определенный период недуга, о чем также следует консультироваться со специалистом.
- Семена льна. Отвар полезен для укрепления почек и восстановления их функции. Готовят отвар, заливая 1 ч. л. семян стаканом воды. Средство нужно прокипятить 5 минут. Применять 2 дня по полстакана каждые 2-3 часа.
- Листья березы. Для приготовления настоя 100 г молодых листьев нужно залить 2 ст. горячей воды. Через 6 часов средство нужно процедить и пить 3 раза в день по 100 мл.
- Хвощ полевой. 2 ч. л. сухого сырья нужно залить 1 ст. кипятка. Через час процедить и выпить на протяжении дня.
- Листья брусники. 2 ст. л. сырья залить 1 ст. воды и держать на водяной бане полчаса. Пить по половине стакана 2-3 раза в день. Также можно готовить настой из листьев земляники, которые обладают мочегонным эффектом и являются источником витамина С.
- Семена укропа. Мочегонное средство. 1 ч. л. укропа следует залить 1 ст. воды и варить 5 минут. Пить по 50 мл трижды в день.
- Череда. Также обладает мочегонным эффектом. Для приготовления настоя 4 ст. л. череды нужно залить 1 л кипятка. Настояв в течение ночи, принимают по 100 мл трижды в день.
Также рекомендуется готовить отвары и настои из сборов трав. Чтобы приготовить отвар, 1 ст. л. средства нужно залить 1 стаканом воды и прокипятить несколько минут. Пить по половине стакана трижды в день. По такой схеме можно применять следующие сборы:
- По 2 части толокнянки и плодов можжевельника, 1 часть корня солодки.
- По 2 части листья березы и корня солодки, 1 часть толокнянки.
- 4 части плодов можжевельника, по 3 части корня дягиля и василька синего.
- По 5 частей горца птичьего и рылец кукурузы, 3 части плодов боярышника, по 2 части почек тополя, плодов сосны и рябины. Это средство нужно кипятить на протяжении 15 минут, пить по три четверти стакана за час до еды дважды в день.
Рекомендуется также ввести в рацион некоторые продукты, способствующие улучшению состояния. Полезно потреблять семена тыквы, ягоды и сок смородины, землянику, малину, ежевику, тыкву, инжир. Мочегонным действием обладает арбуз.
В период восстановления рекомендуется пить витаминные чаи. Их можно готовить из плодов шиповника, боярышника, листа малины, земляники, брусники и др.
Также во время восстановления после болезни рекомендуется применять ванны:
- Из хвоща. Добавить в ванну отвар 700 г сухой травы хвоща (кипятить перед тем 30 минут).
- Из сосны. Шишки и иглы (1-1,5 кг) прокипятить полчаса и настоять 12 часов.
Профилактика
Меры профилактики должны быть направлены на то, чтобы защититься от грызунов и контакта с их выделениями.
- Находясь на природе, следует избегать густых зарослей травы, хранить пищу в местах, недоступных для грызунов.
- Использовать маски и респираторы при работе в помещениях с большим количеством пыли, использовать перчатки.
- Убирать помещения, в которых могли быть грызуны, только влажным способом.
- Строго придерживаться правил личной гигиены.
- В доме хранить продукты только в тех местах, куда не могут попасть грызуны. Если продукт был поврежден грызуном, его нельзя потреблять в пищу.
- Не следует пить воду из открытых водоемов.
- Нельзя брать в руки без перчаток живых или мертвых грызунов.
- Следует принимать все меры, чтобы грызуны не могли проникнуть в квартиры и загородные дома.
- Чтобы провести дератизационные работы, следует обращаться к специалистам. Рекомендуется регулярно проводить дератизацию в местах потенциального обитания грызунов.
На сегодня ученые продолжают работать над созданием вакцины для профилактики ГЛПС.
Мышиная лихорадка у детей
Симптомы заболевания у детей проявляются так же, как и у взрослого человека. Однако родителям следует учесть, что у ребенка первые признаки болезни можно спутать с признаками других недугов. Как правило, первые признаки болезни отмечаются на 3-10 день после того, как ребенок контактировал с грызуном. Иногда течение может быть бессимптомным, и признаки проявятся только через несколько недель.
Характерными проявлениями мышиной лихорадки у детей в разные периоды заболевания являются:
- температура тела до 40 градусов;
- тошнота и рвота
- боли в мышцах и суставах;
- нарушение зрения;
- усталость, слабость, озноб;
- головные боли;
- сильные кровотечения из носа, десен.
Чтобы исключить или подтвердить болезнь, необходимо при первых же настораживающих симптомах обращаться к врачу.
Диета

Диета Стол №4
- Эффективность: лечебный эффект через 7-10 дней
- Сроки: 21 день
- Стоимость продуктов: 1120-1150 руб. в неделю
Правильное питание в период болезни является важным компонентом комплексного лечения. Необходимо практиковать дробное питание, потреблять блюда в теплом виде. Рекомендуется придерживаться диеты стол №4. Но при этом следует учесть, что рацион питания в разные периоды заболевания отличается.
- В период олигоанурии следует исключить из меню белковые продукты (рыбу, мясо, бобовые), а также овощи и фрукты с высоким содержанием калия.
- В период полиурии эти продукты, наоборот, нужно ввести в рацион.
- Важно контролировать питьевой режим, потребляя воду с учетом выделяемой жидкости.
- После выписки из больницы в течение не менее полугода человек должен придерживаться щадящей сбалансированной диеты, потребляя полезные продукты. Следует отказаться от алкоголя, острых и пряных блюд.
Последствия и осложнения
Осложнения и последствия мышиной лихорадки могут быть очень тяжелыми. Прежде всего, последствия болезни отображаются на мочевыделительной системе. Мышиная лихорадка может привести к развитию острой почечной недостаточности, гломерулонефрита, пиелонефрита, мочекислого диатеза, а также к присоединению бактериальных инфекций.
Осложнениями геморрагической лихорадки с почечным синдромом могут также быть такие состояния:
- эклампсия;
- острая сосудистая недостаточность;
- отек легких;
- разрыв почки;
- пневмония.
При неправильном и несвоевременном лечении развитие осложнений может привести к летальному исходу.
Прогноз
При легкой и среднетяжелой формах заболевания прогноз благоприятный. В случае развития тяжелой формы заболевания он может быть неблагоприятным. Согласно медицинской статистике, уровень летальности – 1-10%.
Список источников
- Байгильдина А.А. Современные представления о патогенезе геморрагической лихорадки с почечным синдромом // Мед. вестн. Башкортостана. 2014. Т. 9, № 1. С. 98-108.
- Чумаков М. П. Геморрагические лихорадки // Большая медицинская энциклопедия, 3-е изд. — М.: Советская энциклопедия. — Т. 5.
- Шувалова Е.П., Белозеров Е.С. Инфекционные болезни. — 8. — Медицина, 2016. — С. 605-608. — 783 с
Источник
