Симптомы и синдромы при аппендиците
13 июля 201659725 тыс.
Содержание:
Аппендицит – это самая распространенная патология органов брюшной полости, требующая хирургического лечения. Абсолютное большинство случаев заболевания приходится на людей в возрасте от 10 до 30 лет. Очень редко аппендицит встречается у маленьких детей (до 3% случаев). Установлено, что заболеваемость аппендицитом составляет 4-5 случаев на 1000 человек населения (мужчины и женщины заболевают примерно с одинаковой частотой). Поскольку на аппендицит приходится более 80% острой хирургической патологии органов брюшной полости, то это заболевание является самой частой причиной развития перитонита.
Еще Леонардо да Винчи описывал данное заболевание, воспаленный отросток обнаруживался на вскрытиях, но медики не придавали этому серьезного значения, поскольку первопричиной считали воспаление слепой кишки. Первая достоверно описанная успешная операция по поводу аппендицита была проведена английским хирургом в 1735 году. С этого момента постоянно совершенствуется диагностика и лечение данного заболевания, и если пару сотен лет тому назад аппендицит являлся приговором для пациента, то сегодня при своевременном обнаружении он успешно лечится (в случае непрободного аппендицита летальность составляет около 0.1%, при перфорации органа – 3%).
Классификация аппендицита
Выделяют различные формы заболевания по нескольким критериям.
- Острый аппендицит – встречается наиболее часто. Клинические проявления развиваются быстро и достаточно сильно выражены. Поскольку в просвете отростка всегда присутствует микрофлора, воспаление создает условия для развития гнойных осложнений, которые не заставляют себя долго ждать. Поэтому острый аппендицит необходимо оперировать в течение первых суток.
- Хронический аппендицит – достаточно редкая форма, может развиваться после перенесенного острого воспаления. Иногда она развивается первично. Характеризуется разрастанием в стенке отростка соединительной ткани и атрофии слизистой оболочки. До настоящего времени между учеными идут споры о том, можно ли выделять данное заболевание в отдельную форму.
Также отдельно существует морфологическая классификация, основывающаяся на характере изменений, происходящих в стенке отростка.
- Простой (он же катаральный) – на его долю приходится абсолютное большинство случаев заболевания.
- Поверхностный.
- Деструктивный аппендицит (в нем выделяют несколько форм):
— флегмонозный,
— гангренозный,
— апостематозный,
— перфоративный,
— гангренозно-язвенный.
Деструктивные формы являются наиболее опасными, поскольку быстро приводят к нарушению целостности стенки отростка и проникновению его содержимого в брюшную полость. Огромное количество бактерий в просвете органа обеспечивает развитие тяжелого перитонита. У пожилых людей смертность в таком случае достигает 10-15 процентов.
Причины развития аппендицита у взрослых
В настоящее время не установлено, что именно запускает воспалительный процесс в червеобразном отростке. Разные авторы предлагают множество теорий, каждая из которых имеет право на существование.
Механическая теория
Согласно данной теории аппендицит развивается вследствие того, что происходит активация кишечной микрофлоры, которой способствует обтурация просвета отростка. Чаще всего орган закупоривается каловыми камнями, реже отмечается увеличение лимфатических узлов (в отростке сосредоточено много лимфоидной ткани, за что его иногда называют «кишечной миндалиной»). Намного реже в отростке обнаруживается паразит (в большинстве случаев гельминт), который является причиной развития заболевания.
Отдельно рассматривается в качестве причины развития воспаления рубцы и спайки, образованию которых способствует целый ряд заболеваний органов брюшной полости (колит, холецистит, гастроэнтерит, воспаление придатков матки). Вследствие развития склероза может произойти перегиб отростка и обтурация его просвета.
К казуистически редким причинам развития заболевания относятся проглоченные инородные тела, опухоли отростка и слепой кишки.
Патогенез развития аппендицита в результате механической обтурации:
- Закупоренный отросток переполняется слизью, которую продолжает вырабатывать слизистая оболочка органа. Густой слизистый секрет приводит к тому, что диаметр аппендикса увеличивается с 4-6 мм до 2 см и более. Он становится напряженным вследствие переполнения, что провоцирует весь каскад реакций.
- Давление внутри просвета органа постепенно нарастает, в результате чего происходит сдавливание вен и лимфатических сосудов в стенке аппендикса. Это становится причиной нарастания отека и пропотеванию содержимого сосудов внутрь червеобразного отростка, что еще больше усугубляет ситуацию (формируется «порочный круг»).
- Сдавленная стенка воспаляется и постепенно погибает (особенно, если речь идет о воздействии калового камня). Так постепенно формируется зона некроза.
- Мертвая стенка отростка не может противостоять воздействию агрессивной микрофлоры, которая в большом количестве представлена в толстой кишке. Ученые насчитали более 500 видов бактерий и грибков, количество которых достигает 10 миллионов микробных тел в перерасчете на один грамм. Именно поэтому процесс обсеменения стенки и ее разрушения стремителен (может происходить всего лишь за 12 часов). Если все развивается по такому сценарию, а соответствующие меры не применяются, то постепенно нарастающее давление вызывает разрыв стенки отростка и его инфицированное содержимое попадает в брюшную полость, следствием чего является тяжелейший перитонит.
Если употреблять в пищу, недостаточное количество растительной пищи, то нарушается формирование каловых масс, часто беспокоят запоры, повышается вероятность формирования каловых камней. Поэтому необходимо обеспечить сбалансированность рациона, что поможет предотвратить развитие аппендицита.
Инфекционная теория
Сторонники данной теории считают, что отдельные возбудители способны самостоятельно вызывать аппендицит (туберкулез, брюшной тиф, амебиаз и другие паразитарные болезни). Однако до сих пор не обнаружено специфичной микрофлоры, которая с большой долей вероятности вызовет воспаление.
Сосудистая теория
Системные васкулиты – тяжелые заболевания, поражающие кровеносные сосуды по всему организму. Согласно данной теории такие болезни могут провоцировать изменения в сосудах отростка, нарушать отток крови от него и становиться причиной воспаления – аппендицита.
Эндокринная теория
Уже доказано, что в слизистой оболочке кишечника содержатся клетки, обладающие эндокринными свойствами и выделяющие в кровь гормоны (APUD-система). В аппендиксе данные клетки представлены в большом количестве, а одним из их гормонов является серотонин – мощный медиатор воспаления, который при определенных обстоятельствах может спровоцировать поражение самого отростка.
Признаки аппендицита у взрослых
Симптомы аппендицита настолько многообразны, что могут ввести в заблуждение даже самого опытного специалиста. Не зря у данной патологии есть даже характерное прозвище – «хамелеон». Воспаление червеобразного отростка по своим симптомам может напоминать практически любое заболевание.
Наверное, всем известно, что боль при аппендиците локализуется в правой подвздошной области. Действительно, так бывает в большинстве случаев, но не всегда. Длинный отросток может опускаться в малый таз и проявляясь как гинекологическая или урологическая патология. Иногда аппендикс располагается высоко под печенью, а симптомы его воспаления в таких случаях напоминают холецистит. Описаны случаи, когда воспаленный отросток находился в диафрагмальной грыже, располагающейся в грудной клетке, но они крайне редки.
Наиболее типичные симптомы, возникающие при аппендиците
- Боль, возникающая в эпигастральной области (верхняя половина живота). Иногда пациент не может локализовать ощущение, поскольку болит весь живот, но не сильно. Постепенно болевое ощущение смещается книзу в подвздошную область справа. Интенсивность болей умеренная и постепенно усиливается по мере прогрессирования заболевания. На данном этапе может произойти неприятное явление – в результате гибели нервных рецепторов вместе с тканью аппендикса происходит снижение интенсивности боли. Пациент при этом отмечает улучшение состояния и может отказаться от посещения медицинского учреждения, что в итоге приводит к плохим последствиям.
- Болевое ощущение заметно усиливается при изменении положения тела, ходьбе, покашливании, что заставляет пациента сидеть неподвижно, иногда в непривычном положении. Иррадиация боли в другие области при типичной форме заболевания наблюдается крайне редко. Это явление характерно для воспаления отростка, расположенного в атипичном месте, о чем уже говорилось ранее.
- Отсутствие аппетита.
- Диспепсические явления, проявляющиеся тошнотой и рвотой (1-2 кратная), которая не приносит ожидаемого облегчения, а носит рефлекторный характер. Если пациента тошнит и рвет до того, как появились боли, следует задуматься о том, аппендицит ли это.
- Температура тела поднимает до субфебрильных цифр (редко превышает 38оС).
- Увеличение частоты сердечных сокращений провоцируется повышением температуры тела.
- Жидкий стул и учащенное мочеиспускание.
Аппендицит при беременности
Беременная женщина не застрахована от развития тех же заболеваний, что беспокоят с разной периодичностью и других людей. Острый аппендицит – самая распространенная хирургическая патология, требующая хирургического вмешательства у беременных (1 случай примерно на 700-2000 беременностей). Поскольку матка у беременных женщин в разы увеличивается, то это приводит к неминуемому изменению расположения внутренних органов. Вместе со слепой кишкой смещается и червеобразный отросток, что в случае воспаления затрудняет его своевременную диагностику. Если происходит развитие тяжелых осложнений, то возможно прерывание беременности.
Несколько стирает клиническую картину и то, что у беременной женщины в организме происходят метаболические, гормональные и физиологические изменения. Мышцы передней брюшной расслаблены в результате того, что их растягивает постоянно растущая матка.
В зависимости от срока беременности боль может располагаться как в правой подвздошной области (характерно для первого триместра), так и в правом подреберье (поздние сроки). Диагностика проводится с особой тщательностью, и в случае выявления воспаленного отростка незамедлительно выполняется вмешательство. Анестезиологи для обезболивания при этом выбирают те препараты, что наиболее безопасны для ребенка, а хирурги стараются не тревожить увеличенную матку.
Диагностика аппендицита у взрослых
Начинаются все диагностические мероприятия с общего осмотра, во время которого опытный врач может обнаружить некоторые симптомы, характерные для данного заболевания.
- Болезненность при пальпации в правой подвздошной области, а также в характерных точках (на линии, соединяющей пупок и подвздошную ость, а также линии, проходящей через верхние передние ости подвздошных костей).
- Описано более сотни симптомов аппендицита, ставших в результате «фамильными». Перечисление всех их бессмысленно, поэтому указаны будут только самые актуальные.
- Симптом Бартоломье-Михельсона – возникновение болезненности при пальпации слепой кишки в положении пациента на левом боку.
- Симптом Воскресенского – медик натягивает рубашку пациента над его животом и во время выдоха осуществляет быстрое скользящее движение по направлению книзу. Пациент при этом будет ощущать резкое усиление болезненности.
- Симптом Кохера – возникновение боли изначально в подложечной области и постепенное (спустя 1-3 часа) смещение ее в правую подвздошную область.
- Симптом Образцова – боль усиливается при осуществлении давления на слепую кишку и одновременным подниманием правой ноги, выпрямленной в коленном суставе.
- Симптом Островского – пациент поднимает правую ног вверх в выпрямленном положении и удерживает ее так. Врач ее быстро разгибает и укладывает на место. При этом в правой подвздошной области отмечается резкое усиление боли.
- Симптом Раздольского – при проведении перкуссии передней стенки брюшной полости в правой подвздошной области определяется болезненность.
- Симптом Ровзинга – усиление болевого ощущения в правой подвздошной области при осуществлении давления на сигмовидную кишку (она располагается в левой подвздошной области) и толчкообразных воздействий выше сигмовидной кишки.
- Симптом Ситковского – в положении пациента на левом боку отмечается усиление болевого ощущения. Это возникает за счет того, что брыжейка слепой кишки натягивается и аппендикс испытывает некоторое напряжение.
- Симптом Щеткина-Блюмберга – усиление боли в том случае, когда после осуществления давления на правую подвздошную область медик резко отнимает руку. Это называется обратной чувствительностью.
- Лабораторное исследование позволяет обнаружить повышение уровня лейкоцитов в крови, а также скорости оседания эритроцитов.
- Ультразвуковое исследование – в брюшной полости определяется свободная жидкость (или непосредственно около отростка, или в малом тазу, под действием силы тяжести). Сам отросток можно увидеть нечасто (только в случае его значительной гипертрофии). При прободении стенки аппендикса в брюшной полости определяется свободный газ.
- Диагностическая лапароскопия – метод инвазивный, но в это же время очень информативный. К нему прибегают только в самых сомнительных случаях. Современные инструменты имеют очень маленький диаметр, вводятся около пупка через небольшой прокол и после себя практически не оставляют следов. Врачи при помощи видеокамеры изучают содержимое брюшной полости и при обнаружении воспаленного отростка сразу же выполняют его удаление.
- Компьютерная томография – дорогой и информативный метод, доступный не всем клиникам.
Дифференциальная диагностика
Как уже неоднократно говорилось, аппендицит может выдавать себя за множество заболеваний, поэтому, дифференциальная диагностика его проводится с массой патологий:
- острый холецистит,
- вирусный мезаденит,
- пиелонефрит справа,
- почечная колика справа,
- острый правосторонний аднексит,
- разрыв кисты яичника,
- внематочная беременность,
- обострение язвенной болезни,
- кишечная непроходимость и т.д.
После того, как медики убеждаются в верности своего диагноза, незамедлительно проводится лечение пациента, которое может быть только хирургическим.
Лечение аппендицита у взрослых
Лечебные мероприятия у пациентов с аппендицитом сводятся к удалению отростка. В настоящее время опытные хирурги выполняют данное вмешательство быстро, через небольшой разрез и качественно. По неофициальной статистике некоторым профессионалам удается выполнить все манипуляции примерно за 10-15 минут. Конечно, врачи не стремятся сделать все максимально быстро и установить рекорд, здоровье пациента всегда является главным приоритетом.
Техника удаления отростка путем открытой операции
- Выполняется косой разрез в правой подвздошной области, и послойно рассекаются все ткани передней брюшной стенки. Мышцы при этом расслаиваются тупым способом, что обеспечивает меньшее повреждение тканей.
- Слепая кишка вместе с отростком выводится в рану, на брыжейку аппендикса накладываются зажимы, а ее сосуды перевязываются (иногда на них накладываются специальные клипсы). Благодаря этому удается избежать кровотечения при рассечении брыжейки отростка.
- На слепую кишку рядом с основанием отростка накладывается специальный кисетный шов, который пригодится врачам несколько позже. Непосредственно на отросток накладываются зажим, он перевязывается нитью, а после пересекается. Культя обрабатывается антисептиком для предупреждения обсеменения брюшины бактериями из кишечного тракта.
- Наложенный ранее кисетный шов затягивается, благодаря чему удается погрузить образовавшуюся культю в слепую кишку. Поверх накладывают еще один специальный шов, который обеспечивает большую надежность.
- На все слои передней брюшной стенки накладываются швы, а поверх раны – стерильная повязка
Иногда отросток плотно срастается с окружающими тканями, что вынуждает медиков прибегать к другим приемам.
- Сначала отыскивается слепая кишка с основанием отростка и производится его отсечение (так же, как и в предыдущем случае).
- Постепенно отросток аккуратно отделяется от окружающих тканей, пока врач не достигает его верхушки. В этот момент важно следить за тем, чтобы в месте его отсечения все было надежно перевязано, поскольку возможно попадание инфицированного содержимого в брюшную полость и повышение риска развития осложнений.
В остальном же данная операция не отличается от стандартного вмешательства.
Лапароскопическое вмешательство
Сегодня техника шагнула далеко вперед, что позволяет выполнять операцию с нанесением минимальных повреждений организму пациента. Все чаще и чаще аппендицит лечится путем применения лапароскопа и специальных манипуляторов.
- Данное вмешательство выполняется только под общим обезболиванием (наркозом).
- В брюшную полость нагнетают углекислый газ и создают давление, которое «приподнимает» нависающую брюшную стенку и формирует своеобразный купол, под которым создается пространство для действий хирурга.
- Около пупка делается небольшой разрез (менее сантиметра), и через него вводится видеокамера, которая обеспечит отображение всего, что происходит «в животе» на экране.
- Еще два разреза выполняются несколько ниже и через них вводятся манипуляторы, которыми управляет врач, а они выполняют функцию его рук. Все выполняется под увеличением, за счет чего удается достичь высокой точности.
- Все действия повторяют таковые при выполнении традиционной операции.
- Манипуляторы извлекают из брюшной полости, газ выходит самостоятельно через сформированные отверстия. На места проколов накладываются швы (1-2, не более).
Появились методики, позволяющие удалить отросток через естественные отверстия организма. Уже описаны успешные операции, выполненные через рот. В таком случае разрез выполняется изнутри желудка, манипуляторы вводятся в брюшную полость и вмешательство проводится примерно так же, как и при стандартной лапароскопии. Неоспоримым преимуществом метода является то, что на теле пациента не остается никаких следов. Также существуют данные, согласно которым такая методика выполнения операции обеспечивает скорейшее восстановление пациента.
Как видно из всего, сказанного выше, аппендицит у взрослых является хорошо изученным заболеванием, которое медики успешно лечат. Однако со стороны пациента также должна исходить помощь, заключающаяся в своевременном обращении к специалистам и выполнении всех их требований.
Источник
Аппендицит может застать врасплох каждого. Синдромы аппендицита (проявления) схожи со многими другими заболеваниями. Кстати, это одно из немногих заболеваний, которые до сих пор диагностируются в основном только по клинической картине. Исключение составляет только лапароскопия — малоинвазивный метод обследования, для которого необходимы веские основания. Итак, каковы симптомы аппендицита? Какие могут возникнуть осложнения?
Что такое аппендицит
Аппендицит — это воспаление червеобразного отростка слепой кишки, которое может протекать с разной интенсивностью. Воспаление является частым заболеванием брюшной полости, которое требует экстренного хирургического вмешательства. Чаще всего патология диагностируется в возрасте от 22 до 25 лет, но может возникать в любом возрасте.
Согласно статистике, у женщин аппендицит воспаляется чаще, чем у мужчин. Острый аппендицит, который занимает практически 90 % случаев острых хирургических заболеваний, является частой причиной развития перитонита.
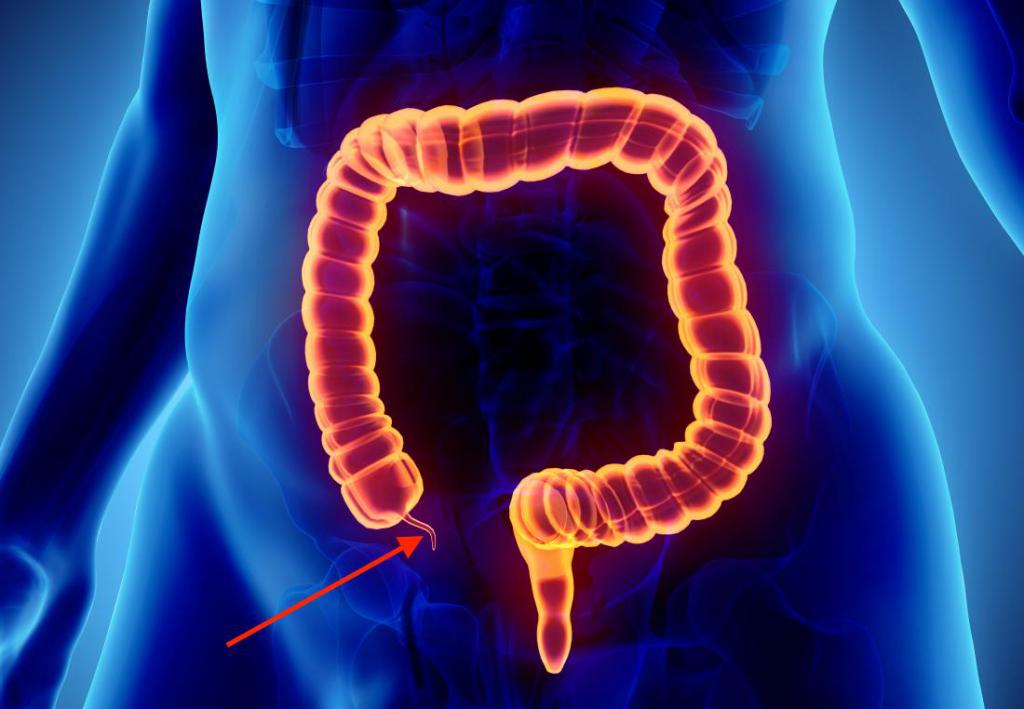
Причины воспаления
Совокупность симптомов или синдромы аппендицита формируются по неизвестным причинам. Врачи до сих пор не понимают, почему некоторые люди страдают от воспаления червеобразного отростка, а другие нет. На сегодняшний момент рассматриваются только теории развития патологии.
Самой распространенной гипотезой является инфекционное поражение. При аппендиците в анализах пациента часто определяются возбудители различных заболеваний, например, золотистый стафилококк, кишечная палочка, стрептококк и ряд бактерий. Эти бактерии есть в кишечнике в норме, но при благоприятных условиях начинается их активное размножение, вследствие чего развивается воспалительный процесс.
Также причинами возникновения болевого синдрома при аппендиците может быть закупоривание червеобразного отростка. Этому способствуют врожденные аномалии развития. Закупоривать просвет могут различные новообразования, каловые камни и инородные тела.
К застою крови и развитию некроза отростка способствует нарушение кровообращения. Нарушение работы мелких сосудов пагубно воздействует на организм, провоцируя воспаление. Чрезмерное образование слизи и дальнейшее воспаление аппендикса может возникать при ухудшении перистальтики кишечника вследствие нейрогенных реакций.
Медицинская практика показывает, что воспаление чаще диагностируется у пациентов, страдающих хроническими запорами, некоторыми инфекционными патологиями и заболевания сердца и сосудов.

У мужчин аппендицит может воспаляться на фоне вредных привычек и скрытых инфекций в организме. У женщин синдром аппендицита провоцируют гинекологические заболевания. В детском возрасте к патологии часто приводят врожденные аномалии, например, сужение просвета слепой кишки.
Первые симптомы аппендицита
Самостоятельно определить аппендицит довольно сложно. Диагностика в некоторых случаях вызывает трудности даже у опытных специалистов. Синдромы аппендицита у взрослых схожи с признаками отравления, но без явной интоксикации организма. Многократной рвоты, сухости во рту, слабости и диареи обычно нет.
Болевой синдром при аппендиците возникает в желудке. Спустя четыре-шесть часов неприятные ощущения усиливаются, перемещаются в область справа от пупка. Температура повышается до 37,2-37,4 °С. Возможны миграции боли, то есть состояние, когда дискомфорт ощущается в разных отделах живота.
Клиническая картина
Наиболее характерным синдромом при аппендиците является боль под пупком и в области солнечного сплетения. Иногда пациента беспокоит дискомфорт без определенной локализации. Боль может быть разной интенсивности. Но постепенно ее локализация становится отчетливее — дискомфорт ощущает в области аппендикса. При движении, смене положения тела, чихании и кашле ощущения усиливаются. В дальнейшем купирование болевых ощущений не удается. Это указывает на развитие осложнений (перитонита).
Подобный болевой синдром аппендицита не является специфическим. Дискомфорт характерен для множества других кишечных заболеваний. У детей, например, боли отмечаются при инфекциях. Для облегчения диагностики врача нужно проинформировать о перенесенных ранее заболеваниях. Это позволит сэкономить время.
Какие синдромы при аппендиците еще возникают? При воспалении иногда появляются тошнота и рвота. При пустом желудке в рвотных массах только жидкость и слизь желтого тела. Рвота, как правило, возникает однократно. Отсутствие желчи в рвотных массах говорит о холецистите, закупорке желчного пузыря. Опасной считается ситуация, при которой на фоне симптомов аппендицита (синдрома боли и других признаков) возникает многократная рвота, что не приносит больному облегчения.

Часто беспокоит больных высокая температура (около 37-38 °С). Опасно повышение ее до 39-40 °С и резкое снижение до критических низких показателей. Нередкое явление на фоне аппендицита — синдром под названием диспепсия. Это нарушение деятельности ЖКТ, которое происходит вместе с нарушениями мочеиспускания. При этом, моча может приобретать интенсивный оттенок, у пациента появляется сильная отрыжка, чрезмерное газообразование, изжога, возможно почернение кала. Последнее является очень опасным симптомом, который свидетельствует о кишечном или желудочном кровотечении.
Аппендицит может начаться с совершенно других признаков и достаточно слабой боли. При приеме сильных обезболивающих болевой синдром при остром аппендиците может указывать на некротические изменения в стенках отростка. Нужно незамедлительно обратиться к врачу.
Характерен при остром аппендиците синдром Щеткина-Блюмберга. После мягкого надавливания на брюшную стенку резко нужно оторвать пальцы. При воспалении болезненность сильнее ощущается при отпускании руки, а не при надавливании на живот. Также можно определить воспаление по синдрому ножниц. При аппендиците возникает выраженная тахикардия на фоне нормальной температуры тела.
Можно обнаружить и синдром Асатуряна. Для этого кулаком давят на левую подвздошную область, а правая выпячивается. Левой рукой в это время пальпируется слепая кишка, и в процессе можно найти болезненную точку, которая соответствует аппендициту. Обычно болезненность при пальпации усиливается при положении пациента на левом боку. Часто болевой синдром возникает при надавливании посередине живота.
Симптомы у детей
У детей риск развития перитонита гораздо выше, чем у взрослых, поэтому на изменения самочувствия маленького пациента родителям нужно обращать пристальное внимание.
У грудничков аппендицит воспаляется крайне редко, частота диагностирования патологии увеличивается после двух-трех лет. Чаще всего диагноз (если речь идет об остром аппендиците) ставится детям в возрасте 9-12 лет, а вообще пик заболеваемости приходится на 15-19 лет.

Синдромы аппендицита у детей от рождения до пяти лет обычно наблюдаются следующие: беспокойство, капризность, тошнота и рвота, слабость, сонливость, сухость во рту, жажда, повышенная температура, озноб, бледность, расстройство пищеварения (жидкий стул или запор). Но перечисленные выше признаки могут свидетельствовать как об аппендиците, так и указывать на другие болезни. Нужно вызвать врача в любом случае.
Уже к школьному возрасту наблюдаются одинаковые синдромы аппендицита у детей и у взрослых. Будет болеть живот, может повыситься температура, при резко нажатии больной будет испытывать боль. На долю типичных проявлений приходятся всего 30 % случаев, остальные 70 % — нетипичные. Иногда аппендикс расположен в другом месте брюшины. Боль может быть и внизу живота, и в области желудка, в спине, прямой кишке.
На то, что срочно нужно обратиться к врачу, указывают следующие признаки:
- сухой язык;
- пониженный аппетит;
- озноб;
- повышенная температура;
- однократная или многократная рвота;
- тошнота.
Стул в большинстве случаев сохраняется нормальный, может быть запор или понос (в редких случаях). Обращаться к врачу нужно не позднее двух-трех часов после начала приступа. Если на боли жалуется девочка-подросток, то до приезда врача нужно выяснить дату последних месячных. Боль, которая похожа на аппендицит, может быть и перед месячными.
При приступе нельзя прикладывать к животу грелку и делать согревающие ванночки, потому что тепло ускоряет воспаление. Не стоит ставить клизмы, которые увеличивают давление на воспаленную область. Запрещено давать ребенку любые лекарственные средства или слабительное, это может осложнить диагностику и спровоцировать разрыв аппендикса. Кушать нельзя, можно давать только подслащенную воду.

С чем можно перепутать
Болевой синдром при аппендиците можно спутать со многими другими заболеваниями пищеварительной системы. Это банальное пищевое отравление, печеночная и почечная колика, воспаление придатков матки, лимфатических узлов в кишечнике, острый холецистит. Даже врач не всегда может с точной вероятностью определить, что у больного именно аппендицит.
Возможные осложнения
Если не обратиться в медицинское учреждение вовремя и удалить воспаленный отросток, это чревато серьезными осложнениями. Уже через 48 часов развивается аппендикулярный инфильтрат, что очень сильно осложняет хирургическое лечение. Если откладывать операцию на более длительный срок, то разовьется дополнительный воспалительный процесс. Такое состояние требует операции с открытым доступом. Возможна необходимость последующих вмешательств. Выздоровление занимает до двух недель, а восстановление будет длиться минимум месяц. К нормальной физической активности можно будет вернуться только через год.
Самое опасное осложнение аппендицита — это перитонит. Такая ситуация может привести даже к летальному исходу. Обычно в таком случае через два дня после острых симптомов наступает период мнимого благополучия, то есть самочувствие больного улучшается, он решает не обращаться за помощью. Но вскоре состояние обостряется с самыми тяжелыми последствиями (разрушение тканей кишечника, острый воспалительный процесс). Если обратиться к врачу в начале воспаления, то можно сократить срок пребывания в стационаре до одного дня и обойтись относительно легкой операцией. В случае осложнений придется провести в больнице в лучшем случае около недели.
Диагностические мероприятия
Диагноз ставится на основании клинической картины, а подтверждается анализами крови. Самым достоверным методом является лапароскопия. Уточнение формы воспалительного процесса возможно уже при проведении хирургического вмешательства, после которого проводится гистологическое исследование удаленных тканей. При диагностике из инструментальных методов используют компьютерную томографию, рентген брюшной стенки, ультразвуковое обследование, ирригоскопию.
Последствия поздней диагностики
Если не диагностировать воспаление вовремя, то повышается риск возникновения осложнений в послеоперационном периоде. Рана гноится. Также увеличивается время проведения операции, длительность процесса реабилитации и восстановления организма. Современные методы лечения в большинстве случаев позволяют избежать опасных последствий, если пациент будет находиться под наблюдением. Однако рассчитывать только на профессионализм врачей не стоит, потому что каждый должен сам ответственно относиться к собственному здоровью.
Методы лечения
На сегодняшний момент болевой синдром аппендицита у мужчин, женщин и детей лечится только хирургическим путем. Ранее проводилась открытая полостная операция, но это всегда тяжелое испытание для организма, сложная реабилитация и значительное ухудшение качества жизни в послеоперационный период. В большинстве случаев аппендицит оперируют лапароскопически.
С помощью специального инструмента можно провести осмотр и прооперировать внутренние органы. Опытный врач таким методом может прооперировать даже пятидневный аппендицит, что существенно облегчает жизнь пациенту. Кстати, лапароскопия является и оптимальным методом диагностики. То, что выглядит, как аппендицит, по факту может оказаться другим заболеванием, что выявится уже во время операции. Раньше аппендицит только удаляли, так что не было возможности воспользоваться таким диагностическим методом.
Если нет осложнений, то синдромы аппендицита у взрослых не требуют введения антибиотиков. При наличии воспалительного процесса в малом тазу назначают антибактериальную терапию. Обычно назначается комбинация нескольких групп антибактериальных препаратов. Осложненный аппендицит требует введения антибиотиков.
Полезные советы хирурга
Врачи советуют ни в коем случае не заниматься самолечением при наличии симптомов, похожих на аппендицит. Не стоит принимать никаких лекарств (особенно противовоспалительных, обезболивающих или спазмолитиков), потому что это может усложнить диагностику. Своевременное обращение к врачу значительно ускорит выздоровление и восстановление после хирургического вмешательства. Важно, что аппендицит нельзя вылечить медикаментозно, необходима только операция. Кстати, есть огромный плюс в лечении червовидного отростка — заболев им однажды и вылечившись, можно забыть об аппендиците навсегда.
Хронический аппендицит
Хронический аппендицит — это вялотекущая форма воспаления, которая чаще всего связана с перенесенным ранее острым воспалительным процессом. Клиническая картина характеризуется ноющими болями, дискомфортом в животе, диареей или запором, метеоризмом. Диагностика основана на исключении других причин, которые могут спровоцировать такую симптоматику. Лечение при невыраженной клинической картине проводится консервативное.
Профилактика аппендицита
Для предупреждения болезни необходимо вовремя лечить различные патологии ЖКТ, запоры, правильно питаться, избегать переедания. При тревожных симптомах нужно обращаться к врачу, потому что даже незначительное недомогание может говорить о серьезном заболевании. В общем, рекомендуется придерживаться здорового образа жизни.
Источник
