Симптом болезни аддисона синдрома кушинга
Текущая версия страницы пока не проверялась опытными участниками и может значительно отличаться от версии, проверенной 4 июня 2015;
проверки требуют 12 правок.
Боле́знь Аддисо́на (хроническая недостаточность коры надпочечников, или гипокортицизм, англ. Addison’s disease) — редкое эндокринное заболевание, в результате которого надпочечники теряют способность производить достаточное количество гормонов, прежде всего кортизола. Это патологическое состояние было впервые описано британским терапевтом Томасом Аддисоном в его публикации 1855 года, озаглавленной Конституциональные и местные последствия заболеваний коры надпочечников.
Классификация[править | править код]
Болезнь Аддисона может быть следствием:
Первичной недостаточности коры надпочечников, первично-железистой (при которой поражена или плохо функционирует сама кора надпочечников) — аутоиммунной агрессии, туберкулеза, гипоплазии, опухоли или метастазы в надпочечниках, генетических дефектов синтеза гормонов, снижения чувствительности надпочечников к АКТГ.
Вторичной недостаточности коры надпочечников, гипоталамо-гипофизарная — при которой передняя доля гипофиза производит недостаточно адренокортикотропного гормона для адекватной стимуляции коры надпочечников. Опухоли, ишемия, травма, облучение гипоталамо-гипофизарной области
Ятрогенная форма — после длительного приема экзогенных кортикостероидов наступает атрофия надпочечников и разрыв гипоталамо-гипофизарно-надпочечниковой связи. При резком прекращении приема стероидов развивается синдром отмены.
Этиология[править | править код]
Болезнь Аддисона может возникать при любом поражении коры надпочечников или гипофиза, приводящем к понижению продукции кортизола или альдостерона. Так, болезнь Аддисона может возникнуть при туберкулёзном поражении надпочечников, повреждении коры надпочечников химическими агентами (например, хлодитаном), разрушающих здоровую ткань негормонопродуцирующих опухолях надпочечников и так далее.
Клиническая картина[править | править код]
Болезнь Аддисона обычно развивается медленно, в течение нескольких месяцев или лет, и симптомы её могут оставаться незамеченными или не проявляться до тех пор, пока не случится какой-либо стресс или заболевание, резко повышающее потребность организма в глюкокортикоидах.
Наиболее частые симптомы болезни Аддисона:
- Хроническая усталость, постепенно усугубляющаяся с течением времени;
- Мышечная слабость;
- Потеря веса и аппетита;
- Тошнота, рвота, понос, боли в животе;
- Низкое артериальное давление, ещё больше снижающееся в положении стоя (ортостатическая гипотензия);
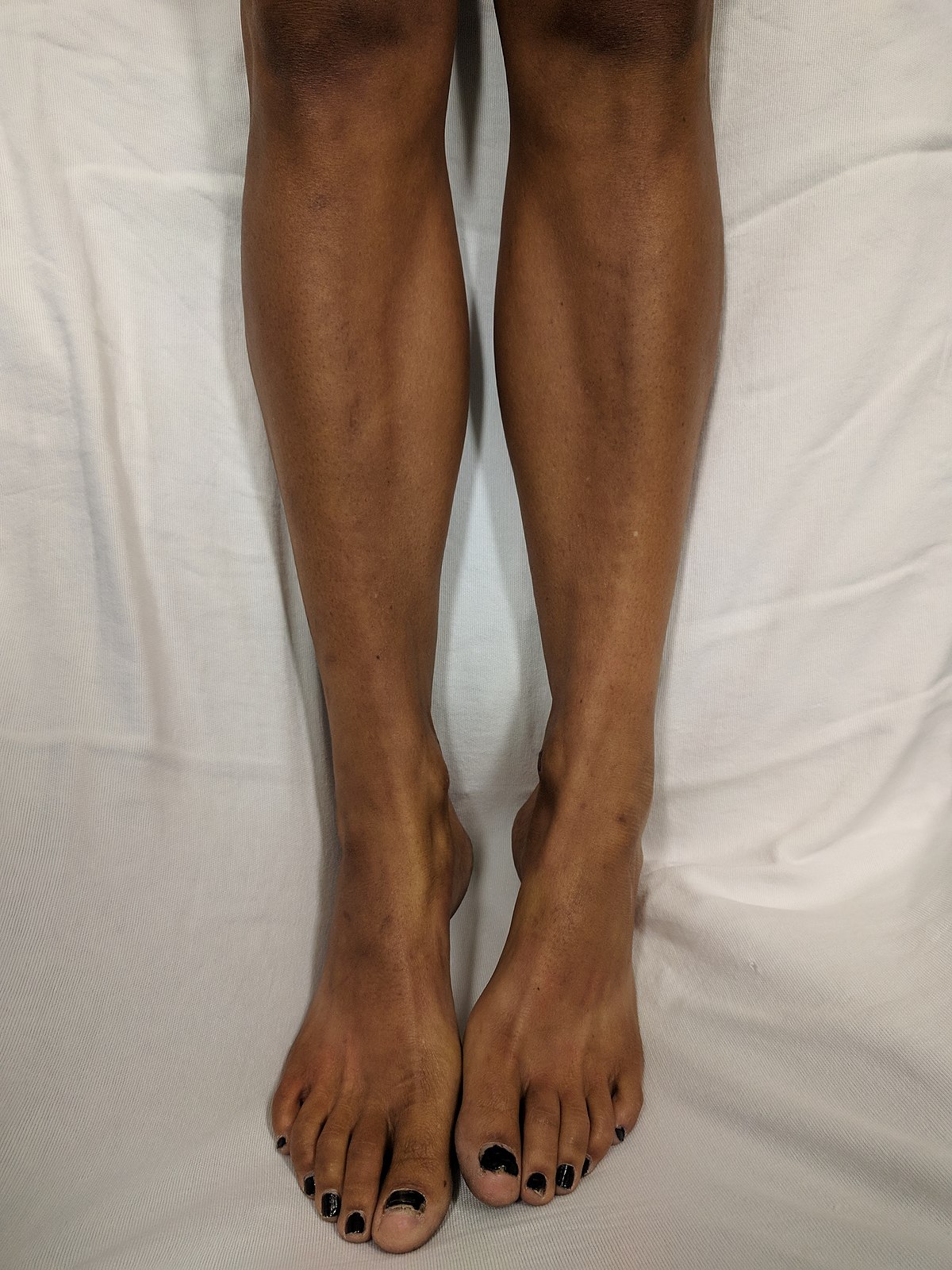
- Гиперпигментация кожи в виде пятен в местах, подвергающихся солнечному облучению, известная как «мелазмы Аддисона»;
- Дисфория, раздражительность, вспыльчивость, недовольство всем;
- Депрессия;
- Влечение к солёной и кислой пище, а также к их комбинациям, жажда, обильное питьё жидкости;
- Гипогликемия, низкий уровень глюкозы в крови;
- У женщин менструации становятся нерегулярными или исчезают, у мужчин развивается импотенция;
- Тетания (особенно после употребления молока) вследствие избытка фосфатов;
- Парестезии и нарушения чувствительности конечностей, иногда вплоть до паралича, вследствие избытка калия;
- Повышенное количество эозинофилов в крови;
- Избыточное количество мочи;
- Гиповолемия (снижение объёма циркулирующей крови);
- Дегидратация (обезвоживание организма);
- Тремор (дрожание рук, головы);
- Тахикардия (учащённое сердцебиение);
- Тревога, беспокойство, внутреннее напряжение;
- Дисфагия (нарушения глотания).
Аддисонический криз[править | править код]
В некоторых случаях симптомы болезни Аддисона могут возникнуть неожиданно быстро. Состояние острой недостаточности коры надпочечников называется «аддисоническим кризом» и является крайне опасным, угрожающим жизни пациента. Развитие аддисонического криза наиболее вероятно в случае несвоевременного распознавания болезни Аддисона, у пациентов не получавших лечения, либо получавших неадекватно малую, недостаточную дозу кортикостероидов, либо в случае, когда доза глюкокортикоидов не была своевременно увеличена на фоне болезни, стресса, хирургического вмешательства и так далее. Таким образом, любое острое заболевание, кровопотеря, травма, операция или инфекция может обострить существующую надпочечниковую недостаточность и привести к аддисоническому кризу.
У ранее диагностированных и получающих адекватное лечение пациентов аддисонический криз может возникнуть в результате резкого прекращения лечения кортикостероидами или резкого снижения их дозы, либо при увеличении потребности организма в глюкокортикоидах (операции, инфекции, стресс, травмы, шок).
Аддисонический криз может возникнуть также у пациентов, не страдающих болезнью Аддисона, но получающих или получавших в недавнем прошлом длительное лечение глюкокортикоидами по поводу других заболеваний (воспалительных, аллергических, аутоиммунных и др.) при резком снижении дозы или резкой отмене глюкокортикоидов, а также при повышении потребности организма в глюкокортикоидах. Причиной этого является угнетение экзогенными глюкокортикоидами секреции АКТГ и эндогенных глюкокортикоидов, постепенно развивающаяся функциональная атрофия коры надпочечников при длительном глюкокортикоидном лечении, а также снижение чувствительности рецепторов тканей к глюкокортикоидам (десенситизация) при терапии супрафизиологическими дозами, что приводит к зависимости пациента от поступления экзогенных глюкокортикоидов в организм («стероидная зависимость»).
Симптомы аддисонического криза[править | править код]
- Внезапная сильная боль в ногах, пояснице или животе;
- Сильная рвота, диарея, приводящие к дегидратации и развитию шока;
- резкое снижение артериального давления;
- потеря сознания;
- Острый психоз или спутанность сознания, делирий;
- резкое снижение уровня глюкозы в крови;
- Гипонатриемия, гиперкалиемия, гиперкальциемия, гиперфосфатемия;
- Коричневый налёт на языке и зубах вследствие гемолиза и развития дефицита железа.
Распространённость[править | править код]
Распространённость болезни Аддисона в человеческой популяции оценивается как примерно 1:100 000 населения.[1] По другим данным, распространённость болезни Аддисона на 1 млн населения — 40-60 случаев в США, 39 случаев в Великобритании и 60 случаев в Дании[2]
Определение точной численности больных с недостаточностью коры надпочечников в лучшем случае проблематично, поскольку многие больные со сравнительно малой выраженностью симптомов никогда не обращаются к врачам и остаются недиагностированными.[3]
Болезнь Аддисона может развиться у человека любого пола, любого этнического происхождения и в любом возрасте. Однако наиболее типично начало болезни у взрослых в возрасте между 30 и 50 годами. Согласно некоторым исследованиям, женщины чуть более мужчин предрасположены к развитию болезни Аддисона, и у женщин она обычно протекает более тяжело. Исследования не обнаружили какой-либо связи между этническим происхождением и частотой возникновения болезни Аддисона.[2]
Лечение[править | править код]
Для лечения болезни Аддисона назначается заместительная гормональная терапия. При недостатке кортизола назначают гидрокортизон; при пониженном содержании минералкортикостероида альдостерона — таблетки флудрокортизона ацетат (Флоринеф, Кортинефф). При приеме флудрокортизона возможно потребуется уменьшить потребление соли. Обычно пациенты с вторичной недостаточностью надпочечников не нуждаются в приеме минералкортикостероидов, потому что эта функция надпочечников сохраняется. Доза препарата подбирается индивидуально для каждого пациента и обычно составляет 50-200 мкг (0.05 — 0.2 мг).
Во время аддисонического криза наблюдается падение артериального давления и уровня глюкозы в крови, а также повышение содержания калия, что может угрожать жизни пациента. Обычно при аддисоническом кризе вводятся внутривенно гидрокортизон, физиологический раствор (0,9 % NaCl) и декстроза (сахар). При этом обычно наступает резкое улучшение. Когда пациент сам сможет пить и принимать лекарства через рот, количество гидрокортизона уменьшают, сохраняя только поддерживающую дозу. При недостатке альдостерона назначают поддерживающую терапию с ацетатом флудрокортизона.
Наследственность[править | править код]
Существует несколько различных причин, которые могут повлечь развитие болезни Аддисона, и некоторые из них имеют наследственный компонент. Наиболее частая причина болезни Аддисона в США и странах Западной Европы — аутоиммунное разрушение коры надпочечников. Склонность к развитию этой аутоиммунной агрессии против тканей собственных надпочечников, вероятнее всего, наследуется как сложный генетический дефект. Это значит, что для развития такого состояния нужен «оркестр» из нескольких различных генов, взаимодействующий с ещё не выявленными факторами окружающей среды.
См. также[править | править код]
- Надпочечниковая недостаточность
- Аддисонический криз
- Синдром Нельсона
- Надпочечники
- Глюкокортикоиды
Примечания[править | править код]
Библиография[править | править код]
- National Institute of Diabetes and Digestive and Kidney Diseases (NIDDK). NIH Publication No. 04–3054: Addison’s disease. Endocrine and Metabolic Diseases Information Service. National Institue for Health (June 2004). Дата обращения 7 июня 2006. Архивировано 21 января 2012 года.
- Neuroimmunology, The Medical School, Birmingham University — Abid R Karim, Birmingham UK
Ссылки[править | править код]
- Аддисонова болезнь // Энциклопедический словарь Брокгауза и Ефрона : в 86 т. (82 т. и 4 доп.). — СПб., 1890—1907.
- Da-med.ru ::: Болезнь Аддисона(Бронзовая болезнь)
- Addison disease — Geneva Foundation for Medical Education and Research
- Overview of Addison’s Disease from the Mayo Clinic
- Addison’s Disease Research Today — monthly online journal summarizing recent primary literature on Addison’s disease
- National Adrenal Diseases Foundation
- eMedicine/WebMD article on Addison’s disease
- Addison’s information from MedicineNet
- «Addison’s Disease: The Facts You Need to Know (MedHelp.org)
- The Addison & Cushing International Federation (ACIF)
- Addison’s disease info from SeekWellness.com
- Information about Addison’s disease in canines (dogs)
- Подробнее об Аддисоническом кризе для детей от 4 лет https://www.youtube.com/watch?v=MNVPMEV4heQ
- Подробнее об Аддисоническом кризе для детей от 12 лет https://www.youtube.com/watch?v=brtP2DqZiEk
Группы поддержки для страдающих болезнью Аддисона[править | править код]
- Addison’s Disease Self Help Group (ADSHG) — UK support group
- Australian Addison’s Disease Association — Australian support and information group
- Nederlandse Vereniging voor Addison en Cushing Patiënten — Dutch support and information group with information and documentation in English
Источник
ГИПОКОРТИЦИЗМ — недостаточность коры надпочечников. Бывает первичным от повреждения надпочечников и вторичным от недостаточной секреции гипофизом АКТГ (адренокортикотропный гормон).
Первичный гипокортицизм может быть острым (Апоплексия надпочечниковая) и хроническим (Аддисонова болезнь).
Помимо того, может быть скрытая, стертая форма гипокортицизма не всегда распознается вследствие частичного повреждения коры надпочечников или наследственной недостаточности. Последняя выражается симптоматикой аддисоновой болезни, но в значительно менее выраженной степени.
Лечение этой формы не требует применения стероидных гормонов. Рекомендуется общеукрепляющая терапия, витамин С в больших дозах.
АДДИСОНОВА БОЛЕЗНЬ (Томасс Аддисон, 1855, Британия) — синонимы: хронический гипокортицизм, бронзовая болезнь.
Аддисонова болезнь характеризуется первичной хронической недостаточностью функции коры обоих надпочечников вследствие деструктивных или атрофических изменений в них.
Заболевание чаще встречается в возрасте 30—50 лет, преимущественно у мужчин, однако наблюдается и у детей. Легкие, стертые формы аддисоновой болезни встречаются относительно редко и называются аддисонизмом. Для развития аддисоновой болезни должно быть разрушено не менее 80—90% ткани надпочечников.
Этиология.
- Причиной Аддисоновой болезни в 50— 60% служит туберкулезное поражение надпочечников путем гематогенной диссеминации. Иммунологическое исследование обнаруживает в 40% случаев антитела к тканям коры надпочечников, циркулирующие в крови.
- В последние годы идиопатическая форма преобладает над туберкулезной.
При идиопатической форме надпочечники страдают меньше, чем при туберкулезной. Женщины идиопатической формой болеют в 2—3 раза чаще. Имеют определенное значение дистрофические изменения надпочечников вследствие перенесенных инфекций и интоксикаций: амилоидоз, травматические поражения, кровоизлияния, хирургическое удаление надпочечников или метастазирование в них опухолей из других органов — бронхов, молочной железы, нагноение надпочечников и др. В ряде случаев этиология остается невыясненной.
Идиопатическая форма часто сопровождается и другими аутоиммунными процессами, выражающимися в виде сахарного диабета, гипотиреоза, бронхиальной астмы, гипопаратиреоза, аменореи и др. При этой форме у ряда больных обнаружены антитела стероидопродуцирующих клеток яичек и яичников (синдром Шмидта).
Причиной сравнительно частого поражения надпочечников туберкулезом является высокое содержание в паренхиме стероидных гормонов, в частности, гидрокортизона, препятствующих образованию грануляционной ткани и заживлению процесса. Аддисонова болезнь может развиться вторично, на почве частичной недостаточности гипофиза: недостаточность АКТГ. В этих случаях речь идет о гипопитуитаризме.
Патогенез.
В основе лежит тотальная недостаточность коры надпочечников. В результате недостаточного выделения кортизола, альдостерона в канальцах почек нарушается реабсорбция ионов натрия и хлора, приводящая к гипонатриемии и гипохлоремии. При этом в крови и в тканях повышается содержание ионов калия, что наряду с недостаточностью глюкокортикоидов служит причиной гипотонии, крайней слабости и адинамии.
В результате недостаточности глюкокортикоидов, в частности кортизола, развивается гипогликемия, лимфоцитоз и эозинофилия. При первичном поражении ткани коры надпочечников по закону обратной связи усиливается секреция АКТГ, что служит причиной меланодермии. Недостаточность глюкокортикоидов и минералокортикоидов, в частности ДОКСа, является причиной эрозивного гастрита и язвы желудка. В то же время снижение надпочечниковых андрогенов v мужчин ведет к импотенции.
Клиническая картина.
Больные жалуются на ухудшение аппетита, общую слабость, утомляемость, апатию, похудание, потемнение кожи, боли в животе, в тяжелых случаях появляется тошнота и рвота, запоры или поносы. Больные становятся рассеянными и забывчивыми, слабовольными, депрессивными. Иногда у них развиваются и психозы.
Меланодермия, как правило, выражена в местах естественной пигментации и усиливается при инсоляции (поясница, наружные половые органы, околососковые кружки, шея). Губы и слизистые окрашиваются в серо-аспидный цвет. Пигментация, борозд ладоней (симптом Аствацатурова) является ранним и достоверным признаком гипокортицизма.
С развитием заболевания пигментация усиливается, кожа и слизистые принимают темно-коричневую окраску, темнеют волосы. В ряде случаев, может наблюдаться очаговая депигментация в виде витилиго.
Аддисоновую болезнь следует дифференцировать от заболеваний, при которых имеет место расстройство пигментации.
Аддисонова болезнь может сочетаться с хроническим язвенным гастритом, язвой желудка или двенадцатиперстной кишки. Почечная недостаточность в виде азотемии наблюдается во время кризов. Завершение беременности нормальными родами возможно, если проводится соответствующее лечение.
Криз при Аддисоновой болезни наступает вследствие резкого обострения заболевания и может привести к тяжелому состоянию — коллапсу со смертельным исходом.
Причиной обострения Аддисоновой болезни могут быть различные экзогенные и эндогенные стрессовые факторы на фоне дефицита глюко- и минералакортикоидов: интеркурентная инфекция, психические и физические напряжения, голод, травмы и др. Нередко причиной кризов может быть прекращение лечения заместительными препаратами. Обычно критическое состояние развивается в течение нескольких дней.
При кульминации криза больные впадают в крайне тяжелое состояние с полной адинамией, резким падением кровяного давления, приводящим к анурии. Возникают сильные боли в животе, часто симулирующие перфорацию язвы желудка, сопровождающуюся кровавой рвотой, и наличием крови в стуле (синдром Бернара-Сертана).
Лабораторная диагностика.
Содержание СК бывает ниже 100 мг%, что обусловлено понижением гликонеогенеза, как проявления недостаточности глюкокортикоидов. Нагрузка глюкозой дает плоскую гликемическую кривую вследствие медленного всасывания сахара в желудочно-кишечном тракте. Наоборот, при внутривенной нагрузке кривая бывает нормальной. Больные Аддисоновой болезнью имеют повышенную чувствительность к инсулину.
Характерна гипонатриемия, гипохлоремия, гиперкалиемия, гипопротеинемия, высокая креатинурия.
В периферической крови: умеренная анемия, лимфоцитоз, эозинофилия; СОЭ, несмотря на анемию, не ускоряется из-за сгущения плазмы. Важное диагностическое значение имеет определение в крови содержания стероидных гормонов, а в моче — их метаболитов. В крови понижается содержание общего и свободного кортизола, альдостерона 11- и 17-кортикостероидов, а в суточной моче—17-КС, 17-ОКС и альдостерона.
Лечение этиологическое, заместительное и общеукрепляющее.
- Исходя из того, что основным в этиологии является туберкулезное поражение надпочечников, во всех установленных случаях туберкулеза необходимо проводить Противотуберкулезное лечение, что в отдельных случаях приводит к приблизительно хорошему результату.
- Заместительная терапия проводится Глюкокортикоидами и Минералокортикоидами. В начальном периоде больные нуждаются в больших количествах гормонов.
- Преимущество отдается естественным гормонам — кортизону, гидрокортизону и ДОКСА. Желательно сохранить естественное соотношение глюкокортикоидов и минералокортикоидов.
Кортизон назначается по 10—25 мг; ДОКСА по 5— 10 мг. - Из синтетических препаратов применяются преднизолон по 5-10 мг внутрь, дексаметазон — 2 мг внутрь, триамциналон — 8—16 мг. Количество стероидных гормонов устанавливается индивидуально, в соответствии с общим состоянием больного.
- Преимущество отдается естественным гормонам — кортизону, гидрокортизону и ДОКСА. Желательно сохранить естественное соотношение глюкокортикоидов и минералокортикоидов.
Больные Аддисоновой болезнью время от времени должны подвергаться стационарному обследованию для уточнения количества вводимых стероидных гормонов.
- При легком течении болезни заместительная терапия не назначается. В этих случаях дополнительно показано 10—15 г хлорида натрия и витамин С до 5 г в сутки, глицирам по2—3 таблетки в день.
- При кризе аддисоновой болезни назначают внутривенно капельно 2—3 л изотонического раствора хлорида натрия с 5% раствором глюкозы, 100—300 мг кортизона или гидрокортизона или 100—200 мг преднизолона в день. При резком снижении артериального давления в указанный выше раствор добавляют 1 —3 мл 0,2% раствора норадреналина.
Источник
