Шкірний синдром larva migrans симптомы
Larva migrans (миграция личинок) − гельминтоз, вызываемый миграцией под кожу или во внутренние органы человека личинок паразитов несвойственных ему. Природными окончательными хозяевами таких гельминтов являются животные (собаки, кошки и другие), а в организме людей они не дорастают до половозрелых особей. Синдром larva migrans бывает висцеральной и кожной формы.
Кожным синдромом Larva migrans называют комплекс симптомов, который проявляется во время такой миграции личинок под кожей. Чаще всего это серпиозные (извилистые линейные) поражения кожных покровов, возникающий в результате их перемещения. Также могут возникать волдыри, эритематозные высыпания (покраснения в результате расширения капилляров), отеки.
В статье речь идет о кожной форме, а не о висцеральной. В первом случаи личинки круглых червей проникают сквозь кожу и перемещаются под ней, а во втором – личинки некоторых ленточных или круглых червей из кишечника мигрируют кровотоком в различные органы и ткани, включая мышцы, глаза, мозг, сердце, вызывая отдельные заболевания, такие как спарганоз, токсокароз.
Инфекция передается главным образом с фекалиями собак и кошек на пляжах в регионах с теплым климатом.
Стоит отличать кожную форму Larva migrans от отдельных гельминтозов, таких как стронгилоидоз (заражение кишечной угрицей) и анкилостомидозы (заражение Ancylostoma duodenale и Necator americanus), при которых также происходит миграция личинок под кожей человека. Но в этих случаях человек является природным, а не случайным хозяином паразита, процесс миграции проходит быстрее, и в конечном итоге взрослые черви поселяются в кишечнике. Кроме того, еще более часто встречается токсокароз, во время которого токсокары мигрируют под кожу через кровоток из кишечника, предварительно будучи проглоченными. У них человек также играет роль случайного хозяина.
Причины
Возбудителями синдрома larva migrans кожной формы (Larva migrans cutanea) являются:
- Нематоды из семейства Ancylostomatidae:
- Ancylostoma braziliense (анкилостома бразильская) – наиболее распространена в Америке, хозяева – кошки и собаки;
- Ancylostoma tubaeforme – встречается по всему миру, хозяева – кошки;
- Ancylostoma caninum – во всем мире, особенно где хватает влаги, хозяева – собаки;
- Bunostomum phlebotomum – крупный рогатый скот.
- Нематоды из рода Strongyloides:
- Strongyloides myopotami – хозяевами для них является крупный и мелкий рогатый скот, свиньи, кролики, крысы;
- Strongyloides westeri – лошади, ослы, возможно свиньи;
- Strongyloides papillosus – овцы и козы.
- Иногда (редко) синдромом larva migrans называют также дерматоз, вызванный трематодами птиц из семейства шистосоматиды (Schistosomatidae). Еще такое заражение называют «птичьим шистосомозом».
В подавляющем большинстве случаев кожную форму синдрома миграции личинок вызывают два вида гельминтов из рода Анкилостомы: Ancylostoma braziliense (анкилостома бразильская) и Ancylostoma tubaeforme.
В случае с нематодами яйца паразитов выводятся с фекалиями животных во внешнюю среду, попадают в почву, где они развиваются в течение 1-2 недель в личиночную форму. Личинки могут проникать через неповрежденную кожу, контактирующую с почвой или песком, которые загрязнены фекалиями. Возбудитель попадает в верхние слои дермы и образует типичные червеобразные норы, которые видны невооруженным глазом.
В случае с трематодами паразиты имеют более сложный жизненный цикл, требующий участия промежуточных хозяев и проходящий в воде. Само проникновение их под кожу также происходит во время купания в загрязненном пресноводном водоеме.
Симптомы
В результате развития инфекции появляются красные, сильно зудящие возвышенности на коже. Такие образования могут быть очень болезненными и, если их расчесывать, не исключено развитие вторичной бактериальной инфекции.
При поражении личинками нематод появляется линейный дерматит аллергического типа. Его локализация и распространение связаны с продвижением паразита. Выздоровление обычно наступает через 4-6 месяцев.
Симптомы Larva migrans проявляются в 40% случаев на ногах, 20% – ягодицах и гениталиях, 15% –животе. Это связано с наиболее вероятными местами проникновения личинок возбудителя.
В местах внедрения паразита нередко ощущается жжение и покалывание. Если причинной гельминтоза являются шистосомы – на поврежденных участках кожи возникают папулезные образования, которые через 1-3 дня превращаются в корочки. В данных случаях часто появляется крапивница. К общим симптомам относятся плохое самочувствие, кратковременная лихорадка. Обычно через 1 или 2 недели признаки гельминтоза проходят.
Фото
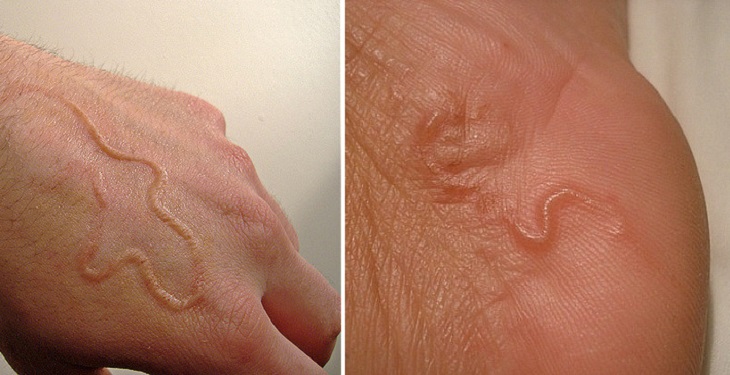
 На кисти и ладони
На кисти и ладони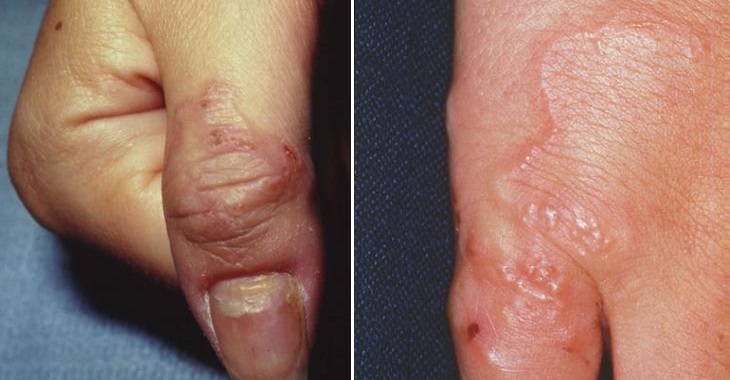 На пальце и кисти
На пальце и кисти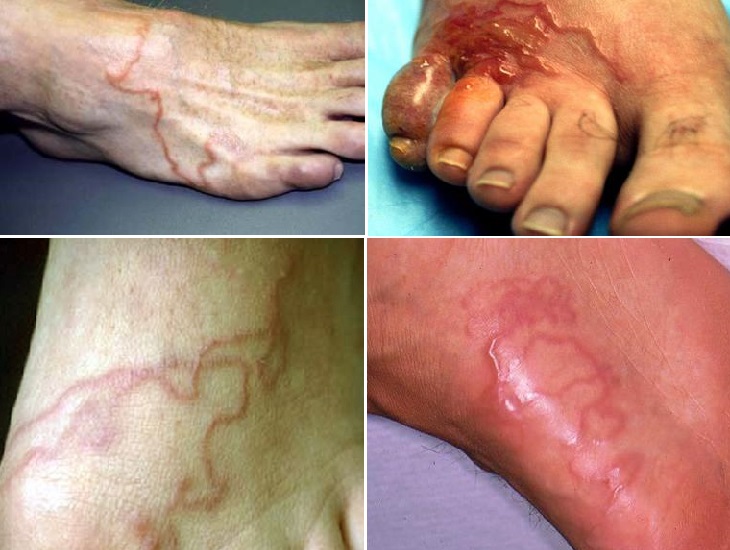 На ноге
На ноге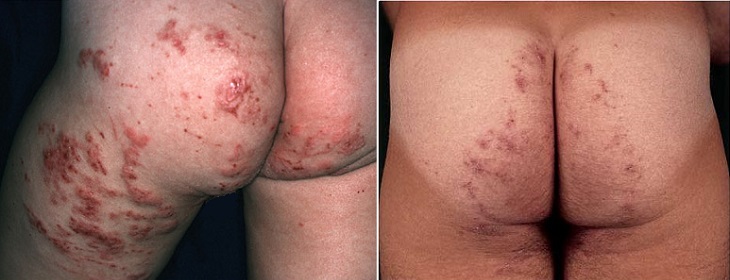 На ягодицах
На ягодицах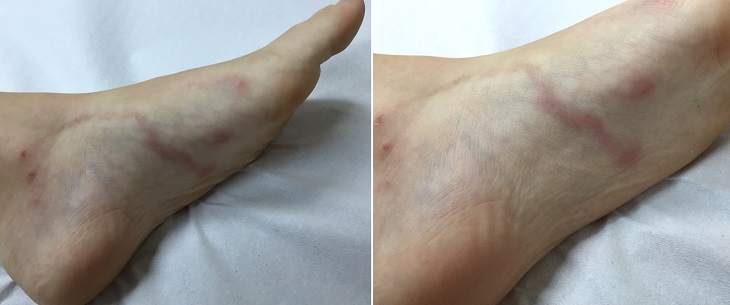 Менее выраженное проявление синдрома larva migrans на стопе у подростка в виде сильно зудящей сыпи.
Менее выраженное проявление синдрома larva migrans на стопе у подростка в виде сильно зудящей сыпи.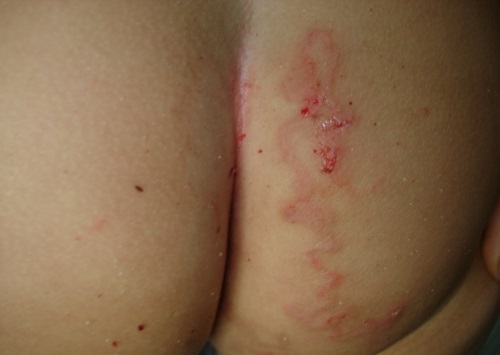 Сыпь на ягодицах у 18-месячного ребенка, вызванная миграцией личинок. Заражение произошло на пляже в Австралии.
Сыпь на ягодицах у 18-месячного ребенка, вызванная миграцией личинок. Заражение произошло на пляже в Австралии.
Диагностика
Диагноз установить не всегда просто, поскольку некоторые симптомы схожи с проявлениями чесотки или других кожных заболеваний. Соскобы с поверхности корочек или папул иногда дают возможность выявить личинки.
Лечение
Синдром larva migrans обычно проходит сам по себе в течение нескольких недель или месяцев, однако был известен случай заболевания длительностью в один год.
Проводится как общая, так и местная терапия. Лечение включает в себя использование противогельминтных препаратов (альбендазол, ивермектин), которые рекомендованы для приема внутрь. Также врач может порекомендовать смазывать пораженные участки тиабендазолом 10%, растворами йода на спирту (5%), фенола или эфира.
Современным методом лечения синдрома larva migrans является замораживание паразитов углекислым снегом, хлористым этиленом или жидким азотом, а также применение электролиза. Однако эти способы не всегда эффективны, поскольку личинки могут находиться не на том месте, где виден их путь перемещения. Также стоит отметить, что этот метод достаточно болезненный и может привести к образованию волдырей и язв.
Чтобы снять зуд, рекомендуется использовать специальные таблетки или крема. Еще один способ лечения – механическое воздействие. Пораженные участки смазываются вазелиновым маслом, а затем при помощи иглы или путем рассечения кожи личинки извлекаются через рану. Такую операцию обязательно должен проводить врач.
Если подобрать лечение правильно, симптомы larva migrans могут исчезнуть уже спустя 48 часов.
Профилактика
В целях профилактики рекомендуется носить обувь в тех местах, где существует высокий риск заражения. Желательно избегать контакта с инфицированной почвой. В некоторых эндемичных районах запрещено выгуливать собак на пляжах. Стоит избегать купания в пресноводных водоемах эндемичных районах и контактировать с необработанной термически водой.
Источник
Текущая версия страницы пока не проверялась опытными участниками и может значительно отличаться от версии, проверенной 28 декабря 2017;
проверки требуют 3 правки.
Larva migrans (лат.) — гельминтоз, обусловленный мигрирующими в коже и/или во внутренних органах человека личинками несвойственных ему гельминтов животных, как правило, не достигающих в организме человека половой зрелости. Различают кожную и висцеральную формы болезни.
Яйца гельминтов созревают в воде, почве или песке, обычно теплых и тенистых местах. Заражение происходит при ходьбе босиком, играх в песке, загрязнённом фекалиями животных.
Кожная форма larva migrans[править | править код]
Возбудителями кожной формы (лат. larva migrans cutanea) являются трематоды из семейства Schistosomatidae, паразитирующие на водоплавающих птицах, некоторые нематоды (Ancylostoma caninum, Ancylostoma brasiliensis, Strongyloides и др.), внедрившиеся в толщу эпидермиса личинки полостных оводов рода Gastrophilus (см. миазы).
Личинки гельминтов при контакте человека с почвой или водой проникают в кожу, располагаясь в зернистом слое эпидермиса или в более глубоких слоях, откуда они вновь мигрируют в эпидермис. Через некоторое время после заражения на теле хозяина появляется ползучий красноватый валик, передвигающийся по коже и дающий различные фигуры хода. В коже развивается местная аллергическая реакция, сопровождающаяся полиморфно-ядерной инфильтрацией, отёком, расширением капилляров и нередко разрушением клеток под действием паразитарных протеаз. После гибели личинок обычно наступает полное выздоровление.
Клинические проявления развиваются вскоре после инвазии и характеризуются возникновением чувства жжения, покалывания или зуда в месте внедрения гельминта. В случае заражения шистосоматидами на коже соответственно внедрению церкарий появляются папулезные элементы, превращающиеся спустя 1—3 дня в корочки, часто наблюдается местная или распространённая крапивница (зуд купальщиков, шистосоматидный дерматит). Нередко отмечаются кратковременная лихорадка, признаки общего недомогания, более выраженные при повторном заражении. Спустя 1—2 недели (реже 5—6 недель) наступает выздоровление. Аналогичная картина может наблюдаться в ранней стадии нематодозов у человека. В случае инвазии личинками нематод развивается линейный аллергический дерматит, распространяющийся в соответствии с продвижением личинки (со скоростью 1—5 см в сутки). Продолжительность патологических явлений может достигать 4—6 мес, редко более.
В гемограмме больных кожной формой larva migrans — преходящая эозинофилия. В соскобах кожи можно найти остатки личинок.
Висцеральная форма larva migrans[править | править код]
Возбудителями висцеральной формы (лат. larva migrans visceralis) являются личинки цестод (Sparganum mansoni, Sparganum proliferum, Multiceps spp.) и нематод (Тохосаra caninum, Тохосаrа mysах, Тохоаscaris leonina, Filarioidea, Нераticolа[уточнить] и др.) плотоядных животных.
Человек заражается в результате заглатывания яиц гельминтов с водой и пищевыми продуктами и становится промежуточным хозяином паразитов. Заболевание регистрируется преимущественно у детей 1—4 лет.
В случае заражения цестодами в кишечнике человека из яиц гельминтов выходят личинки, проникающие через кишечную стенку в кровь и достигающие различных внутренних органов, где они трансформируются в пузыревидные личинки, достигающие 5—10 см в диаметре, которые сдавливают ткани и нарушают функцию соответствующих органов.
Клинические проявления болезни развиваются спустя 4—5 месяцев после заражения и в начальной стадии характеризуются нерезко выраженными признаками интоксикации: наблюдается плохое самочувствие, возможна аллергическая экзантема. В дальнейшем присоединяются и нарастают симптомы, обусловленные локализацией паразита в органах. Наиболее тяжелая клиническая картина наблюдается при поражении центральной нервной системы.
Личиночные стадии цепней (ценуры, цистицерки) располагаются преимущественно в оболочках и веществе головного мозга, вызывая клиническую картину объемного процесса (цистицеркоз, ценуроз головного мозга). У больных наблюдаются головная боль, признаки церебральной гипертензии, очаговые симптомы, эпилептиформные судороги. Кроме головного мозга, личинки могут располагаться в спинном мозге, глазу, серозных оболочках, межмышечной соединительной ткани и т. д.
Инвазия яйцами нематод-паразитов животных (например, токсокароз, токсаскароз и др.) сопровождается тяжёлой общей аллергической реакцией с лихорадкой неправильного типа, сухим кашлем, приступами бронхиальной астмы, аллергической экзантемой. При рентгенографии выявляются в лёгких «летучие» эозинофильные инфильтраты. Нередко наблюдается гепатомегалия с развитием желтухи и нарушением функциональных проб печени; в биоптатах печени обнаруживаются эозинофильные гранулёмы. Аналогичные изменения могут быть найдены в почках, кишечной стенке, миокарде и других тканях.
Гемограмма таких больных характеризуется значительной эозинофилией (50—90 %); возможна лейкемоидная реакция, СОЭ повышена. Часто обнаруживается гиперглобулинемия.
Заболевание склонно к рецидивирующему течению, продолжительность его достигает 5—8 месяцев (иногда до 2 лет).
Прогноз: серьёзный, при отсутствии лечения возможны летальные исходы.
Диагностика проводится с учётом клинико-эпидемиологических данных, диагноз подтверждается инструментальными (эндоскопия, рентгенография и др.) и сероиммунологическими (РСК, РПГА, ИФА, реакция микропреципитации и др.) методами, применяют морфологическое изучение биоптатов органов. Дифференцировать волосатик[уточнить] необходимо от искусственно вызванной крапивницы (urticaria factitia), чесотки.
Лечение: назначают тиабендазол (минтезол) по 25—50 мг/кг в сутки или мебендазол (вермокс) взрослым по 200 мг в сутки в течение 5—7 дней. Рекомендуется повторный курс спустя 1—2 мес.
Примечания[править | править код]
- ↑ 1 2 Monarch Disease Ontology release 2018-06-29sonu — 2018-06-29 — 2018.
Литература[править | править код]
- Е. П. Шувалова Инфекционные болезни
- [1] — этот источник не заслуживает доверия
Источник
Larva migrans – ÐÒÉÞÉÎÙ, ÓÉÍÐÔÏÍÙ, ÄÉÁÇÎÏÓÔÉËÁ É ÌÅÞÅÎÉÅ
2013-05-06 07:49 dashylu
Larva migrans – ÇÅÌØÍÉÎÔÏÚ, ÏÐÁÓÎÏÅ ÚÁÂÏÌÅ×ÁÎÉÅ ÈÁÒÁËÔÅÒÉÚÕÀÝÅÅÓÑ ÎÁÌÉÞÉÅÍ × ÔËÁÎÑÈ, ÜÐÉÄÅÒÍÉÓÅ É ×ÎÕÔÒÅÎÎÉÈ ÏÒÇÁÎÁÈ ÌÉÞÉÎÏË ÇÅÌØÍÉÎÔÏ× ÖÉ×ÏÔÎÙÈ. ìÉÞÉÎËÉ × ÏÒÇÁÎÉÚÍÅ ÞÅÌÏ×ÅËÁ Õ×ÅÌÉÞÉ×ÁÀÔÓÑ × ÒÁÚÍÅÒÁÈ É ÎÁÞÉÎÁÀÔ ÍÉÇÒÉÒÏ×ÁÔØ, ×ÙÚÙ×ÁÑ ÐÌÏÈÏÅ ÓÁÍÏÞÕ×ÓÔ×ÉÅ. âÏÌÅÚÎØ ÎÅÐÒÅÄÓËÁÚÕÅÍÁ, ÏÔÓÕÔÓÔ×ÉÅ ÌÅÞÅÎÉÑ ÍÏÖÅÔ ÐÒÉ×ÅÓÔÉ Ë ÓÁÍÏÐÒÏÉÚ×ÏÌØÎÏÍÕ ×ÙÚÄÏÒÏ×ÌÅÎÉÀ ÉÌÉ ÕÈÕÄÛÅÎÉÀ ÓÏÓÔÏÑÎÉÑ É ÌÅÔÁÌØÎÏÍÕ ÉÓÈÏÄÕ. ìÅÞÅÎÉÅ ÎÁÚÎÁÞÁÅÔ ×ÒÁÞ × ÚÁ×ÉÓÉÍÏÓÔÉ ÏÔ ÆÏÒÍÙ larva migrans.
ðÒÉÞÉÎÙ
ðÒÉÞÉÎÏÊ ÒÁÚ×ÉÔÉÑ ÂÏÌÅÚÎÉ ÓÔÁÎÏ×ÑÔÓÑ ÑÊÃÁ ÌÉÞÉÎÏË ÐÁÒÁÚÉÔÏ× ÖÉ×ÏÔÎÙÈ, ËÏÔÏÒÙÅ ÐÒÉÎÉËÁÀÔ × ÏÒÇÁÎÉÚÍ ÞÅÌÏ×ÅËÁ. ðÒÏÉÚÏÊÔÉ ÚÁÒÁÖÅÎÉÅ ÍÏÖÅÔ ÞÅÒÅÚ ËÏÖÎÙÅ ÐÏËÒÏ×Ù ÉÌÉ ÏÒÁÌØÎÏ, × ÐÅÒ×ÏÍ ÓÌÕÞÁÅ ÒÅÞØ ÉÄÅÔ Ï ËÏÖÎÏÊ ÆÏÒÍÅ (larva migrans cutanea), ×Ï ×ÔÏÒÏÍ – Ï ×ÉÓÃÅÒÁÌØÎÏÊ (larva migrans visceralis).
âÌÁÇÏÐÒÉÑÔÎÏÊ ÓÒÅÄÏÊ ÄÌÑ ÒÁÚÍÎÏÖÅÎÉÑ ÌÉÞÉÎÏË ÓÔÁÎÏ×ÑÔÓÑ ÔÅÐÌÙÅ, ÚÁÔÅÎÅÎÎÙÅ É ×ÌÁÖÎÙÅ ÍÅÓÔÁ. ïÐÁÓÎÙ × ÌÅÔÎÉÊ ÐÅÒÉÏÄ ×ÏÄÏÅÍÙ, ÏÓÏÂÅÎÎÏ, ÅÓÌÉ ÒÑÄÏÍ ÐÁÓÕÔÓÑ ÄÏÍÁÛÎÉÅ ÖÉ×ÏÔÎÙÅ ÉÌÉ ÂÒÏÄÑÔ ÓÏÂÁËÉ. ÷ ÐÅÓËÅ ×ÂÌÉÚÉ ×ÏÄÙ, ÐÏÄ ÒÁÓËÉÄÉÓÔÙÍÉ ×ÅÔ×ÑÍÉ ÄÅÒÅ×ØÅ× ÍÏÇÕÔ ÓËÁÐÌÉ×ÁÔØÓÑ ÑÊÃÁ ÇÌÉÓÔÏ× É ÐÒÅ×ÒÁÝÁÔØÓÑ × ÌÉÞÉÎËÉ, ÂÅÇÁÑ ÂÏÓÉËÏÍ ÐÏ ÚÁÒÁÖÅÎÎÏÊ ÐÏÞ×Å ÍÏÖÎÏ ÉÎÆÉÃÉÒÏ×ÁÔØÓÑ. ÷ ÇÒÕÐÐÅ ÒÉÓËÁ ÎÁÈÏÄÑÔÓÑ ÌÀÄÉ ÓÅÌØÓËÏÈÏÚÑÊÓÔ×ÅÎÎÙÈ ÐÒÏÆÅÓÓÉÊ, ËÏÔÏÒÙÅ ËÏÎÔÁËÔÉÒÕÀÔ Ó ÐÏÞ×ÏÊ.
úÁÒÁÖÅÎÉÅ ÐÒÉ ×ÉÓÃÅÒÁÌØÎÏÊ ÆÏÒÍÅ ÐÒÏÉÓÈÏÄÉÔ ÐÕÔÅÍ ÐÏÐÁÄÁÎÉÑ ÑÉà ÇÅÌØÍÉÎÔÏ× × ÏÒÇÁÎÉÚÍ ÞÅÌÏ×ÅËÁ ÞÅÒÅÚ ÒÏÔÏ×ÕÀ ÐÏÌÏÓÔØ, Ë ÐÒÉÍÅÒÕ, ÐÒÉ ÚÁÇÌÁÔÙ×ÁÎÉÉ ×ÏÄÙ ÉÚ ×ÏÄÏÅÍÁ ×Ï ×ÒÅÍÑ ËÕÐÁÎÉÑ ÉÌÉ ÕÐÏÔÒÅÂÌÅÎÉÉ × ÐÉÝÕ ÎÅÍÙÔÙÈ ÐÒÏÄÕËÔÏ× ÐÉÔÁÎÉÑ.
óÉÍÐÔÏÍÙ
Larva migrans – ÚÁÂÏÌÅ×ÁÎÉÅ, ÐÒÉ ËÏÔÏÒÏÍ ÐÁÒÁÚÉÔÙ ÍÉÇÒÉÒÕÀÔ ÐÏ ×ÓÅÍÕ ÏÒÇÁÎÉÚÍÕ, ÐÒÉ ÐÏÐÁÄÁÎÉÉ ×Ï ×ÎÕÔÒÅÎÎÉÅ ÏÒÇÁÎÙ ÏÎÉ ÎÁÒÕÛÁÀÔ ÉÈ ÆÕÎËÃÉÀ É ÐÒÅÐÑÔÓÔ×ÕÀÔ ÜÆÆÅËÔÉ×ÎÏÊ ÒÁÂÏÔÅ, ÉÍÅÎÎÏ ÜÔÉ ÎÁÒÕÛÅÎÉÑ ×ÙÚÙ×ÁÀÔ ÐÅÒ×ÙÅ ÓÉÍÐÔÏÍÙ ÂÏÌÅÚÎÉ.
ðÒÉ ÐÏÐÁÄÁÎÉÉ ÌÉÞÉÎÏË × ÐÅÞÅÎØ ÍÏÖÅÔ ÒÁÚ×ÉÔØÓÑ ÖÅÌÔÕÛËÁ, × ÐÏÞËÉ – ÐÏÞÅÞÎÁÑ ÎÅÄÏÓÔÁÔÏÞÎÏÓÔØ É ÓÉÌØÎÙÅ ÂÏÌÉ (× ÔÏÍ ÞÉÓÌÅ ×Ï ×ÒÅÍÑ ÍÏÞÅÉÓÐÕÓËÁÎÉÑ), × ËÉÛÅÞÎÉË – ÎÅÐÒÉÑÔÎÙÅ ÏÝÕÝÅÎÉÑ É ÎÁÒÕÛÅÎÉÑ ÓÔÕÌÁ, × ÇÌÁÚ – ÞÁÓÔÉÞÎÁÑ ÐÏÔÅÒÑ ÚÒÅÎÉÑ. ïÓÏÂÅÎÎÏ ÏÐÁÓÎÙ ÓÌÕÞÁÉ ÐÒÏÎÉËÎÏ×ÅÎÉÑ ÐÁÒÁÚÉÔÏ× × ÏÂÏÌÏÞËÕ ÇÏÌÏ×ÎÏÇÏ ÍÏÚÇÁ É ÃÅÎÔÒÁÌØÎÕÀ ÎÅÒ×ÎÕÀ ÓÉÓÔÅÍÕ, × ÄÁÎÎÏÍ ÓÌÕÞÁÅ ÍÏÇÕÔ ÐÏÑ×ÉÔØÓÑ ÓÉÌØÎÙÅ ÇÏÌÏ×ÎÙÅ ÂÏÌÉ, ÜÐÉÌÅÐÔÉÆÏÒÍÎÙÅ ÓÕÄÏÒÏÇÉ, ÃÅÒÅÂÒÁÌØÎÁÑ ÇÉÐÅÒÔÅÎÚÉÑ.
ðÒÉ ËÏÖÎÏÊ ÆÏÒÍÅ ÚÁÂÏÌÅ×ÁÎÉÑ ÌÉÞÉÎËÉ ÍÉÇÒÉÒÕÀÔ × ×ÅÒÈÎÉÈ ÓÌÏÑÈ ÜÐÉÄÅÒÍÙ, ÓÉÍÐÔÏÍÏÍ ÓÔÁÎÏ×ÉÔÓÑ ÎÅÓÐÅÃÉÆÉÞÅÓËÉÊ ÄÅÒÍÁÔÉÔ: ÎÁ ÔÅÌÅ ÐÁÃÉÅÎÔÁ ÐÒÏÓÍÁÔÒÉ×ÁÀÔÓÑ ÔÏÎËÉÅ ËÒÁÓÎÙÅ ÎÉÔÅ×ÉÄÎÙÅ ÐÏÌÏÓËÉ, ËÏÔÏÒÙÅ ÎÅÒÅÄËÏ ÐÒÉÏÂÒÅÔÁÀÔ ÐÒÉÞÕÄÌÉ×ÙÅ ÆÏÒÍÙ, ÏÎÉ ÍÏÇÕÔ ÂÙÔØ ÏÄÉÎÏÞÎÙÍÉ ÉÌÉ ÐÒÅ×ÒÁÝÁÔØÓÑ × «ËÌÕÂÏË» ÉÚ ÎÅÓËÏÌØËÉÈ ÎÉÔÏÞÅË. ä×ÉÇÁÑÓØ ÐÏ ÜÐÉÄÅÒÍÅ, ÐÁÒÁÚÉÔÙ ×ÙÚÙ×ÁÀÔ ÓÉÌØÎÙÊ ÚÕÄ É ÖÖÅÎÉÅ, ÐÒÉ ÒÁÓÞÅÓÙ×ÁÎÉÉ ËÏÖÎÙÈ ÐÏËÒÏ×Ï× ÍÏÖÅÔ ×ÏÚÎÉËÎÕÔØ ×ÔÏÒÉÞÎÏÅ ÉÎÆÉÃÉÒÏ×ÁÎÉÅ.
ëÁË ÐÒÉ ËÏÖÎÏÊ, ÔÁË É ÐÒÉ ×ÉÓÃÅÒÁÌØÎÏÊ ÆÏÒÍÅ ÚÁÂÏÌÅ×ÁÎÉÑ, ÍÏÖÅÔ ÐÏÑ×ÉÔØÓÑ ÌÉÈÏÒÁÄËÁ – ×ÙÓÏËÁÑ ÔÅÍÐÅÒÁÔÕÒÁ, ÄÒÏÖØ × ÔÅÌÅ, ÔÏÛÎÏÔÁ É ÇÏÌÏ×ÏËÒÕÖÅÎÉÅ.
óÉÍÐÔÏÍÙ ÂÏÌÅÚÎÉ ÍÏÇÕÔ ÐÒÏÑ×ÉÔØÓÑ ÎÅ ÓÒÁÚÕ ÐÏÓÌÅ ÚÁÒÁÖÅÎÉÑ, Á ÓÐÕÓÔÑ ÎÅÓËÏÌØËÏ ÍÅÓÑÃÅ×.
äÉÁÇÎÏÓÔÉËÁ
ðÒÉ ËÏÖÎÏÊ ÆÏÒÍÅ larva migrans ÄÉÁÇÎÏÓÔÉÒÏ×ÁÔØ ÚÁÂÏÌÅ×ÁÎÉÅ ÂÙ×ÁÅÔ ÓÌÏÖÎÏ ÉÚ-ÚÁ ÔÏÇÏ, ÞÔÏ ÎÅËÏÔÏÒÙÅ ËÌÉÎÉÞÅÓËÉÅ ÓÌÕÞÁÉ ÎÁÐÏÍÉÎÁÀÔ ÞÅÓÏÔËÕ ÉÌÉ ÄÒÕÇÉÅ ËÏÖÎÙÅ ÂÏÌÅÚÎÉ. ïÄÎÁËÏ ÐÒÉ ×ÎÉÍÁÔÅÌØÎÏÍ ÏÓÍÏÔÒÅ ÏÐÙÔÎÏÇÏ ×ÒÁÞÁ ÓÄÅÌÁÔØ ÜÔÏ ×ÓÅ ÖÅ ÐÒÅÄÓÔÁ×ÌÑÅÔÓÑ ×ÏÚÍÏÖÎÙÍ.
óÌÏÖÎÅÅ ×ÙÑ×ÉÔØ ÐÒÉÓÕÔÓÔ×ÉÅ × ÏÒÇÁÎÉÚÍÅ ÐÁÒÁÚÉÔÏ×, ÅÓÌÉ ÏÎÉ ÐÒÏÎÉËÌÉ ×Ï ×ÎÕÔÒÅÎÎÉÅ ÏÒÇÁÎÙ, × ÄÁÎÎÏÍ ÓÌÕÞÁÅ ÎÁ ÐÏÍÏÝØ ÐÒÉÈÏÄÑÔ ÔÁËÉÅ ÍÅÔÏÄÙ ÄÉÁÇÎÏÓÔÉËÉ, ËÁË ÜÎÄÏÓËÏÐÉÑ, ÒÅÎÔÇÅÎÏÇÒÁÆÉÑ, ÓÅÒÏÉÍÍÕÎÏÌÏÇÉÞÅÓËÉÅ ÓÐÏÓÏÂÙ (òóë, éæá, òðçá, ÒÅÁËÃÉÑ ÍÉËÒÏÐÒÅÃÉÐÉÔÁÃÉÉ).
ìÅÞÅÎÉÅ
èÁÒÁËÔÅÒ ÌÅÞÅÎÉÑ larva migrans ÚÁ×ÉÓÉÔ ÏÔ ÆÏÒÍÙ ÚÁÂÏÌÅ×ÁÎÉÑ. ëÏÇÄÁ ÐÁÒÁÚÉÔÙ ÎÁÈÏÄÑÔÓÑ × ÜÐÉÄÅÒÍÉÓÅ, Ó ÎÉÍÉ ÓÐÒÁ×ÌÑÀÔÓÑ Ó ÐÏÍÏÝØÀ ÉÇÌÙ, ÐÒÅÄ×ÁÒÉÔÅÌØÎÏ ÓÍÁÚÁ× ËÏÖÕ ×ÁÚÅÌÉÎÏ×ÙÍ ÍÁÓÌÏÍ, ÉÌÉ ÒÁÓÓÅËÁÀÔ ËÏÖÎÙÅ ÐÏËÒÏ×Ù É ÉÚ×ÌÅËÁÀÔ ÌÉÞÉÎËÉ ÞÅÒÅÚ ÒÁÎÕ. ÷ ÄÏÍÁÛÎÉÈ ÕÓÌÏ×ÉÑÈ ÄÅÌÁÔØ ÜÔÏ ÎÅ ÒÅËÏÍÅÎÄÕÅÔÓÑ, ÐÒÏÃÅÄÕÒÕ ÓÏ×ÅÒÛÁÅÔ ×ÒÁÞ.
óÒÅÄÉ ÌÅËÁÒÓÔ×ÅÎÎÙÈ ÓÒÅÄÓÔ× ÞÁÓÔÏ ÉÓÐÏÌØÚÕÀÔ É×ÅÒÍÅËÔÉÎ × ÏÄÎÏËÒÁÔÎÏÊ ÄÏÚÅ 200 ÍÇ/ËÇ., × ËÁÞÅÓÔ×Å ÎÁÒÕÖÎÏÇÏ ÓÒÅÄÓÔ×Á ÐÒÉÍÅÎÑÀÔ ÄÅÓÑÔÉÐÒÏÃÅÎÔÎÙÊ ÔÉÁÂÅÎÄÁÚÏÌ.
ðÒÉ ËÏÖÎÙÈ ÆÏÒÍÁÈ ÚÁÂÏÌÅ×ÁÎÉÑ ÓÍÁÚÙ×ÁÀÔ ÐÒÅÄÐÏÌÁÇÁÅÍÏÅ ÍÅÓÔÏ ÎÁÈÏÖÄÅÎÉÑ ÐÁÒÁÚÉÔÁ ÐÑÔÉÐÒÏÃÅÎÔÎÙÍ ÓÐÉÒÔÏ×ÙÍ ÒÁÓÔ×ÏÒÏÍ ÊÏÄÁ, ÄÉÈÌÏÒÉÄÁ ÒÔÕÔÉ, ÜÆÉÒÁ ÉÌÉ ÆÅÎÏÌÁ. éÚ ÎÏ×ÙÈ ÍÅÔÏÄÏ× ÜÆÆÅËÔÉ×ÎÙÍÉ ÓÞÉÔÁÀÔÓÑ ÚÁÍÏÒÁÖÉ×ÁÎÉÅ ÕÇÌÅËÉÓÌÙÍ ÓÎÅÇÏÍ É ÉÓÐÏÌØÚÏ×ÁÎÉÅ ÜÌÅËÔÒÏÌÉÚÁ.
ðÒÏÆÉÌÁËÔÉËÁ
çÌÁ×ÎÁÑ ÐÒÏÆÉÌÁËÔÉËÁ larva migrans – ÓÏÂÌÀÄÅÎÉÅ ÇÉÇÉÅÎÙ: ÔÝÁÔÅÌØÎÏ ÍÏÊÔÅ ÆÒÕËÔÙ É Ï×ÏÝÉ ÐÅÒÅÄ ÅÄÏÊ, ÎÅ ËÕÐÁÊÔÅÓØ × ×ÏÄÏÅÍÁÈ, ×ÏÄÁ ËÏÔÏÒÙÈ ×ÙÚÙ×ÁÅÔ ÓÏÍÎÅÎÉÅ, ÒÁÂÏÔÁÊÔÅ × ÐÏÌÅ × ÚÁÝÉÔÎÏÊ ÏÄÅÖÄÅ.
ëÁË ÞÁÓÔÏ ÎÁÄÏ ÐÒÏ×ÅÒÑÔØ ÚÒÅÎÉÅ?
2013-05-06 09:04 éÎËÏÇÎÉÔÏ
÷ÓÅÇÏ ÇÏÄ ÎÁÚÁÄ Ñ ×ÙÐÉÓÙ×ÁÌÁ ÒÅÃÅÐÔ ÄÌÑ ÏÞËÏ×, Õ ÍÅÎÑ ÂÌÉÚÏÒÕËÏÓÔØ ÍÉÎÕÓ ÔÒÉ. îÏ ÎÅÄÁ×ÎÏ ÏÝÕÔÉÌÁ, ÞÔÏ ×ÉÖÕ × ÜÔÉÈ ÏÞËÁÈ ÕÖÅ ÎÅ ÔÁË ÄÁÌÅËÏ É ÎÅ ÔÁË ÞÅÔËÏ. îÅÕÖÅÌÉ ÚÁ ÏÄÉÎ ÇÏÄ ÍÏÖÅÔ ÚÒÅÎÉÅ ÓÅÓÔØ? ëÁË ÞÁÓÔÏ ÎÁÄÏ ÐÒÏ×ÅÒÑÔØ ÚÒÅÎÉÅ? é ÓÁÍÏÅ ÇÌÁ×ÎÏÅ, — ÞÔÏ ÎÁÄÏ ÄÅÌÁÔØ ÞÔÏÂÙ ÇÌÁÚÁ «ÎÅ ÓÁÄÉÌÉÓØ»?
éÎÆÅËÃÉÑ × ÉÎÔÉÍÎÏÊ ÚÏÎÅ
2013-05-06 12:43 éÎËÏÇÎÉÔÏ
þÔÏ ÚÁ ÎÅÐÒÉÑÔÎÁÑ ÉÎÆÅËÃÉÑ, ËÏÔÏÒÁÑ ÐÒÏÑ×ÌÑÅÔÓÑ ÔÁË: ×ÏÌÏÓÑÎÁÑ ÓÕÍËÁ ÎÁÐÏÌÎÑÅÔÓÑ ÇÎÏÅÍ. îÁ ÐÏ×ÅÒÈÎÏÓÔÉ ËÏÖÉ ÐÏÑ×ÌÑÅÔÓÑ ÏÇÒÏÍÎÙÊ ËÒÁÓÎÙÊ «ÐÒÙÝ». é ÜÔÏÔ ÎÁÒÙ× ÎÅ «×ÙÚÒÅ×ÁÅÔ» É ÌÏÐÁÅÔÓÑ, Á ÓÏ ×ÒÅÍÅÎÅÍ ÉÓÞÅÚÁÅÔ × ÜÔÏÍ ÍÅÓÔÅ É ÐÏÑ×ÌÑÅÔÓÑ × ÄÒÕÇÏÍ. ëÁË ÉÚÇÎÁÔØ ÜÔÕ ÛÔÕËÕ ÉÚ ÏÒÇÁÎÉÚÍÁ?
÷ óûá ÏÂßÑ×ÉÌÉÓØ ×ÏÚÂÕÄÉÔÅÌÉ ÎÅÉÚÌÅÞÉÍÏÊ ÇÏÎÏÒÅÉ
2013-05-06 19:24 þÁÒÓËÉÊ
ðÑÔØÄÅÓÑÔ ÞÅÔÙÒÅ ÍÉÌÌÉÏÎÁ ÄÏÌÌÁÒÏ× — ÔÁËÕÀ ÓÕÍÍÕ ÚÁÐÒÁÛÉ×ÁÅÔ Õ ÐÒÁ×ÉÔÅÌØÓÔ×Á óÏÅÄÉÎÅÎÎÙÈ ûÔÁÔÏ× ÁÍÅÒÉËÁÎÓËÉÊ ãÅÎÔÒ ÐÏ ËÏÎÔÒÏÌÀ ÚÁ ÚÁÂÏÌÅ×ÁÎÉÑÍÉ ÎÁ ÒÁÚÒÁÂÏÔËÕ ÎÏ×ÏÇÏ ÁÎÔÉÂÉÏÔÉËÁ ÄÌÑ ÌÅÞÅÎÉÑ ÐÏËÁ ÎÅÐÏÂÅÄÉÍÏÊ ÒÅÚÉÓÔÅÎÔÎÏÊ ÇÏÎÏÒÅÉ. ä×Á ÓÌÕÞÁÑ ÏÐÁÓÎÏÇÏ ×ÅÎÅÒÉÞÅÓËÏÇÏ ÚÁÂÏÌÅ×ÁÎÉÑ ÚÁÒÅÇÉÓÔÒÉÒÏ×ÁÎÏ × ÛÔÁÔÅ çÁ×ÁÊÉ.
ûÔÁÍÍ ÇÏÎÏËÏËËÁ H041, ÏÂÌÁÄÁÀÝÉÊ ÕÓÔÏÊÞÉ×ÏÓÔØÀ Ë ÁÎÔÉÂÉÏÔÉËÁÍ É ÁÎÔÉÓÅÐÔÉÞÅÓËÉÍ ÐÒÅÐÁÒÁÔÁÍ, ×ÐÅÒ×ÙÅ ÂÙÌ ÏÂÎÁÒÕÖÅÎ × ñÐÏÎÉÉ × 2011 ÇÏÄÕ. ÷ ÍÁÅ ÔÏÇÏ ÖÅ ÇÏÄÁ ÐÅÒ×ÙÊ ÓÌÕÞÁÊ ÚÁÂÏÌÅ×ÁÎÉÑ ÓÕÐÅÒÎÅÄÕÇÏÍ ÂÙÌ ÏÐÉÓÁÎ ÎÁ çÁ×ÁÊÓËÉÈ ÏÓÔÒÏ×ÁÈ, ÉÍÅÀÝÉÈ ÂÏÌÅÅ ÞÅÍ ÒÅÇÕÌÑÒÎÏÅ ÓÏÏÂÝÅÎÉÅ Ó ÍÁÔÅÒÉËÏ×ÏÊ áÍÅÒÉËÏÊ. íÅÄÉËÉ ÓÏÏÂÝÁÀÔ Ï ×ÙÓÁÄËÅ ÄÅÓÁÎÔÁ ÇÏÎÏËÏËËÏ× × ëÁÌÉÆÏÒÎÉÉ É ÄÁÌÅËÏÊ îÏÒ×ÅÇÉÉ. íÉÎÚÄÒÁ× óûá ÏÔÐÒÁ×ÉÌ ÏÔ×ÅÔÎÙÊ ÄÅÓÁÎÔ Ó×ÏÉÈ ÓÐÅÃÉÁÌÉÓÔÏ× ÎÁ çÁ×ÁÊÉ.
ïÂÙÞÎÁÑ ÇÏÎÏÒÅÑ × óÅ×ÅÒÎÏÊ áÍÅÒÉËÅ — ×ÔÏÒÏÅ ÐÏ ÞÁÓÔÏÔÅ ÎÏ×ÙÈ ÓÌÕÞÁÅ× ×ÅÎÅÒÉÞÅÓËÏÅ ÚÁÂÏÌÅ×ÁÎÉÅ. íÉËÒÏ H041 × ÓÉÌÕ Ó×ÏÅÊ ÁÇÒÅÓÓÉ×ÎÏÓÔÉ ×ÙÇÌÑÄÉÔ × ÇÌÁÚÁÈ ÜÐÉÄÅÍÉÏÌÏÇÏ× ÐÏÓÔÒÁÛÎÅÅ, ÞÅÍ ×ÉÒÕÓ óðéä. ôÏ ÅÓÔØ ÎÅÉÚÌÅÞÉÍÁÑ ÇÏÎÏÒÅÑ ÉÍÅÅÔ ÐÏÔÅÎÃÉÁÌ ÎÁ ÂÏÌÅÅ ÞÅÍ 30 ÍÉÌÌÉÏÎÏ× ÓÍÅÒÔÅÌØÎÙÈ ÓÌÕÞÁÅ×. ïÔ ÉÎÆÉÃÉÒÏ×ÁÎÉÑ ÄÏ ÓÅÐÔÉÞÅÓËÏÇÏ ÛÏËÁ ÍÏÖÅÔ ÐÒÏÊÔÉ ×ÓÅÇÏ Ä×Á-ÔÒÉ ÄÎÑ. ÷ ÏÔÌÉÞÉÅ ÏÔ ÷éþ ÂÁËÔÅÒÉÉ ÄÅÊÓÔ×ÕÀÔ ÓÔÒÅÍÉÔÅÌØÎÏ. èÏÔÑ ÄÏ ÓÉÈ ÐÏÒ ÓÍÅÒÔÅÊ ÏÔ ÎÅÐÏÂÅÄÉÍÏÊ ÇÏÎÏÒÅÉ ÎÅ ÂÙÌÏ.
úÁÂÏÌÅ×ÁÎÉÅ ÔÁËÏ×Ï, ÞÔÏ ÎÅ ×ÓÅ ÚÎÁÀÔ Ï ÔÏÍ, ÞÔÏ ÚÁÒÁÚÎÙ. ëÔÏ-ÔÏ ÂÕÒÎÏ È×ÏÒÁÅÔ, ËÔÏ-ÔÏ ÎÏÓÉÔ ÞÁÓÏ×ÕÀ ÂÏÍÂÕ × ÓÅÂÅ. åÓÌÉ ÇÏÎÏÒÅÀ ÎÅ ×ÙÌÅÞÉÔØ, ÒÁÚ×É×ÁÀÔÓÑ ÏÓÌÏÖÎÅÎÉÑ, ×ÏÓÐÁÌÅÎÉÅ ÔËÁÎÅÊ ÔÁÚÏ×ÏÊ ÏÂÌÁÓÔÉ, ÚÁÒÁÖÅÎÉÅ ËÒÏ×É, ÂÅÓÐÌÏÄÉÅ. ÷ ÓÏÞÅÔÁÎÉÉ Ó ÷éþ ÜÔÁ ÄÒÅ×ÎÑÑ ÂÏÌÅÚÎØ ÏÐÁÓÎÁ ÔÅÍ, ÞÔÏ ÓË×ÏÚØ ÂÁËÔÅÒÉÁÌØÎÙÅ ÐÏ×ÒÅÖÄÅÎÉÑ ×Ï ÐÌÏÔÉ ×ÉÒÕÓ óðéä ÂÙÓÔÒÅÅ ÐÏÐÁÄÁÅÔ × ËÒÏ×Ø. áÍÅÒÉËÁÎÃÙ × ÏÞÅÒÅÄÎÏÊ ÒÁÚ ÓÔÒÏÇÏ ÐÒÉÚÙ×ÁÀÔÓÑ Ë ÂÅÚÏÐÁÓÎÏÍÕ ÓÅËÓÕ.
ïÓÏÂÅÎÎÏ ÞÁÓÔÏ ×ÓÔÒÅÞÁÅÔÓÑ ÇÏÎÏÒÅÑ Õ ÍÏÌÏÄÙÈ, ×ÓÔÕÐÁÀÝÉÈ ×Ï ×ÚÒÏÓÌÕÀ ÖÉÚÎØ, ÇÒÁÖÄÁÎ × ×ÏÚÒÁÓÔÅ ÏÔ 15 ÄÏ 24 ÌÅÔ. äÏ ÷ÔÏÒÏÊ ÍÉÒÏ×ÏÊ ×ÏÊÎÙ È×ÏÒØ ÌÅÞÉÔØ ÎÅ ÕÍÅÌÉ, ÎÏ ÚÁÔÅÍ ÐÏÑ×ÉÌÉÓØ ÐÅÎÉÃÉÌÌÉÎ É ÄÒÕÇÉÅ ÁÎÔÉÂÉÏÔÉËÉ. é ÎÁÞÁÌÁÓØ ÇÏÎËÁ ×ÏÏÒÕÖÅÎÉÊ — ÍÉËÒÏ ÍÕÔÉÒÕÅÔ, ÆÁÒÍÁËÏÌÏÇÉ ÄÕÍÁÀÔ Ï ÎÏ×ÙÈ ÁÎÔÉÂÉÏÔÉËÁÈ. ðÏÓÌÅÄÎÉÍ, ÕÂÉ×ÁÀÝÉÍ ÏÂÙÞÎÕÀ ÇÏÎÏÒÅÀ, ÌÅËÁÒÓÔ×ÏÍ Ñ×ÌÑÅÔÓÑ ÃÅÆÁÌÏÓÐÏÒÉÎ.
÷ ÒÁÚÎÙÈ ÓÔÒÁÎÁÈ ÍÕÔÁÃÉÉ ÇÏÎÏËÏËËÏ× ÐÒÏÉÓÈÏÄÑÔ ÐÏ-ÒÁÚÎÏÍÕ, ÎÏ ÉÔÏÇ ÏÄÉÎ — ÂÁËÔÅÒÉÉ ÐÅÒÅÓÔÁÀÔ ÏÔËÌÉËÁÔØÓÑ ÎÁ ÅÄÉÎÓÔ×ÅÎÎÏ ÄÏÓÔÕÐÎÏÅ ÌÅÞÅÎÉÅ. åÓÌÉ ÎÅ ÐÒÉÄÕÍÁÔØ, ÞÔÏ ÄÅÌÁÔØ Ó ÎÅÉÚÌÅÞÉÍÙÍ ÛÔÁÍÍÏÍ, ÔÏ ÕÖÅ Ë 2015 ÇÏÄÕ ×ÓÑ ÇÏÎÏÒÅÑ ÍÉÒÁ ÓÔÁÎÅÔ ÓÉÌØÎÅÅ ×ÓÅÊ ÚÅÍÎÏÊ ÍÅÄÉÃÉÎÙ.
ôÅÈ, ËÏÍÕ ÌÙÓÉÎÁ ÎÅ × ÒÁÄÏÓÔØ, ÍÏÇÕÔ ÓÐÁÓÔÉ ÕËÏÌÙ ÓÏÂÓÔ×ÅÎÎÏÊ ËÒÏ×É
2013-05-06 22:40 þÁÒÓËÉÊ
âÏÇÁÔÁÑ ÔÒÏÍÂÏÃÉÔÁÍÉ ÐÌÁÚÍÁ ËÒÏ×É ÛÉÒÏËÏ ÐÒÉÍÅÎÑÅÔÓÑ × ÈÉÒÕÒÇÉÉ É ÓÔÏÍÁÔÏÌÏÇÉÉ, ËÏÓÍÅÔÉÞÅÓËÏÊ ÍÅÄÉÃÉÎÅ ÄÌÑ ÌÅÞÅÎÉÑ ÓÔÁÒÅÎÉÑ ËÏÖÉ, ÒÁÚÇÌÁÖÉ×ÁÎÉÑ ÍÏÒÝÉÎ, ÓÒÁÝÉ×ÁÎÉÑ ÚÕÂÎÙÈ ÐÒÏÔÅÚÏ× Ó ÄÅÓÎÁÍÉ. íÅÔÏÄ ÎÁÚÙ×ÁÅÔÓÑ «ÐÌÁÚÍÏÌÉÆÔÉÎÇ». ó ÎÅÄÁ×ÎÉÈ ÐÏÒ ÉÎßÅËÃÉÉ ÔÒÏÍÂÏÃÉÔÎÏÇÏ ËÏÎÃÅÎÔÒÁÔÁ, ÐÒÉÇÏÔÏ×ÌÅÎÎÏÇÏ ÉÚ ËÒÏ×É ÐÁÃÉÅÎÔÁ, ÜËÓÐÅÒÉÍÅÎÔÁÌØÎÏ ÐÒÉÍÅÎÑÀÔÓÑ ÄÌÑ ÌÅÞÅÎÉÑ ÏÂÌÙÓÅÎÉÑ. ðÒÏÃÅÄÕÒÁ, ÍÏÖÅÔ ÂÙÔØ, É Ú×ÕÞÉÔ ÂÏÌÅÚÎÅÎÎÏ, É ÔÁËÏ×ÏÊ Ñ×ÌÑÅÔÓÑ, ÏÄÎÁËÏ ÍÎÏÇÉÅ ÌÙÓÅÀÝÉÅ ÍÕÖÞÉÎÙ ÇÏÔÏ×Ù ÎÁ ×ÓÅ ÒÁÄÉ ×ÏÚ×ÒÁÝÅÎÉÑ ÎÁ ÞÅÒÅÐ ÎÁÔÕÒÁÌØÎÙÈ ×ÏÌÏÓ, ÂÏÌÅÅ ÔÏÇÏ, ÚÁÎÏ×Ï «ÒÏÄÉ×ÛÉÈÓÑ», Á ÎÅ ×ÚÑÔÙÈ Ó ÄÒÕÇÏÇÏ ÏÄÎÏÇÏ ÍÅÓÔÁ.
óÐÅÃÉÁÌÉÓÔÙ ÓÞÉÔÁÀÔ, ÞÔÏ ÓÐÏÓÏÂÎÏÓÔØ Ë ×ÏÓÓÔÁÎÏ×ÌÅÎÉÀ ÒÏÓÔÁ ×ÏÌÏÓ ÎÁ ÏÂÌÙÓÅ×ÛÉÈ ÕÞÁÓÔËÁÈ ËÏÖÉ Õ ÏÂÏÇÁÝÅÎÎÏÊ ÔÒÏÍÂÏÃÉÔÁÍÉ ÐÌÁÚÍÙ Ó×ÑÚÁÎÁ Ó ÔÅÍ, ÞÔÏ ÅÅ ÕËÏÌÙ ÓÔÉÍÕÌÉÒÕÀÔ ÓÔ×ÏÌÏ×ÙÅ ËÌÅÔËÉ, ÒÁÓÐÏÌÏÖÅÎÎÙÅ ÐÏÄ ËÏÖÅÊ.
éÓÓÌÅÄÏ×ÁÔØ ÜÆÆÅËÔÉ×ÎÏÓÔØ ÍÅÔÏÄÁ ÕËÏÌÏ× ËÒÏ×É × ÇÏÌÏ×Õ ÐÏ-ÎÁÕÞÎÏÍÕ ×ÚÑÌÉÓØ ÕÞÅÎÙÅ ÉÚ õÎÉ×ÅÒÓÉÔÅÔÁ âÒÅÛÉÁ (éÔÁÌÉÑ) É å×ÒÅÊÓËÏÇÏ ÕÎÉ×ÅÒÓÉÔÅÔÁ × éÅÒÕÓÁÌÉÍÅ (éÚÒÁÉÌØ). äÌÑ ÜËÓÐÅÒÉÍÅÎÔÁ ÍÅÄÉËÉ ÏÔÏÂÒÁÌÉ 45 ÍÕÖÞÉÎ, ÓÔÒÁÄÁÀÝÉÈ ÏÞÁÇÏ×ÏÊ ÁÌÏÐÅÃÉÅÊ. üÔÁ ÆÏÒÍÁ ÏÂÌÙÓÅÎÉÑ ×ÓÔÒÅÞÁÅÔÓÑ Õ 2% ÎÁÒÏÄÏÎÁÓÅÌÅÎÉÑ.
ðÁÃÉÅÎÔÁÍ ÒÁÚÄÅÌÉÌÉ ÌÙÓÉÎÙ É ÐÌÅÛÉ ÎÁ Ä×Á ÒÁ×ÎÙÈ ÕÞÁÓÔËÁ, Á ÓÁÍÉÈ ÕÞÁÓÔÎÉËÏ× ÒÁÚÂÉÌÉ ÎÁ ÔÒÉ ÇÒÕÐÐÙ ÐÏ 15 ÞÅÌÏ×ÅË. ïÄÎÉ ÐÏÌÕÞÁÌÉ ÕËÏÌÙ ÐÌÁÚÍÙ, ÄÒÕÇÉÅ — «ÔÒÁÄÉÃÉÏÎÎÙÈ» ÓÔÅÒÏÉÄÎÙÈ ÇÏÒÍÏÎÏ×, ÔÒÅÔØÉ — ÐÌÁÃÅÂÏ. òÅÚÕÌØÔÁÔÙ ÜËÓÐÅÒÉÍÅÎÔÁ ÐÏËÁÚÁÌÉ, ÞÔÏ ÔÒÏÍÂÏÃÉÔÏ×ÙÊ ËÏÎÃÅÎÔÒÁÔ ÓÕÝÅÓÔ×ÅÎÎÏ ÕÓËÏÒÑÅÔ ÒÏÓÔ ÎÏ×ÙÈ ×ÏÌÏÓ ÎÁ ÏÂÌÙÓÅ×ÛÅÍ ÂÙÌÏ ÕÞÁÓÔËÅ ÇÏÌÏ×Ù, ÏÓÏÂÅÎÎÏ ÅÓÌÉ ÓÒÁ×ÎÉ×ÁÔØ Ó ÐÌÁÃÅÂÏ É ÇÏÒÍÏÎÁÍÉ.
íÅÖÄÕÎÁÒÏÄÎÁÑ ËÏÍÁÎÄÁ ÕÞÅÎÙÈ ÎÁÄÅÅÔÓÑ ×ÓËÏÒÅ ÐÒÉÓÔÕÐÉÔØ Ë ÒÁÚÒÁÂÏÔËÅ ÍÁÚÉ, ËÏÔÏÒÁÑ ÐÏÚ×ÏÌÉÌÁ ÂÙ × ÌÅÞÅÎÉÉ ÏÂÌÙÓÅÎÉÑ ËÒÏ×ØÀ ÉÚÂÅÖÁÔØ ÕËÏÌÏ× É, ×ÍÅÓÔÅ Ó ÔÅÍ, ÓÏÄÅÒÖÁÌÁ ÜÆÆÅËÔÉ×ÎÕÀ ËÏÎÃÅÎÔÒÁÃÉÀ ËÌÅÔÏË ËÒÏ×É. ëÒÏÍÅ ÔÏÇÏ, ÄÏËÔÏÒ æÁÂÉÏ òÉÎÁÌØÄÉ ÐÏÌÁÇÁÅÔ, ÞÔÏ Ó ÐÏÍÏÝØÀ ÏÂÏÇÁÝÅÎÎÏÊ ÐÌÁÚÍÙ ÍÏÖÎÏ ÎÅ ÎÁ ÓÌÏ×ÁÈ, ÎÏ ÎÁ ÄÅÌÅ ×ÙÌÅÞÉÔØ ÎÅ ÔÏÌØËÏ ÏÞÁÇÏ×ÕÀ, ÎÏ É ÏÂÙÞÎÕÀ ÍÕÖÓËÕÀ ÁÎÄÒÏÇÅÎÎÕÀ ÁÌÏÐÅÃÉÀ, × ÒÁÚ×ÉÔÉÉ ËÏÔÏÒÏÊ ÚÁÍÅÛÁÎ ÔÅÓÔÏÓÔÅÒÏÎ.
Источник
