Шкала для оценки болевого синдрома
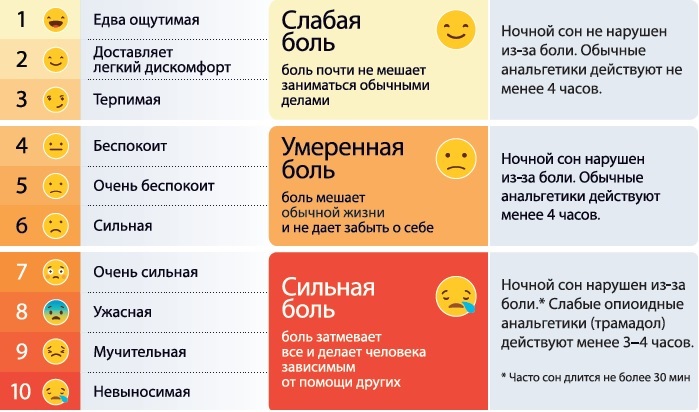
Боль – это всегда неприятное ощущение. Но ее интенсивность может быть разной: она зависит от того, какая болезнь развилась, и какой болевой порог имеет человек.
Чтобы врач мог понять, как именно болит – нестерпимо или более-менее умеренно– придуманы так называемые шкалы боли. С их помощью вы можете не только описать свою боль на данный момент, но и сказать, что изменилось с назначением лечения.
Визуальная аналоговая шкала
Это та шкала, которой чаще всего пользуются анестезиологи и онкологи. Она представляет собой возможность оценить интенсивность боли – без всяких подсказок.
Визуальная аналоговая шкала представляет собой линию длиной 10 см, нарисованную на чистом листе бумаги – без клеточек. 0 см – это «боли нет», самая правая точка (10 см) – «боль самая нестерпимая, которая вот-вот приведет к гибели». Линия может быть как горизонтальной, так и вертикальной.
Пациент должен поставить точку там, где, как он чувствует, располагается его боль. Врач берет линейку и смотрит, на какой отметке находится точка пациента:
- 0-1 см – боль крайне слабая;
- от 2 до 4 см – слабая;
- от 4 до 6 см – умеренная;
- от 6 до 8 см – очень сильная;
- 8-10 баллов – нестерпимая.
При оценке боли врач не только смотрит на эту точку, а и на все поведение человека. Если человека можно отвлечь вопросами, если он спокойно прошел по кабинету до выхода, возможно, он завышает степень боли. Поэтому ему можно предложить повторно оценить свою боль – по той же шкале. А если это женщина, то попросить сравнить с болью при родах (она оценивается в 8 баллов для каждой женщины). Если она говорит: «Вы что, рожать было вдвое больнее», то стоит оценить ее боль в 4-5 баллов.
Модифицированная визуальная аналоговая шкала
Суть оценки боли – такая же, как и в предыдущем случае. Единственное отличие этой шкалы – в цветовой маркировке, на фоне которой и нарисована линия. Цвет идет градиентом: от зеленого, который начинается от 0, к 4 см сменяется желтым, а к 8 см – красным.
Вербальная ранговая шкала
Она очень напоминает визуальную аналоговую шкалу: так же линия длиной в 10 см, которую можно прочертить при пациенте самостоятельно. Но отличие есть: каждые 2 см следует надпись:
- на 0 см – боли нет;
- на 2 см – слабая боль;
- на отметке 4 см – умеренная боль;
- на 6 см – сильная;
- на 8 см – очень сильная;
- в конечной точке – невыносимая боль.
В этом случае человеку уже легче сориентироваться, и он ставит точку, исходя из того, с каким эпитетом у него больше всего ассоциируется собственное состояние.
Положительные стороны этого метода оценки боли в том, что с ее помощью можно оценивать и острый, и хронический болевой синдром. Кроме того, шкалу можно применять у детей, начиная от младших школьников, а также людей с начальными степенями деменции.
Шкала боли «в лицах» (лицевая)
Эта шкала может применяться для определения интенсивности боли у людей в глубокой деменции. Она состоит из 7 рисунков лиц с эмоциями, каждая из которых схематично передает силу болевого синдрома. Расположены они по нарастанию боли.
Почему именно рисунки, да еще и такие примитивные? Потому, что с таких рисунков эмоцию легче считать и труднее неверно истолковать, чем с произведения искусства или фотографии.
Перед тем, как человек укажет лицо, отображающее соответствующую степень боли, ему нужно объяснить картинку. Врач говорит: «Смотри, у первого человека ничего не болит, дальше показаны люди, которые чувствуют боль – с каждым разом все сильнее. Самый правый человек ужасно мучается от боли. Покажи мне, какую боль чувствуешь ты». После этого человек указывает или обводит нужное лицо.
Модифицированная лицевая шкала
Она состоит из 6 лиц, каждое из которых изображает эмоцию, соответствующую описанию боли по вербальной ранговой шкале. Она также используется для оценки интенсивности болевого синдрома при деменции и тоже проводится после короткого вступительного слова.
Шкала, которую используют для лежачих и потерявших речь больных
Реаниматологи применяют шкалу CPOT, которая позволяет им, не разговаривая с пациентом, оценить степень его боли. Они учитывают 4 параметра:
- Напряжение мышц рук.
- Выражение лица.
- Попытки говорить или сопротивление дыхательному аппарату.
- Двигательные реакции.
Каждый параметр оценивается от 0 до 2 баллов, после чего баллы суммируются.
Трактовка такая:
0-2 балла – боли нет;
3-4 балла – слабая боль;
5-6 баллов – умеренная боль;
7-8 баллов – боль сильная;
9-10 – очень сильная боль.
Наиболее полная оценка боли – опросник Мак-Гилла
Благодаря этому опроснику (анкете) можно оценить три основные системы формирования и проведения боли:
- нервные волокна, которые проводят непосредственно болевые ощущения;
- структуры, которые есть и в спинном, и головном мозге: ретикулярная формация и лимбическая система;
- отделы в коре головного мозга, которые занимаются оценкой и уже конечной интерпретацией боли.
Поэтому анкета условно разделена на 4 группы:
- для определения сенсорных характеристик боли;
- для оценки того, какие боль затрагивает эмоциональные компоненты;
- для оценки того, как боль оценивается головным мозгом;
- группа слов, которые направлены на оценку сразу всех критериев.
Физически опросник выглядит как 20 граф, в каждой из которых расположено от 1 до 5 эпитетов, расположенных по порядку – в соответствии с интенсивностью боли. Человеку нужно обвести столько из них, сколько поможет ему точно описать свои ощущения.
Оценка болевого индекса производится по тому, сколько слов было использовано для описания боли по каждому из 4 параметров. Также важно, какие порядковые номера применялись для оценки в каждом аспекте. И, наконец, суммируются порядковые номера выбранных эпитетов, вычисляется их среднеарифметическая величина.
Для чего нужны шкалы боли
Шкалами боли пользуются не все врачи. Их применяют, в основном, анестезиологи-реаниматологи, терапевты и онкологи. Иногда с ними сталкиваются врачи и других специальностей, когда речь идет о хронических больных.
В зависимости от того, как оценена боль, будет назначаться обезболивающее средство:
- При слабой боли – это ненаркотическое обезболивающее: «Ибупрофен», «Анальгин», «Диклофенак», «Парацетамол».
- При умеренной – 2 ненаркотических анальгетика, имеющих несколько разные точки приложения, или комбинация из слабого наркотического средства и ненаркотического анальгетика.
- Сильная боль требует назначения сильного наркотического и ненаркотического анальгетиков. Часто приходится прибегать и к дополнительным методам: блокадам нервных путей, алкоголизации (введении этанола) в нервные окончания, которые являются причиной хронической сильной боли.
Любой из указанных препаратов имеет массу побочных эффектов. Поэтому в интересах пациента – максимально объективно оценивать собственную боль, а при ее изменениях – сообщать об этом врачу. Вот уже если врач никак не реагирует – то его нужно менять на другого специалиста.
Источник
ПРО ПАЛЛИАТИВ использует cookie для статистики и аналитики, чтобы сделать сайт максимально удобным. Оставаясь на сайте, вы подтверждаете свое согласие на использование файлов cookie.
Представляем фрагмент брошюры для врачей «Обезболивание в паллиативной помощи. Практическое руководство для врача», подготовленной благотворительным фондом «Вера». Полная версия брошюры доступна для скачивания по ссылке.
Только сам пациент может оценить уровень боли, которую испытывает. При каждом осмотре пациента спрашивайте его о наличии боли и прислушивайтесь к его жалобам.
Оцените интенсивность болевого синдрома до назначения анальгетиков: для вербальных пациентов используйте комплексную шкалу оценки боли:
Шкалы боли для детейОбзор различных инструментов для определения интенсивности боли у детей

Комплексная шкала оценки боли
Для оценки болевого синдрома у невербальных пациентов и пациентов с когнитивными нарушениями используйте шкалу PAINAD (Pain Assessment in Advanced Dementia — Шкала оценки боли при тяжелой деменции):
«Не мешайте человеку жить прошлым»12 правил, которые помогут в уходе за людьми с деменцией
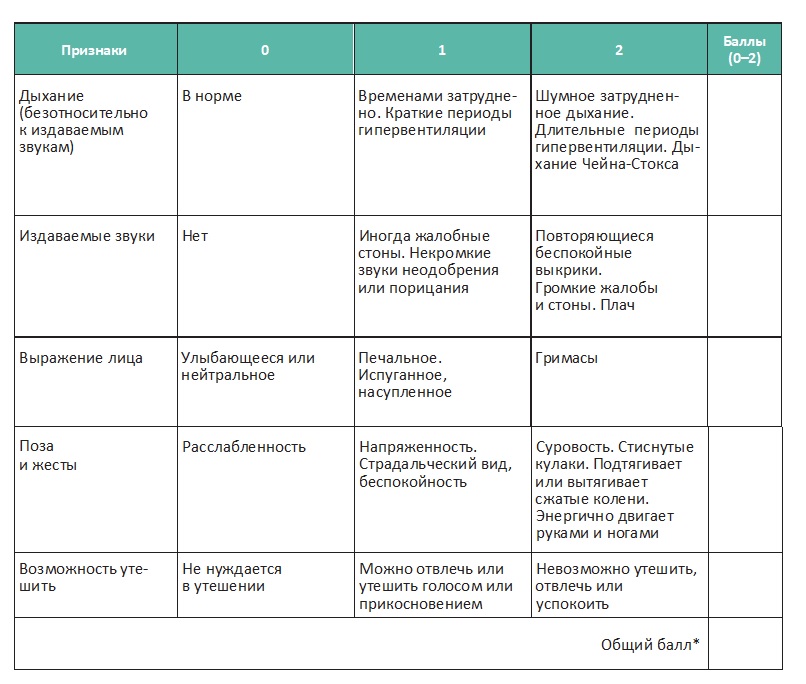
* Общее количество баллов составляет от 0 до 10 (шкалы от 0 до 2 для пяти пунктов); наивысший балл указывает на более сильную боль (0 — боли нет, 10 — сильная боль).
Полученные баллы не определяют абсолютную интенсивность боли. Правильнее сравнивать полученный общий балл с предыдущим значением. Увеличение балла говорит об увеличении боли, в то время как более низкое его значение позволяет предположить, что боль уменьшилась.
Спросите пациента
Навыки общения с пациентами10 советов для врачей при проведении консультаций
- Когда начались боли и сколько они продолжаются (недели, месяцы)?
- Где болит?
- Появляется боль днем или ночью; она постоянная, периодическая или «прорывная»?
- Какая это боль: острая, тупая, жгучая, пронзающая, давящая, распирающая, пульсирующая и др.?
- Есть ли симптомы нейропатической боли: прострелы, чувство жжения, зоны онемения кожи, гиперестезия, аллодиния, дизестезия и др.?
- Как он спит? Если сон нарушен, то как часто пациент просыпается и почему: дискомфорт, боль, привычка мало спать, одышка, неудобное положение? Если есть сложности с засыпанием, в чем причина: дискомфорт, боль, одышка?
- Если сон не нарушен, испытывает ли пациент дискомфорт, боли и т.д., когда просыпается утром?
- Что усиливает боль (например, прием пищи, дефекация и т.п.) и что ее облегчает (например, особое положение в постели)?
- Сопровождается ли боль другими симптомами: тошнота, рвота, диарея, запоры, одышка, потеря аппетита, кашель, слабость и др.?
- Принимает ли пациент анальгетики? Если да, то какие и на протяжении какого времени; как долго действует одна доза анальгетика?
- Есть ли побочные эффекты от анальгетика и как они выражены?
- Какие есть сопутствующие заболевания и какие препараты пациент принимает для их лечения?
Читайте дальше: «Лечение болевого синдрома. Общие принципы».
Горячая линия помощи неизлечимо больным людям
Если вам или вашим близким срочно необходимо обезболивание, помощь хосписа, консультация по уходу или поддержка психолога.
8-800-700-84-36
Круглосуточно, бесплатно
Источник
С.В. Трекин, Д.А. Драч, Е.В. Гречкина, А.В. Чигарева, О.Г. Бессмертная
ФКУ «ГБ МСЭ по Самарской области» Минтруда России, г. Самара
Ключевые слова: боль; спина: субъективное ощущение боли; неврологический осмотр; биомеханические показатели; нарушения походки.
Резюме. Вертебральный болевой синдром является одним из оснований для установления инвалидности, однако методы объективной оценки степени выраженности болевого синдрома и статодинамических нарушений вследствие данной патологии в настоящее время отсутствуют. Это послужило причиной для разработки комплексной шкалы оценки вертебрального болевого синдрома, адаптированной для медико-социальной экспертизы. Комплексная шкала позволяет систематизировать данные, полученные в ходе освидетельствования и повысить качество оказания государственной услуги по проведению медико-социальной экспертизы. Шкала включает 4 равноценные части, в которых содержится информация о жалобах пациента, данных его медицинской документации, результатах объективного осмотра, а также показателях экспертно-реабилитационной диагностики. Следовательно, выраженность вертебрального болевого синдрома оценивается, исходя не только из жалоб пациента, но, в большей степени — объективных сведений.
Вертебральный болевой синдром — боль в спине без неврологического дефицита — может служить основанием для установления инвалидности. Данное положение закреплено в приказе Министерства труда и социальной защиты Российской Федерации от 17.12.2015 № 1024н «О классификациях и критериях, используемых при осуществлении медико-социальной экспертизы граждан федеральными государственными учреждениями медико-социальной экспертизы».
Однако, решение вопроса о степени нарушения функций организма, и, следовательно, группе инвалидности при наличии только вертебрального болевого синдрома из-за отсутствия критериев объективной оценки его выраженности в настоящее время затруднено.
Наиболее простыми способами количественной характеристики боли являются ранговые шкалы, например, числовая ранговая шкала (J.J. Bonica, 1990) и визуальная аналоговая шкала (ВАШ). Они предназначены для субъективной оценки пациента интенсивности болевых ощущений на момент исследования. Анкета качества жизни Освестри — Oswestry Disability Index (ODI) — применяется для определения у пациентов с патологией позвоночника степени нарушений таких категорий жизнедеятельности, как способность к самостоятельному передвижению и самообслуживанию. Мак-Гилловскпй болевой опросник — McGill Pain Questionnaire (MPQ) — служит для количественной оценки хронической боли на основании сенсорных и аффективных вербальных характеристик и косвенно свидетельствует также о психоэмоциональном состоянии пациента.
Оценка болевой чувствительности пациентов и контроль эффективности обезболивающей терапии в клинических исследованиях чаще всего проводится с использованием электрофизиологических методов. Например, широкое распространение получила методика регистрации ноцицептивного рефлекса отдергивания (типичный защитный рефлекс), которая используется для объективизации наличия боли (Е. Kugekberg et al., 1960). Механизмы развития головных болей и болей в области лица изучаются методом экстероцептивной супрессии произвольной мышечной активности жевательных мышц (m. masseter) (A.M. Вейн и др., 1999; O.K. Andersen et al., 1998; E. Godaux, J.E. Desmendt, 1975; P.O. Hansen et al., 1999). Кроме того, болевые ощущения в клинической практике и эксперименте можно измерить методом регистрации соматосенсорных вызванных потенциалов (ССВП). Однако, все электрофизиологические методы позволяют установить только величину субъективного болевого ощущения.
Таким образом, в существующих методах исследования и объективизации болевого синдрома интенсивность боли определяется, в основном, исходя из субъективных ощущений пациента. Такая оценка при использовании в неврологической практике для изучения эффективности применения обезболивающих препаратов может считаться достоверной, так как в данном случае пациенты стремятся получить максимально результативное и качественное лечение.
Иная ситуация складывается при проведении медико-социальной экспертизы.
В процессе освидетельствования в ряде случаев у пациентов нельзя исключить элементы аггравации, поэтому предоставляемые субъективные сведения не всегда могут рассматриваться как достоверные.
Это определяет необходимость разработки шкал, в которых оценка выраженности вертебрального болевого синдрома будет строиться с учетом не только субъективных ощущений пациента, но и объективных медицинских данных.
Цель исследования. Разработка комплексной шкалы оценки вертебрального болевого синдрома, адаптированной для медико-социальной экспертизы.
Материалы и методы. Проведен анализ медико-экспертных документов 200 пациентов с остеохондрозом позвоночника. В каждом протоколе проведения МСЭ были детально рассмотрены разделы «Жалобы», «Анамнез», «Данные объективных методов исследования», «Основной диагноз» и «Экспертное решение». Источник информации — база данных программы ЕАВИИАС МСЭ.
Период исследования: февраль — август 2016г.
На основании публикаций в научной периодической и методической литературе изучены и проанализированы применяемые в настоящее время шкалы объективизации болевого синдрома: числовая ранговая шкала, визуальная аналоговая шкала, Мак-Гилловский болевой опросник, анкета качества жизни Освестри.
Результаты и обсуждение. В ходе исследования сопоставлялись параметры оценки выраженности болевого синдрома по изученным шкалам и описанные в протоколах проведения МСЭ жалобы пациентов, данные неврологического осмотра, имеющиеся ограничения жизнедеятельности (категории и степень). Эти сведения послужили базой для разработки шкалы, в которой определение интенсивности боли и её влияние на жизнедеятельность пациента основаны, в большей степени, на объективных данных: медицинская документация, осмотр врача-невролога, биомеханические параметры. При этом субъективные ощущения пациента, его собственная оценка состояния и качества жизни остаются неотъемлемой и важной частью всего комплекса показателей.
Комплексная шкала объективизации вертебрального болевого синдрома состоит из четырех частей:
• жалобы пациента;
• сведения из медицинского архива;
• объективные данные неврологического осмотра;
• биомеханические показатели.
Каждая из частей включает 4 раздела. Раздел представляет описание одного субъективного или объективного признака заболевания позвоночника и содержит 4 варианта ответа, которые характеризуют различную выраженность его проявлений и соответствующую оценку в баллах от 1 до 4.
Первая часть комплексной шкалы — «Оценка жалоб», выдается пациенту на руки в процессе регистрации в бюро медико-социальной экспертизы. В разделах данной шкалы рассматриваются интенсивность боли, способность пациента к самообслуживанию, возможность совершать поездки в общественном транспорте, а также находиться в положении стоя (табл. 1). Пациент выбирает в каждом из разделов нужный ответ, а после заполнения шкала вкладывается в дело МСЭ и передается специалистам, которые будут проводить освидетельствование.
Таблица 1. Оценка жалоб
Раздел 1 ИНТЕНСИВНОСТЬ БОЛИ | |
Болеутоляющие средства полностью устраняют боль | 1 |
Болеутоляющие средства умеренно уменьшают боль | 2 |
Болеутоляющие средства незначительно уменьшают боль | 3 |
Болеутоляющие средства не дают эффекта | 4 |
Раздел 2 САМООБСЛУЖИВАНИЕ (умывание, одевание, приготовление и прием пищи и т.д.) | |
Самообслуживание не нарушено, по усиливает боль | 1 |
Самообслуживание требует большего количества времени из-за усиления боли | 2 |
Нуждаемость в частичной посторонней помощи при выполнении большинства действий по самообслуживанию из-за боли | 3 |
Невозможность выполнения большинства действий по самообслуживанию без постоянной посторонней помощи, так как боль не позволяет покидать постель | 4 |
Раздел 3 ПОЕЗДКИ | |
Боль мешает совершать поездки в общественном транспорте длительностью более 1 ч | 1 |
Боль не позволяет совершать даже самые необходимые поездки в общественном транспорте длительностью более 30 мин | 2 |
Боль не позволяет пользоваться общественным транспортом без посторонней помощи | 3 |
Боль не позволяет покидать постель и пользоваться общественным транспортом | 4 |
Раздел 4 СТОЯНИЕ | |
Возможность стоять как угодно долго, но это вызывает усиление боли | 1 |
Боль не позволяет стоять более 30 мин | 2 |
Боль не позволяет стоять более 10 мин | 3 |
Боль не позволяет стоять, поэтому постоянно нахожусь в постели | 4 |
Вторая часть комплексной шкалы — «Оценка сведений медицинского архива», заполняется врачом-экспертом по результатам изучения медицинских документов пациента (медицинская карта амбулаторного больного, выписки из истории болезни стационарного больного и т.п.).
В ней указываются частота обращений пациента к врачу и характер его жалоб на болевые ощущения, приводятся объективные данные наблюдения врачей общей практики и неврологов, отмечаются особенности назначения обезболивающей терапии (табл. 2).
Таблица 2. Оценка сведений медицинского архива
| Раздел 1 ЧАСТОТА (ХАРАКТЕР) ОБРАЩЕНИЙ | |
| Единичные (реже 1 раза в месяц) | 1 |
| Регулярные (1-2 раза в месяц) | 2 |
| Частые (более 2 раз в месяц) | 3 |
| Только на дому (независимо от количества обращений) | 4 |
| Раздел 2 ЖАЛОБЫ | |
| Указаны различная локализация и степень выраженности боли, сведения об эффективности проведенных курсов лечения отсутствуют | 1 |
| Указаны одинаковая локализация и постоянная степень выраженности боли, после проведения курсов лечения отмечается улучшение | 2 |
| Указаны одинаковая локализация и постоянно нарастающая степень выраженности боли, после проведения курсов лечения улучшения не отмечается | 3 |
| Указаны постоянные боли, не позволяющие покидать постель | 4 |
| Раздел 3 СВЕДЕНИЯ ИЗ МЕДИЦИНСКИХ ОРГАНИЗАЦИЙ | |
| Наблюдается только врачом общей практики, не указаны данные объективизации болевого синдрома | 1 |
| Наблюдается врачом общей практики, однократное направление на консультацию к неврологу, в объективных данных которого отмечается напряжение длинных мышц спины, ограничение подвижности позвоночника вследствие боли; гипотрофия мышц конечностей отсутствует | 2 |
| Наблюдается неврологом, в объективных данных которого отмечается напряжение длинных мышц спины, ограничение подвижности позвоночника вследствие боли; гипотрофия мышц конечностей отсутствует | 3 |
| Осмотр только на дому, так как боль не позволяет покидать пределы жилища; определяется гипотрофия мышц конечностей | 4 |
| Раздел 4 ПРИЕМ АНАЛГЕТИКОВ | |
| Периодический (бессистемный) прием обезболивающих препаратов, устраняющих болевые ощущения | 1 |
| Регулярный прием курсами нестероидных противовоспалительных препаратов, наркотические аналгетики не принимает | 2 |
| Регулярный прием курсами иестероидных противовоспалительных препаратов в сочетании с наркотическими аналгетиками (перорально и в инъекциях) | 3 |
| Постоянные инъекции наркотических аналгетиков только на дому, нестероидные противовоспалительные препараты не принимает | 4 |
Третья часть комплексной шкалы — «Оценка данных неврологического осмотра», заполняется специалистами МСЭ в процессе освидетельствования пациента поданным объективного осмотра: результаты изучения походки, признаки напряжения мышц спины, объем движений в позвоночнике, наличие гипотрофии мышц нижних конечностей (табл. 3).
Таблица 3. Оценка данных неврологического осмотра
| Раздел 1 ПОХОДКА | |
| Не изменена | 1 |
| Анталгическая, периодически вследствие боли возникает необходимость использования вспомогательных технических средств (трость, костыли) | 2 |
| Анталгическая (в сочетании с рефлекторно-болевым сколиозом), вследствие боли необходимо постоянное использование вспомогательных технических средств (трость, костыли) | 3 |
| Особенности походки не выявлены из-за невозможности самостоятельного передвижения вследствие боли | 4 |
Раздел 2 НАПРЯЖЕНИЕ МЫШЦ СПИНЫ | |
| Отсутствует | 1 |
| Определяется в положении стоя, отсутствует в положении лежа на животе на медицинской кушетке | 2 |
| Определяется как в положении стоя, так и в положении лежа на животе на медицинской кушетке | 3 |
| Определяется только в положении лежа, так как стоять не может; осмотр на дому | 4 |
Раздел 3 ОБЪЕМ ДВИЖЕНИЙ В ПОЗВОНОЧНИКЕ | |
Ограничение подвижности позвоночника в шейном отделе вследствие боли: расстояние от подбородка до грудины при сгибании головы 2 — 3 см и/или ограничение подвижности в грудопоясничном отделе позвоночника — проба Stibora 9 — 6 см | 1 |
Ограничение подвижности позвоночника в шейном отделе вследствие боли: расстояние от подбородка до грудины при сгибании головы 4 — 5 см и/или ограничение подвижности в грудопоясничном отделе позвоночника — проба Stibora 5 — 4 см | 2 |
Ограничение подвижности позвоночника в шейном отделе вследствие боли: расстояние от подбородка до грудины при сгибании головы — 6 см и более и/или ограничение подвижности в грудопоясничном отделе позвоночника — проба Stibora 3 см и менее | 3 |
| Объем движений в позвоночнике не выявлен из-за невозможности самостоятельного перемещения в постели вследствие боли | 4 |
Раздел 4 ГИПОТРОФИЯ МЫШЦ НИЖНИХ КОНЕЧНОСТЕЙ | |
| Гипотрофия отсутствует | 1 |
| Асимметрия мышц бедер и голеней (с разницей в окружности не более 2 см) вследствие боли | 2 |
| Умеренная симметричная гипотрофия мышц бедер и голеней вследствие боли | 3 |
| Выраженная симметричная гипотрофия или атрофия мышц бедер и голеней вследствие боли | 4 |
Четвертую часть комплексной шкалы — «Оценка биомеханических показателей» заполняет врач отделения экспертно-реабилитационной диагностики, куда пациента направляют по программе дополнительного обследования.
Здесь регистрируются такие показатели как количество шагов при ходьбе на 100 м, длительность двойного шага, темп ходьбы в одну минуту, коэффициент ритмичности ходьбы (табл. 4).
Таблица 4.Оценка биомеханических показателей
Раздел 1 КОЛИЧЕСТВО ШАГОВ ПРИ ХОДЬБЕ НА 100 МЕТРОВ (норма 80 — 120 шагов) | |
121 — 169 | 1 |
170 — 199 | 2 |
200 — 219 | 3 |
220 и более либо невозможность самостоятельного передвижения вследствие боли | 4 |
Раздел 2 ДЛИТЕЛЬНОСТЬ ДВОЙНОГО ШАГА (норма 1,0 — 1,3 с) | |
1,4 — 1,9 | 1 |
2,0 — 3.0 | 2 |
3,1 — 4,0 | 3 |
4,1 и более либо невозможность самостоятельного передвижения вследствие боли | 4 |
Раздел 3 ТЕМП ХОДЬБЫ В МИНУТУ (норма 80 — 100 шагов) | |
80 — 61 | 1 |
60 — 41 | 2 |
40 — 31 | 3 |
30 и менее либо невозможность самостоятельного передвижения вследствие боли | 4 |
Раздел 4 КОЭФФИЦИЕНТ РИТМИЧНОСТИ ХОДЬБЫ (норма 0,94 — 1,0) | |
0,93 — 0.78 | 1 |
0,77 — 0,75 | 2 |
0,74 — 0,56 | 3 |
0,55 и менее либо невозможность самостоятельного передвижения вследствие боли | 4 |
Четыре части комплексной шкалы прикладываются к медико-экспертной документации, а результаты заносятся в бланк ответов (табл. 5).
Таблица 5. Комплексная шкала оценки вертебрального болевого синдрома
| Часть 1 | Часть 2 | Часть 3 | Часть 4 | ||||
| раздел | балл | раздел | балл | раздел | балл | раздел | балл |
| 1 | — | 1 | — | 1 | — | 1 | — |
| 2 | — | 2 | — | 2 | — | 2 | — |
| 3 | — | 3 | — | 3 | — | 3 | — |
| 4 | — | 4 | — | 4 | — | 4 | — |
| Всего | — | Всего | — | Всего | — | Всего | — |
| Показатель = общая сумма /16 = | |||||||
Врач складывает все полученные баллы и сумму делит на 16 (общее количество разделов) для вычисления среднего арифметического. Число округляется до целого в соответствии с математическими правилами. Полученное значение называется показателем выраженности вертебрального болевого синдрома, может рассматриваться как степень выраженности (1 — незначительная, 2 — умеренная, 3 — выраженная, 4 — значительно выраженная) стойких нарушений нейромышечных, скелетных и связанных с движением (статодинамических) функций вследствие данного синдрома и является дополнительным условием для установления группы инвалидности.
Заключение
В настоящее время в системе медико-социальной экспертизы отсутствуют шкалы для объективной оценки состояния пациента с вертебральным болевым синдромом. Однако, принятый в 2015 г. приказ № 1024н допускает возможность установления инвалидности вследствие данной патологии, что обусловило необходимость разработки шкалы объективизации вертебрального болевого синдрома и проведения данного исследования.
Разработанная комплексная шкала основывается, в основном, на объективных данных, может использоваться для уточнения степени выраженности нарушений статодинамических функций вследствие вертебрального болевого синдрома, и следовательно, группы инвалидности. Она позволяет систематизировать данные о состоянии пациента, полученные в процессе освидетельствования, что способствует улучшению качества оказания государственной услуги по проведению медико-социальной экспертизы.
Результаты заполнения комплексной шкалы могут стать аргументом в пользу экспертного решения при его обжаловании пациентом в Федеральном бюро или суде. Кроме того, сведения могут использоваться при анализе причин инвалидности в регионе.
Важно отметить, что данный показатель является лишь дополнительным фактором при вынесении решения в бюро МСЭ. Апробация комплексной шкалы оценки вертебрального болевого синдрома, адаптированной для медико-социальной экспертизы, планируется на базе ФКУ «ГБ МСЭ по Самарской области» Минтруда России на 2017 г. с последующей публикацией результатов в журнале «Медико-социальные проблемы инвалидности».
Источник: журнал «Медико-социальные проблемы инвалидности» № 4 за 2016г.
Скачать данную статью в формате pdf
Источник

