Шинца код по мкб 10 у детей
Содержание
- Синонимы диагноза
- Описание
- Дополнительные факты
- Течение и стадии
- Причины
- Симптомы
- Дифференциальная диагностика
- Лечение
- Прогноз
Другие названия и синонимы
Болезнь Хаглунда-Шинца, Остеохондропатия бугра пяточной кости.
Названия
Название: Болезнь Шинца.
Болезнь Шинца
Синонимы диагноза
Болезнь Хаглунда-Шинца, Остеохондропатия бугра пяточной кости.
Описание
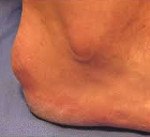
Болезнь Шинца (остеохондропатия бугра пяточной кости, болезнь Гаглунда-Шинца) – асептический некроз бугра пяточной кости. Чаще страдают девочки подросткового возраста. Причина развития окончательно не выяснена. Предполагается, что заболевание возникает вследствие местных сосудистых расстройств, возникающих при врожденной предрасположенности, в результате инфекций, обменных нарушений Основным провоцирующим фактором является перенапряжение во время тренировок и частые травмы пяток. Болезнь проявляется постепенно усиливающимися болями в области пяточного бугра. Боли становятся более интенсивными при движениях и нагрузке. Со временем из-за выраженного болевого синдрома пациенты начинают ходить с опорой только на переднюю часть стопы. Диагноз выставляется на основании симптомов и характерных рентгенологических признаков. Лечение консервативное, прогноз благоприятный.
Болезнь Шинца
Дополнительные факты
Болезнь Шинца – остеопатия апофиза (бугра) пяточной кости. Провоцирующим моментом являются постоянные перегрузки стопы (обычно при занятиях спортом) и повторяющиеся травмы пяток, иногда незначительные. Как правило, данная остеохондропатия развивается у девочек 10-16 лет, мальчики страдают реже. Нередко поражаются обе пятки. По мере взросления болезнь самопроизвольно проходит. Боли в пятке могут сохраняться достаточно долго, порой – до завершения роста ребенка. Данная патология чаще выявляется у спортсменок, однако иногда встречается и у малоактивных детей. Относится к заболеваниям юношеского и детского возраста, у взрослых встречается очень редко.
Пяточная кость – самая крупная кость стопы, по своей структуре относится к губчатым костям. Она несет значительную часть нагрузки на стопу при беге, ходьбе и прыжках, участвует в образовании нескольких суставов, является местом прикрепления связок и сухожилий. На задней поверхности кости есть выступающий участок – пяточный бугор, который и поражается при болезни Шинца. В средней части к этому бугру прикрепляется ахиллово сухожилие, а в нижней – длинная подошвенная связка.
Течение и стадии
Причиной возникновения болезни Шинца является асептический некроз пяточного бугра, который может возникать в результате генетической предрасположенности, нарушений обмена, нейротрофических расстройств, перенесенных инфекций и частых травм стопы. Пусковым фактором становится высокая механическая нагрузка на бугор пяточной кости, сухожилия стопы и ахиллово сухожилие. Генетическая предрасположенность определяет малое количество или уменьшенный диаметр сосудов, участвующих в кровоснабжении пяточной кости, а инфекции, травмы и другие обстоятельства оказывают неблагоприятное влияние на состояние артерий. Из-за чрезмерных нагрузок тонус сосудов нарушается, участок кости перестает в достаточном количестве получать питательные вещества, развивается асептический некроз (разрушение кости без воспаления и участия инфекционных агентов).
Выделяют пять стадий болезни Шинца:
• Асептический некроз. Питание участка кости нарушается, возникает очаг омертвения.
• Импрессионный (вдавленный) перелом. Омертвевший участок не может выдерживать обычные нагрузки и «продавливается». Одни участки кости вклиниваются в другие.
• Фрагментация. Пораженная часть кости разделяется на отдельные отломки.
• Рассасывание некротизированных тканей.
Причины
• Репарация. На месте некроза образуется соединительная ткань, которая в последующем замещается новой костью.
Симптомы
Обычно заболевание развивается в пубертатном возрасте, хотя возможно и более раннее начало – описаны случаи болезни Шинца у пациентов 7-8 лет. Начинается исподволь. Возможны как острые, так и постепенно усиливающиеся боли в пятке. Болевой синдром возникает преимущественно после нагрузки (бега, продолжительной ходьбы, прыжков). В области пяточного бугра появляется видимая припухлость, однако признаки воспаления (гиперемия, характерное давление, жжение или распирание) отсутствуют. Отличительными признаками болевого синдрома при болезни Шинца является появление болей при вертикальном положении тела через несколько минут или сразу после опоры на пятку, а также отсутствие болей в ночное время и в покое.
Вялость. Лейкоцитоз. Раздражительность.
Дифференциальная диагностика
Дифференциальная диагностика проводится с бурситом и периоститом пятки, остеомиелитом, костным туберкулезом, злокачественными новообразованиями и острыми воспалительными процессами. Исключить воспаление помогает нормальная окраска кожи в пораженной области и отсутствие специфических изменений крови – СОЭ в норме, лейкоцитоза нет. Для костного туберкулеза и злокачественных опухолей характерны вялость, раздражительность, отказ от привычного уровня физической активности из-за повышенной утомляемости. При болезни Шинца все перечисленные проявления отсутствуют.
Бурсит и периостит пяточной кости развиваются преимущественно у взрослых, резкие боли возникают по утрам и при первых движениях после перерыва, затем пациент «расхаживается» и боль обычно уменьшается. Болезнью Шинца страдают подростки, боль усиливается после нагрузки. Окончательно дифференцировать болезнь Шинца от других заболеваний помогает рентгенография, МРТ и КТ. В сомнительных случаях может потребоваться консультация онколога или фтизиатра.
Лечение
Лечение обычно консервативное, осуществляется в условиях травмпункта или амбулаторного ортопедического приема. Пациенту рекомендуют ограничить нагрузку на ногу, назначают специальные гелевые подпяточники или ортопедические стельки. При резких болях возможна кратковременная фиксация гипсовой лонгетой. Больного направляют на озокерит, электрофорез новокаина с анальгином, ультразвук и микроволновую терапию. Для уменьшения болей применяют лед, назначают препараты из группы НПВП. Показан также прием сосудорасширяющих средств, витаминов В6 и В12.
После уменьшения болей нагрузку на ногу можно возобновить, используя обувь с устойчивым широким каблуком. Ходить в обуви на сплошной подошве не рекомендуется – это увеличивает нагрузку на пяточную область и затягивает выздоровление.
В отдельных случаях при невыносимых болях и отсутствии эффекта от консервативной терапии выполняют хирургическое вмешательство – невротомию подкожного и большеберцового нервов и их ветвей. Следует учитывать, эта операция не только полностью избавляет пациента от боли, но и приводит к потере кожной чувствительности в области пятки.
Прогноз
Прогноз при болезни Шинца благоприятный – обычно все симптомы исчезают в течение 1,5-2 лет. Иногда боли сохраняются в течение более длительного времени, вплоть до полного завершения роста стопы, но исходом в таких случаях тоже становится полное выздоровление.
Источник
На самом деле болезнь Шинца (код МКБ—10 – М93) может развиться только при определённых условиях. Страдает преимущественно только пяточная кость. Но если игнорировать наличие деформации заднего свода и не принимать никаких мер, чтобы исправить ситуацию, пятка продолжит своё неправильное формирование, что может сказаться на формировании всей стопы. Если не получать специального лечения, может появиться сильная деформация ступни. Нарушается походка и ребёнок попросту не способен носить нормальную обувь.
Что такое болезнь Шинца?
Пяточная кость, пожалуй, самая крупная во всей стопе. Такие кости определяются как губчатые. На этот участок стопы всегда приходится наибольшая нагрузка при любой подвижности человека. Непосредственно к пятке плотно крепится много сухожилий и мышечных волокон, вокруг кости образовываются и суставы.
Сзади, на большой пяточной кости всегда выделяется пяточный бугор. Именно он и страдает при болезни Шинца. К нему крепится ахиллово сухожилие, которое испытывает постоянную сильную нагрузку при каждом шаге.
Пяточный бугор ещё называют апофизом. Вследствие воздействия на него негативных факторов может развиться острый асептический некроз. Из-за постоянной нагрузки апофиз плохо снабжается кровью, не насыщается кислородом и другими питательными веществами в полной мере. Всё это рано или поздно приводит к некротическим изменениям пяточной кости.
Стадии болезни Шинца
Выделяют несколько основных стадий заболевания.
Среди них:
- некроз – последствие нарушенного кровообращения в пятке из-за постоянных её перегрузок. В апофизе развивается воспалительный очаг, что постепенно его разрушает;
- формирование неосложненного вдавленного перелома – повреждённая костная структура не справляется с нагрузками и просто вдавливается прямо внутрь самой кости с одновременным формированием простого пяточного перелома;
- частичная фрагментация задней доли апофиза – вся ткань, которая уже омертвела, постепенно распадается на отдельные частички;
- постепенное рассасывание образовавшихся некротических масс – все омертвевшие участки повреждённой кости рассасываются под воздействием иммунных клеточных агентов;
- заживление – происходит практически полное замещение апофиза на соединительную ткань. Со временем на этом месте образуется здоровая кость.
Такая патология способна поражать как одну пятку, так и обе сразу. Её распространённость зависит от воздействия некоторых внешних факторов и от регенерационных способностей кости.
Основные симптомы заболевания
Наиболее часто недуг поражает подростков, у которых начался или уже заканчивается период полового созревания. Дебютировать болезнь может сразу с острой стадии, или же протекать без проявления каких-либо симптомов. Неприятные ощущения при ходьбе или занятиях спортом обычно возникают в области самого пяточного бугра. А вот после отдыха боль утихает.
 В месте привычного крепления ахиллового сухожилия к этой кости, могут появиться первые признаки воспаления – припухлость и краснота.
В месте привычного крепления ахиллового сухожилия к этой кости, могут появиться первые признаки воспаления – припухлость и краснота.
Особенность недуга кроется в том, что болезненность и дискомфорт проявляется только в вертикальном положении, при нагрузке непосредственно на стопу. Когда человек не стоит на ногах, боли нет.
Патология всегда имеет разную степень симптоматической выраженности. У одних она почти никак не проявляется, и ребёнок спокойно может ходить. У других болевой синдром слишком сильный, и им приходится наступать только лишь на пальцы или боковую часть стопы.
Внешние проявления недуга:
- покраснение в месте крепления сухожилия;
- чувствительность кожи вокруг этого участка;
- при пальпации нет болезненных ощущений;
- возможна некоторая атрофия мышц голени;
- затруднённые движения голеностопом из-за боли.
Такие признаки способны сохраняться очень долго. У детей этот период может затянуться до того времени, пока стопа перестанет расти.
Причины возникновения
 Истинная причина, по которой может появляться такая патология, ещё не определена.
Истинная причина, по которой может появляться такая патология, ещё не определена.
Существует ряд провоцирующих появление недуга факторов:
- большая нагрузка непосредственно на стопу;
- гормональный дисбаланс в организме;
- перенапряжение сухожилий основных мышц стопы;
- плохое усвоение ионов кальция;
- сосудистые проблемы;
- наследственный фактор;
- микротравмы самого пяточного бугра;
- плохое снабжение кровью пятки.
Наибольшая предрасположенность к такой болезни определяется у детей, которые постоянно занимаются спортом, особенно активным.
Диагностика
Такой серьёзный диагноз, как «болезнь Шинца» может поставить только врач ортопед или детский травматолог, на основе жалоб пациента и результатов проведённого первичного обследования. Обязательно нужно учитывать образ жизни ребёнка, и его предрасположенность к другим хроническим болезням.
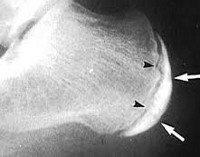
Для подтверждения диагноза необходимо сделать рентген поражённой области. Делают снимок только в боковой проекции. На нём различается пятнистость на пяточной кости и полное отсутствие гомогенности самого пяточного бугра. Также можно различить солевые отложения, которые выглядят как чёрные пятнышки.
При осложнённой форме недуга чётко просматривается фрагментация пяточной кости и слишком большое расстояние между ней и апофизом.
Бывают случаи, когда рентгена оказывается недостаточно, тогда может понадобиться КТ или даже МРТ. Необходимо проводить дифференциальную диагностику, чтобы исключить прочие схожие заболевания.
Основные методы лечения болезни Шинца
Выбор способа терапии будет напрямую зависеть от проявления болезни и от общего состояния здоровья человека. В случае постоянного обострения желательно, чтобы стопа была в полном покое. Для этого конечность фиксируют специальными лонгетками.
В частых случаях консервативное лечение практически не приносит желаемого результата. Следует максимально снять любые нагрузки с поражённой конечности. Для этого доктора рекомендуют применять специальные приспособления с разгрузочными стременами.
Есть несколько основных правил, по которым следует выбирать обувь:
- нельзя ходить на плоской подошве, поскольку такая обувь усиливает нагрузку на повреждённую поверхность, из-за чего выздоровление затягивается;
- женщинам нельзя носить каблуки;
- чтобы смягчить ударную нагрузку на пятку и максимально разгрузить задний отдел стопы, нужно вставлять в обувь лечебные ортопедические стельки, которые имеют специальные своды внутри и снаружи.
 В ходе комплексного лечения часто используются физиопроцедуры: электрофорез, диатермия, а также ультразвук с добавлением гидрокортизона. Для проведения электрофореза используют растворы Новокаина, Анальгина и Бруфена. Для проведения процедуры показано использовать витамины группы В.
В ходе комплексного лечения часто используются физиопроцедуры: электрофорез, диатермия, а также ультразвук с добавлением гидрокортизона. Для проведения электрофореза используют растворы Новокаина, Анальгина и Бруфена. Для проведения процедуры показано использовать витамины группы В.
Можно лечить болезнь Шинца и самостоятельно в домашних условиях. Но перед этим нужно обязательно проконсультироваться со специалистом по поводу целесообразности такого лечения.
Избавиться от боли помогут наложенные на стопу специальные согревающие компрессы. Для приготовления раствора используют раствор Димексида, разбавляя его с водой в равных частях. Марлевую салфетку смачивают в готовом растворе и накладывают прямо на больное место. Поверх этого кладут полиэтиленовую плёнку и все это укутывают шерстяной тканью. Такие компрессы можно держать от 20 минут до часа.
Чтобы снять боль, используют различные мази, обладающие противовоспалительным и выраженным обезболивающим эффектом.
Самые известные средства:
- Фастум гель;
- Долобене;
- Диклак;
- Дип-Рилиф;
- Ибупрофеновая мазь.
 Чтобы улучшить кровообращение, могут выписывать такие лекарственные препараты, как Эуфиллин и Дибазол.
Чтобы улучшить кровообращение, могут выписывать такие лекарственные препараты, как Эуфиллин и Дибазол.
Хорошо помогают тёплые ванночки с солью. Для их приготовления в тазик с тёплой водой добавляют примерно 150 г морской соли и окунают туда ноги на 20 минут.
Обязательным в лечении такой патологии считается проведение специального массажа. Но поскольку болезнь Шинца – только одно из немного проявлений разлитой остеохондропатии, то нужно делать массаж всего тела, но с большим акцентом именно на повреждённые участки.
Такие процедуры следует проводить ежедневно 15 дней подряд. После двухмесячного перерыва лечение нужно возобновить для лучшего результата.
Для максимального восстановления процессов кровообращения в ногах нужно заниматься лечебной физкультурой, предназначенной для стоп. Упражнения ЛФК будут способствовать хорошему оттоку венозной крови, что, в свою очередь, снизит болевые ощущения. Ко всему, мышцы ног хорошо укрепятся и растянутся.
Если консервативное лечение не даёт никакого положительного результата, может понадобиться оперативное вмешательство, которое заключается в проведении невротомии подкожного и большеберцового нервов.
То есть, поперечный нервный ствол должен полностью отсекаться. Перед проведением хирургического вмешательства желательно сделать МРТ повреждённого участка. После операции некоторое время рекомендуют носить специальную ортопедическую обувь и использовать дополнительные опоры при ходьбе.
Возможные осложнения и профилактика
Если лечение было проведено своевременно и было адекватным, то пяточные кости восстанавливаются полностью без каких-либо осложнений. Но если затянуть с лечением, то пяточный бугор так и останется немного деформированным. Кроме этого, никаких других осложнений не наблюдается. Деформация пяточного бугра совершенно не влияет на функциональность стопы, но может приносить некоторый дискомфорт и болезненность во время ношения обуви.
Профилактика развития болезни Шильца основывается на выборе правильной обуви. Она обязательно должна иметь широкий задник. Желательно, чтобы вся обувь была на маленьком каблучке и со специальным супинатором, который помогает формировать свод стопы. Но такие рекомендации относятся только к детям и подросткам, поскольку у них ещё не до конца завершён процесс формирования костей стопы.
При лечении болезни Шинца у детей прогноз в большинстве случаев благоприятный. Обычно все симптомы заболевания проходят самостоятельно и без особых последствий.
Но бывает и такое, что некоторые симптомы остаются до тех пор, пока не закончится формирование костей стопы. Деформации стопы и нарушения её функциональности после перенесённой болезни Шинца у ребёнка обычно не наблюдается.
Источник
Болезнь Шинца (син. болезнь Хаглунда-Шинца, остеохондропатия бугра пяточной кости) — одна из разновидностей остеохондропатии, для которой свойственно разрушение губчатой кости пяточного бугра, что происходит на фоне нарушения местного кровообращения. Наиболее часто диагноз ставят девочкам подросткового возраста.
Основными провокаторами болезни выступают чрезмерная нагрузка на нижние конечности, например, при занятии спортом, генетическая предрасположенность к остеохондропатиям, патологии эндокринной системы и сосудов ног.
Симптоматическая картина включает в себя специфические признаки: припухлость и болезненность пятки, хромота и покраснение кожи над пораженным участком, нарушение процесса сгибания и разгибания стопы.
Диагноз ставится на основании информации, полученной клиницистом в ходе детального осмотра и опроса пациента. Основу диагностирования составляют инструментальные процедуры, в частности рентген.
Лечить патологию принято консервативными методиками — при помощи физиотерапевтических процедур, приема медикаментов, прохождения курса лечебного массажа и ЛФК.
В международной классификации заболеваний десятого пересмотра болезни не отведен отдельный код. Подобное поражение бугра пяточной кости относится к категории «другие остеохондропатии». Из этого следует, что код по МКБ-10 будет М93.
Болезнь Хаглунда Шинца относится к группе детских и подростковых заболеваний, поскольку у взрослых людей диагностируется в единичных случаях. Наиболее часто такая форма остеохондропатии развивается у девочек в возрасте от 10 до 16 лет, а у мальчиков обнаруживается значительно реже. Примечательно то, что по мере взросления человеческого организма патология самопроизвольно проходит, однако болевые ощущения могут сохраняться достаточно долго.
Главными причинами возникновения такого заболевания принято считать:
- постоянные перегрузки нижних конечностей;
- регулярно повторяющиеся травмы пяток, в том числе и незначительные;
- профессиональное занятие спортом.
Провокаторами могут выступать:
- гормональный дисбаланс;
- протекание патологий со стороны органов эндокринной системы;
- нарушение процесса местного кровоснабжения;
- расстройства нервно-трофического характера;
- неправильный процесс усвояемости кальция;
- нерационально подобранная обувь;
- патологии кальциево-фосфорного обмена;
- расстройство процессов формирования новой костной ткани;
- некоторые инфекции.
Клиницистами не исключается вероятность влияния генетической предрасположенности к остеохондропатиям.
Опираясь на распространенность патологии, поражение бугра пяточной кости бывает:
- односторонним — в заболевание вовлекается только одна нижняя конечность, встречается наиболее часто;
- двусторонним.
Болезнь Хаглунда Шинца имеет несколько стадий прогрессирования, которые представлены:
- асептическим некрозом — происходит нарушение питания части кости, отчего формируются очаги некроза или омертвения;
- импрессионным переломом — некротизированный участок не может выдерживать обычные нагрузки, на фоне чего «продавливается», когда один участок кости вклинивается в другой;
- фрагментацией — развивается при отсутствии своевременной терапии, пораженная кость будет делиться на отломки;
- рассасыванием некротизированных тканей;
- репарацией — в области некроза происходит образование соединительной ткани, что в последствие приводит к образованию новой кости.
Первые клинические проявления — дискомфорт и незначительное боль с локализацией в пятке. Однако болевые ощущения могут усиливаться при длительной ходьбе, во время бега или прыжков.
По мере своего развития болезнь Хаглунда Шинца будет выражаться в таких признаках:
- опухание пораженной области;
- возникновение резкой болезненности во время пальпации;
- гиперемия пяточного участка;
- проблемы при сгибании и разгибании стопы;
- повышение местной температуры — кожа в проблемной зоне будет намного горячее, нежели остальные участки тела;
- хромота и быстрая утомляемость во время ходьбы;
- стихание болевого синдрома при длительном нахождении туловища в горизонтальном положении;
- распространение болей и дискомфорта на ахиллово сухожилие;
- невозможность полностью опираться на больную ногу, отчего человек будет вынужден ходить на носочках;
- атрофия мышц голеностопа.
Степень выраженности симптомов будет сугубо индивидуальной, например, одни дети отмечают незначительные боли и неприятные ощущения в пяточной кости, в то время как другие предъявляют жалобы на нестерпимый болевой синдром. В подавляющем большинстве ситуаций пациенты не могут нормально передвигаться, что в значительной степени снижает качество жизни.
Болезнь Шинца у детей может иметь как вялотекущее, так и стремительное течение. При возникновении первых клинических проявлений необходимо как можно скорее обратиться за квалифицированной помощью.
Как поставить правильный диагноз и назначить эффективную тактику терапии, знает врач-ортопед. Несмотря на присутствие специфического симптомокомплекса, процесс диагностирования должен носить комплексный подход.
Первый этап диагностики направлен на то, чтобы клиницист самостоятельно выполнил несколько манипуляций:
- изучил историю болезни — для выявления наиболее характерного патологического провоцирующего фактора;
- собрал и проанализировал жизненный анамнез — для установки влияния тех факторов, которые не имеют под собой патологической основы;
- пальпировал проблемный участок нижних конечностей;
- оценил двигательную активность;
- детально опросил пациента и его родителей — для выяснения интенсивности выраженности симптомов, что может указать на стадию протекания недуга.
Для исключения сопутствующих патологий необходимы такие лабораторные исследования:
- общий анализ крови;
- биохимия крови;
- общеклинический анализ урины;
- серологические тесты;
- ПЦР-пробы.
С точностью подтвердить диагноз помогут лишь инструментальные процедуры, среди которых:
- рентген ног в боковой проекции;
- КТ;
- МРТ.
Болезнь Хаглунда Шинца стоит дифференцировать от:
- остеомиелита;
- туберкулезного поражения костей;
- бурсита;
- периостита;
- острого воспаления пяточной кости;
- злокачественных опухолей.

Болезнь Шинца
Терапевтическая тактика подбирается в индивидуальном порядке для каждого больного: клиницист опирается на общее состояние пациента, стадию протекания болезни и ту информацию, которую даст рентген.
В первую очередь необходимы прием и местное применение медикаментов. Наиболее часто детям предписывают:
- нестероидные противовоспалительные вещества;
- лекарства, направленные на предупреждение некроза тканей;
- витаминные и минеральные комплексы;
- сосудорасширяющие средства;
- мази, обладающие обезболивающим эффектом;
- иммуномодуляторы.
Для снижения нагрузки на больную конечность пациентам рекомендовано:
- использование специальных гелевых подпяточников;
- ортопедические стельки;
- кратковременная фиксация ноги гипсовой лонгетой.
Не менее эффективными считаются такие физиотерапевтические процедуры:
- лекарственный электрофорез;
- ультразвук;
- озокерит;
- микроволновая терапия;
- магнитотерапия;
- ультрафиолет с гидрокортизоновыми аппликациями;
- диаметрия;
- ударно-волновая терапия;
- парафиновые аппликации.
Лечение болезни Шинца в обязательном порядке должно включать:
- аппаратный или ручной лечебный массаж;
- холодные компрессы на проблемную область;
- солевые ванны для ног;
- упражнения ЛФК — гимнастика выполняется в домашних условиях.
Контроль над эффективностью неоперабельного лечения выполняют, проводя рентген.
В редких случаях, при отсутствии положительной динамики от применения консервативных терапевтических методик и сильнейшем болевом синдроме, обращаются к хирургическому вмешательству. В таких ситуациях операция может быть выполнена путем невротомии подкожного или большеберцового нерва и его ветвей. Такое лечение не только избавит от болевых ощущений, но и приведет к тому, что кожа в области пятки потеряет чувствительность.

Оперативное лечение болезни Шинца
Чтобы не возникло проблем с остеохондропатией пяточной кости, родителям необходимо следить за тем, чтобы дети соблюдали следующие профилактические рекомендации:
- в меру активный образ жизни;
- ношение только удобной и подходящей по размеру обуви;
- избегание травм и микротравм;
- здоровое и полноценное питание;
- своевременная диагностика и устранение тех патологий, которые могут привести к подобному заболеванию;
- ежегодное прохождение такой диагностической процедуры, как рентген нижних конечностей — особенно показано тем, кто занимаются спортом;
- регулярное посещение педиатра.
Прогноз при болезни Шинца всегда носит благоприятный характер. Грамотно подобранное лечение полностью избавляет от патологии, болевых и дискомфортных ощущений. Иногда заболевание проходит только когда завершится рост ступни.
Все ли корректно в статье с медицинской точки зрения?
Ответьте только в том случае, если у вас есть подтвержденные медицинские знания
Читать нас на Яндекс.Дзен
Заболевания со схожими симптомами:
Ахиллобурсит – недуг воспалительного характера, который поражает синовиальную сумку ахиллова сухожилия. В результате прогрессирования патологии, внутри суставного сочленения скапливается экссудат, провоцирующий уплотнение рядом локализованных тканей, что приводит к нарушению двигательной функции. В медицинской литературе данная болезнь также именуется ахиллодиния или болезнь Альберта. Место локализации воспалительного процесса – соединение ахиллесова сухожилия и пяточной кости. Ахиллодинию вылечить несложно, главное вовремя обратиться за медицинской помощью к квалифицированному специалисту.
…
Остеохондропатия — это собирательное понятие, включающее в себя заболевания, поражающие опорно-двигательную систему, на фоне происходит деформация и некроз поражённого сегмента. Примечательно то, что такие патологии наиболее часто встречаются у детей и подростков.
…
Артрит тазобедренного сустава – патологический процесс, для которого характерно появление воспаления в одном из самых больших суставов у человека – в тазобедренном. В большинстве случаев он сопровождается сильными болями в месте поражения. Если пропустить первые симптомы развития артрита и запустить недуг, то это приведёт к деформации в сочленении определённых суставов и полному обездвиживанию человека.
…
Инфекционный артрит (септический, пиогенный) – тяжёлое инфекционно-воспалительное поражение суставов, которое приводит к их постепенному разрушению. Встречается у людей любого возраста, но чаще всего им болеют дети и люди в возрасте после 60 лет. Современная медицина предлагает много методов лечения этой болезни, но несмотря на их разнообразие и эффективность, у каждого третьего больного инфекция вызывает необратимые нарушения в суставах, которые приводят к полной потере всех их функций.
…
Карбункул (совпадающих симптомов: 2 из 11)
Карбункул – это заболевание воспалительного характера, которое поражает волосяные луковицы, сальные железы, а также кожу и подкожную клетчатку. Как правило, воспалительный процесс может распространяться на глубокие слои дермы. Чаще всего гнойные образования локализуются в области шеи, но также не исключено их появление на ягодицах или лопатках.
…
Источник
