Щитовидная железа при краш синдроме

Что такое краш-синдром?
Перед тем, как начать рассуждать, можно дать определение данному состоянию.
Оно возникает вследствие длительного сдавления мягких тканей (в основном мышц), в основе которого лежат ишемический некроз и интоксикация продуктами некроза с развитием печеночно-почечной недостаточности.
Синдром начинает развиваться после освобождения конечности от сдавления, например после землетрясения, когда человека придавило обломками здания. В развитии самого синдрома играют определенные факторы — боль, увеличение количества токсических веществ в крови, вследствие некроза сдавленной конечности, а также кровопотеря.
Клиническая картина
Условно патология разделяется на три периода, которые последовательно сменяют друг друга в течение 14 дней.
Первый период характеризуется резким отеком и сосудистой недостаточностью, которая длится 1-3 дня. Освобожденная конечность выглядит резко опухшей, красной, больные предъявляют жалобы на боль, снижение двигательной способности, общее состояние (артериальное давление, пульс, частота дыхания) в первые часы и дни в пределах нормы, однако состояние резко начинает ухудшаться с геометрической прогрессией и проявляются клинические симптомы шока, то есть резко падает давление, учащается сердцебиение, резко снижается количество мочи (олигоурия), иногда даже процесс мочеобразования прекращается (анурия), моча приобретает темно-бурый цвет, так как в ней содержание белка повышено. 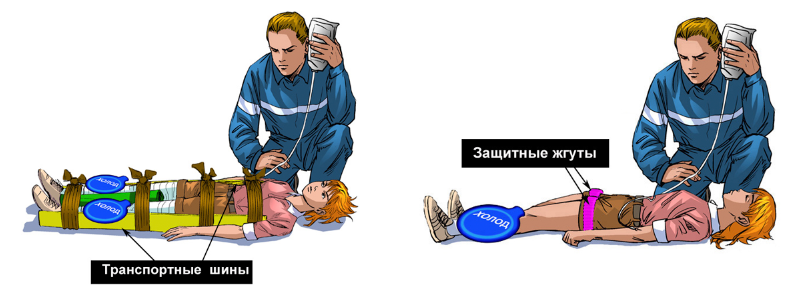
И синдром переходит во второй период — острая почечная недостаточность. Но почему же? По какой причине почки перестают работать? Для того, чтобы ответить на данный вопрос, следует немного коснуться строения почки. Данный орган состоит из нефронов. Это структурно-функциональная единица почки, то есть клетка. Данная структура играет огромную роль в процессе мочеобразования, и она состоит из капсулы и множества канальцев. Чтобы легче было понять, представьте себе маленькую трубку, вокруг которой обвиты виноградные лозы, и благодаря давлению в трубы попадают различные вещества из лоз, а далее они выводятся в сточные воды. В данном примере, виноградные лозы характеризуют капиллярные сети, а трубка характеризует канальцы нефрона, а те самые вещества, это и есть моча.
Теперь, когда процесс мочеобразования немного стал ясен, можно ответить на вопрос, почему же возникает почечная недостаточность при данном синдроме. Когда конечность освобождается от сдавления, все те ядовитые продукты распада некротизированных тканей попадают в кровь, а с ней и в почки для того, чтобы профильтроваться. Однако количество токсических веществ настолько велико, что они, попадая в канальцы (трубки), засоряют их, приводя к закупорке, а вследствие этого накоплению ядовитых веществ в самой почке и ее повреждению, а также системному токсикозу.
Лечение
Данная череда явлений может привести к смерти больного в кратчайшие сроки, если не будут предприняты мероприятия по дезинтоксикации, вплоть до диализа (искусственной почки).
Но как же избежать возникновения острой почечной недостаточности после освобождения конечности? И говоря про меры профилактики и лечения, сразу переходим к третьему периоду заболевания – излечению больного.
Каковы наши действия? В первую очередь после того, как человека освободили от сдавления, ему вводят анальгезирующие препараты во избежание возникновения болевого шока, далее следует туго перевязать поврежденную конечность. Возникает вопрос – зачем? Это делается для того, чтобы уменьшить отток крови, а значит и токсических веществ из области некроза в системный кровоток, и получить лишние часы для проведения дезинтоксикационных мероприятий. Если у больного возникают признаки сердечной недостаточности — ему вводят адреналин или норадреналин внутривенно. Данные выше описанные мероприятия чаще всего проводятся сразу на месте происшествия, для того, чтобы облегчить возможность доставки пострадавшего в стационар.
Далее уже в самом стационаре начинают противошоковую терапию, а также очищают кровь от различных опасных веществ. Также конечность циркулярно обкалывают новокаином и обкладывают льдом, дабы уменьшить отек. И самое главное в лечении, также назначение антибиотиков широкого спектра, дабы избежать возникновения вторичной инфекции, которая может осложнить и без того тяжелое состояние пострадавшего. Но бывают случаи, когда все эти действия не приводят к улучшению состояния больного, поэтому врачи прибегают к ампутации конечности.
Практика
Как пример можно привести Спитакское землетрясение, произошедшее в Армении 7 декабря 1988 года. Мощные подземные толчки амплитудой в 9-11 баллов практически полностью разрушили северную часть республики. 25 тысяч людей в тот злополучный день погибли, около полумиллиона остались без крова, и 20 тысяч стали инвалидами. Первыми, кто пришел на помощь республике — были подразделения Пограничных войск СССР, а также в тот же день в Армению вылетели из Москвы около сотни высококвалифицированных врачей разной специальности (терапевты, хирурги, анестезиологи, педиатры). Кроме этого, в течение одной недели со всего мира в республику были направлены сотни аппаратов искусственного гемодиализа (устройство, берущее на себя функцию почки), ведь на тот момент уже давно был известен синдром длительного сдавления, и он активно изучался.
Врачи прекрасно понимали, что освобождение пострадавших из-под завалов было лишь половиной дела, ведь сотни, а иногда и тысячи людей, которых вытащили из-под обломков, вначале ощущали себя удовлетворительно, однако буквально за неделю их состояние прогрессивно ухудшалось вследствие острой почечной недостаточности вплоть до смерти, и на тот момент единственным способом поддержания жизни таких больных была искусственная почка (аппарат гемодиализа) или же пересадка настоящей донорской почки.
Но, к огромному сожалению, даже аппаратов не хватало для спасения жизней людей, потому что пострадавших было слишком много, что уже говорить про дефицит донорских почек, и чаще всего на врачей падало великое и трагичное бремя, когда им приходилось выбирать между пациентами, кто получит возможность искусственного очищения крови, а кто нет. Чаще всего, акцент делался на возраст — старались спасти молодых людей, детей. И винить врачей в ужасных деяниях ни в коем случае нельзя, ведь они ценой своих моральных устоев, получая тяжелейшие психические и нравственные страдания, делали выбор, были спасателями и палачами одновременно. Профессия врача требует не только сострадания по отношению к ближнему, но зачастую гораздо важней иметь мужество в принятии своих решений. Ведь в большинстве своем, у нас нет времени на долгие обдумывания проблемы, потому что чаще всего время играет против нас.
Подводя итог выше сказанному, можно сказать, что данный синдром подчиняется правилу «золотого часа», суть которого состоит в том, что чем раньше будут проведены мероприятия по излечению, тем выше вероятность спасения больного.
Источник
- Дефицит тироксинсвязывающего глобулина – виды, причины, механизм развития, прогноз
- Синдром нарушения эутиреоза – описание, симптомы, лечение
- Инфаркт щитовидной железы (кровоизлияние) – причины, симптомы
Дефицит тироксинсвязывающего глобулина – виды, причины, механизм развития, прогноз
Дефицит тироксин-глобулина (ДТГ), или дефицит тироксинсвязывающего глобулина — это аномальное состояние, которое передается по наследству. Также заболевание может носить приобретенный характер. Болезнь может давать серьезные осложнения, вытекающие из основных нарушений при приобретенной форме такого заболевания. Осложнения могут развиться и в результате ошибочно проведенного лечения, если ДТГ ошибочно диагностируется как другое заболевание.
Гормоны щитовидной железы — тироксин и трийодтиронин (Т4 и Т3) имеют возможность обратимо связываться с белками-носителями. Лишь около 0,4% гормонов циркулирует в крови в несвязанном виде. Такие формы гормонов метаболически активны на клеточном уровне.
Три основных белка, которые осуществляют большинство задач, связанных с гормональной регуляцией, это: тироксин-глобулин, транстиретин (преальбумин) и альбумин. Основная масса этих белков связана сывороточными протеинами, изредка, в процессе борьбы с антителами тироксина при аутоиммунных заболеваниях щитовидной железы, иммуноглобулины также могут связываться с тиреоидным гормоном. Дефицит тиреоидных гормонов напрямую связан с дефицитом тироксинсвязывающего глобулина.

Рисунок 1. Как вырабатывается тироксин
Наследственные или приобретенные изменения уровня концентрации этих белков могут привести к существенным изменениям в общем уровне тиреоидных гормонов. Такие изменения не приводят к заболеваниям, таким как гипотиреоз или гипертиреоз, поскольку концентрация свободного (не связанного) тиреоидного гормона не меняется.
Дефицит тироксинсвязывающих белков подозревается, когда в сыворотке крови фиксируются аномально низкие общие концентрации тирозина. Параллельно с этим явлением у пациентов уровень тиреотропного гормона находится в пределах нормы.
Причины дефицита тироксинсвязывающего глобулина
- Генетические дефекты (частичная или полная недостаточность тироксина).
- Углеводный дефицит (дефицит гликопротеина).
- Гипертиреоз.
- Нефротический синдром.
- Хроническая почечная недостаточность.
- Хронические заболевания печени.
- Тяжелые системные заболевания (СПИД), острая интермиттирующая порфирия.
- Недоедание.
- Акромегалия.
- Синдром Кушинга.
- Употребление таких препаратов, как андрогены, глюкокортикоиды, L-аспарагиназа.

Прогноз при дефиците тироксинсвязывающего глобулина
ДТГ не является смертельно опасным заболеванием. Однако у пациентов с приобретенной недостаточностью тироксина ДТГ может стать второй по значимости причиной смерти по отношению к основному заболеванию. Иногда ДТГ развивается в результате неправильного диагноза — гипотиреоза, с неправильным, потенциально вредным лечением. Пациенты с наследственным дефицитом тироксинсвязывающего глобулина должны быть осведомлены о его состоянии и возможных осложнениях, связанных с ним.
Приобретенный дефицит ТГ
Приобретенный (вторичный) дефицит тироксинсвязывающего глобулина может появиться из-за отсутствия белковых продуктов в рационе, потери белка с мочой и употребления наркотиков. Все белковые дефициты, наблюдаемые при хронических заболеваниях печени или почек, желудочно-кишечные инфекции, анорексии, квашиоркор — связаны с вторичной недостаточностью тироксинсвязывающего глобулина. Эти же заболевания обычно фиксируются при умеренном или тяжелом дефиците альбумина.
При нефротическом синдроме, ТГ, как и альбумин, а также иммуноглобулин теряется через клубочковый фильтрат почек. Кроме того, эндокринные заболевания, такие как синдром Кушинга, акромегалия, плохо контролируемый сахарный диабет так же связаны с ДТГ. Экологические условия для такого заболевания остаются неуточненными.
ДТГ также может вызвать лечение глюкокортиокидами и андрогенными стероидами.
Наследственный дефицит ТГ
В большинстве случаев причиной наследственной недостаточности ТГ (полная или частичная) является мутация в кодирующей области гена, расположенного на длинном участке хромосомы X. Другие зародышевые генетические дефекты редко приводят к наследственному отсутствию или малому производству тироксинсвязывающего глобулина.
Синдром нарушения эутиреоза
Эутиреоидный синдром, или синдром нарушения эутиреоза, — это расстройство, при котором у больных имеется низкий сывороточный уровень гормонов щитовидной железы.
Функция щитовидной железы нарушается в результате гипоталамо-гипофизарной дисфункции. Таким образом, расстройство носит нетиреоидный характер.
Основные способы лечения такого синдрома — это заместительная терапия, в частности, прием гормонов Т3 и Т4, а также гормонов гипофиза и гипоталамуса (например, гонадотропин, вазопрессин, окситоцин и другие).
У пациентов с различными острыми или хроническими расстройствами нетиреоидного характера зачастую имеются сопутствующие этому синдрому заболевания или нарушения. К ним относятся: белковая недостаточность, почечная недостаточность, диабетический кетоацидоз, анорексия, цирроз печени, термическое повреждение организма и сепсис. Чаще всего при таком расстройстве снижен уровень трийодтиронина (Т3).
Симптомы эутиреоидного синдрома:
- усталость;
- увеличение веса;
- сухая кожа,
- бессонница;
- депрессия, чувство тревоги;
- снижение либидо;
- ухудшение памяти;
- мышечные боли.
Большинство врачей полагают, что эутиреоидный синдром часто встречается у больных со стрессовыми, хроническими заболеваниями, такими как рак, диабет и болезни сердца.
Традиционной медикаментозной терапии для лечения эутиреоидного синдрома не существует. Лечение определяется, исходя из основного заболевания, причем, могут использоваться как медикаментозные препараты, так и средства альтернативной медицины. Большинство случаев эутиреоидного синдрома в краткосрочной перспективе хорошо излечиваются.
Инфаркт щитовидной железы (кровоизлияние)
Такое состояние, как инфаркт щитовидной железы или кровоизлияние в её доли или узлы, встречается довольно таки редко. Вызвано оно преимущественно физическим напряжением, а также чрезмерным повышением артериального давления, травмой шеи. После кровоизлияния в передней части шеи образуется уплотнение, болезненное при прощупывании и плотное. Если произошел инфаркт щитовидной железы, у больного сразу поднимается температура, участок на шее может посинеть или побагроветь. Боль провоцирует отек, в результате чего больные быстро обращаются за врачебной помощью.
Также нередким явлением является кистозное кровоизлияние. Оно происходит, когда в кисту, образовавшуюся на щитовидке, поступает большое количество крови. Характерные особенности такого состояния — внезапность. Ухудшение самочувствия может наступить внезапно, буквально в течение нескольких часов.
Иногда внезапный отек шеи может быть вызван не кровоизлиянием в щитовидную железу, а другой патологией, например, внутриочаговым кровотечением или аденомой щитовидки, которая встречается достаточно редко.
К неуточненным болезням щитовидной железы относятся заболевания, точная этиология которых не установлена. Это могут быть как генетические, так и приобретенные патологии, детальные причины которых можно установить только после лабораторной диагностики.
Источники статьи:
https://emedicine.medscape.com
https://www.ncbi.nlm.nih.gov
https://press.endocrine.org
https://ghr.nlm.nih.gov
По материалам:
1.Lister Hill National Center for Biomedical CommunicationsThis
link leads to a site outside Genetics Home Reference.
2.U.S. National Library of MedicineThis link
leads to a site outside Genetics Home Reference.,
National Institutes of HealthThis link
leads to a site outside Genetics Home Reference.
3.Department of Health & Human Services
4.David J. Torpy, Anthony W. Bachmann,
Jeffrey E. Grice, Stephen P. Fitzgerald,
Patrick J. Phillips, Judith A. Whitworth, and Richard V. Jackson
5.Fingerhut A1, Reutrakul S, Knuedeler SD,
Moeller LC, Greenlee C, Refetoff S, Janssen OE.
6.Nicholas J Sarlis, MD, PhD
Смотрите также:
У нас также читают:
Источник
СИНДРОМ ТИРЕОТОКСИКОЗА
Тиреотоксикоз – синдром, обусловленный избытком тиреоидных гормонов. Причины: диффузный токсический зоб (ДТЗ), тиреотоксическая аденома, ТТГ-секретирующая аденома гипофиза, амиодарон-индуцированный тиреотоксикоз, подострый тиреоидит, аутоиммунный тиреоидит в тиреотоксической фазе.
Этиология ДТЗ: основное значение имеет генетическая предрасположенность. Инфекции, инсоляции, психотравма, беременность, климакс – провоцирующие факторы.
Патогенез: избыток тиреоидных гормонов усиливает преимущественно катаболическую фазу обменных процессов, что приводит к прогрессирующим дистрофическим изменениям в органах. Кроме того, под влиянием тиреоидных гормонов повышается чувствительность тканей к катехоламинам и симпатической стимуляции, активизируются глиогенолиз и липолиз.
Жалобы:ощущение жара; дрожь в теле, руках; колющие боли в сердце без иррадиации, тахикардия, аритмия; возбудимость, суетливость, раздражительность, чувство тревоги, плаксивость, бессонница, потливость; чувство давления за глазными яблоками, слезотечение; мышечная слабость; диарея; похудание.
Осмотр: возбужденное состояние, быстрая речь, суетливость поведения, «испуганный взгляд»; увеличение щитовидной железы — зоб, экзофтальм, положительные глазные симптомы (Штельвага, Дальримпля и т.д.); пониженное питание; пигментация век; мелкий тремор (симптом Мари); умеренная атрофия проксимальных отделов скелетных мышц; часто — пульсация сосудов, пульсация аорты в эпигастрии.
Пальпация: кожные покровы горячие, влажные, бархатистые («кожа принцесс»); верхушечный толчок усиленный.
Пульс: быстрый, частый; может быть аритмичным.
Перкуссия:может определяться смещение кнаружи левой границы относительной тупости сердца.
Аускультация: сердце:тоныусилены, тахикардия, нередко мерцательная аритмия тахисистолической формы; функциональный систолический шум во всех точках; щитовидная железа: при больших размерах зоба, над ней – дующий сосудистый шум- « шум волчка».
АД: систолическое — повышено, диастолическое — нормальное или пониженное.
Проба Ромберга: покачивание, мелкий тремор вытянутых рук.
ЭКГ:в начальной стадии характерны высокие зубцы R, Р, Т, укорочение интервала Р-Q; мерцательная аритмия, суправентрикулярная тахикардия.
ОАК: лимфоцитоз, склонность к тромбоцитопении.
Гормоны крови: повышение уровня ТЗ и Т4 (общих и свободных форм) с понижением ТТГ, по принципу обратной связи.
Биохимия крови: гипохолестеринемия; замедление свертываемости крови; умеренная гипергликемия.
Радиоизотопное исследование щитовидной железы:
1)повышенный захват изотопа йода ( 131 I) особенно в первые 2-4 час в отличие от нормы, когда максимум поглощения достигается через 24 чаc;
2) через 24 час поглощение радиоактивного йода достигает 80-100 % (норма 30-40 %);
3) определение «горячих узлов» в щитовидной железе.
УЗИ щитовидной железы: изменение формы, размеров, структуры, появление узлов в щитовидной железе.
Ахиллометрия: наблюдается укорочение времени распространения ахиллового рефлекса (менее 240 мм/с).
Тиреотоксический криз – осложнение тиреотоксикоза, обусловлен чрезвычайным повышением уровня тиреоидных гормонов в крови, повышением тонуса симпатической нервной системы, развитием надпочечниковой недостаточности, тяжелым токсическим поражением печени. Смертность до 20 %. Клинически картина криза характеризуется острым психическим возбуждением с бредом, галлюцинациями, гипертермией до 39-40 ºС, пароксизмальной тахикардией, резкой слабостью, прострацией, анорексией, неукротимой рвотой. Возбуждение может смениться ступорозным состоянием, потерей сознания, комой.
Лечение: тиреостатические препараты; симптоматическая терапия: седативные, В-блокаторы. При выраженном тиреотоксикозе, значительном увеличении щитовидной железы и неэффективности консервативной терапии — хирургическое лечение.
СИНДРОМ ГИПОТИРЕОЗА
Гипотиреоз – клинический синдром, обусловленный стойким дефицитом в организме гормонов ЩЖ.
Классификация гипотиреоза
1. Первичный (поражение самой Щ.Ж).
2. Вторичный (гипофизарный).
3. Третичный (гипоталамический).
4. Периферический (очень редко).
Патогенез: в результате дефицита тиреоидных гормонов угнетаются все виды обмена веществ: утилизация кислорода тканями, окислительные процессы, активность ферментных систем, синтез и распад белка, утилизация и выведение продуктов липолиза. В тканях депонируются кислые гликозоаминогликаны (глюкуроновая и хондроитин-серная кислота), которые связывают натрий и повышают гидрофильность тканей, формируя микседему (слизистый отек).
Жалобы:постоянная сонливость, ухудшение памяти, потеря интереса к окружающему, онемение конечностей, «чувство ползанья мурашек» в них; зябкость, выпадение волос, прекращение роста ногтей, общие отеки, увеличение размеров языка, снижение аппетита, запоры, прибавка в весе; одышка, усиливающаяся при физической нагрузке, неприятные ощущения и боли в области сердца (не купируются нитроглицерином); слабость, головокружение.
Осмотр: движениязамедлены, адинамия, речь дизартрична; лицо амимично, отечно, с характерным утолщением губ («негроидные губы»), кожа плотная, холодная, сухая с участками гиперкератоза, бледно-желтушная («восковидная бледность»); волосы тусклые, редкие; масса тела обычно повышена; отеки кистей, стоп, голеней.
Пульс: пульс малый, редкий.
Перкуссия: легкие —наднижними отделами возможно притупление легочного звука; сердце —границы относительной тупости равномерно расширены; живот —возможно обнаружение свободной жидкости (асцит).
Аускультация: легкие — может быть ослабленное дыхание (при ССН-гидроторакс); сердце —тоны приглушены, брадикардия, функциональный систолический шум на верхушке.
АД: может быть понижено за счет систолического давления, но чаще артериальная гипертензия с преимущественным повышением диастолического АД.
ЭКГ:синусовая брадикардия, малый вольтаж зубцов, снижение сегмента S-Т ниже изоэлектрической линии, удлинение интервала Р-Q.
ОАК: анемия, СОЭ повышена.
Гормоны крови: при первичном гипотиреозе: ТЗ и Т4 снижены при повышенном уровне ТТГ, при вторичном гипотиреозе: все гормоны снижены.
Биохимия крови: гиперхолестеринемия, гиперкоагуляция; может быть незначительная гипогликемия; снижение альбуминов.
Радиоизотопное исследование щитовидной железы: процент поглощения изотопа йода ( 131 I) остается постоянно низким.
УЗИ щитовидной железы: изменение формы, размеров, появление узлов.
Ахиллометрия: отмечается замедление скорости распространения ахиллового рефлекса (более 310 мм/с).
Гипотиреоидная кома – очень редкое и тяжелое осложнение гипотиреоза – развивается на фоне переохлаждения, инфекций, интоксикации, наркоза и т.д. Клиника: брадикардия, резкая гипотония, гипотермия (<35ºС), арефлексия, полисерозит, гипоксия, гипогликемия, высокий уровень холестерина, гипонатриемия.
Лечение: тиреоидные гормоны.
Источник
