Саркома тела матки код мкб
Цели лечения: устранение опухолевого процесса.
Немедикаментозное лечение: режим 2 (общий), диета – стол №15.
Тактика лечения сарком матки
Исключительно высокая злокачественность сарком, быстрые темпы роста, склонность к частому возникновению местных рецидивов и отдаленных метастазов определяют необходимость применения радикального хирургическою лечения, дополненного во многих клинических случаях лучевыми методами и химиотерапией.
В связи с существенными различиями в клиническом течении метастазирования, чувствительности к облучению между лейомиосаркомами (включая саркому, развившуюся в миоме) и другими гистотипами сарком (эндометриальная стромальная саркома, смешанные мезодермальные опухоли, карциносаркомы) планирование лечения указанных больных имеет существенные различия.
Лечение больных лейомиосаркомой и саркомой в миоме следует начинать с операции.
При I стадии радикальной считается тотальная абдоминальная экстирпация матки с придатками (тип I).
При II и III стадиях с целью предупреждения рецидива в культе желательно производить удаление верхней трети влагалища. У больных после нерадикальных операций требуется повторная операция. Для профилактики местных рецидивов в послеоперационном периоде рекомендуется дистанционная лучевая терапия. В связи с выявленной чувствительностью лейомиосарком к химиотерапии необходимо включать последнюю в лечебные схемы.
Лечение больных эндометриальной стромальной саркомой, смешанными мезодермальными опухолями и карциносаркомой допускает большое число вариаций.
При I стадии заболевания оперативное лечение включает удаление матки с придатками верхней третью влагалища и тазовыми лимфоузлами (тип 2).
Пpи II и III стадиях проводится радикальная гистерэктомия (3 тип), как при раке шейки матки. Учитывая чувствительность указанных гистотипов сарком к лучевой терапии в послеоперационном периоде необходимо проведение курса лучевой терапии. Показания и схемы химиотерапии не отличаются oт таковых при лейомиосаркоме матки.
При абсолютных терапевтических npoтивопоказаниях к операции и при технической невозможности выполнения операции в надлежащем объеме при III стадии проводится сочетанная лучевая терапия, химиотерапия.
Основные типы операций выполняемых при саркомах матки (по данным РОНЦ им. Н.Н. Блохина, 2005 г.):
1. Лейомиосаркома в репродуктивном периоде жизни – экстирпация матки без придатков, в пре- и постменопаузе – с придатками.
2. Эндометриальная стромальная саркома низкой степени злокачественности – расширенная экстирпация матки с придатками.
3. Эндометриальная стромальная саркома высокой степени злокачественности, карциносаркома – расширенная экстирпация матки с придатками и удаление большого сальника.
Наиболее распространенные схемы лучевой терапии:
1. Послеоперационная дистанционная лучевая терапия на область малого таза осуществляется подвижным или статическим способом через 2 недели после операции в дозе 40-50 Гр по 2 Гр ежедневно. Размеры полей при 2-польной методике 1415–1618 см, 4-польной – 514–618 см. Верхняя граница поля соответствует нижнему краю LIV, нижняя – середине лонного сочленения или 4 см книзу от нижнего края опухоли, латеральные – середине головок бедренных костей. В случае применения 4-польной методики поля располагают под наклоном к срединной линии тела, причем внутренние границы локализуются на 2,5–3 см латерально от срединной линии тела на уровне цервикального канала и на 1 см – на уровне IV поясничного позвонка.
2. Адъювантная дистанционная лучевая терапия парааортальной зоны проводится по 2 Гр в сутки, 10 Гр в неделю до СОД 40-50 Гр (от верхних границ подвздошного поля до уровня XII грудного позвонка).
3. Адъювантное эндовагинальное облучение осуществляется на глубину 0,5 см по 3 Гр, 3 раза в неделю (или 5 Гр 2 раза в неделю, 7 Гр 1 раз в 5 дней, 10 Гр 1 раз в неделю) до СОД 60-70 Гр с учетом дозы излучения подводимой другими способами.
4. Сочетанная лучевая терапия по радикальной программе используется как самостоятельный метод при наличии противопоказаний к операции (невозможность технически удалить матку, соматическая неоперабельность).
Лечение начинается с 2-х открытых противолежащих полей, РОД составляет 3 Гр через день или по 2 Гр ежеденевно, недельная – 10 Гр, суммарная – 18-30 Гр с учетом степени распространенности рака тела матки. Далее присоединяется внутриполостная гамма-терапия по принципу чередования с дистанционным компонентом. Внутриполостная гамма-терапия проводится на аппаратах типа «АГАТ-ВУ», «Селектрон», «Микроселектрон» по 5 Гр 2 раза в неделю (6-10 сеансов), по 7 Гр 1 раз в неделю (5-7 сеансов), по 10 Гр 1 раз в неделю (5-6 сеансов). В дни, свободные от сеансов внутриполостной гамма-терапии, продолжают дистанционное облучение параметриальных отделов тазовой клетчатки. Суммарные дозы от дистанционной лучевой терапии составляют 40-50 Гр., от внутриполостной – 30-50 Гр.
Дистанционное облучение осуществляется статическим или ротационным способом. Его предпочтительно проводить на линейных ускорителях электронов тормозным излучением с энергией 18-20 МэВ или на гамма-терапевтических аппаратах с зарядом 60 Со (1,25 МэВ). Для равномерного облучения всей анатомической зоны роста опухоли (первичный очаг, области опухолевых инфильтратов в тканях параметриев и зоны регионарного метастазирования) используются два противолежащих поля (надлобковое и крестцовое) размерами от 14х15 до 16х18 см. При этом нижние границы полей находятся на середине лонного сочленения или на 4 см ниже нижнего края опухоли во влагалище. Верхние границы локализуются на уровне нижнего края IV поясничного позвонка, латеральные – на уровне середины головок бедренных костей.
При облучении зоны регионарного метастазирования и параметриальных отделов тазовой клетчатки зона локализации матки, мочевого пузыря и прямой кишки экранируется блоком 4х8 см либо применяются четыре противолежащих поля размерами 5х14-6х18 см. Последние располагают наклонно к срединной линии тела, причем их внутренние границы локализуют на 2,5-3 см латерально от срединной линии тела на уровне шеечного канала и на 1 см — на уровне IV поясничного позвонка.
Разовая доза за фракцию составляет 2 Гр. При проведении дистанционного облучения всей анатомической зоны роста опухоли, сеансы проводят ежедневно 5 раз в неделю до СОД 10-50 Гр в точках А и точках В в зависимости от плана лечения.
Дистанционную лучевую терапию на параметриальные отделы тазовой клетчатки проводят 3-5 раз в неделю до СОД 50-60 Гр в точках В и 25-50 Гр в точках А в зависимости от конкретной клинической ситуации с учетом применяемого метода лечения.
Внутриполостную гамма-терапию осуществляют методом автоматизированного последовательного введения эндостатов и источников излучения высокой (60 Со, 192 Ir) и низкой (137 Cs) мощности дозы на шланговых гамма-терапевтических аппаратах. Используют преимущественно метрастат, а также метракольпостат (с учетом локализации опухоли).
Могут быть использованы следующие комбинации химиопрепаратов:
1. САРО:
— цисплатин 100 мг/м2 в/в, 1-й день;
— доксорубицин 30 мг/м2 в/в, 2, 3, 4 дни;
— винкристин 1,5 мг/м2 в/в, 5-й день;
— циклофосфан 600 мг/м2 в/в, 6 день.
— циклофосфан 500 мг/м2 в/в, 2-й день;
— винкристин 1 мг/м2 в/в, 1, 8, 15 дни;
— доксорубицин 50 мг/м2 в/в, 1 день;
— дакарбазин 250 мг/м2 в/в, 1-5 дни.
— циклофосфан 500 мг/м2 в/в, 2-й день;
— винкристин 1 мг/м2 в/в, 1, 8, 15 дни;
— доксорубицин 50 мг/м2 в/в, 1-й день;
— дактиномицин 0,3 мг/м2 в/в, 3/4/5 дни.
— винкристин 1,5 мг/м2 в/в, 1, 8 дни;
— доксорубицин 50 мг/м2 в/в, 1-й день;
— дакарбазин 250 мг/м2 в/в, с 1-го по 5-й день.
— доксорубицин 60 мг/м2, 1-й день;
— дакарбазин 250 мг/м2, 1-5 дни.
— винкристин 1,5 мг в/в, 1, 8 дни;
— доксорубицин 60 мг/м2 в/в, 1-й день;
— циклофосфан 400 мг в/м 3 раза в неделю, в течение 2 недель;
— 600 мг/м2 в/в, 1-й день.
— винкристин 1,5 мг/м2 в/в, 1, 8 дни;
— дактиномицин 0,5 в/в, 1, 3, 5, 8, 10 и 12 дни;
— циклофосфан 400 мг в/м, 1, 3, 5, 8, 10 и 12 дни.
— доксорубицин 60 мг/м2 в/в, 1-й день;
— циклофосфан 600 мг/м2 в/в, 1-й день;
— метотрексат 25 мг/м2, 1-й день.
— доксорубицин 60 мг/м2 в/в, 1 день;
— цисплатин 60 мг/м2 в/в, 1 день.
— ифосфамид 2,5 г/м2 в/в, 1-3 дни + месна;
— цисплатин 100 мг/м2, 1-й день.
— циклофосфан 750 мг/м2 в/в, 1-й день;
— доксорубицин 50 мг/м2 в/в, 1-й день;
— цисплатин 20 мг/м2, 1-5 дни.
— цисплатин 100 мг/м2 в/в, 1-й день;
— этопозид 100 мг/м2 в/в, 1-3 дни;
— циклофосфан 500 мг/м2 в/в, 1-й день.
— доксорубицин 75 мг/м2, 1-й, 8-й день;
— метотрексат 250 мг/кг в/в, 1-й день;
— лейковорин 15 мг в/в, начало введения через 2 часа после инфузии метотрексата, 8 вливаний каждые 3 часа, затем 8 вливаний каждые 6 часов.
— циклофосфан 1 г/м2 в/в, 1-й день;
— доксорубицин 30 мг/м2 в/в, 1 день;
— метотрексат 20 мг/м2 в/в, 1 день.
— циклофосфан 1,2 г/м2 в/в, 1-й день;
— доксорубицин 40-50 мг/м2 в/в, 1 день;
— винкристин 2 мг в/в, 1-й день.
— ифосфамид 2,5 г/м2 с 1-го по 3-й день с уропроетектором месной 2,5 г/м2 с 1-го по 4-й день;
— доксорубицин 20 мг/м2 в/в, с 1-го по 3-й день;
— дакарбазин 250 мг/м2 в/в, с 1-го по 3-й день;
Повторние курса каждые 3-4 нед.
Перечень основных медикаментов
| № | Название препарата | Доза (суточная) |
| 1. | Антибиотики Цефазолин 1,0 Гентамицин 4% Цефтраксон Антибактериальные Метронидазол — 100,0 мл | 2-4 фл. 3 фл. 2-4 фл. 3 фл. |
| 2. | Антифибринолитические средства Гепарин 5 мг (5 тыс. ЕД) Эноксапарин | 4 раза 1-2 фл. |
| 3. | Активаторы обмена в-в и кровоснабжения Пентоксифиллин 100 мг, 5 мл | 1-2 амп. |
| 4. | Ненаркотические анальгетики Анальгин 50% — 2,0 Диклофенак натрия 2,0 | 3-6 амп. 3-6 амп. |
| 5. | Опиоидные анальгетики Тримепиридина гидрохлорид 2% — 1,0 Трамадол 1,0 | 3 амп. 3 амп. |
| 6. | Спазмолитики Папаверин 2% — 2,0 Платифиллин 0,2% — 2,0 Дротаверин 2,0 | 2-4 амп. 2-4 амп. 3 амп. |
| 7. | В-ва улучшающие реологические свойства крови Комплекс аминокислот для парентерального питания | 1 фл. |
| 8. | Белковые препараты Альбумин 10% — 200,0 мл | 1-2 фл. |
| 9. | В-ва корректирующие водно-электролитный баланс Ацетат натрия 400,0 Кальция хлорид Натрия хлорид 0,9% — 400,0 | 1-2 фл. 1-2 фл. 1-3 фл. |
| 10. | Витамины Аскорбиновая к-та 5% — 2,0 Пиридоксин — 1,0 Рибофлавин — 1,0 | 2-5 амп. 1 амп. 1 амп. |
| 11. | Гормоны Преднизолон 30 мг Дексаметазон 4 мг | 2-4 амп. 2-4 амп. |
| 12. | Противорвотные Ондансетрон 8 мг — 4,0 мл Метоклопрамид 10 мг — 2,0 мл | 1-3 амп. 3-6 амп. |
| 13. | Препараты железа Соли железа, однокомпонентные и комбинированные препараты | 1-3 таб. |
| 14. | Мази Левомиколь 100 гр | 1 тюб. |
| 15. | Противогрибковые лекарственные средства Флуконазол | 1 фл. |
Перечень дополнительных медикаментов
| № | Название препарата | Доза |
| 1. | Антибиотики и уросептики Линкомицин 0,5 Ампициллин 1,0 Бензилпенициллин 1 млн, 1 гр Фуразолидон | |
| 2. | Антигистаминные препараты Супрастин 1,0 №5 Димедрол 1% — 1,0 | |
| 3. | Активаторы обмена в-в и кровоснабжения Аковегин, амп. 80 мг, 2,0 мл Кавинтон 10 мг | |
| 4. | Антифибринолитические средства Низкомолекулярные гепарины | |
| 5. | Вещества влияющие на свертывание крови Аминометилбензойная кислота | |
| 6. | Вещества корректирующие водно-электролитный баланс Натрия ацетат 400,0 Натрия гидрокарбонат 400,0 | |
| 7. | Витамины Цианокобаламин | |
| 8. | Гепатопротекторы Урсодезоксихолевая кислота в таб. | |
| 9. | Ингибиторы ферментов Контрикал 10000 ЕД, 2 мл | |
| 10. | Гипотензивные Амлодипин 5 мг Каптоприл 25 мг Дибазол 1% — 2,0 Магний сульфат 25% | |
| 11. | Сердечно-сосудистые Атенолол 100 мг Предуктал 20 мг Ацетилсалициловая кислота в таб. Эуфиллин 2,4% | |
| 12. | Муколитические Амброксол | |
| 13. | Местноанестезирующие препараты Прокаин 0,5%, 0,25% Лидокаин 2%, 10% | |
| 14. | Лекарственные средства, улучшающие метаболизм и мозговое кровообращение Пирацетам |
Профилактические мероприятия
Специфических мер профилактики сарком матки не существует. Необходимо регулярное наблюдение у гинеколога и своевременное лечение патологических состояний матки.
Профилактические мероприятия после проведенного специализированного лечения включают профилактику послеоперационных (в том числе тромбоэмболических), постлучевых осложнений, токсических проявлений химиотерапии.
Диспансерное наблюдение у онколога для своевременного выявления рецидива заболевания.
1. Объем обследования:
— клиническое обследование;
— лабораторное исследование;
— гинекологическое исследование;
— взятие мазков из влагалища для цитологического исследования;
— ультразвуковое исследование органов брюшной полости и малого таза (при наличии жалоб);
— рентгенография органов грудной клетки (1 раз в год).
По показаниям: сцинтиграфия (ОФЭКТ) скелета, ПЭТ, компьютерная томография, ирригоскопия, колоноскопия, внутривенная урография, определение опухолевых маркеров РЭА и СА 125 в сыворотке крови.
— первый и второй год — 1 раз в 3 мес.;
— третий год — 1 раз в 6 мес.;
— в последующем, пожизненно — 1 раз в год.
Индикаторы эффективности лечения:
1. УЗИ и объективные признаки регрессии опухоли.
2.Нормальные показатели клинических анализов.
3.Заживление послеоперационной раны.
4.Отсутствие локальных и отдаленных (метастазов) признаков опухолевого процесса.
5. Относительно удовлетворительное состояние больной.
Эффект от проведенного лечения оценивается по критериям ВОЗ:
1. Полный эффект — исчезновение всех очагов поражения на срок не менее 4-х недель.
2. Частичный эффект — большее или равное 50% уменьшение всех или отдельных опухолей при отсутствии прогрессирования других очагов.
3. Стабилизация — (без изменений) уменьшение менее чем на 50% или увеличение менее чем на 25% при отсутствии новых очагов поражения.
4. Прогрессирование — увеличение размеров одной или более опухолей более 25% либо появление новых очагов поражения.
Источник
Связанные заболевания и их лечение
Описания заболеваний
Национальные рекомендации по лечению
Стандарты мед. помощи
Содержание
- Описание
- Дополнительные факты
- Причины
- Характеристика
- Классификация
- Симптомы
- Диагностика
- Лечение
- Прогноз
- Профилактика
- Основные медицинские услуги
- Клиники для лечения
Названия
Название: Саркома матки.

Саркома матки
Описание
Саркома матки. Злокачественное новообразование тела или шейки матки, исходящее из недифференцированных соединительнотканных элементов миометрия или стромы эндометрия. Саркома матки проявляется циклическими и ациклическими кровотечениями, болями в животе, упорными белями с гнилостным запахом, общим недомоганием. Саркома матки диагностируется с помощью бимануального исследования, гистероскопии, УЗИ, диагностического выскабливания, цитологии и гистологии биоптатов, лапароскопии. При саркоме матки производится расширенная пангистерэктомия, комбинированная с лучевой и химиотерапией.
Дополнительные факты
В структуре злокачественных новообразований матки саркома составляет от 3 до 5-7% случаев. Саркома матки нередко сочетается с саркомой влагалища, а также может развиваться в узле имеющейся фибромы матки. Саркома матки встречается у женщин любого возраста (чаще в пре- и постменопаузе), однако наблюдается даже у девочек, являясь следствием дисэмбриогенеза. По локализации в 10 раз чаще диагностируется саркома тела матки, чем ее шейки. По своему течению саркома матки чрезвычайно злокачественна.
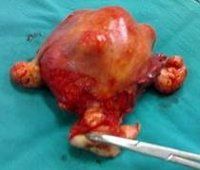
Саркома матки
Причины
Вопросы эпиопатогенеза саркомы матки малоизученны. Предполагается, что в развитии саркоматозной опухоли решающую роль играют полиэтиологические факторы, в т. Дисэмбриоплазии и рецидивирующие травмы, приводящие к пролиферации регенерирующих тканей.
Саркоме матки обычно предшествуют некоторые патологические состояния. Наиболее часто (51-57%) опухолевая дисплазия происходит в очаговых узловых образованиях – фибромиомах матки. В числе факторов риска гинекология также выделяет нарушения эмбриогенеза, родовые травмы, повреждения матки при хирургическом прерывании беременности и диагностическом выскабливании, патологию матки с пролиферативными изменениями (эндометриоз, полипы эндометрия) и тд.
Существенное значение в этиопатогенезе саркомы матки отводится хроническим интоксикациям (в тч , никотиновым, алкогольным, лекарственным), профессиональным вредностям, экологическому неблагополучию, облучению малого таза при раке шейки матки. Не исключается, что развитию саркомы матки способствует ановуляция и гиперэстрогения, а также нейроэндокринные нарушения, возникающие в период климакса.
Характеристика
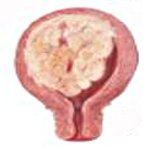
Опухолевая дисплазия при саркоме чаще возникает в гладких мышцах матки (лейомиосаркома), интерстициальной соединительной ткани (стромальная саркома эндометрия) и других морфологических структурах. Саркомы миометрия обычно являются образованиями округлой формы, плохо отграниченными от окружающих тканей. На разрезе саркоматозные узлы имеют белесый, серовато-розоватый цвет, мягкую крошащуюся консистенцию, иногда – вид вареного мяса или мозговидной ткани. При некрозах и кровоизлияниях в ткань опухоли саркома матки приобретает пеструю окраску. Саркомы эндометрия чаще представлены ограниченными (узловатыми, полипозными) разрастаниями, реже – имеют диффузный характер.
По мере роста саркома матки инфильтрирует миометрий и даже может достигать периметрия и стенок смежных органов (мочевого пузыря, кишки). При инвазии околоматочной клетчатки может развиваться клиника параметрита. Саркома матки склонна к быстрому росту и ранней деструкции (распаду), что сопровождается формированием кистозных полостей. При метастазировании саркомы матки (гематогенном, лимфогенном) отсевы опухолевых клеток чаще определяются в легких (17%), печени (9%), ретроперитонеальных лимфоузлах (8%), яичниках (7%), позвоночнике и костях (5%).
Классификация
Основными морфологическими формами саркомы матки служат лейомиосаркомы, эндометриальные стромальные саркомы, смешанные мезодермальные опухоли, карциносаркомы и тд Саркомы, исходящие из миометрия встречаются в 47,2% случаев, из фиброматозных узлов – в 25,3%, из эндометрия – в 27,5%.
По клеточному составу выделяют фибробластический, веретеноклеточный, полиморфноклеточный, круглоклеточный, мышечноклеточный, гигантоклеточный, мелкоклеточный тип саркомы матки.
При оценке распространенности саркомы матки выделяют IV стадии:
I. Распространение саркомы матки ограничено мышечным или/и слизистым слоем.
• Iа – опухолевая инвазия затрагивает миометрий или эндометрий.
• Ib – опухолевая инвазия затрагивает миометрий и эндометрий.
II. Локализация саркомы ограничена телом и шейкой матки и не выходит за их пределы.
• IIа – имеется проксимальная или дистальная инфильтрация параметрия без перехода на стенки малого таза.
• IIb — опухоль переходит на шейку матки.
III. Локализация саркомы за пределами матки, но в границах малого таза.
• IIIа – имеется одно- или двусторонняя инфильтрация параметрия с переходом на стенки малого таза.
• IIIb – отмечается метастазирование опухоли в регионарные лимфоузлы, влагалище, придатки, прорастание крупных вен.
• IIIс — определяется прорастание серозного покрова матки, образование конгломератов с соседними структурами без их поражения.
IV. Прорастанием саркомы матки в смежные органы и выход за пределы таза.
• IVa – опухоль прорастает в мочевой пузырь, прямую кишку.
• IVb – опухоль метастазирует в отдаленные органы.
Симптомы
В ранних стадиях саркома матки является «немой» опухолью, дающей скудную симптоматику. При развитии саркомы матки в фиброматозных узлах проявления могут не отличаться от клиники фибромы матки (субсерозной, субмукозной, интерстициальной).
По мере прогрессирования саркомы матки, в зависимости от ее локализации, направления и темпа роста отмечаются нарушения менструального цикла (меноррагии, метроррагии), боли в области малого таза, обильные бели водянистого характера, которые при присоединении инфекции приобретают гнилостный запах. Симптоматика наиболее выражена при саркоме субмукозных узлов и эндометрия.
Диагностика
В процессе диагностики саркому матки следует дифференцировать от доброкачественной фибромиомы. О саркоме матки следует думать при быстром росте фиброматозных узлов; ациклических кровотечениях; выраженной анемии, не соответствующей степени кровопотери; увеличении СОЭ; рецидиве симптоматики после удаления субмукозных узлов или полипов; выявлении опухолевых узлов в культе после надвлагалищной ампутации матки.
При осмотре влагалища обращает внимание цианотичная окраска шейки, ее отек, гипертрофия, иногда – обнаружение рождающегося саркоматозного узла. С помощью гинекологического исследования (бимануального, ректовагинального) устанавливается локализация саркомы матки, величина и консистенция узлов, их смещаемость, наличие инфильтратов в параметрии, увеличенных пристеночных лимфоузлов, состояние придатков.
По данным УЗИ-диагностики выявляется узловая трансформация матки, ее неоднородная эхогенность, некротизированные узлы, наличие патологического кровотока. При проведении аспирационной биопсии с цитологическим исследованием мазков-отпечатков в ряде случаев удается обнаружить наличие атипических полиморфных клеток. Более точную информацию получают при РДВ с последующим гистологическим исследованием соскоба эндометрия. В диагностическом отношении при саркоме матки информативны гистероскопия, гистероцервикография, лапароскопия, лимфография, ангиография.
Всем пациенткам с саркомой матки производится обследование мочевыводящих путей (экскреторная урография, хромоцистоскопия, ренография), кишечника (ректороманоскопия, ирригоскопия), легких (рентгенография грудной клетки), печени (УЗИ). Саркому матки в ходе диагностики дифференцируют от фибромиомы матки, опухолей яичников, полипов эндометрия, первичных опухолей смежной локализации.
Лечение
Наиболее эффективно при саркоме матки проведение комбинированного лечения. Радикальным вмешательством при саркоме матки является пангистерэктомия. В запущенных случаях — расширенная гистерэктомия — удаление матки, удаление придатков (аднексэктомия), регионарных лимфоузлов, инфильтратов параметрия и резекция смежных органов.
Хирургический этап дополняется лучевой терапией, направленной на девитализацию опухолевых клеток. Химиотерапия (доксорубицином, фторурацилом, циклофосфамидом, винкристином, дактиномицином) ввиду недостаточной эффективности применяется как паллиативный метод при иноперабельных процессах и рецидивах саркомы матки.
Прогноз
Прогнозирование отдаленных результатов при саркоме матки неутешительно. В среднем пятилетняя выживаемость пациенток с саркомой матки составляет около 40%: при I — 47%, при II — 44%, при III — 40%, при IV — 10%. Относительно благоприятным течением характеризуются саркомы матки, развивающиеся из фиброматозных узлов (при условии отсутствия метастазов), худший прогноз отмечается при саркомах эндометрия.
Профилактика
Профилактика саркомы матки заключается в своевременном выявлении и коррекции нейроэндокринных нарушений, лечении эндометритов, фибромиом матки, эндометриоза, полипов эндометрия. К числу превентивных мер относятся подбор контрацепции, предупреждение абортов.
Основные медуслуги по стандартам лечения | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Клиники для лечения с лучшими ценами
| |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Источник
