Рппти код по мкб
Содержание
- Описание
- Дополнительные факты
- Причины
- Классификация
- Симптомы
- Диагностика
- Лечение
- Прогноз
- Профилактика
- Основные медицинские услуги
- Клиники для лечения
Названия
Название: Туберкулез у детей.

Туберкулез у детей
Описание
Туберкулез у детей. Специфическое инфекционно — воспалительное поражение различных тканей и органов, вызываемое микобактериями туберкулеза. Основными клиническими формами туберкулеза у детей служат ранняя и хроническая туберкулезная интоксикация, первичный туберкулезный комплекс, туберкулезный бронхоаденит, острый милиарный туберкулез; реже встречаются туберкулезный менингит, мезаденит, туберкулез периферических лимфоузлов, кожи, почек, глаз, костно-суставной системы. Диагностика туберкулеза у детей включает микроскопию, бакпосев, ПЦР исследование биологических сред; постановку туберкулиновых проб, рентгенографию, томографию, бронхоскопию и пр. При туберкулезе у детей показано назначение туберкулостатических препаратов.
Дополнительные факты
Туберкулез у детей – инфекционное заболевание, протекающее с образованием специфических воспалительных очагов (туберкулезных гранулем) в различных органах. Туберкулез относится к группе социально опасных заболеваний, поскольку в последние десятилетия отмечается неуклонный рост заболеваемости не только среди взрослых, но также среди детей и подростков. Заболеваемость детей туберкулезом в целом по России в последние годы составила 16-19 случаев на 100 тыс. Человек, а инфицированность детей в возрасте до 14 лет микобактериями туберкулеза – от 15 до 60%, что отражает общую неблагоприятную эпидемическую ситуацию и наличие большого «резервуара» тубинфекции. Первостепенную задачу педиатрии и фтизиатрии на настоящем этапе представляют профилактика и раннее выявление туберкулеза у детей.

Туберкулез у детей
Причины
Микобактерия туберкулеза (туберкулезная палочка, палочка Коха) благодаря наличию кислотоустойчивой стенки может сохранять жизнеспособность и вирулентность в различных условиях внешней среды – при высушивании, замораживании, воздействии кислот, щелочей, антибиотиков Способность к образованию L-форм обусловливает широкий диапазон изменчивости морфологических свойств и приспосабливаемость к существованию в различных условиях. Высокопатогенными для человека являются 2 вида возбудителя: Mycobacterium tuberculosis humans (человеческого типа) и Mycobacterium bovis (бычьего типа).
Микобактерии туберкулеза могут попадать в организм ребенка аэрогенным, алиментарным, контактным, смешанным путем, в соответствии с чем образуется первичный очаг воспаления. У детей может иметь место внутриутробное трансплацентарное инфицирование туберкулезом или итранатальное, во время родов при аспирации околоплодных вод. Вначале туберкулез у детей манифестирует как общая инфекция, затем при благоприятных для возбудителя условиях развиваются очаги поражения (туберкулезные бугорки) в том или ином органе. Исходом первичного туберкулезного процесса может служить полное рассасывание, фиброзная трансформация и кальцинация очагов, где нередко сохраняются живые микобактерии туберкулеза. При реинфицировании происходит обострение и прогрессирование туберкулезного процесса, нередко с диссеминацией микобактерий и образованием множественных очагов в других органах (вторичный туберкулез).
К группе повышенного риска по заболеваемости туберкулезом принадлежат дети, не получившие вакцинацию БЦЖ в период новорождённости; ВИЧ-инфицированные; длительно получающие лечение гормонами, цитостатиками, антибиотиками; проживающие в неблагоприятных санитарно-эпидемиологических и социальных условиях; часто болеющие дети; страдающие сахарным диабетом и тд В большинстве случае дети заражаются туберкулезом дома и в семье, однако возможны эпидемические вспышки в детских садах и школах, внутрибольничное инфицирование, заражение в других общественных местах.
Наиболее восприимчивыми к туберкулезу оказываются дети в возрасте до 2-х лет – для них характерны генерализованные формы инфекции (милиарный туберкулез, туберкулезный сепсис). Среди детей старше 2-х лет чаще встречается туберкулез органов дыхания (75% случаев), значительно реже – все другие формы.
Классификация
Классификация форм туберкулеза у детей учитывает клинико–рентгенологические признаки, течение, протяженность (локализацию) процесса:
I. Ранняя и хроническая туберкулезная интоксикация детей и подростков.
II. Туберкулезное поражение органов дыхания у детей:
• первичный туберкулезный комплекс.
• туберкулезный бронхоаденит (туберкулез внутригрудных лимфатических узлов).
• туберкулез легких (милиарный, диссеминированный, инфильтративный, очаговый, кавернозный, фиброзно-кавернозный, цирротический, туберкулема).
• туберкулезный плеврит.
• туберкулез трахеи, туберкулез бронхов, верхних дыхательных путей и тд.
III. Туберкулез других локализаций у детей:
• туберкулез нервной системы (туберкулезный менингит, миелит, лептоменингит, менингоэнцефалит).
• костно-суставной туберкулез.
• туберкулез органов мочеполовой системы.
• туберкулез кожи и подкожной клетчатки.
• туберкулез кишечника, брюшины и брыжеечных лимфоузлов.
• туберкулез периферических лимфоузлов.
• туберкулез глаз (кератит, кератоконъюнктивит, эписклерит, хориоретинит, иридоциклит).
По периоду течения туберкулезного процесса различают фазу инфильтрации, распада, обсеменения, рассасывания, уплотнения, рубцевания, обызвествления. По факту бацилловыделения различают туберкулезный процесс с выделением M. Tuberculosis (БК+) и без выделения M. Tuberculosis (БК ).
В рамках данного обзора остановимся на основных формах туберкулеза органов дыхания у детей. Туберкулез почек, туберкулез гортани, генитальный туберкулез рассмотрены в соответствующих самостоятельных статьях.
Симптомы
Ранний период первичной туберкулезной инфекции.
Начальная фаза взаимодействия возбудителя и макроорганизма длится от 6 до 12 месяцев от момента инфицирования ребенка микобактериями туберкулеза. В этом периоде выделяют бессимптомный этап (около 6-8 недель) и вираж туберкулиновых проб — переход реакции Манту из отрицательной во впервые положительную. Ребенок с виражом туберкулиновых реакций подлежит направлению к фтизиатру и наблюдению специалистом в течение года. В дальнейшем у таких детей сохраняется состояние инфицированности микобактериями туберкулеза либо, при неблагоприятных условиях, развивается та или иная локальная форма туберкулеза.
Типичен длительный беспричинный субфебрилитет, на фоне которого появляются температурные свечи до 38-39°С; отмечается повышенная потливость особенно во время сна. Туберкулезная интоксикация сопровождается специфической реакцией лимфоузлов – их множественным увеличением (микрополиаденией).
Если признаки туберкулезной интоксикации у детей сохраняются более 1 года, состояние расценивается как хроническое.
Базофилия. Гиперкальциемия. Кашель. Лимфоцитоз. Моноцитоз. Недомогание. Одышка. Потливость. Раздражительность.
Диагностика
Многообразие клинических «масок» и проявлений туберкулеза у детей создает определенные трудности в своевременной диагностике заболевания. Поэтому дети с подозрением на туберкулез в обязательном порядке должны направляться педиатром на консультацию к фтизиатру.
В настоящее время для массового выявление туберкулеза среди детей в качестве скрининг-теста используется проба Манту с 2 ТЕ. В возрасте 15 и 17 лет подросткам выполняется профилактическая флюорография.
В специализированном противотуберкулезном учреждении проводится комплексная диагностика, включающая сбор анамнеза с выявлением возможных источников и путей заражения, оценкой динамики туберкулиновых проб и жалоб; физикальное, инструментальное и лабораторное обследование.
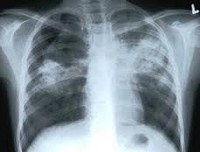
Рентгенография грудной клетки при различных формах туберкулеза органов дыхания у детей позволяет визуализировать изменения во внутригрудных лимфоузлах или легких. При необходимости исследование дополняется линейной или компьютерной томографией органов грудной полости. Бронхоскопия ребенку необходима для оценки косвенных признаков туберкулезного процесса (выявления признаков эндобронхита, деформации трахеи и бронхов увеличенными лимфоузлами) и получения смывов для исследований.
Для выделения возбудителя из различных биологических сред (мокроты, мочи, испражнений, крови, плевральной жидкости, промывных вод бронхов, отделяемого костных секвестров, спинномозговой жидкости, мазка из зева и мазка с конъюнктивы) осуществляется микроскопическое, бактериологическое, ИФА, ПЦР-исследование. Забор и исследование материала на КУБ производится не менее 3 раз.
В условиях противотуберкулезного диспансера детям с подозрением на инфицированность или туберкулез проводится индивидуальная туберкулинодиагностика (проба Манту, Диаскин-тест, проба Пирке, проба Коха).
Лечение
Принципы терапии туберкулеза у детей подразумевают поэтапность, преемственность и комплексность. Основные этапы включают лечение в условиях стационара, специализированного санатория и противотуберкулезного диспансера. Длительность курса терапии составляет в среднем 1,5-2 года. Важная роль в организации лечения туберкулеза у детей отводится санитарно-диетическим мероприятиям (высококалорийному питанию, пребыванию на свежем воздухе, обучению режиму кашля).
Комплексная терапия туберкулеза у детей включает химиотерапевтическое, хирургическое и реабилитационное воздействие. Режим специфического противотуберкулезного лечения (комбинация препаратов, длительность приема, необходимость госпитализации) определяется детским фтизиатром на основании формы заболевания и наличия бацилловыделения.
Дети с виражом туберкулезных реакций не нуждаются в госпитализации и лечатся амбулаторно одним противотуберкулезным препаратом (изониазидом, фтивазидом) в течение 3-х месяцев. Диспансерное наблюдение продолжается 1 год, после чего при отрицательных данных клинико-лабораторного обследования ребенок может быть снят с учета. В остальных случаях в соответствии с индивидуальными показаниями используются комбинации из 2-х, 3-х и 4-х и более противотуберкулезных препаратов, основными из которых являются стрептомицин, рифампицин, изониазид, пиразинамид и этамбутол. Курс лечения туберкулеза у детей подразделяется на фазу интенсивной терапии и фазу поддерживающей терапии.
В случае сохранения выраженных остаточных явлений через 6-8 месяцев после активной терапии туберкулеза у детей решается вопрос о хирургическом вмешательстве.
Прогноз
Исходом и лечения может являться значительное улучшение, улучшение, отсутствие перемен, ухудшение течения туберкулеза у детей. В большинстве случаев при правильном лечении достигается полное выздоровление. Серьезный прогноз туберкулеза может ожидаться у детей раннего возраста, при диссеминации процесса, развитии туберкулезного менингита.
Профилактика
Специфическая профилактика туберкулеза у детей начинается в период новорожденности и продолжается в подростковом возрасте ( тд Вакцинация против туберкулеза). Большую роль в вопросе профилактики туберкулеза у детей играет систематическая туберкулинодиагностика, улучшение санитарно-гигиенических условий, рациональное вскармливание, физическое закаливание детей, выявление взрослых больных туберкулезом.
Основные медуслуги по стандартам лечения | ||
Клиники для лечения с лучшими ценами
|
Источник
Этиология и патогенез
Туберкулез — медленно развивающаяся бактериальная инфекция, которая, как правило, начинается в легких и может распространяться в другие органы. Чаще наблюдается у детей и взрослых людей старше 60 лет. Факторами риска являются перенаселенность и плохое питание. Пол, генетика значения не имеют.
В настоящее время эффективна терапия антибиотиками, но без лечения он может стать тяжелой хронической болезнью с быстрым развитием летального исхода.
Туберкулез является основной причиной смертности среди взрослого населения по сравнению с другими бактериальными инфекциями. Эта болезнь до сих пор широко распространена в развивающихся странах. В развитых государствах также высока заболеваемость, но в течение XX столетия она неуклонно снижалась благодаря успехам здравоохранения, хорошему питанию и нормальным условиям жизни населения. Однако с 1985 года заболеваемость резко возросла во всем мире. Этот новый рост обусловлен распространением штаммов туберкулезных палочек, которые развили высокую устойчивость к антибиотикам, а также увеличением ВИЧ-инфицированных и больных СПИДом, у которых сильно ослаблена иммунная система, что делает этих людей беззащитными перед инфекцией.
Большинство случаев туберкулеза вызывают бактерии Mycobacterium tuberculosis, которые передаются воздушно-капельным путем после кашля инфицированного человека. Несмотря на то что практически все люди в какой то момент своей жизни бывают инфицированы туберкулезными палочками, болезнь развивается только у малой части населения.
После попадания возбудителя заболевания в дыхательные пути вначале развивается легкая инфекция легких. Выздоровление в этом случае зависит от силы иммунной системы человека. У большинства здоровых людей эта инфекция не прогрессирует. Однако часть туберкулезных палочек откладывается в легочной ткани в латентном состоянии, и болезнь может вспыхнуть позже, при ослаблении иммунитета у данного человека. В некоторых случаях возбудитель заболевания попадает в кровь и разносится по организму. В редких случаях инфекция развивается не в легких, а в других органах.
Очень высока заболеваемость туберкулезом у людей с ослабленной иммунной системой. В эту группу риска входят пациенты, инфицированные ВИЧ, диабетики, больные, принимающие иммуносупрессанты, с хроническими заболеваниями легких, а также недоедающие люди, живущие в перенаселенных и антисанитарных условиях. В основном, самыми предрасположенными к заболеванию туберкулезом группами населения являются люди пожилого возраста и дети.
Симптомы
Могут появиться при развитии первоначальной инфекции (у большинства людей они отсутствуют):
— сухой кашель;
— общее недомогание.
Обычно в течение 2–6 недель появляются другие симптомы, но прогрессирование может идти и намного быстрее.
Поздние симптомы включают:
— персистирующий кашель с зеленоватой или желтоватой мокротой, в которой иногда видны прожилки крови;
— боль в груди при глубоком вдохе;
— одышку;
— повышение температуры;
— плохой аппетит и потерю веса;
— обильную потливость ночью;
— слабость.
Диагностика
При отсутствии лечения легочного туберкулеза возможно распространение инфекции в ткани перикарда. Помимо этого, через кровь она может проникнуть в головной мозг, кости и другие органы.
Нелегочные формы развиваются очень медленно, что сопровождаются неспецифичными проявлениями, потому так трудна диагностика этих форм болезни. Например, симптомы туберкулеза желудочно-кишечного тракта очень похожи на болезнь Крона.
При подозрении на развитие заболевания (по симптомам и результатам общего осмотра пациента) следует сделать флюорографию или компьютерную томографию, чтобы оценить поражение легких. Если кашель продуктивный, необходимо взять образец мокроты для определения вида бактерий и проведения теста на чувствительность к антибиотикам. Пока проводятся анализы, пациенту следует назначить комбинированный курс противотуберкулезных препаратов.
Иногда для получения образца легочной ткани для исследований делают бронхоскопию. Помимо этого, при подозрении на развитие нелегочных форм туберкулеза следует взять образцы тканей из других органов, чтобы исследовать их на наличие инфекции.
Людям, недавно бывшим в контакте с больными и инфицированными, необходимо пройти диспансеризацию. При этом делают флюорографию, реакцию Манту, при которой под кожу вводят вещество, выделяемое туберкулезными палочками. Место инъекции затем осматривают через 2–3 дня. Положительная реакция указывает на инфицирование туберкулезными палочками.
Лечение
При подтвержденном диагнозе больной может лечиться дома при условии удовлетворительного самочувствия. Врач назначит комбинацию противотуберкулезных лекарств, которые придется принимать минимум 6 месяцев.
Благодаря комбинированному лечению, у туберкулезных палочек не развивается резистентность к антибиотикам. Выбор лекарств зависит от тяжести инфекции, чувствительности и резистентности возбудителя к конкретным антибиотикам, а также от обширности поражения других органов помимо легких. Болезнь может поражать такие труднодоступные для лекарств органы, как кости; в этих случаях требуется очень продолжительная терапия.
При туберкулезе необходимо пройти полный курс лечения. Если пациент часто забывает принимать назначенные препараты, то имеет смысл проводить лечение в специализированных центрах под непосредственным наблюдением врача.
Следует регулярно делать флюорографию и анализ крови для мониторинга реакции и определения побочных эффектов назначенной терапии.
При строгом соблюдении режима большинство людей полностью выздоравливают. Однако при инфицировании одним или двумя штаммами резистентных туберкулезных палочек, тяжелом иммунодефиците или в случае обширных поражений туберкулез может закончиться летальным исходом.
Источник
Содержание
- Описание патологии
- Симптоматические проявления
- Диагностика и лечение
Открытое овальное окно (код по МКБ 10 — Q21.1) — это особое отверстие в межпредсердной перегородке, которое в период внутриутробного развития ребенка соединяет левое и правое предсердие. Открытое овальное окно имеет собственный клапан и обеспечивает нормальную работу сердечно-сосудистой системы плода на протяжении всего периода беременности.
В норме у большинства детей открытое овальное окно самостоятельно закрывается в течение первых минуты жизни. У некоторых малышей отверстие в сердце полностью закрывается в течение первых 1-2 лет жизни. Однако в редких случаях оно остается открытым, из-за чего может появляться ряд симптомов, способных существенно отразиться на качестве жизни человека, а иногда и приводить к возникновению потенциально опасных для жизни состояний.
Описание патологии
Овальное окно — это крайне специфическое образование, которое помогает сердцу плода прокачивать кровь по кровеносным сосудам его тела. Однако к концу внутриутробного развития со стороны левого предсердия формируется маленький клапан, который жизненно необходим для закрытия овального окна. В случае если процесс развития ребенка идет нормально, в момент первого крика, расправляющего легкие, увеличивается давление на левую половину сердца. Под действием повышающего давления клапан закрывается и перестает функционировать. В дальнейшем створки клапана полностью срастаются и крепко фиксируются на межпредсердную перегородку. Отверстие полностью исчезает в первые полгода жизни ребенка.
Однако в случае, если в период внутриутробного развития клапан не созревает в полной мере, после рождения ребенка он не способен полностью закрыть имеющееся отверстие. В то же время процесс заращивания даже в этом случае постепенно продолжается и на месте овального окна может остаться очень маленькое незакрытое пространство.
Как правило, подобный порок развития клапана овального окна наблюдается у детей, матери которых в период беременности:
- неправильно питались;
- курили;
- принимали наркотики;
- переживали стрессы;
- употребляли токсичные лекарственные препараты.
Спровоцировать патологию могут врожденные пороки сердца у плода, плохая экология, а также имеющиеся хронические заболевания у матери. В некоторых случаях открытое овальное окно наблюдается у малышей, которые появились на свет значительно раньше срока. Далеко не всегда можно определить точные причины развития подобной патологии у ребенка.
Симптоматические проявления
В действительности открытое овальное окно является одним из наименее опасных пороков сердца. Нередко человек может прожить всю жизнь, даже не догадываясь о том, что между правым и левым предсердием имеется небольшое отверстие, которое периодически открывается из-за заросшего клапана. Степень опасности такого образования зависит от его размеров. В случае если образование достигает 2-3 мм, обычно поводов для беспокойства нет, ведь на работе сердца подобное отверстие не будет сказываться никаким образом. К признакам наличия крупного отверстия (более 3 мм) относится:
- цианоз кожных покровов;
- частые простудные заболевания;
- замедление физического и психического развития;
- частые случаи потери сознания;
- быстрая утомляемость;
- нехватка воздуха.
Учитывая, что размер отверстия может достигать 19 мм, необходимо помнить — чем больше размеры, тем опаснее отверстие. При появлении какого-либо из вышеперечисленных симптомов, требуется обратиться к опытному кардиологу.
Диагностика и лечение
Для большинства родителей, которые узнают, что у их ребенка имеется подобная патология, это становится настоящим шоком. В действительности же данная патология не является приговором. Открытое овальное окно не несет серьезной угрозы жизни, но при этом обязательно проводить его направленное лечение, ведь последствия могут быть крайне неблагоприятными. При появлении признаков открытого отверстия ребенку требуется консультация у кардиолога и проведение обследования.
В первую очередь врачом осуществляется аускультация тонов сердца, сбор анамнеза и жалоб больного. Это позволяет выявить дополнительные осложнения. Также требуется измерение артериального давление, проведение общего и биохимического анализов крови.
Для того чтобы определить размеры отверстия, необходимо проведение рентгена грудной клетки, УЗИ сердца, эхокардиографии.
Метод терапии зависит от имеющихся особенностей течения патологии у конкретного больного. В случае если заболевание выявляется у младенцев в возрасте до 2 лет, врачами может быть прописана консервативная терапия, предполагающая прием специальных витаминов для сердца и антикоагулянтов для снижения риска образования тромбов. Здесь имеется вероятность, что отверстие закроется к двум годам ребенка самостоятельно.
Если открытое овальное окно имеет слишком большие размеры, а ребенку уже более 2 лет, требуется проведение хирургического вмешательства. Оперативное лечение, как правило, проводится посредством эндоваскулярной методики, то есть через катетер вводится специальный пластырь, которым закрывают окно.
В дальнейшем данный элемент создает идеальный каркас для роста нормальный тканей. Таким образом, открытое овальное окно достаточно быстро зарастает. После проведения подобного вмешательства больному необходимо определенное время принимать антибиотики, которые будут препятствовать развитию инфекционного эндокардита. Кроме того, могут быть назначены антикоагулянты для предотвращения образования тромбов. При правильном лечении человек может вернуться к полноценной жизни и не испытывать в дальнейшем никаких проблем с сердцем.
Источник
