Рото лице пальцевой синдром по мкб
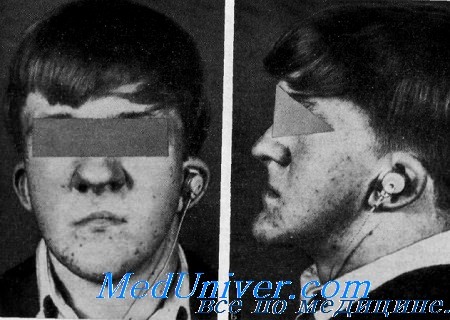
Синдром Мора. Рото-лице-пальцевой или OFD II синдромСиндром, характеризующийся расщеплением губы, дольчатым узловатым языком, широким корнем носа, гипоплазией тела нижней челюсти полидактилией и синдактилией, а также проводящей глухотой, был описан Mohr и Claussen у 4 из 7 сибсов, а также Rimoin и Edgerton у 3 из 4 сибсов. Rimoin и Edgcrton разделили ротолице-пальцевой синдром на две самостоятельные, генетически различные нозологические формы. Одна из них наследуется Х-сцепленным: доминантным путем (OFD I), а другая — аутосомно-рецессивным путем (OFDII). Gorlin, Pindborg и Cohen представили обзор всех опубликованных случаев синдрома. Клинические данные. Данные осмотра. При характеристике лица отмечают значительную гипоплазию скуловых дуг, верхней челюсти и тела нижней челюсти. Переносье широкое и уплощенное. Часто наблюдается срединное расщепление верхней губы, иногда наблюдается расщепление неба и языка. Описаны также жировые гамартомы и общая неподвижность языка. Постоянным симптомом является двусторонняя ульнарная шестипалость на руках и двусторонняя полисиндактилия I пальцев. В немногих случаях отмечается пять пальцев с отклонением V пальца в сторону локтевой кости, синдактилией III и IV пальцев с дополнительными косточками в соединительной ткани пли с шестипалостью только на руках (Gorlin et al.). Орган слуха. Один из 3 сибсов, описанных Rimoin и Edgerton, был мертворожденным; у 2 остальных была выявлена умеренная двусторонняя проводящая глухота. Другие аудиометрические тесты не описаны. У одного из сибсов при помощи тимпанотомии были выявлены врожденное уродство наковальни и недостаточность сустава между наковальней и стременем. Длинный отросток наковальни имел вид «тупой колбасы», а лентовидный отросток вообще отсутствовал. У его сестры также наблюдалась умеренная проводящая глухота. Тимпанотомия не производилась. Goldstein и Medina сообщили, что у обоих сибсов была проводящая глухота с 40% потерей слуха.
Лабораторные данные. Рентгенограммы показали гипоплазию скуловых дуг и тела нижней челюсти. Остальные костные изменения, выявленные главным образом в конечностях (руках и ногах), так же как полидактилия и синдактилия, обсуждены выше. Наследственность. В семье, описанной Mohr и Claussen, были больны 4 брата. Rimoin и Edgerton обнаружили среди 4 сибсов 3 больных. Goldstein и Medina выявили синдром у 2 из 3 сибсов. Некоторые другие примеры выявления синдрома у сибсов опубликовали Gorlin с сотр.. Так как родители во всех случаях были здоровы, аутосомно-рецессивпое наследование очевидно. Диагноз. OFD I синдром характеризуется гипоплазией крыльев носа, преходящей сыпью па лице, тонкими извитыми волосами, нормальным слухом и Х-сцепленным доминантным наследованием с летальностью для мальчиков (Gorlin et al.). Лечение. Расщепление губы, неба и языка может быть восстановлено хирургическим путем. Лишний палец может быть удален. Глухоту также можно лечить хирургическими методами, вставлением протеза вместо аномальных слуховых косточек. Можно также использовать слуховые аппараты. Прогноз. Глухота является врожденной и не прогрессирует. Хотя у большинства больных продолжительность жизни нормальная, некоторые дети умирают от респираторных инфекций (Gorlin et al.). Выводы. Синдром OFD II характеризуется: 1) аутосомно-рецессивным наследованием; 2) аномалиями лица с гипоплазией тела нижней челюсти, уплощением переносья и широко расставленными медиальными углами глаз; 3) аномалиями пальцев, включая полидактилию, синдактилию и брахидактилию; 4) дольчатый язык; 5) проводящую глухоту вследствие уродства слуховых косточек. — Также рекомендуем «Дисплазия эпифиза головки бедра, близорукость и глухота» Оглавление темы «Наследственная глухота»:
|
Источник
Врождённые пороки челюстно-лицевой области (включая расщелины лица и синдромы первой-второй жаберных дуг)
Врожденные пороки развития головы, лица и шеи целесообразно разделить на следующие группы:
• изолированные врожденные пороки (например, врожденная расщелина губы и/или неба);
• челюстно-лицевые дизостозы (например, синдром Гольденхара, синдром гемифациальной микросомии), когда имеются аномалии развития мягких тканей, костей лицевого скелета, челюстей, однотипно выраженные, что и определяет их как синдром;
• черепно-челюстно-лицевые дизостозы (например, синдром Крузона, синдром Робена), когда имеются врожденные аномалии развития костей черепа, лицевых костей, мягких тканей, также с повторяющимися признаками в однотипной комбинации.
СИНДРОМЫ КРАНИОФАЦИАЛЬНОЙ МИКРОСОМИИ
К синдромам первой и второй жаберных дуг (они же – синдромы краниофациальной микросомии) относятся:
• синдром гемифациальной микросомии,
• синдром Гольдерхара,
• синдром Тричера-Коллинза-Франческетти.
В настоящее время используется классификация OMENS-plus.
К основным симптомам синдрома краниофациальной микросомии относятся:
• изменение размера и положения орбиты (О),
• недоразвитие и деформация нижней челюсти (М),
• недоразвитее, деформация, изменение положения ушной раковины, частичная или полная атрезия наружного слухового прохода (E),
• парез одной или нескольких ветвей лицевого нерва (N),
• недоразвитие мягких тканей лица (S).
Вспомогательные симптомы:
• наличие поперечных, косых расщелин лица, расщелин нёба, губы, альвеолярного отростка,
• наличие эпибульбарных липодермоидов,
• деформация шейных позвонков,
• гемипарез мягкого нёба.
Помимо деформации самой ушной раковины, в зависимости от степени выраженности симптома, могут иметься следующие нарушения:
• предушные придатки,
• предушные свищи, которые при микротии могут как оканчиваться слепо на любом из участков рудимента или открываться в глотку,
• снижение линии роста волос,
• нарушение и определённые особенности кровоснабжения и иннервации височной области,
• недоразвитие височно-теменного листка фасции,
• недоразвитие височной мышцы,
• недоразвитие среднего и внутреннего уха,
• сглаженность или отсутствие заушной борозды,
• вдавленность чешуи височной кости,
• уменьшение пневматизации сосцевидного отростка височной кости.
Лечение синдромов краниофациальной микросомии проводится последовательно и поэтапно. Сроки реабилитации зависят от степени выраженности каждого из симптомов.
При наличии предушный придатков и поперечных расщелин лица, они устраняются в период новорожденности.
При наличии выраженных дефектом и деформаций челюстных костей проводится замещение дефекта эндопротезом или компрессионно-дистракционный остеогенез в возрасте, начиная с 5 лет (по показаниям). При незначительных деформациях коррекция прикуса и несимметричных деформаций откладывается до постпубертатного периода (после 15 лет).
При тотальной аплазии ветви нижней челюсти, с целью нормализации прикуса, профилактики усугубления деформации, создания дистальной опоры нижней челюсти, нормализации костно-мышечного равновесия, используется костная пластик адефекта, или эндопротезирование. Эндопротезирование проводится в любом возрасте, костная пластика — с 12-14 лет.
Реконструкция ушной раковины при её аплазии или значительной деформации осуществляется в среднем в 8-10 лет (в зависимости от физического развития ребёнка). В случае наличия выраженной костной деформации и значительного недоразвития мягких тканей отопластика проводится после устранения данных симптомов. При субтотальных дефектах и незначительных деформациях, а также деформациях по типу «свёртуного уха» — после 6 лет.
Подробнее: https://childrensurgery.ru/rekonstrukciya-ushnoy-rakoviny
При выраженном дефиците мягких тканей проводится пластика лоскутами на сосудистых анастомозах, а также ротационными лоскутами. При незначительной асимметрии в постпубертатном периоде (после 15 лет) проводится липофилинг.
Ортогнатические операции (по исправлению прикуса и окклюзии) и контурная пластика проводится после завершения других этапов лечения.
ПРОЧИЕ СИНДРОМЫ
Синдром Ван-дер-Вуда — врожденные симметричные свищи слизистых желез на нижней губе в сочетании с расщелиной верхней губы (чаще с двусторонней полной расщелиной губы, альвеолярного отростка и неба). Наследуется по аутосомно — доминантному типу с высоким уровнем риска последующего рождения ребенка с подобной патологией и, как правило, более выраженными признаками ее проявления.
Синдром Робена характеризуется наличием триады признаков: расщелины неба, недоразвития продольных размеров нижней челюсти, птоза языка и глотательных мышц за счет врожденного несовершенства функций черепных нервов. Большинство детей ранее были нежизнеспособны из-за нарушения дыхания и развития бронхо — легочных осложнений с момента рождения. В настоящее время посредством технологии дистракционного остеогенеза эти осложнения могут быть своевременно устранены или минимизированы за счет увеличения продольных размеров нижней челюсти, что изменяет положение корня языка, увеличивает площадь дна полости рта и снимает основные условия порочного влияния на функцию дыхания.
Синдром Крузона — изменение формы мозгового черепа («башенный» череп), высокое переносье с выдающимся вперед носом, выраженное недоразвитие всех отделов верхней челюсти, ложный экзофтальм.
Рото-лице-пальцевой синдром — множественные добавочные уздечки слизистой оболочки рта, порок развития передних двух третей языка, аплазия или синдактилия пальцев рук и ног; сочетается с врожденной расщелиной губы или неба. Тип наследования аутосомно-рецессивный.
Краниосиностоз (краниостеноз, от греч. cranio — череп и synostosis — сращение костей) — раннее закрытие черепных швов, что способствует ограниченному объему черепа, его деформации и внутричерепной гипертензии. Заболевание встречается у одного новорожденного на 2000, чаще наблюдается у мальчиков. (Л.О. Бадалян, 1984).
Дизостоз — (dysostosis; греч. dys- + osteon кость + osis) :чаще всего — аномалии развития костей черепа в сочетании с другими симптомами, однако встречаются множественные и генерализованные поражения костей скелета.
Основные разновидности : черепно-ключичный, черепно-лицевой, челюстно-лицевой и челюстно-черeпной.
Черепно-ключичный дизостоз
Характеризуется гипоплазией покровных костей черепа в сочетании с полным или частичным недоразвитием одной или обеих ключиц.
Симптомы:
незаращение или позднее заращение черепных швов и родничков, брахицефалия (см.) с преобладанием расширения свода черепа в латеральных направлениях, выдающийся лоб,
гипоплазия лицевых костей, верхняя микрогнатия (недоразвитие верхней челюсти), уплощение средней трети лица,
позднее прорезывание зубов,
отсутствие ключиц или частичное недоразвитие
деформациями позвоночника, костей верхних и нижних конечностей, стоп, тазовых костей.
Тип наследования: рецессивный и доминантный.
Черепно-лицевой дизостоз
Черепно-лицевой Дизостоз (синдром Крузона, синдром Апера) характеризуется недоразвитием костей черепа, мозга и верхней челюсти в сочетании с преждевременным закрытием черепных швов (в основном венечного, отделяющего лобную кость от теменных и височных).
Симптомы:
изменение формы мозгового отдела черепа («башенный» чепеп),
ложный экзофтальм, косоглазием, нистагм, расстройство зрения,
недоразвитие верхней челюсти (верхняя микрогнатия), уплощение средней зоны лица,
выдающийся нос.
Тип наследования: аутосомно-доминантный
Синдром Апера, симптомы:
карликовый рост,
башенная форма черепа,
расширенная переносица,
расщелина твердого нёба,
синдактилии на руках и ногах.
Челюстно-лицевой дизостоз
Челюстно-лицевой Дизостоз — синдром Берри—Франческетти, синдром Франческетти—Цвалена.
Симптомы:
нижняя микрогнатия, «птичий» профиль лица,
гипоплазия скуловых костей,
макростомия,
антимонголойдный разрез глаз,
слепые фистулы от углов рта к ушам,
языковидное оволосение щек,
нарушения развития зубов,
деформация ушных раковин, иногда среднего и внутреннего уха.
в противоположность синдромам Крузона и Апера — сильное развитие лобных пазух,
деформация грудной клетки и позвоночника.
Тип наследования: аутосомно-доминантный.
Челюстно-черепной Дизостоз
Челюстно-черепной Дизостоз: синдром Петерс — Хевельса.
Симптомы:
верхняя микрогнатия, укорочение прееднего отдела основания черепа,
прогения, открытый прикус.
Другие формы: синдромы Гегенхара, Робена, Франсуа
Тип наследования: аутосомно-доминантный.
Эктодермальная дисплазия
Эктодермальные дисплазии — врождённые дефекты структур эктодермального генеза (в т.ч. кожи и её придатков) — наблюдают в виде нескольких самостоятельных форм и при ряде заболеваний, различающихся по клинической картине.
Основные формы
• Крпста-Сименса-Турена синдром (*305100, Xql3.1, дефект гена EDA, К рецессивное): врождённое сочетание отсутствия потовых желез, частичного или полного отсутствия зубов, гипотрихоза, деформации костей носа, хейлита и синеватой пигментации кожи. У женщин-носительниц при йодной пробе характерно распределение потовых желез в форме спиралей или V-образно, часто более выраженное на одной стороне тела. Синонимы: эктодермальная дисплазия гипо-гидротическая, Крйста-Сйменса синдром, дисплазия эктодермальная ангидротическая, Сйменса синдром, кератоз идиопатический многоформный.
• Дисплазия эктодермальная гидротическая (*129500, 13qll-q12.1, дефект гена HED, R): аномалия развития эктодермы, проявляющаяся дисплазией эпидермиса и придатков кожи -дистрофия зубов, рахит, хейлит, конъюнктивит, врождённая дистрофия ногтей и волос (утолщение ногтей, урежение или отсутствие волос на голове), часто сопровождается ке-ратодермией ладоней и стоп, гиперпигментацией кожи, косоглазием и умственной отсталостью; потоотделение не нарушено. Синонимы: синдром Клустона, Франческётти эктодермальная дисплазия. Клустона гидротическая эктодермальная дисплазия. Примечание. Возможна ассоциация синдрома Клустона с глухотой вследствие протяжённой делеции, захватывающей области гена HEDи гена коннексина (121011, 13ql2). Редкие формы. Различают около 20 форм эктодермальных дисп-лазий (с нарушенным или нормальным потоотделением), например:
• Синдром Кристиансона-Фурй (601375, R) отличается от синдрома Клустона (129500) отсутствием поражения кожи
• Синдром Базана(* 129200,R) — эктодермальная дисплазия без дерматогли-фических узоров ладоней, с изменениями ногтей и четырёхпальце-вой ладонной складкой
• Дисплазия эктодермальная гипогидроти-ческая с гипотиреозом и агенезией мозолистого тела
Источник
Утратил силу — Архив

РЦРЗ (Республиканский центр развития здравоохранения МЗ РК)
Версия: Архив — Клинические протоколы МЗ РК — 2010 (Приказ №239)
Категории МКБ:
Синдромы врожденных аномалий, вовлекающих преимущественно конечности (Q87.2)
Общая информация
Краткое описание
Термин «синдром» используется для обозначения устойчивых сочетаний патологических симптомов, как уточненной этиологии, так и этиологически неясных. В клинической генетике и тератологии термин «синдром» имеет несколько значений. Он часто применяется как синоним «болезни», когда речь идет о единой нозологической форме с определенной этиологией. При этом синдромом чаще называют врожденные нарушения.
Протокол «Синдромы врожденных аномалий, вовлекающих преимущественно конечности»
Код по МКБ:
Q 87.2
Синдром:
— Холта-Орама
— Клиппеля-Треноне-Вебераа
— Отсуствия (недорозвития) ногтей, надколенника
— Рубинштейна-Тейби
— Сиреномиелии (сращение нижних конечностей)
— Тромбоцитопения с отсутствием лучевой кости (TAR-синдром)
— VATER
Q87.4 синдром Марфана
Мобильное приложение «MedElement»
— Профессиональные медицинские справочники. Стандарты лечения
— Коммуникация с пациентами: вопросы, отзывы, запись на прием
Скачать приложение для ANDROID
Мобильное приложение «MedElement»
— Профессиональные медицинские справочники
— Коммуникация с пациентами: вопросы, отзывы, запись на прием
Скачать приложение для ANDROID
Классификация
1. Умственная отсталость.
2. Легкая умственная отсталость.
3. Умеренная умственная отсталость.
4. Тяжелая умственная отсталость.
5. Глубокая умственная отсталость.
Диагностика
Диагностические критерии
Жалобы и анамнез: задержка в психоречевом развитии, снижение мышления, памяти, внимания, расторможенность, врожденные пороки развития конечностей.
Физикальное обследование
Синдром Холта-Орама (фенотипические проявления) — пороки развития верхних конечностей варьируют от изменений I пальца кисти (гипоплазия, трехфаланговый I палец) и гипоплазия лучевой кости (50%). Левая рука поражается чаще. У 50% больных I палец не противопоставлен остальным пальцам кисти. Из скелетных изменений наблюдаются также гипоплазия лопаток и ключиц, сколиоз, воронкообразная деформация грудины, клинодактилия, синдактилия, гипоплазия или аплазия других пальцев кисти и костей запястья (40%). В 85% случаев синдрома обнаруживаются врожденные пороки сердца: дефекты межпредсердной перегородки (наиболее часто), дефект межжелудочковой перегородки (50%), открытый артериальный проток, коарктация аорты, стеноз легочной артерии, пролапс митрального клапана. В редких случаях описывают гипертелоризм, отсутствие большой грудной мышцы, расщелину неба.
Синдром Клиппеля-Треноне-Вебера (синонимы: гемангиэктазия гипертрофическая; невус остеогипертрофический варикозный) — фенотипические проявления: типичным признаком синдрома является гипертрофия одной или нескольких конечностей, что связано с врожденным пороком развития артерио-венозной системы и лимфатических сосудов. Отмечается гиперплазия мягких тканей и кости пораженной конечности, трофические язвы и отеки. Гемангиомы бывают единичные или множественные, капиллярные, кавернозные, кистозные, различающиеся по размерам и локализации (любая часть тела, но чаще всего на голени, ягодицах, животе, нижней части туловища), преобладает одностороннее поражение. Описаны гиперпигментация кожи, синдактилия, полидактилия. Челюстно-лицевые аномалии включают асимметричную гипертрофию лица, микроцефалию, макроцефалию. Наблюдаются глаукома, катаракта, колобома.
Синдром Рубинштейна-Тейби (фенотипические проявления), синонимы: синдром широкого I пальца кисти и стопы с лицевыми аномалиями. Клиническая картина характеризуются умственной отсталостью, задержкой роста и специфическими особенностями лица и тела, из которых основные — короткий и широкий I палец кисти и стопы, своеобразное лицо с длинным загнутым носом, антимонголоидным разрезом глаз, гипертелоризмом, недоразвитием верхней челюсти, брахимикроцефальной структурой черепа. Отмечается низкий рост волос на лбу, иногда линия роста волос спускается в центре углом. У больных, как правило, высокое небо, встречается его расщелина. Часто имеются синдактилия и полидактилия стоп, реже кистей, косолапость, врожденный вывих бедра. Задержка в росте в основном постнатальная.
Тромбоцитопения с отсутствием лучевой кости (TAR-синдром). Тромбоцитопения отмечается в 100% случаев и появляется в первые 4 мес. жизни, но с возрастом число тромбоцитов повышается до нормального уровня. Тромбоцитопенические кризы могут провоцироваться стрессом, инфекциями и хирургическими вмешательствами. Нарушена агрегация тромбоцитов и уменьшено время их жизни. Мегакарициты отсутствуют в 66% случаев, в 12% случаев их количество снижено. В 60-70% случаев заболевания отмечается лейкемоидная реакция на 1-м году жизни, особенно в период кровотечений; в это время нарастает тромбоцитопения и появляется гепатоспленомегалия. Основной скелетной аномалией является двустороннее отсутствие или гипоплазия лучевой кисти (100%), часто в сочетании с аномалиями кисти (ограничения разгибания, радиальная девиация, гипоплазия карпальных костей и фаланг при обязательной сохранности I пальца), укорочением и деформацией локтевой кости, отсутствием ее (в 20% случаев — двусторонним, 8% — односторонним), аномалией плеча (50%).
Синдром Марфана — для больных типичны высокий рост и длинные тонкие конечности, особенно дистальные отделы. Часто отмечаются сколиоз (60%), кифоз, воронкообразная или килевидная грудная клетка, долихоцефалия, узкое лицо, высокое дугообразное небо, плоскостопие. Поражения глаз включают двусторонний подвывих хрусталика (75%), часто сочетающийся с иридодонезом (дрожание радужки). Отмечаются высокая степень миопии, отслойка сетчатки, мегалокорнеа и голубые склеры.
Ассоциация VATER — основные проявления включают аномалии позвоночника (полупозвонки, кифосколиоз, менингоцеле) (82%), дефекты перегородки и другие пороки сердца (50%), атрезию ануса (70%), трахеопищеводный свищ с атрезией пищевода (78%), дисплазию лучевой кости, преаксиальную полидактилию и синдактилию (65%), аномалию почек.
Лабораторные исследования: общий анализ крови и мочи.
Инструментальные исследования:
1. Электроэнцефалография (ЭЭГ): на ЭЭГ задержка формирования возрастной корковой ритмики, диффузные изменения электрогенеза.
2. Электромиография (ЭМГ).
3. Компьютерная томография головного мозга (КТ).
Показания для консультации специалистов:
— логопед;
— психолог;
— ЛОР-сурдолог;
— окулист;
— кардиолог;
— генетик;
— педиатр;
— ортопед;
— протезист;
— врач ЛФК;
— физиотерапевт.
Минимум обследования при направлении в стационар:
1. Общий анализ крови.
2. Общий анализ мочи.
3. АЛТ.
4. АСТ.
5. Кал на яйца глист.
Основные диагностические мероприятия:
1. Общий анализ крови.
2. Общий анализ мочи.
3. ЭЭГ.
4. Исследование слуха.
5. КТ головного мозга.
6. Логопед.
7. Психолог.
8. Окулист.
9. Кариотип.
10. Генетик.
11. ЭКГ.
12. Кардиолог.
13. УЗИ органов брюшной полости.
Дополнительные диагностические мероприятия:
1. ИФА на токсоплазмоз.
2. ИФА на цитомегаловирус.
3. Анализ мочи на обменные нарушения.
Дифференциальный диагноз
Признак Синдром | Скелетные аномалии | Глазная патология | Характерный признак |
Холта-Орама | Пороки развития верхних конечностей варьируют от изменений I пальца кисти (гипоплазия, трехфаланговый I палец) и гипоплазия лучевой кости (50%) дофокомелии. Левая рука поражается чаще. У 50% больных I палец не противопоставлен остальным пальцам кисти. Из скелетных изменений наблюдаются также гипоплазия лопаток и ключиц, сколиоз, воронкообразная деформация грудины, клинодактилия, синдактилия, гипоплазия или аплазия других пальцев кисти и костей запястья. | Гипертелоризм. | Врожденные пороки сердца: дефекты межпредсердной перегородки (наиболее часто), дефект межжелудочковой перегородки (50%), открытый артериальный проток, коарктация аорты, стеноз легочной артерии, пролапс митрального клапана. |
Клиппеля-Треноне-Вебера | Гипертрофия одной или нескольких конечностей, что связано с врожденным пороком развития артерио-венозной системы и лимфатических сосудов. | Глаукома, катаракта, колобома | Гемангиомы бывают единичные или множественные, капиллярные, кавернозные, кистозные. Различаются по размерам и локализации на любой части тела, но чаще всего на голени, ягодицах, животе, нижней части туловища. |
Рубинштейна-Тейби | Синдактилия и полидактилия стоп, реже кистей, косолапость, врожденный вывих бедра, задержка в росте в основном постнатальная. | Антимонголоидный разрез глаз, гипертелоризмом. | Своеобразное лицо с длинным загнутым носом, антимонголоидным разрезом глаз, гипертелоризмом, недоразвитием верхней челюсти, брахимикроцефальной структурой черепа. |
Марфана | Высокий рост и длинные тонкие конечности, особенно дистальные отделы, часто отмечаются сколиоз (60%), кифоз, воронкообразная или килевидная грудная клетка, плоскостопие. | Двусторонний подвывих хрусталика (75%), часто сочетающийся с иридодонезом (дрожание радужки). Отмечаются высокая степень миопии, отслойка сетчатки, мегалокорнеа и голубые склеры. | Арахнодактилия, высокий рост, гиперподвижность суставов, подвывих хрусталика, аневризма аорты. |
Лечение
Тактика лечения: симптоматическое лечение.
Цели лечения:
— активизация психического развития;
— пополнение пассивного и активного словарного запаса;
— коррекция поведения;
— повышение эмоционального тонуса, настроения ребенка;
— обучение навыкам самообслуживания;
— социальная адаптация.
Немедикаментозное лечение:
— индивидуальные занятия с логопедом;
— занятия с психологом;
— кондуктивная педагогика;
— ЛФК;
— массаж;
— физиолечение.
Медикаментозное лечение
1. Широко используют в последнее время препараты ноотропного ряда — нейропротекторы, с целью улучшения обменных процессов в головном мозгу. Большинство ноотропных препаратов в связи с их психостимулирующим действием назначают в первую половину дня. Продолжительность курсов лечения ноотропами составляет от одного до двух-трех месяцев:
— церебролизин, ампулы 1 мл в/м;
— пирацетам, ампулы 5 мл 20%;
— гинкго-билоба (танакан), таблетки 40 мг;
— пиритинол гидрохлорид (энцефабол), драже 100 мг, суспензия — 5 мл содержит 80,5 мг пиритинола (соотв. 100 мг пиритинола гидрохлорида). Энцефабол — минимум противопоказаний, разрешен к применению с первого года жизни. Дозирование суспензии (с содержанием в 1 мл 20 мг энцефабола) детям 3-5 лет — суточная доза 200-300 мг (12-15 мг массы тела) назначают в 2 приема — утром (после завтрака) и днем (после дневного сна и полдника). Продолжительность курса 6-12 недель, целесообразен длительный прием, при котором повышается работоспособность и способность к обучению, улучшаются высшие психические функции;
— актовегин, ампулы 2 мл 80 мг, драже-форте 200 мг активного вещества. Нейрометаболический препарат, содержащий исключительно физиологические компоненты. Детям назначается в драже-форте, прием до еды по ½ -1 драже 2-3 раза в день (в зависимости от возраста и выраженности симптомов заболевания) до 17 часов. Продолжительность терапии 1-2 месяца;
— инстенон, таблетки (1 таблетка содержит 50 мг этамивана, 20 мг гексобендина, 60 мг этофиллина). Многокомпонентный нейрометаболический препарат. Суточная доза составляет 1,5-2 таблетки, назначается в 2 приема (утром и днем) после еды. Для исключения побочных эффектов рекомендуется постепенное наращивание дозы в течение 5-8 дней. Продолжительность лечения 4-6 недель.
2. Ангиопротекторы с целью улучшения мозгового кровообращения: винпоцетин, циннаризин.
3. Витамины группы В: В1, В6, В12, нейромультивинт — специальный комплекс витаминов группы В с направленным нейротропным действием, неуробекс, фолиевая кислота, аевит.
4. Седативная терапия по показаниям: ноофен, ново-пассит.
5. Корректоры поведения: сонапакс, хлорпротиксен.
Профилактические мероприятия:
— профилактика травматизма;
— профилактика вирусных и бактериальных инфекций.
Дальнейшее ведение: регулярные занятия с логопедом, дефектологом, психологом, социальная адаптация ребенка, оформление в специализированный детский сад, прохождение медико-педагогической комиссии для решения вопроса об обучении ребенка.
Основные медикаменты:
1. Актовегин, ампулы 2 мл, 80 мг
2. Винпоцетин, таблетки 5 мг
3. Пирацетам, ампулы 5 мл, 20%
4. Пирацетам, таблетки 0,2 и 0,4
5. Пиридоксин гидрохлорид, ампулы, 1 мл 5%
6. Тиамин хлорид, ампулы 5%, 1 мл
7. Фолиевая кислота, таблетки 0,001
8. Церебролизин, ампулы 1 мл
9. Цианокобаламин, ампулы 1 мл 200 мкг и 500 мкг
Дополнительные медикаменты:
1. Аевит, капсулы
2. Глицин, таблетки 0,1
3. Гопантеновая кислота (пантокальцин), таблетки 0,25
4. Инстенон, таблетки
5. Нейромультивит, таблетки
6. Неуробекс, таблетки
7. Ново-пассит, таблетки, раствор
8. Ноофен, таблетки 0,25
9. Пиритинол, драже 0,1, суспензия
10. Сонапакс, таблетки 10 мг
11. Хлорпритиксен 15 мг
12. Циннаризин, таблетки 25 мг
Индикаторы эффективности лечения:
— улучшение внимания, памяти, работоспособности;
— пополнение пассивного и активного запаса слов;
— повышение эмоционального и психического тонуса.
Госпитализация
Показания к госпитализации (плановая): задержка психоречевого и моторного развития, различные врожденные пороки развития конечностей.
Информация
Источники и литература
- Протоколы диагностики и лечения заболеваний МЗ РК (Приказ №239 от 07.04.2010)
- Перинатальная патология» под редакцией М.Я. Студеникина. Москва 1984
Ю.А. Якунин. Болезни нервной системы у новорожденных и детей раннего возраста. Москва 1979
Справочник детского психиатра и невропатолога под редакцией Л.А. Булаховой. Киев 1997
Л.О. Бадалян. Детская неврология. Москва 1998
Г.С. Маринчева, В.И. Гаврилов. Умственная отсталость при наследственных болезнях. Москва 1988
С.К. Козлова, Е. Семанова. Наследственные синдромы и медико-генетическое консультирование. Ленинград 1987
- Перинатальная патология» под редакцией М.Я. Студеникина. Москва 1984
Информация
Список разработчиков:
№ | Разработчик | Место работы | Должность |
1. | Кадыржанова Галия Баекеновна | РДКБ «Аксай», психоневрологическое отделение №3 | Заведующая отделением |
2. | Серова Татьяна Константиновна | РДКБ «Аксай», психоневрологическое отделение №1 | Заведующая отделением |
3. | Мухамбетова Гульнара Амерзаевна | Кафедра нервных болезней, КазНМУ | Ассистент, кандидат медицинских наук |
4. | Балбаева Айым Сергазиевна | РДКБ «Аксай», психоневрологическое отделение №3 | Врач-невропатолог |
Прикреплённые файлы
Внимание!
Если вы не являетесь медицинским специалистом:
- Занимаясь самолечением, вы можете нанести непоправимый вред своему здоровью.
- Информация, размещенная на сайте MedElement и в мобильных приложениях «MedElement (МедЭлемент)», «Lekar Pro»,
«Dariger Pro», «Заболевания: справочник терапевта», не может и не должна заменять очную консультацию врача.
Обязательно
обращайтесь в медицинские учреждения при наличии каких-либо заболеваний или беспокоящих вас симптомов.
- Выбор лекарственных средств и их дозировки, должен быть оговорен со специалистом. Только врач может
назначить
нужное лекарство и его дозировку с учетом заболевания и состояния организма больного.
- Сайт MedElement и мобильные приложения «MedElement (МедЭлемент)», «Lekar Pro»,
«Dariger Pro», «Заболевания: справочник терапевта» являются исключительно информационно-справочными ресурсами.
Информация, размещенная на данном
сайте, не должна использоваться для самовольного изменения предписаний врача.
- Редакция MedElement не несет ответственности за какой-либо ущерб здоровью или материальный ущерб, возникший
в
результате использования данного сайта.
Источник
