Респираторно аффективный синдром код по мкб 10

Медицинский эксперт статьи

х
Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Среди проявлений синкопических состояний в детской неврологии отмечаются припадки кратковременной рефлекторной задержки дыхания – аффективно-респираторные приступы.
Согласно МКБ-10, они имеют код R06 с отнесением к симптомам без указания какого-либо точного диагноза.
Такие остановки дыхания в момент вдоха или выдоха нередко называют синдромом эпизодического апноэ (отсутствия дыхания) у детей, аноксическими припадками, экспираторным апноэ, а также этиологически не связанными с эпилепсией вагусными атаками, обусловленными аффективной реакцией.
В общем, данный симптом весьма распространенный, но, как утверждают медики, очень непростой.
 [1], [2], [3]
[1], [2], [3]
Эпидемиология
Приводимая в различных источниках статистика аффективно-респираторных приступов показывает разную частоту случаев данного состояния, очевидно, из-за отсутствия точных клинических данных.
Согласно одним данным, частота таких приступов у здоровых детей в возрасте от шести месяцев до полутора-двух лет составляет 0,1-4,7%; по другим данным – 11-17% и даже – более 25%, хотя повторяющиеся приступы зафиксированы только у пятой части этого количества, с судорогами – до 15%, а с обмороками – менее 2%.
Примерно в 20-30% случаев аффективно-респираторными приступами в раннем детстве страдал один из родителей ребенка.
 [4], [5], [6], [7]
[4], [5], [6], [7]
Причины аффективно-респираторных приступов
В настоящее время ключевые причины аффективно-респираторных приступов у детей от шести месяцев до четырех-пяти лет усматривают в том, что многим структурам центральной нервной системы (ЦНС) в раннем детстве свойственна функциональная незрелость с отсутствием четкой координации в их работе и не до конца адаптированная вегетативная нервная система (ВНС).
В первую очередь, это связано с продолжающейся после рождения миелинизацией нервных волокон. Так, у детей спинной мозг и его корешки полностью покрываются миелиновой оболочкой только к трем годам, вагус (блуждающий нерв) миелинизируется до четырех лет, а волокна проводящих путей ЦНС (в том числе аксоны пирамидного тракта продолговатого мозга) – до пятилетнего возраста. А вот тонус блуждающего нерва стабилизируется намного позже, и, вероятно, поэтому аффективно-респираторные приступы у новорожденного происходят достаточно редко, и в таких случаях они могут быть признаком врожденной аномалии Арнольда-Киари или генетически обусловленных и передающихся по наследству синдромов Ретта (Rett syndrome) и Райли-Дея (Riley-Day syndrome).
Продолговатый мозг и его дыхательный центр, поддерживающий рефлекторный автоматизм движения дыхательных мышц, у детей развит хорошо, и выполняет свои функции с момента появления ребенка на свет, однако расположенный здесь же сосудодвигательный центр не всегда обеспечивает адекватность вазомоторных реакций.
В раннем детстве продолжают совершенствоваться симпатический и парасимпатический отделы ВНС, обеспечивающей дыхательный и все остальные безусловные рефлексы. В то же время количество передающих нервные импульсы синапсов стремительно возрастает, а возбуждение нейронов пока что адекватно не уравновешивается их торможением, поскольку в подкорке детского головного мозга недостаточен синтез гамма-аминомасляной кислоты (ГАМК) – ингибирующего нейромедиатора ЦНС. Вследствие этих особенностей кора больших полушарий может подвергаться как прямому, так и отраженному диффузному перевозбуждению, чем специалисты объясняют не только повышенную нервную возбудимость многих детей младшего возраста, но и их эмоциональную лабильность.
Необходимо заметить, что, в отличие от зарубежных, многие отечественные педиатры приравнивают аффективно-респираторные приступы у детей к истерическим припадкам или саморазрешающимся истерическим пароксизмам, то есть, по сути, к проявлениям истерического невроза.
 [8], [9], [10], [11], [12]
[8], [9], [10], [11], [12]
Факторы риска
Главные факторы риска или триггеры аффективно-респираторных приступов у детей: внезапный страх, неожиданно возникающая сильная боль, например, при падении, а также бурное выражение негативных эмоций, нервное перенапряжение или стрессовое потрясение.
Психологами признано немаловажное значение реакции родителей на проявления сильных эмоций, раздражительности или недовольства детей. Следует иметь в виду, что склонность к подобным приступам, как и ко многим другим синкопальным состояниям, может передаваться генетически – вместе с типом вегетативной нервной системы (гиперсимпатикотоническим или ваготоническим).
У неврологов предрасполагающими факторами считаются все-таки особенности ЦНС и ВНС в период раннего детства, способствующие высокой нервной возбудимости и гипертонусу симпатической части вегетативной нервной системы, которая особенно активно проявляется в стрессовых ситуациях. Играет роль и чрезмерная реактивность отдельных структур лимбической системы, в частности, контролирующего работу ВНС гипоталамуса и регулирующего эмоции гиппокампа головного мозга.
Кроме того, к возможным факторам, которые при плаче у ребенка могут провоцировать задержки дыхания, относят железодефицитную анемию у детей.
 [13], [14], [15], [16], [17]
[13], [14], [15], [16], [17]
Патогенез
Нейрофизиологии продолжают выяснять патогенез аффективно-респираторных приступов, но подчеркивают его безусловную связь с возрастными особенностями ЦНС и, в большей мере, функционированием ВНС.
При аффективно-респираторном приступе, возникающем у кричащего и плачущего ребенка на фоне испуга, боли или неконтролируемого взрыва негативных эмоций, происходит рефлекторное угнетение дыхательного центра продолговатого мозга из-за гипероксигенации или гипероксии – значительного возрастания уровня кислорода в крови и повышения его парциального давления (что является результатом частого глубокого дыхания при плаче или крике) и уменьшения объема углекислого газа в крови (гипокапнии).
Схематично механизм развития аффективно-респираторных приступов выглядит так. Кратковременное, но резкое изменение соотношения кислорода и углекислого газа в крови фиксируется хеморецепторами и осмотическими рецепторами каротидного синуса – локализованной на внутренней сонной артерии особой рефлексогенной зоны. Химический и барометрический сигналы преобразуются в нервные импульсы, воспринимаемые блуждающим нервом, который участвует в дыхании, иннервируя глотку и гортань, и управляет частотой пульса.
Далее импульсы направляются к нейронам мышечных волокон глотки и гортани, и те сразу же рефлекторно реагируют спазмом, который препятствует вдоху, блокируя дыхательную мускулатуру, и провоцирует апноэ. При этом повышается давление внутри грудной клетки; развивается брадикардия – замедляется пульс; идущий от мозга через блуждающий нерв сильный отраженный сигнал вызывает асистолию: в течение 5-35 секунд сердце фактически перестает биться.
Также снижается минутный объем сердца (количество крови, выбрасываемое во время систолы) и, соответственно, артериальное давление и приток крови к головному мозгу. Также кровь застаивается в венах, а кровь в артериях теряет кислород (отмечается гипоксемия), отчего ребенок бледнеет и начинает терять сознание.
 [18]
[18]
Симптомы аффективно-респираторных приступов
Клинические симптомы аффективно-респираторных приступов зависят от их типа
Простой приступ временного прекращения дыхания проходит самопроизвольно – очень быстро, без патологических внешних проявлений и постиктального состояния.
Второй тип приступов – цианозный (или синий) – происходит при аффективном выражении отрицательных эмоций, сопровождаемом криком. Дыхание при этом глубокое, но прерывистое, и его кратковременная остановка случается в момент очередного вдоха, что приводит к синюшности кожи – цианозу. Далее следует резкое снижение АД, потеря мышечного тонуса, но синкопе и мышечные сокращения непроизвольного характера (судороги) бывают редко. Ребенок приходит в нормальное состояние в течение одной-двух минут без каких-либо негативных последствий для церебральных структур, о чем свидетельствуют показания электроэнцефалографии.
При третьем типе, известном как бледный аффективно-респираторный приступ (чаще всего возникающий при плаче от внезапной боли или сильного испуга), первые признаки проявляются задержкой дыхания на выдохе и снижением частоты сердечных сокращений. Ребенок бледнеет и может терять сознание, часто возникают судороги тонико-клонического типа. Обычная длительность бледного приступа не превышает одной минуты, ребенок после приступа вялый, и он может заснуть.
Четвертый тип выделяют как осложненный, поскольку в механизме его развития и симптоматике присутствуют признаки цианозного и бледного типов аффективно-респираторных приступов.
 [19]
[19]
Осложнения и последствия
Специалисты утверждают, что аффективно-респираторным приступам последствия и осложнения не свойственны: на структуры мозга, ни психика не затрагиваются.
Правда, как показывает многолетняя клиническая практика, у двух из десяти детей с гиперсимпатикотоническим или ваготоническим типом вегетативной нервной системы, страдающих припадками кратковременной рефлекторной задержки дыхания, подобные приступы (синкопические состояния) могут быть и во взрослой жизни.
Нежелательные последствия возможны, когда детей с данными пароксизмами, родители считают больными, всячески их опекая и балуя. Такая тактика открывает прямой путь к формированию неврастеника и развитию истерического невроза.
 [20], [21], [22], [23], [24], [25], [26], [27]
[20], [21], [22], [23], [24], [25], [26], [27]
Диагностика аффективно-респираторных приступов
Педиатры должна направить пациента к детскому неврологу, так как диагностика аффективно-респираторных приступов – их профиль.
Чтобы определить данное состояние одной консультации бывает недостаточно. Ведь необходимо отличить его от эпилепсии, острой дыхательной недостаточности (в частности, механической асфиксии), астматических приступов, истерического невроза, вазовагальных обмороков, ларингоспазма (и других форм спазмофилии), эпизодического апноэ кардиогенного характера (в большинстве случаев связанного с врожденной слабостью синусового узла) и дыхания Чейна-Стокса (характерного для повышенного внутричерепного давления, патологиях больших полушарий головного мозга и церебральных опухолях).
 [28], [29], [30]
[28], [29], [30]
Дифференциальная диагностика
Особенно часто ошибочно диагностируется эпилепсия, поэтому проводится дифференциальная диагностика, включающая:
- анализы крови на уровень гемоглобины, а также на газовые компоненты;
- нструментальную диагностику (электроэнцефалографию, электрокардиографию, аппаратную визуализацию структур головного мозга – УЗИ, МРТ).
Лечение аффективно-респираторных приступов
Необходимость назначать лечение аффективно-респираторных приступов отсутствует. Во-первых, пока никто не знает, как их лечить. Во-вторых, дети эти приступы к шести годам перерастают – по мере покрытия нервных волокон миелиновой оболочкой, созревания структур головного мозга и ЦНС, а также совершенствования функций ВНС. Но родители должны иметь исчерпывающую информацию относительно данного состояния.
Однако если такие приступы происходят часто (у некоторых детей – по несколько раз в день), то могут быть назначены определенные лекарства.
Например, препарат с кальция гопантена гопантеновой кислотой – Пантогам (Пантокальцин, Гопат, Когнум) относится к нейропротекторным ноотропам, способствующим устойчивости головного мозга к гипоксии, уменьшает возбудимость ЦНС (в том числе судороги) и в то же время стимулирует образование нейронов. Поэтому основные показания к его применению: эпилепсия, олигофрения, шизофрения, выраженные гиперкинезы, ЧМТ. Данное средство принимают внутрь, дозировка определяется врачом и зависит от частоты аффективно-респираторных приступов и их интенсивности.
Применяемое парентерально ноотропное и нейропротекторное средство Кортексин повышает устойчивость ЦНС и мозга к стрессовым ситуациям. Его используют в комплексной терапии эпилепсии, ДЦП, патологий церебрального кровообращения (в том числе при ЧМТ) и функций ВНС, а также нарушений интеллектуального и психомоторного развития детей.
При всех типах аффективно-респираторных приступов показано принимать витамины: С, В1, В6, В12, а также препараты кальция и железа.
Прогноз
Аффективно-респираторные приступы у детей к шести-семи годам проходят, так что прогноз данного состояний определяется как положительный. Главное – не принять такие приступы за эпилепсию и не «залечить» ребенка сильнодействующими препаратами.
 [31], [32], [33]
[31], [32], [33]
Источник
Связанные заболевания и их лечение
Описания заболеваний
Национальные рекомендации по лечению
Стандарты мед. помощи
Содержание
- Описание
- Дополнительные факты
- Симптомы
- Причины
- Патогенез
- Классификация
- Возможные осложнения
- Диагностика
- Лечение
- Прогноз
- Профилактика
- Основные медицинские услуги
- Клиники для лечения
Названия
Название: Аффективно-респираторный синдром у детей.
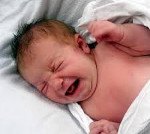
Аффективно-респираторный синдром у детей
Описание
Аффективно. Респираторный синдром (АРС) — эпизодические кратковременные остановки дыхания у детей, развивающиеся при интенсивном эмоциональном возбуждении. Приступы апноэ появляются на пике плача, сильной боли, испуга после удара, падения. Аффект внезапно прекращается, ребенок не может вдохнуть, замолкает, синеет или бледнеет, тонус мышц падает. Иногда возникают судороги, обмороки. Через несколько секунд дыхание восстанавливается. Диагностика основана на опросе, осмотре невролога, дополняется ЭЭГ, консультацией психиатра, кардиолога, пульмонолога. Лечение проводится с помощью медикаментов, психокоррекции методов воспитания.
Дополнительные факты
Название синдрома «аффективно-респираторный» произошло от двух слов: «аффект» – интенсивная неконтролируемая эмоция, «респираторный» – относящийся к процессу дыхания. АРС – нарушение ритмичности вдоха-выдоха на фоне сильного гнева, плача, страха, боли. Синонимичные названия – аффективно-респираторный приступ, закатывания в плаче, приступ апноэ, задержки дыхания. Распространенность синдрома составляет 5%. Эпидемиологический пик охватывает детей от шести месяцев до полутора лет. После пятилетнего возраста приступы развиваются крайне редко. Гендерные особенности не влияют на частоту патологии, однако у мальчиков проявления чаще исчезают к 3 годам, у девочек – к 4-5.

Аффективно-респираторный синдром у детей
Симптомы
Раздражительность. Судороги. Эмоциональная лабильность.
Причины
Детям свойственно испытывать гнев, ярость, обиду, страх, но эти эмоции не всегда приводят к респираторным нарушениям. Причинами апноэ при сильном аффективном возбуждении могут стать:
• Тип высшей нервной деятельности. Лабильность, неуравновешенность нервной системы проявляются повышенной чувствительностью, эмоциональной неустойчивостью. Дети легко поддаются аффекту, вегетативный компонент выраженный.
• Наследственная предрасположенность. Положительный семейный анамнез определяется у 25% детей, имеющих аффективно-респираторные приступы. Наследуемым является темперамент, особенности вегетативных реакций.
• Ошибки воспитания. Пароксизмы формируются, поддерживаются неправильным отношением родителей к ребенку, его поведению, эмоциям. Развитию синдрома способствует вседозволенность, воспитание по типу кумира семьи.
• Внутренние и внешние факторы. Приступы возникают при воздействии негативных факторов, могут провоцироваться физической болью, накопленной усталостью, нервным напряжением, чувством голода, фрустрацией.
Патогенез
До пяти лет дети неспособны критически относиться к своим эмоциям и поведению, сдерживать, контролировать внешние проявления. Откровенность, прямота, экспрессивность становятся основой ярких аффективных реакций. Плач, испуг провоцируют судорожное сокращение мускулатуры в области гортани. Развивается состояние, напоминающее ларингоспазм: голосовая щель сужается, практически полностью перекрывается, дыхание останавливается. Иногда параллельно возникают тонические и клонические судороги – непроизвольное мышечное напряжение, подергивания. Через 10-60 секунд приступ прекращается – мускулатура расслабляется, дыхание возобновляется. Каждый приступ развивается по фазам: нарастание аффекта, дыхательный спазм, восстановление.
Классификация
Классификация аффективно-респираторных приступов базируется на особенностях и тяжести клинических проявлений. Выделяют четыре типа синдрома:
• Простой. Самая легкая форма приступа. Проявляется задержкой дыхания при выдохе. Развивается как реакция на травму, фрустрацию. Признаки нарушения кровообращения, оксигенации отсутствуют.
• Синий. Наблюдается при выражении гнева, недовольства, фрустрации. Прерывистое дыхание на вдохе останавливается, появляется синюшность (цианоз). При задержке дыхания более 10-20 секунд снижается мышечный тонус, возникают судорожные сокращения.
• Бледный. Отмечается после неожиданного болевого воздействия – удара, укола, ушиба. На высоте аффекта ребенок бледнеет, теряет сознание. Плач проявляется слабо или отсутствует.
• Осложненный. Начинается как синий или бледный тип. По мере развития возникают клонические, тонические судороги, потеря сознания. Внешне приступ схож с эпилептическим припадком.
Возможные осложнения
Аффективно-респираторный синдром не представляет непосредственной опасности для ребенка. Без адекватного лечения существует риск развития эпилепсии – среди пациентов с данным заболеванием приступы задержанного дыхания в анамнезе встречаются в 5 раз чаще, чем в общей популяции. Эта особенность объясняется врожденной способностью головного мозга чувствительно реагировать на внешние и внутренние факторы. Побочными эффектами аффективно-респираторного синдрома являются кислородное голодание мозга, истощение ЦНС, проявляющиеся астенией, расстройствами памяти, внимания, мыслительной деятельности.
Диагностика
Для диагностики аффективно-респираторного синдрома и его дифференциации с другими заболеваниями, протекающими с приступами нарушения дыхания, судорогами, используются клинические, инструментальные и физикальные методы. Ведущими специалистами являются врач-психиатр и невролог. Диагностический алгоритм включает следующие методики:
• Опрос. Невролог и психиатр выслушивают жалобы родителя, задают уточняющие вопросы о симптомах приступов, продолжительности, частоте, причинах. Проводят первичную дифференциальную диагностику АРС и эпилепсии. Основные критерии – спонтанность/провоцируемость пароксизмов, учащение при возбуждении/независимость от общего состояния, стереотипность/вариабельность приступов, возраст до 5 лет/ старше.
• Осмотр. Обязательное физикальное обследование проводится неврологом. Специалист оценивает сохранность рефлексов, чувствительности, сформированность двигательных функций, подтверждает отсутствие или наличие неврологической патологии. При нечеткой клинической картине, скудности жалоб родителей, отягощенном семейном анамнезе назначается осмотр кардиолога, пульмонолога, аллерголога для исключения кардиоваскулярных заболеваний, бронхиальной астмы, аллергии, синдрома апноэ у недоношенных и маловесных детей.
• Инструментальные методы. Для различения аффективно-респираторного синдрома с эпилепсией выполняется электроэнцефалография. Повышенная биоэлектрическая активность не характерна для АРС. Электрокардиография позволяет исключить заболевания сердца, сопровождающиеся остановкой дыхания. Спирография используется для оценки функциональности легких, выявления причины дыхательного спазма.
Лечение
Лечение аффективно-респираторного синдрома проводится комплексно. Помощь психолога, психотерапевта показана всем детям и их семьям. Решение о необходимости назначения фармпрепаратов принимается врачом индивидуально, зависит от тяжести симптомов, возраста пациента. Используются следующие методы терапии:
• Психотерапия. Занятия с психологом, психотерапевтические сеансы направлены на коррекцию семейных отношений, выработку эффективной воспитательной тактики. Игровые тренинги ориентированы на прививание ребенку самостоятельности, умения противостоять фрустрации, стрессовым факторам.
• Прием медикаментов. Детям с аффективно-респираторным синдромом назначаются нейропротекторы, ноотропы, седативные препараты, аминокислоты (глицин, глютаминовая кислота), витамины группы B. Тяжелые рецидивирующие приступы купируются транквилизаторами.
• Коррекция образа жизни. Для предупреждения усталости, раздражительности ребенка родителям рекомендуется рационально распределять время сна и отдыха, обеспечивать малышу достаточную физическую активность, полноценное питание. Необходимо ограничить просмотр телевизора, компьютерные игры.
Прогноз
Прогноз аффективно-респираторного синдрома положительный, симптомы обычно исчезают к 5 годам.
Профилактика
Предотвратить приступы помогают психологические приемы при взаимодействии с ребенком: необходимо научиться предчувствовать эмоциональные вспышки и предупреждать их – вовремя кормить малыша, обеспечивать полноценный сон, отдых, активные игры, позволяющие снять эмоциональное напряжение. Плач проще остановить переключением внимания, просьбой выполнить действие (принеси, посмотри, сбегай), а не требованием прекратить проявление эмоций. Фразы «не реви», «не ной» «перестань сейчас же» только усиливают аффект. Детям двух-трех лет стоит объяснять их состояние, указывать на неуместность, неэффективность истерики.
Основные медуслуги по стандартам лечения | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Клиники для лечения с лучшими ценами
| |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Источник
