Рекомендации при геморрагической лихорадке с почечным синдромом
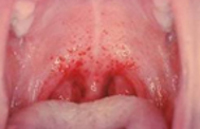
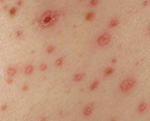
Геморрагическая лихорадка с почечным синдромом — зоонозная хантавирусная инфекция, характеризующаяся тромбогеморрагическим синдромом и преимущественным поражением почек. Клинические проявления включают острую лихорадку, геморрагическую сыпь, кровотечения, интерстициальный нефрит, в тяжелых случаях — острую почечную недостаточность. К специфическим лабораторным методам диагностики геморрагической лихорадки с почечным синдромом принадлежат РИФ, ИФА, РИА, ПЦР. Лечение заключается во введении специфического иммуноглобулина, препаратов интерферона, проведении дезинтоксикационной и симптоматической терапии, гемодиализа.
Общие сведения
Геморрагическая лихорадка с почечным синдромом (ГЛПС) — природно-очаговое вирусное заболевание, характерными признаками которого являются лихорадка, интоксикация, повышенная кровоточивость и поражение почек (нефрозонефрит). На территории нашей страны эндемичными районами являются Дальний Восток, Восточная Сибирь, Забайкалье, Казахстан, европейская территория, поэтому ГЛПС известна под различными названиями: корейская, дальневосточная, уральская, ярославская, тульская, закарпатская геморрагическая лихорадка и др. Ежегодно в России регистрируется от 5 до 20 тыс. случаев заболеваний геморрагической лихорадкой с почечным синдромом. Пик заболеваемости ГЛПС приходится на июнь-октябрь; основной контингент заболевших (70-90%) составляют мужчины в возрасте 16-50 лет.

Геморрагическая лихорадка с почечным синдромом
Причины ГЛПС
Возбудителями болезни являются РНК-содержащие вирусные агенты рода Hantavirus (хантавирусы), относящиеся к семейству Bunyaviridae. Для человека патогенны 4 серотипа хантавирусов: Hantaan, Dubrava, Puumala, Seoul. Во внешней среде вирусы относительно долго сохраняют стабильность при отрицательной температуре и малоустойчивы при температуре 37°C. Вирусы имеют сферическую или спиральную форму, диаметр 80-120 нм; содержат одноцепочечную РНК. Хантавирусы обладают тропностью к моноцитам, клеткам почек, легких, печени, слюнных желез и размножаются в цитоплазме инфицированных клеток.
Переносчиками возбудителей геморрагической лихорадки с почечным синдромом служат грызуны: полевые и лесные мыши, полевки, домовые крысы, которые инфицируются друг от друга через укусы клещей и блох. Грызуны переносят инфекцию в форме латентного вирусоносительства, выделяя возбудителей во внешнюю среду со слюной, фекалиями и мочой. Попадание инфицированного выделениями грызунов материала в организм человека может происходить аспирационным (при вдыхании), контактным (при попадании на кожу) или алиментарным (при употреблении пищи) путем. К группе повышенного риска по заболеваемости геморрагической лихорадкой с почечным синдромом относятся сельскохозяйственные и промышленные рабочие, трактористы, водители, активно контактирующие с объектами внешней среды. Заболеваемость человека напрямую зависит от численности инфицированных грызунов на данной территории. ГЛПС регистрируется преимущественно в виде спорадических случаев; реже – в виде локальных эпидемических вспышек. После перенесенной инфекции остается стойкий пожизненный иммунитет; случаи повторной заболеваемости единичны.
Патогенетическую сущность геморрагической лихорадки с почечным синдромом составляют некротизирующий панваскулит, ДВС-синдром и острая почечная недостаточность. После заражения первичная репликация вируса происходит в эндотелии сосудов и эпителиальных клетках внутренних органов. Вслед за накоплением вирусов наступает вирусемия и генерализация инфекции, которые клинически проявляются общетоксическими симптомами. В патогенезе геморрагической лихорадки с почечным синдромом большую роль играют образующиеся аутоантитела, аутоантигены, ЦИК, оказывающие капилляротоксическое действие, вызывающие повреждение стенок сосудов, нарушение свертываемости крови, развитие тромбогеморрагического синдрома с повреждением почек и других паренхиматозных органов (печени, поджелудочной железы, надпочечников, миокарда), ЦНС. Почечный синдром характеризуется массивной протеинурией, олигоанурией, азотемией, нарушением КОС.
Симптомы ГЛПС
Геморрагическая лихорадка с почечным синдромом характеризуется циклическим течением с последовательной сменой нескольких периодов:
- инкубационного (от 2-5 дней до 50 суток — в среднем 2-3 недели)
- продромального (2-3 дня)
- лихорадочного (3-6 дней)
- олигоурического (с 3-6-го по 8-14-й день ГЛПС)
- полиурического (с 9-13 дня ГЛПС)
- реконвалесцентного (раннего – от 3-х недель до 2 месяцев, позднего — до 2-3-х лет).
В зависимости от выраженности симптомов, тяжести инфекционно-токсического, геморрагического и почечного синдромов различают типичные, стертые и субклинические варианты; легкие, среднетяжелые и тяжелые формы геморрагической лихорадки с почечным синдромом.
По истечении инкубационного периода наступает короткий продромальный период, во время которого отмечаются утомляемость, недомогание, головные боли, миалгии, субфебрилитет. Лихорадочный период развивается остро, с повышения температуры тела до 39-41°С, озноба и общетоксических симптомов (слабости, головной боли, тошноты, рвоты, расстройства сна, артралгии, ломоты в теле). Характерны боли в глазных яблоках, затуманенное зрение, мелькание «мушек», видение предметов в красном цвете. В разгар лихорадочного периода появляются геморрагические высыпания на слизистых оболочках полости рта, коже грудной клетки, подмышечных областей, шеи. При объективном осмотре выявляется гиперемия и одутловатость лица, инъекция сосудов конъюнктив и склер, брадикардия и артериальная гипотония вплоть до коллапса.
В олигоурический период геморрагической лихорадки с почечным синдромом температура тела снижается до нормы или субфебрильных цифр, однако это не приводит к улучшению состояния пациента. В эту стадию еще более усиливаются симптомы интоксикации и возникают признаки поражения почек: нарастают боли в пояснице, резко снижается диурез, развивается артериальная гипертензия. В моче выявляется гематурия, протеинурия, цилиндрурия. При нарастании азотемии развивается ОПН; в тяжелых случаях — уремическая кома. У большинства больных отмечается неукротимая рвота и диарея. Геморрагический синдром может быть выражен в различной степени и включать в себя макрогематурию, кровотечения из мест инъекций, носовые, маточные, желудочно-кишечные кровотечения. В олигоурический период могут развиваться тяжелые осложнения (кровоизлияния в головной мозг, гипофиз, надпочечники), служащие причиной летального исхода.
Переход геморрагической лихорадки с почечным синдромом в полиурическую стадию знаменуется субъективными и объективными улучшениями: нормализацией сна и аппетита, прекращением рвоты, исчезновением боле в пояснице и т. д. Характерными признаками данного периода служит увеличение суточного диуреза до 3-5 л и изогипостенурия. В период полиурии сохраняется сухость во рту и жажда.
Период реконвалесценции при геморрагической лихорадке с почечным синдромом может затягиваться на несколько месяцев и даже лет. У больных долго сохраняется постинфекционная астения, характеризующаяся общей слабостью, снижением работоспособности, быстрой утомляемостью, эмоциональной лабильностью. Синдром вегетативной дистонии выражается гипотонией, инсомнией, одышкой при минимальной нагрузке, повышенной потливостью.
Специфическими осложнениями тяжелых клинических вариантов ГЛПС могут являться инфекционно-токсический шок, кровоизлияния в паренхиматозные органы, отек легких и головного мозга, кровотечения, миокардит, менингоэнцефалит, уремия и др. При присоединении бактериальной инфекции возможно развитие пневмонии, пиелонефрита, гнойных отитов, абсцессов, флегмон, сепсиса.
Диагностика ГЛПС
Клиническая диагностика ГЛПС основывается на цикличности течения инфекции и характерной смене периодов. При сборе эпидемиологического анамнеза обращается внимание на пребывание пациента в эндемичной местности, возможный прямой или косвенный контакт с грызунами. При проведении неспецифического обследования учитывается динамика изменения показателей общего и биохимического анализа мочи, электролитов, биохимических проб крови, КОС, коагулограммы и др. С целью оценки тяжести течения и прогноза заболевания выполняется УЗИ почек, ФГДС, рентгенография органов грудной клетки, ЭКГ и др.
Специфическая лабораторная диагностика геморрагической лихорадки с почечным синдромом проводится с помощью серологических методов (ИФА, РНИФ, РИА) в динамике. Антитела в сыворотке крови появляются в конце 1-ой недели болезни, к концу 2-й недели достигают максимальной концентрации и сохраняются в крови 5–7 лет. РНК вируса может быть выделена с помощью ПЦР-исследования. ГЛПС дифференцируют с лептоспирозом, острым гломерулонефритом, пиелонефритом и энтеровирусной инфекцией, прочими геморрагическими лихорадками.
Лечение ГЛПС
Больные геморрагической лихорадкой с почечным синдромом госпитализируются в инфекционный стационар. Им назначается строгий постельный режим и диета №4; проводится контроль водного баланса, гемодинамики, показателей функционирования сердечно-сосудистой системы и почек. Этиотропная терапия геморрагической лихорадки с почечным синдромом наиболее эффективна в первые 3-5 суток от начала заболевания и включает введение донорского специфического иммуноглобулина против ГЛПС, назначение препаратов интерферона, противовирусных химиопрепаратов (рибавирина).
В лихорадочном периоде проводится инфузионная дезинтоксикационная терапия (внутривенные вливания глюкозы и солевых растворов); профилактика ДВС-синдрома (введение препаратов-дезагрегантов и ангиопротекторов); в тяжелых случаях применяются глюкокортикостероиды. В олигурическом периоде осуществляется стимуляция диуреза (введение ударных доз фуросемида), коррекция ацидоза и гиперкалиемии, профилактика кровотечений. При нарастающей ОПН показано переведение пациента на экстракорпоральный гемодиализ. При наличии бактериальных осложнений назначается антибиотикотерапия. В полиурическую стадию основной задачей является проведение оральной и парентеральной регидратации. В период реконвалесценции проводится общеукрепляющая и метаболическая терапия; рекомендуется полноценное питание, физиотерапия (диатермия, электрофорез), массаж и ЛФК.
Прогноз и профилактика ГЛПС
Легкие и среднетяжелые формы геморрагической лихорадки с почечным синдромом в большинстве случаев заканчиваются выздоровлением. Резидуальные явления (постинфекционная астения, боли в пояснице, кардиомиопатия, моно- и полиневриты) длительно наблюдаются у половины переболевших. Реконвалесценты нуждаются в ежеквартальном диспансерном наблюдении инфекциониста, нефролога и окулиста на протяжении года. Тяжелое течение сопряжено с высоким риском осложнений; смертность от ГЛПС колеблется в пределах 7-10%.
Профилактика геморрагической лихорадки с почечным синдромом заключается в уничтожении мышевидных грызунов в природных очагах инфекции, предупреждении загрязнения жилищ, водоисточников и продуктов питания выделениями грызунов, дератизации жилых и производственных помещений. Специфической вакцинации против ГЛПС не разработано.
Источник
1. 2016 Клинические рекомендации «Геморрагическая лихорадка с почечным синдромом у взрослых» (Международная ассоциация специалистов в области инфекций (МАСОИ)).
Геморрагическая лихорадка с почечным синдромом (ГЛПС) — острое вирусное природно-очаговое заболевание, характеризующееся системным поражением мелких сосудов, геморрагическим диатезом, гемодинамическими расстройствами и своеобразным поражением почек по типу острого интерстициального нефрита с развитием острой почечной недостаточности.
Критерии оценки качества медицинской помощи
№ | Критерии качества | Уровень достоверности доказательств | Уровень убедительности рекомендаций |
1. Этап постановки диагноза | |||
1 | Выполнен осмотр врачом-инфекционистом не позднее 10 мин от момента поступления в стационар | 1 | А |
2 | Выполнен осмотр врачом-реаниматологом до 10 минут от момента поступления в стационар (при наличии инфекционно-токсического шока) | 1 | А |
3 | Выполнен осмотр врачом-хирургом до 30 минут от момента поступления в стационар (при наличии желудочно-кишечного кровотечения, разрыва почки) | 1 | А |
4 | Выполнен общий (клинический) анализ крови развернутый | 1 | А |
5 | Выполнен общий (клинический) анализ мочи | 1 | А |
6 | Выполнен анализ крови биохимический общетерапевтический (мочевина, креатинин, электролиты, аланинаминотрансфераза, аспартатаминотрансфераза, билирубин) | 2 | В |
7 | Выполнено определение основных групп крови (А, В, 0) и резус-принадлежности (при наличии показаний | 1 | А |
8 | Выполнена коагулограмма (ориентировочное исследование системы гемостаза) | 2 | В |
9 | Выполнено исследование крови для выявления антител к антигенам хантавирусов в реакции непрямой иммунофлуоресценции (РНИФ) методом флуоресцирующих антител (МФА) в течение 24 часов от момента поступления в стационар | 1 | А |
10 | Выполнено ультразвуковое исследование органов брюшной полости (комплексное) и почек или компьютерная томография брюшной полости или магнитно-резонансная томография органов брюшной полости | 2 | В |
11 | Выполнено контрольное исследование крови для выявления антител к антигенам хантавирусов в реакции непрямой иммунофлуоресценции (РНИФ) методом флуоресцирующих антител (МФА) через 6-8 суток после поступления в стационар | 1 | А |
12 | Выполнена фиброгастродуоденоскопия (при желудочно-кишечном кровотечении) | 1 | А |
| 1. Этап лечения | |||
Выполнено лечение лекарственными препаратами из группы нуклеозиды и нуклеотиды, кроме ингибиторов обратной транскриптазы (не позднее 4-го дня от начала болезни) | 1 | А | |
14 | Проведена инфузионная терапия (при отсутствии медицинских противопоказаний) | 2 | В |
15 | Своевременно диагностированы (в течение 10 мин) и достигнута стабилизация состояния (6-8 часов) при инфекционно-токсическом шоке и синдроме ДВС | 1 | А |
16 | Своевременно осуществлен перевод на гемодиализ при наличии клинических (нарастающая уремическая интоксикация, олигоанурия в течение 2-4 дней) и лабораторных (креатинин 600-800 мкмоль/л, мочевина 26-30 ммоль/л) показателях | 1 | А |
17 | Достигнуты нормализация диуреза, показателей азотемии, гемограммы, отсутствие пиурии и микрогематурии к моменту выписки из стационара | 2 | В |
Уровни достоверности доказательств
Уровень достоверности | Источник доказательств |
I (1) | Проспективные рандомизированные контролируемые исследования Достаточное количество исследований с достаточной мощностью, с участием большого количества пациентов и получением большого количества данных Крупные мета-анализы Как минимум одно хорошо организованное рандомизированное контролируемое исследование Репрезентативная выборка пациентов |
II (2) | Проспективные с рандомизацией или без исследования с ограниченным количеством данных Несколько исследований с небольшим количеством пациентов Хорошо организованное проспективное исследование когорты Мета-анализы ограничены, но проведены на хорошем уровне Результаты не презентативны в отношении целевой популяции Хорошо организованные исследования «случай-контроль» |
III (3) | Нерандомизированные контролируемые исследования Исследования с недостаточным контролем Рандомизированные клинические исследования с как минимум 1 значительной или как минимум 3 незначительными методологическими ошибками Ретроспективные или наблюдательные исследования Серия клинических наблюдений Противоречивые данные, не позволяющие сформировать окончательную рекомендацию |
IV (4) | Мнение эксперта/данные из отчета экспертной комиссии, экспериментально подтвержденные и теоретически обоснованные |
Уровни убедительности рекомендаций
Уровень убедительности | Описание | Расшифровка |
A | Рекомендация основана на высоком уровне доказательности (как минимум 1 убедительная публикация I уровня доказательности, показывающая значительное превосходство пользы над риском) | Метод/терапия первой линии; либо в сочетании со стандартной методикой/терапией |
B | Рекомендация основана на среднем уровне доказательности (как минимум 1 убедительная публикация II уровня доказательности, показывающая значительное превосходство пользы над риском) | Метод/терапия второй линии; либо при отказе, противопоказании, или неэффективности стандартной методики/терапии. Рекомендуется мониторирование побочных явлений |
C | Рекомендация основана на слабом уровне доказательности (но как минимум 1 убедительная публикация III уровня доказательности, показывающая значительное превосходство пользы над риском) или нет убедительных данных ни о пользе, ни о риске) | Нет возражений против данного метода/терапии или нет возражений против продолжения данного метода/терапии Рекомендовано при отказе, противопоказании, или неэффективности стандартной методики/терапии, при условии отсутствия побочных эффектов |
D | Отсутствие убедительных публикаций I, II или III уровня доказательности, показывающих значительное превосходство пользы над риском, либо убедительные публикации I, II или III уровня доказательности, показывающие значительное превосходство риска над пользой | Не рекомендовано |
Источник
Ãåìîððàãè÷åñêàÿ ëèõîðàäêà ñ ïî÷å÷íûì ñèíäðîìîì (ÃËÏÑ) — îñòðîå èíôåêöèîííîå çàáîëåâàíèå, âûçûâàåìîå âèðóñàìè. Ãåìîððàãè÷åñêàÿ ëèõîðàäêà ñ ïî÷å÷íûì ñèíäðîìîì îòíîñèòñÿ ê ãðóïïå îñîáî îïàñíûõ ïðèðîäíî-î÷àãîâûõ èíôåêöèé. Ïðèðîäíûå î÷àãè ÃËÏÑ ôîðìèðóþòñÿ â ëèñòâåííûõ è ñìåøàííûõ ëåñàõ, ëåñîñòåïíûõ ëàíäøàôòàõ. Ðåçåðâóàðîì âèðóñà ÃËÏÑ â ïðèðîäå ÿâëÿþòñÿ ìûøåâèäíûå ãðûçóíû: ðûæàÿ ïîëåâêà, îáèòàþùàÿ â ñìåøàííûõ ëåñàõ, à òàêæå ïîëåâàÿ ìûøü, æåëòîãîðëàÿ ìûøü, ïîëåâêà îáûêíîâåííàÿ, äîìîâàÿ ìûøü, ñåðàÿ êðûñà. Ó ãðûçóíîâ ãåìîððàãè÷åñêàÿ ëèõîðàäêà ïðîòåêàåò áåç êëèíè÷åñêèõ ïðîÿâëåíèé êàê õðîíè÷åñêàÿ èíôåêöèÿ. Âûäåëåíèå âèðóñà èç îðãàíèçìà ãðûçóíîâ ïðîèñõîäèò ñî ñëþíîé, ìî÷îé è êàëîì, çàðàæàÿ ëåñíóþ ïîäñòèëêó, âîäó, ïðîäóêòû ïèòàíèÿ. Òî÷íûõ äàííûõ î âðåìåíè ñîõðàíåíèÿ âèðóñà ÃËÏÑ âî âíåøíåé ñðåäå íåò.
Ïðèðîäíûå î÷àãè ÃËÏÑ øèðîêî ïðåäñòàâëåíû íà òåððèòîðèè Êàëóæñêîé îáëàñòè è âûÿâëåíû â 21 ðàéîíå è ïðèãîðîäå ã. Êàëóãè. Çàáîëåâàíèÿ ëþäåé ÃËÏÑ ðåãèñòðèðóþòñÿ â òå÷åíèå âñåãî ãîäà ñ ïîäúåìîì çàáîëåâàåìîñòè â ëåòíå-îñåííèé ïåðèîä. Ýïèäåìè÷åñêèé ðîñò çàáîëåâàåìîñòè ïðèõîäèòñÿ íà ãîäû, áëàãîïðèÿòíûå äëÿ ðàçìíîæåíèÿ ãðûçóíîâ, ïðèâîäÿùèå ê ðîñòó èõ ÷èñëåííîñòè.
×àùå âñåãî ÷åëîâåê çàðàæàåòñÿ ïðè âäûõàíèè ïûëè, çàðàæåííîé âèðóñîì ÃËÏÑ, à òàêæå ïðè óïîòðåáëåíèè âîäû, ïèùåâûõ ïðîäóêòîâ, îâîùåé è ôðóêòîâ, çàãðÿçíåííûõ âûäåëåíèÿìè ãðûçóíîâ. Çàðàæåíèå â áîëüøèíñòâå ñëó÷àåâ ïðîèñõîäèò ïðè ïðîâåäåíèè ñåëüñêîõîçÿéñòâåííûõ ðàáîò, ëåñîðàçðàáîòêàõ, ðàáîòàõ íà äà÷íûõ è ïðèóñàäåáíûõ ó÷àñòêàõ, ïîñåùåíèè ëåñà äëÿ ñáîðà ÿãîä è ãðèáîâ, îòäûõå íà ïðèðîäå. Ïåðèîä îò ìîìåíòà çàðàæåíèÿ äî íà÷àëà çàáîëåâàíèÿ ñîñòàâëÿåò 7 — 25 äíåé, ñðåäíèé 17 äíåé, â ðåäêèõ ñëó÷àÿõ 40 äíåé.
Çàáîëåâàíèå íà÷èíàåòñÿ îñòðî ñ ïîäúåìà òåìïåðàòóðû òåëà äî 38-40°, îçíîáà, ðåçêèõ ãîëîâíûõ áîëåé, áîëåé â ìûøöàõ. Îòìå÷àåòñÿ ãèïåðåìèÿ (ïîêðàñíåíèå) ëèöà, øåè, âåðõíåé ïîëîâèíû òóëîâèùà. Ãëàçà âîñïàëåíû («êðîëè÷üè ãëàçà»). Ó ÷àñòè áîëüíûõ òåðÿåòñÿ îñòðîòà çðåíèÿ («ðÿáèò â ãëàçàõ», «âèæó, êàê â òóìàíå»).  íà÷àëüíîì ïåðèîäå ÃËÏÑ ÷àñòî ïðèíèìàþò çà ãðèïï.  ðÿäå ñëó÷àåâ îòìå÷àþòñÿ íîñîâûå êðîâîòå÷åíèÿ, ïîÿâëÿåòñÿ êðîâü â ìî÷å. Áîëüíûå æàëóþòñÿ íà áîëè â æèâîòå è ïîÿñíè÷íîé îáëàñòè. Êîëè÷åñòâî ìî÷è ðåçêî óìåíüøàåòñÿ, â òÿæåëûõ ñëó÷àÿõ ðàçâèâàåòñÿ àíóðèÿ — ïîëíîå ïðåêðàùåíèå âûäåëåíèÿ ìî÷è. Ó÷èòûâàÿ ñåðüåçíîñòü êëèíè÷åñêèõ ïðîÿâëåíèé è òÿæåñòü çàáîëåâàíèÿ, ëå÷åíèå áîëüíûõ ÃËÏÑ äîëæíî îñóùåñòâëÿòüñÿ â óñëîâèÿõ áîëüíèöû. Ïðè ïîÿâëåíèè ïåðâûõ ïðèçíàêîâ çàáîëåâàíèÿ íåîáõîäèìî íåçàìåäëèòåëüíî îáðàùàòüñÿ ê âðà÷àì. Áîëüíûå ÃËÏÑ îïàñíîñòè äëÿ äðóãèõ ëþäåé íå ïðåäñòàâëÿþò.
 öåëÿõ ïðåäóïðåæäåíèÿ çàðàæåíèÿ íåîáõîäèìî îáåñïå÷èòü ïðîâåäåíèå êîìïëåêñà ïðîôèëàêòè÷åñêèõ ìåðîïðèÿòèé:
— Ïðè ïîñåùåíèè ëåñà íåîáõîäèìî ñòðîãî ñîáëþäàòü ëè÷íóþ ãèãèåíó ïîñóäó è ïèùó íåëüçÿ ðàñêëàäûâàòü íà òðàâå, ïíÿõ. Äëÿ ýòèõ öåëåé íåîáõîäèìî èñïîëüçîâàòü êëååíêó.
— Âåñíîé ïåðåä íà÷àëîì ñåçîíà äà÷íûå ïîìåùåíèÿ ðåêîìåíäóåòñÿ òùàòåëüíî âûìûòü ñ ïðèìåíåíèåì äåçèíôèöèðóþùèõ ñðåäñòâ (3% ðàñòâîðû õëîðàìèíà, õëîðíîé èçâåñòè).
— Ïðè óáîðêå äà÷íûõ, ïîäñîáíûõ ïîìåùåíèé, ãàðàæåé, ïîãðåáîâ ðåêîìåíäóåòñÿ íàäåâàòü âàòíî-ìàðëåâóþ ïîâÿçêó èç 4-õ ñëîåâ ìàðëè è ðåçèíîâûå ïåð÷àòêè. Âî âðåìÿ óáîðêè íå ñëåäóåò ïðèíèìàòü ïèùó, êóðèòü.
Òå æå ìåðû ëè÷íîé ïðîôèëàêòèêè ïðèìåíÿþòñÿ ïðè ïåðåâîçêå è ñêëàäèðîâàíèè ñåíà, ñîëîìû, çàãîòîâêå ëåñà, ïåðåáîðêå îâîùåé è äð.
— Íå çàõëàìëÿòü æèëüå è ïîäñîáíûå ïîìåùåíèÿ, äâîðîâûå ó÷àñòêè, îñîáåííî ÷àñòíûõ äîìîâëàäåíèé, ñâîåâðåìåííî âûâîçèòü áûòîâîé ìóñîð.
— Èñêëþ÷èòü âîçìîæíîñòü ïðîíèêíîâåíèÿ ãðûçóíîâ â æèëûå ïîìåùåíèÿ è õîçÿéñòâåííûå ïîñòðîéêè, äëÿ ÷åãî ñëåäóåò çàäåëûâàòü âåíòèëÿöèîííûå îòâåðñòèÿ ìåòàëëè÷åñêîé ñåòêîé è çàöåìåíòèðîâàòü ùåëè è îòâåðñòèÿ.
— Êàòåãîðè÷åñêè çàïðåùàåòñÿ óïîòðåáëÿòü â ïèùó ïîäïîð÷åííûå èëè çàãðÿçíåííûå ãðûçóíàìè ïðîäóêòû. Âîäà äëÿ ïèòüÿ äîëæíà áûòü êèïÿ÷åíîé. Ïèùåâûå ïðîäóêòû ñëåäóåò õðàíèòü â íåäîñòóïíûõ äëÿ ãðûçóíîâ ìåñòàõ.
— Äëÿ íî÷ëåãà ñëåäóåò âûáèðàòü ñóõèå, íå çàðîñøèå êóñòàðíèêîì ó÷àñòêè ëåñà, ñâîáîäíûå îò ãðûçóíîâ. Èçáåãàòü íî÷åâîê â ñòîãàõ ñåíà è ñîëîìû.
— Äëÿ íàäåæíîãî ïðåäóïðåæäåíèÿ çàðàæåíèÿ ÃËÏÑ íåîáõîäèìî ïðîâîäèòü èñòðåáëåíèå ãðûçóíîâ âñåìè äîñòóïíûìè ñðåäñòâàìè íà òåððèòîðèè äà÷, ñàäîâ, ÷àñòíûõ ïîñòðîåê è ò. ä.
Источник
