Рецидивирующий обструктивный бронхит код мкб


Как справиться с приступами удушья
Одним из тяжелых заболеваний дыхательной системы является обструктивный рецидивирующий бронхит – код по МКБ 10 для этой болезни J44.1. Об этом заболевании говорят в том случае, если приступы обструкции возникают не менее трех раз в течение года. Болезнь развивается чаще у детей, чем у взрослых.
Суть патологии
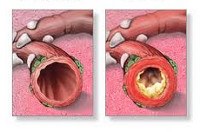
Рецидивирующий бронхит с обструкцией по МКБ 10 – это хронически протекающий воспалительный процесс в бронхах, клинически проявляющийся приступами удушья. Такие приступы возникают вследствие обструкции – закупорки бронхиального просвета (фото).
Это может произойти из-за скопления там слизи или резкого спазма мышц бронхов. Отсутствие адекватной медицинской помощи при обструктивном приступе может привести к смерти.

Так выглядит бронх, если у человека данное заболевание, код по МКБ 10 J44.1
Причины возникновения
Изначально заболевание вызывается различной микробной флорой. У ребенка или взрослого развивается острый бронхит, в течении которого наблюдаются обструктивные приступы.
Наиболее частыми возбудителями заболевания являются:
- вирус парагриппа;
- аденовирус;
- РС-вирус;
- стрептококки;
- стафилококки;
- микоплазмы.
Для того, чтобы заболевание сформировалось, необходимо наличие предрасполагающих факторов:
- подобные заболевания у родственников;
- снижение иммунной защиты;
- неправильное питание;
- вредные привычки;
- повышенная аллергичность организма;
- наличие профессиональных вредностей.
У части пациентов острое заболевание переходит в хроническую форму, которая характеризуется периодами ремиссии и обострения. Рецидивирующий бронхит имеет некоторые отличия от хронической формы – заболевание полностью излечивается, но под воздействием провоцирующих факторов появляется снова.
Провоцируют повторные возникновения болезни неблагоприятная экологическая обстановка, респираторные инфекции, воздействие аллергенов.

Причиной заболевания становится различная микробная флора
Рецидивирующий бронхит у детей возникает чаще из-за некоторых особенностей строения дыхательного дерева и несовершенной иммунной системы.
Клиническая картина
Рецидивирующий бронхит с обструктивным синдромом характеризуется двумя основными признаками:
- отсутствие каких-либо проявлений между рецидивами;
- яркая симптоматика при обострении заболевания.
Так как чаще всего рецидив болезни провоцируется респираторной инфекцией, первыми симптомами становятся проявления ОРЗ:
- повышенная утомляемость;
- субфебрильная лихорадка;
- потливость;
- головная боль;
- ломота в теле;
- снижение аппетита;
- насморк и першение в горле.
Через несколько дней появляется небольшой кашель. Признаки ОРЗ постепенно исчезают и появляется клиника собственно обструктивного бронхита. Приступы кашля учащаются, появляется мокрота – при вирусном происхождении она прозрачная, при бактериальном имеет желтоватый цвет. Температура повышается до 38*С, человек жалуется, что становится тяжело дышать.
При аускультации в легких обнаруживается множество сухих свистящих хрипов. Усиление их отмечается при резком выдохе.
Вследствие бронхиального спазма у человека появляется выраженная одышка. Человеку сложно сделать выдох. Вследствие этого дыхание становится поверхностным и неглубоким. У детей дыхательная недостаточность развивается гораздо быстрее, чем у взрослых.
Сам обструктивный приступ характеризуется полной невозможностью выдоха, сильным кашлем. В конце приступа происходит выделение небольшого количества мокроты.

Главным признаком заболевания является кашель с удушьем
Диагностика
Для постановки диагноза обструктивного бронхита требуется пройти комплексное обследование. Врач осматривает человека, назначает сдать анализы и пройти некоторые методы диагностики.
Таблица. Диагностические методы для подтверждения обструктивного бронхита:
| Метод | Цель | Инструкция по проведению |
| Общие анализы крови, мочи | Выявление признаков воспаления в организме | Человек сдает венозную кровь и утреннюю мочу натощак |
| Исследование мокроты | Выявление возбудителя заболевания | Человек сдает мокроту в стерильной банке, после чего ее отправляют в лабораторию на посев |
| Рентгенография | Необходима для исключения пневмонии | Снимок делают в двух проекциях. При бронхите патологических изменений не обнаруживается |
| Спирометрия | Метод позволяет оценить бронхиальную проводимость, состояние легочной ткани | Осуществляется несколькими методами с помощью аппарата спирометра |
| Бронхоскопия | Необходима для оценки состояния бронхиального дерева | С помощью бронхоскопа осматривается слизистая оболочка бронхов, определяется степень их сужения |
После подтверждения диагноза назначается необходимое лечение.
Как лечить
Тактика лечения обструктивного бронхита зависит от возраста пациента и выраженности дыхательной недостаточности.
Госпитализации подлежат следующие группы пациентов:
- дети до года;
- дети любого возраста с признаками тяжелой дыхательной недостаточности;
- беременные женщины;
- пациенты с тяжелой сопутствующей патологией;
- пожилые люди.
В остальных случаях допускается амбулаторное лечение. Пациентам назначают постельный режим, легкую диету, обильное подкисленное питье.

Госпитализации подлежат дети до года
Медикаментозная терапия
Основное лечебное мероприятие – это воздействие на причину заболевания. Для этого используют противовирусные и антибактериальные средства. Применяют соответствующие возрасту дозировки и лекарственные формы препаратов. Курс лечения составляет 7-10 дней.
Для разжижения вязкой мокроты, чтобы она легче отходила из бронхов, назначают отхаркивающие лекарства. К ним относятся АЦЦ, Бронхобос, Лазолван. Эти средства также используют в разных дозах, в виде сиропов и таблеток.
Устранению бронхоспазма способствует прием бронхолитиков. К ним относятся Беродуал, Сальбутамол, Атровент. Препараты выпускаются в виде ингаляторов с дозированным выделением действующего вещества.
Для снятия воспалительного отека используют антигистаминные препараты – Кларитин, Цетрин. Для детей их выпускают в виде сиропов и капель, для взрослых – в таблетках.
Все препараты можно приобрести в аптеке, цена бывает различной в зависимости от производителя.
Дополнительные методы
Наибольшая эффективность лечения наблюдается в том случае, если совместно с лекарственными препаратами используются вспомогательные методы.
- Ингаляции с помощью пара или аппарата небулайзера. Паровые ингаляции способствуют смягчению слизистой оболочки и устранению ее отека. С помощью небулайзера лекарственное вещество доставляется непосредственно к слизистой.
- Дыхательная гимнастика. Способствует устранению бронхиального спазма, выводит мокроту.
- Вибрационный массаж. Помогает очистить бронхи от вязкой мокроты.
При отсутствии аллергических реакций допускается лечение народными средствами. Для разжижения мокроты используют отвар мать-и-мачехи, тысячелистника. Согревающим и смягчающим кашель эффектом обладает барсучий жир при нанесении на грудь и спину. Подробнее о домашних рецептах лечения бронхита можно узнать из видео в этой статье.
Прогноз при таком заболевании, как рецидивирующий бронхит с обструкцией (код по МКБ 10 J44.1) в большинстве случаев благоприятный. При ведении правильного образа жизни и ежегодном прохождении курса иммуностимулирующей терапии частота рецидивов снижается.
Источник
Определение
Бронхит – воспалительное заболевание бронхов различной этиологии (инфекционной, аллергической, физико-химической и т.д.).
Критерии диагностики: кашель, сухие и разнокалиберные влажные хрипы, рентгенологически – отсутствие инфильтративных или очаговых изменений в легочной ткани; может наблюдаться двустороннее усиление легочного рисунка и корней легких.
Классификация
Выделяют следующие формы бронхитов: острый (простой, обструктивный, облитерирующий), рецидивирующий, хронический.
Острые бронхиты (МКБ-10: J 20)
Эпидемиология. Заболеваемость бронхитом колеблется в пределах 75-250 случаев на 1000 детей в год, возрастной пик – 1-3 года. Заболеваемость выше в холодные сезоны, обструктивные формы бронхита чаще наблюдают весной и осенью (сезоны РСВ- и парагриппозной инфекций), вызванные микоплазмой – в конце лета и осенью, аденовирусные – каждые 3-5 лет.
Этиология. Острый бронхит у детей чаще всего вызывается вирусной инфекцией [риновирусы, РСВ, вирус парагриппа 3-го типа (J20.3 – J20.7)]. Аденовирусы и РСВ могут быть причиной острого бронхиолита. У детей дошкольного и школьного возраста бронхиты могут вызывать M.pneumoniae (J20.0) и Chlamydia pneumoniae (J20.8), чаще в осенние месяцы.
Бронхиты бактериальной этиологии наблюдаются редко, они развиваются в основном при нарушении очищения бронхов (инородное тело, стеноз гортани, интубация, трахеостома, привычная аспирация пищи, порок развития бронхов, муковисцидоз, синдром цилиарной дискинезии).
Острый бронхит (простой). Это бронхит, протекающий без признаков бронхиальной обструкции. Характеризуется наличием кратковременной (1-2 дня) субфебрильной или (реже) фебрильной лихорадки и катаральных явлений. При аденовирусной инфекции высокая температура тела может сохраняться 5-8 дней. Основной симптом бронхита – кашель. В первые часы кашель может быть сухим, частым, не приносящим облегчения, но вскоре он становится влажным, с увеличивающимся количеством мокроты. Продолжительность кашля обычно до 2 нед, более длительно — при микоплазменной, хламидийной и аденовирусной этиологии бронхита. Одышки обычно нет, выслушиваются диффузные сухие и крупно- и среднепузырчатые хрипы, меняющиеся, но не исчезающие совсем при кашле. Изменения крови могут отсутствовать. Рентгенологически выявляют усиленный легочный рисунок без очаговых или инфильтративных изменений в легких, иногда некоторое усиление воздушности легочной ткани.
Хламидийный бронхит (МКБ-10: J20.8) у грудных детей возникает обычно в возрасте 2-4 мес на фоне мало нарушенного самочувствия и нормальной температуры тела, иногда он предшествует пневмонии. Бронхиальная обструкция и токсикоз обычно отсутствуют, хрипы минимальны, очагов на рентгенограмме не выявляют.
Микоплазменный бронхит (МКБ-10: J20.0) протекает при высокой температуре тела, контрастирующей с незначительно нарушенным общим состоянием и отсутствием токсикоза. Катаральные явления скудные, часто развивается коньюктивит. Характерна ассиметрия крепитирующих и мелкопузырчатых хрипов. Нередки признаки бронхиальной обструкции. Гематологические сдвиги не характерны, на рентгенограммах у ряда больных выявляют усиление мелких элементов легочного рисунка, по локализации совпадающих с областью максимально выраженных хрипов. В части случаев эти изменения трудно отличить от негомогенного инфильтрата, типичного для пневмонии этой этиологии; но это и не столь принципиально, поскольку в обоих случаях показана адекватная антибактериальная терапия.
В связи с большой значимостью дифференциальной характеристики кашля как основного симптома бронхитов считаем целесообразным привести данные о различных вариантах кашля и других патологических состояниях, при которых имеет место указанный симптом (табл. 1).
Таблица 1. – Характерные признаки кашля и их этиологическое значение
Вид кашля | Наиболее вероятная причина |
Влажный (непродолжительный), с мокротой | Бронхит, обструктивный бронхит, пневмония, муковисцидоз, бронхоэктазы |
Звонкий | Трахеит, «привычный кашель» |
Крупозный | Ларингит |
Пароксизмальный (с рвотными движениями, рвотой или без таковых) | Муковисцидоз, коклюш, инородное тело |
Скандированный | Хламидийный пневмонит |
Ночной | Аллергическая реакция верхних и (или) нижних дыхательных путей, синусит |
Наиболее сильный по утрам (при пробуждении) | Муковисцидоз, бронхоэктазы, хронический бронхит |
При интенсивной физической нагрузке | Астма физического усилия, муковисцидоз, бронхоэктазы |
Исчезающий при засыпании | «Привычный кашель», незначительное усиление секреции, например при муковисцидозе и астме |
Острый обструктивный бронхит, бронхиолит (МКБ-10: J21). Острый бронхит, протекающий с синдромом бронхиальной обструкции. Для бронхиолита характерна дыхательная недостаточность и обилие мелкопузырчатых хрипов; для обструктивного бронхита – свистящие хрипы.
Обструктивный бронхит характеризуется спастическим состоянием бронхов и отеком слизистой их, что обусловливает клинику бронхиальной обструкции. Для этой формы бронхита характерны свистящие хрипы на фоне удлиненного выдоха. Число дыхательных движений достигает до 50, редко 60-70 в минуту. Кашель обычно спастический, нечастый, температура тела субфебрильная. Рентгенологически определяют вздутие легких. Картина крови характерна для вирусной инфекции. Течение благоприятное, обструкция уменьшается в течение 2-3 дней. Но удлинение выдоха может сохраняться 7-10 дней.
Бронхиолит обычно развивается как первый обструктивный эпизод у ребенка первого года жизни на 3–4–й день часто нетяжелой ОРВИ. Обструкция при бронхиолите связана в основном с отечностью слизистой оболочки, а не с бронхоспазмом. Характерны одышка (ЧДД до 70 в минуту и выше), затруднение выдоха, а при тяжелой форме также вдоха, раздувание крыльев носа, периоральный цианоз, сухой кашель, иногда с высоким, спастическим обертоном, обилие крепитирующих хрипов.
Обструкция бронхов достигает максимума в течение 1-2 дней, затем постепенно уменьшается, полностью исчезая на 7-14 день.
Рентгенологически определяют вздутие легких, усиление бронхо-сосудистого рисунка, иногда небольшие ателектазы.
Дифференциальная диагностика. У детей с острым бронхитом необходимо исключить пневмонию на основании обычно невысокой температуры тела (ниже 38 градусов), нетяжелого состояния, а главное, наличия обструкции и диффузности и симметричности изменений в легких. Наличие бронхиальной обструкции с высокой вероятностью исключает типичную внебольничную пневмонию и лишь изредка наблюдается при атипичных формах и внутрибольничных пневмониях.
Осложнение бронхита пневмонией наблюдается редко, оно наиболее вероятно у лиц с факторами, нарушающими проходимость бронхов (инородное тело, аспирация пищи, муковисцидоз, синдром Картагенера и др.), а также при суперинфекции. Необходимо обратить внимание на признаки, повышающие вероятность пневмонии у ребенка с симптомами бронхита. Они включают в себя: повышение температуры тела выше 38 градусов в течение 3 сут и более; одышку в покое (ЧДД более 60 в минуту у детей до 2 мес; более 50 – от 2 мес до 1 года; более 40 – от 1 года до 5 лет) в отсутствие бронхиальной обструкции; наличие втяжения уступчивых мест грудной клетки (в отсутствие бронхиальной обструкции; стонущее дыхание; цианоз носогубного треугольника; признаки токсикоза («больной» вид, отказ от еды и питья, сонливость, нарушение сознания, резкая бледность при повышенной температуре тела); лейкоцитоз с нейтрофилезом.
При наличии хотя бы одного из указанных признаков показана рентгенография грудной клетки, а при невозможности произвести ее – назначение антибиотика.
Острый облитерирующий бронхиолит – тяжелое заболевание вирусной или иммунопатологической природы, приводящее к облитерации бронхиол и артериол.
Рецидивирующий бронхит (МКБ-10: J40)
Рецидивирующий бронхит – бронхит без явлений обструкции, эпизоды которого повторяются 2-3 раза в течение 1-2 лет на фоне острых респираторных вирусных инфекций. Эпизоды бронхита характеризуются длительностью клинических проявлений (2 нед и более). Частота рецидивирующего бронхита среди детей в возрасте 1-3 лет составляет 40-50, 4-6 лет – 75-100 и 7-9 лет – 30-40 на 1000. В экологически неблагоприятных зонах частота этой патологии намного выше, достигая 250 случаев на 1000 детей.
Рецидивы бронхита связаны с ОРВИ. Следует подчеркнуть, что ряд особенностей обусловливает высокую вероятность рецидива бронхита при очередном эпизоде ОРВИ – гиперреактивность бронхов, загрязнение воздуха (особенно пассивное курение!), склонность ребенка к аллергическим реакциям, признаки дисплазии соединительной ткани, определяемый иммунологически – селективный дефицит ИгА (прежде всего дефицит секреторного ИгА). Дебют рецидивирующего бронхита обычно относится ко 2-му году жизни, в течение 3-4 лет частота рецидивов постепенно снижается, а у школьников они прекращаются.
Рецидивы бронхита характеризуются кратковременным повышением температуры тела, кашлем – сначала сухим, затем влажным, со слизистой или слизисто-гнойной мокротой, общее состояние при этом нарушается мало. Рецидивы совпадают с сезонными ОРВИ, но могут возникать при массивных выбросах аэрополлютантов.
Характерны влажные разнокалиберные и сухие хрипы, изменчивые по характеру и локализации, а также сохранение кашля и физикальных изменений в легких в течение длительного времени после нормализации температуры тела и ликвидации катаральных явлений.
Изменения в анализах крови как при ОРВИ.
При рентгенографии легких у 10% больных выявляется повышение прозрачности легочных полей – свидетельство нарушения бронхиальной проходимости.
Исследование ФВД у половины больных рецидивирующим бронхитом выявляет скрытые обструктивные нарушения, обычно нерезкие и обратимые. Однако пробы с бронходилататором вне рецидива у 20% детей (у каждого 5-го!) выявляют скрытый бронхоспазм. У половины больных определяется гиперреактивность бронхов, обычно слабой степени.
Жерносек В.Ф., Василевский И.В., Кожарская Л.Г., Юшко В.Д., Кабанова М.В., Попова О.В., Рубан А.П., Новикова М.Е.
Опубликовал Константин Моканов
Источник
Связанные заболевания и их лечение
Описания заболеваний
Национальные рекомендации по лечению
Стандарты мед. помощи
Содержание
- Описание
- Дополнительные факты
- Причины
- Патогенез
- Симптомы
- Диагностика
- Лечение
- Прогноз
- Профилактика
- Список литературы
- Основные медицинские услуги
- Клиники для лечения
Названия
Название: Обструктивный бронхит.

Обструктивный бронхит
Описание
Обструктивный бронхит. Диффузный бронхит малого и среднего калибра, протекающий с острым бронхоспазмом и прогрессирующим нарушением вентиляции легких. Обструктивный бронхит проявляется кашлем с мокротой, одышкой выдоха, одышкой, дыхательной недостаточностью. Диагноз обструктивного бронхита основан на аускультативных и рентгенологических данных, а также на результатах тестов внешнего дыхания. Лечение обструктивного бронхита включает назначение спазмолитиков, бронхолитических средств, муколитиков, антибиотиков, ингаляционных кортикостероидов, дыхательной гимнастики, массажа.
Дополнительные факты
Бронхит (простой, рецидивирующий, хронический, обструктивный) представляет собой большую группу воспалительных заболеваний бронхов, различающихся по этиологии, механизмам возникновения и клинической эволюции. Обструктивный бронхит в пульмонологии включает случаи острого и хронического воспаления бронхов, возникающего с синдромом обструкции бронхов, возникающим в контексте отека слизистой оболочки, гиперсекреции слизи и бронхоспазма. Острый обструктивный бронхит обычно развивается у маленьких детей, хронический обструктивный бронхит у взрослых.
Хронический обструктивный бронхит, наряду с другими заболеваниями, возникающими при прогрессирующей обструкции дыхательных путей (эмфизема, бронхиальная астма), обычно называют хронической обструктивной болезнью легких (ХОБЛ). В Великобритании и США в группу ХОБЛ также входят муковисцидоз, облитерирующий бронхиолит и бронхоэктатическая болезнь.
Обструктивный бронхит
Причины
Острый обструктивный бронхит этиологически связан с респираторно-синцитиальными вирусами, вирусами гриппа, вирусом парагриппа типа 3, аденовирусами и риновирусами, вирусно-бактериальными ассоциациями. При исследовании приливов бронхов у пациентов с рецидивирующим обструктивным бронхитом часто выделяют ДНК стойких инфекционных патогенов, таких как вирус герпеса, микоплазма, хламидия. Острый обструктивный бронхит встречается преимущественно у маленьких детей. Развитие острого обструктивного бронхита наиболее восприимчиво к детям, часто страдающим острыми респираторными вирусными инфекциями, с ослабленным иммунитетом и повышенным аллергическим фоном, генетической предрасположенностью.
Основными факторами, способствующими развитию хронического обструктивного бронхита, являются курение (пассивное и активное), профессиональные риски (контакт с кремнием, кадмием), загрязнение воздуха (в основном диоксид серы), дефицит антипротеаз (альфа1-антитрипсин) и , В группу риска развития хронического обструктивного бронхита входят шахтеры, работники строительной, металлургической и сельскохозяйственной отраслей, железнодорожники, офисные работники, занимающиеся печатью на лазерных принтерах и т. Д. Хронический обструктивный бронхит чаще встречается у мужчин.
Патогенез
Сочетание генетической предрасположенности и факторов окружающей среды приводит к развитию воспалительного процесса, в котором участвуют мелкие и средние бронхи и перибронхиальная ткань. Это вызывает нарушение движения ресничек ресничного эпителия, затем его метаплазию, потерю цилиарных клеток и увеличение количества бокаловидных клеток. После морфологической трансформации слизистой оболочки происходит изменение состава бронхиального секрета с развитием слизистой оболочки и закупоркой мелких бронхов, что приводит к нарушению вентиляционно-перфузионного баланса.
В секрете бронхов снижено содержание неспецифических факторов местного иммунитета, обеспечивающих противовирусную и антимикробную защиту: лактоферен, интерферон и лизоцим. Густая вязкая бронхиальная секреция с пониженными бактерицидными свойствами является хорошей питательной средой для различных патогенных микроорганизмов (вирусов, бактерий, грибков). В патогенезе обструкции бронхов важная роль принадлежит активации холинергических факторов вегетативной нервной системы, вызывающих развитие бронхоспастических реакций.
Комплекс этих механизмов приводит к отеку слизистой бронхов, гиперсекреции слизи и спазму гладких мышц, т. Е. Развитию обструктивного бронхита. Если компонент бронхиальной обструкции является необратимым, следует рассмотреть ХОБЛ — добавление эмфиземы и перибронхиального фиброза.
Симптомы
Как правило, острый обструктивный бронхит развивается у детей с первых 3 лет жизни. Заболевание имеет острое начало и проявляется в виде симптомов инфекционного токсикоза и обструкции бронхов.
Токсические инфекционные проявления характеризуются низкой температурой, головной болью, диспепсическими расстройствами, слабостью. Нарушения дыхания приводят клинику к обструктивному бронхиту. Детей смущает сухой или мокрый навязчивый кашель, который не дает облегчения и усиливается по ночам, затрудненное дыхание. Отек крыльев носа при вдохе, участие в акте дыхания вспомогательных мышц (мышцы шеи, плечевого пояса, брюшного пресса), втягивание соответствующих частей грудной клетки при дыхании (межреберные промежутки, яремная ямка, супра и подключичная область). При обструктивном бронхите издалека слышны хрипы и сухие стоны («музыкальные»).
Длительность острого обструктивного бронхита составляет от 7-10 дней до 2-3 недель. В случае рецидива эпизодов острого обструктивного бронхита три или более раз в год они говорят о рецидивирующем обструктивном бронхите; при сохранении симптомов в течение двух лет устанавливается диагноз хронического обструктивного бронхита.
Основой клинической картины хронического обструктивного бронхита является кашель и одышка. При кашле небольшое количество слизистой мокроты обычно отделяется. В периоды обострения количество мокроты увеличивается, и ее характер становится слизисто-гнойным или гнойным. Кашель постоянный и сопровождается хрипами. На фоне артериальной гипертонии могут отмечаться эпизоды кровохарканья.
Респираторная одышка при хроническом обструктивном бронхите обычно включается позже, но в некоторых случаях заболевание может появиться сразу из-за одышки. Выраженность одышки варьируется в широких пределах: от ощущения нехватки воздуха во время тренировки до тяжелой дыхательной недостаточности. Степень одышки зависит от степени тяжести обструктивного бронхита, наличия обострения и сопутствующей патологии.
Обострение хронического обструктивного бронхита может быть спровоцировано респираторной инфекцией, экзогенными повреждающими факторами, физической нагрузкой, спонтанным пневмотораксом, аритмией, приемом некоторых лекарств, декомпенсацией сахарного диабета и т. Д. Факторы. В то же время появляются признаки дыхательной недостаточности, субфебрильного состояния, потоотделения, усталости, миалгии.
Объективное состояние при хроническом обструктивном бронхите характеризуется удлиненным выдохом, участием дополнительных мышц в дыхании, отдаленным хрипом, отеком вен шеи и изменением формы ногтей («очки по рецепту»). С увеличением гипоксии появляется цианоз.
Степень тяжести хронического обструктивного бронхита, согласно методическим рекомендациям Российского общества пульмонологов, оценивают по показателю FEV1 (объем форсированного выдоха за 1 секунду).
• Стадия I хронического обструктивного бронхита характеризуется значением ОФВ1, превышающим 50% от стандартного значения. На этом этапе заболевание незначительно влияет на качество жизни. Пациенты не нуждаются в постоянном наблюдении у пульмонолога.
• Стадия II хронического обструктивного бронхита диагностируется с уменьшением ОФВ1 до 35-49% от стандартного значения. В этом случае болезнь существенно влияет на качество жизни; пациенты нуждаются в систематическом наблюдении у пульмонолога.
• Стадия III хронического обструктивного бронхита соответствует индексу FEV1 менее 34% от должного значения. В то же время наблюдается заметное снижение толерантности к физической нагрузке, что требует стационарного и амбулаторного лечения в условиях легочных отделений и отделений.
Осложнениями хронического обструктивного бронхита являются эмфизема легочного сердца, амилоидоз, дыхательная недостаточность. Для диагностики хронического обструктивного бронхита следует исключить другие причины хрипов и кашля, особенно туберкулез и рак легких.
Боль в груди слева. Боль в груди справа. Боль в грудной клетке. Влажный кашель. Высокая температура тела. Кашель. Кровохарканье. Ломота в теле. Мокрота. Нехватка воздуха. Ночная потливость у мужчин. Одышка. Поперхивание во время еды. Постоянная жажда. Потливость.
Диагностика
Программа обследования людей с обструктивным бронхитом включает физические, лабораторные, рентгенологические, функциональные и эндоскопические исследования. Тип физических данных зависит от формы и стадии обструктивного бронхита. По мере прогрессирования заболевания тремор в голосе уменьшается, над легкими возникает стук, а подвижность краев легких уменьшается. Затрудненное дыхание, хрипы при обнаружении принудительного выдоха, мокрые хрипы при обострении. Тон или количество хрипов меняется после кашля.
Рентгенография легких позволяет исключить локальные и диссеминированные поражения легких с целью выявления сопутствующих заболеваний. Как правило, через 2–3 года при обструктивном бронхите отмечается увеличение бронхиального рисунка, деформация корней легких и эмфизема. Диагностическая бронхоскопия при обструктивном бронхите позволяет обследовать слизистую бронхов под мокротой и бронхоальвеолярным лаважем. Бронхография может потребоваться, чтобы исключить бронхоэктазию.
Необходимым критерием диагностики обструктивного бронхита является изучение функции внешнего дыхания. Данные спирометрии (включая ингаляционные тесты), измерение пикового расхода, пневмотахометрия имеют первостепенное значение. На основании полученных данных определены наличие, степень и обратимость обструкции бронхов, нарушение вентиляции легких, стадия хронического обструктивного бронхита.
В комплексе лабораторной диагностики, общих анализов крови и мочи, изучаются биохимические показатели крови (общий белок и белковые фракции, фибриноген, сиаловые кислоты, билирубин, аминотрансфераза, глюкоза, креатинин и ). В иммунологических тестах определяется функциональная способность субпопуляции Т-лимфоцитов, иммуноглобулинов и ЦИК. Определение CBS и газового состава крови позволяет объективно оценить степень дыхательной недостаточности при обструктивном бронхите.
Проводятся микроскопические и бактериологические исследования мокроты и ирригационной жидкости, а для исключения туберкулеза легких проводится анализ мокроты с использованием ПЦР и КУБ. Обострение хронического обструктивного бронхита следует дифференцировать от бронхоэктазов, бронхиальной астмы, пневмонии, туберкулеза и рака легких и легочной эмболии.
Лечение
При остром обструктивном бронхите назначают отдых, пьянство, увлажнение, щелочные и лечебные ингаляции. Назначается этиотропная противовирусная терапия (интерферон, рибавирин и др. ;). При тяжелой бронхиальной обструкции используются спазмолитические (папаверин, дротаверин) и муколитические (ацетилцистеин, амброксол), бронхолитические ингаляторы (сальбутамол, орципреналин, гидробромид фенотерола). Для облегчения выделения мокроты проводятся перкуссионный массаж грудной клетки, вибрационный массаж, массаж мышц спины и дыхательные упражнения. Антибактериальная терапия назначается только при наличии вторичной микробной инфекции.
Целью лечения хронического обструктивного бронхита является замедление прогрессирования заболевания, уменьшение частоты и продолжительности обострений, а также улучшение качества жизни. Основой фармакотерапии хронического обструктивного бронхита является базисная и симптоматическая терапия. Отказ от курения является обязательным требованием.
Базовая терапия включает применение бронхолитических препаратов: антихолинергиков (ипратропия бромид), b2-агонистов (фенотерол, сальбутамол), ксантинов (теофиллин). При отсутствии эффекта от лечения хронического обструктивного бронхита используются кортикостероидные препараты. Муколитические препараты (амброксол, ацетилцистеин, бромгексин) используются для улучшения проходимости бронхов. Лекарства могут вводиться перорально в форме аэрозольных ингаляций, небулайзерной терапии или парентерального введения.
Когда бактериальный компонент расслаивается в периоды обострения хронического обструктивного бронхита, макролиды, фторхинолоны, тетрациклины, бета-лактамы, цефалоспорины назначают на курс 7-14 дней. При гиперкапнии и гипоксемии кислородная терапия является обязательным компонентом лечения обструктивного бронхита.
Прогноз
Острый обструктивный бронхит хорошо поддается лечению. У детей с аллергической предрасположенностью может возникнуть рецидив обструктивного бронхита, что приведет к развитию астматического бронхита или бронхиальной астмы. Переход от обструктивного бронхита к хронической форме является менее благоприятным прогнозом.
Правильная терапия помогает замедлить прогрессирование обструктивного синдрома и дыхательной недостаточности. Неблагоприятными факторами, ухудшающими прогноз, являются пожилые пациенты, сопутст?
