Реактивный лейкоцитоз код по мкб 10

Текущая версия страницы пока не проверялась опытными участниками и может значительно отличаться от версии, проверенной 30 сентября 2019;
проверки требуют 3 правки.
Лейкоцитоз — увеличение числа лейкоцитов в единице объема крови. Может быть физиологическим (например, при пищеварении, беременности) и патологическим — при многих инфекционных и др. заболеваниях.[1]Основная биологическая функция лейкоцитов сводится к обеспечению защитных функций организма.[2]
Норма лейкоцитов в крови[править | править код]
| Тип клеток / возраст | До 1 года | 1 – 5 лет | 5 – 10 лет | 10 – 16 лет | 16 – 20 лет | 20 – 50 лет | Старше 50 лет |
| Лейкоциты, *109/л | 6 — 18 | 5,5 – 17,5 | 4,5 – 15,5 | 4,5 – 13,5 | 4 – 10,5 | 4 – 12 | 3,5 – 12,5 |
Причины физиологического лейкоцитоза[править | править код]
- приём пищи (при этом число лейкоцитов не превышает 10—12⋅109/л)[3]
- физическая работа, приём горячих и холодных ванн
- беременность, роды, предменструальный период[4]
- Курение.
- Стрессы, серьезные эмоциональные переживания.
- Рацион питания. Некоторые продукты могут влиять на лейкоциты.[5]
- Во второй половине беременность повышение лейкоцитов в крови тоже является нормой.[6]
- Спорт и физические нагрузки всегда приводят к колебанию уровня лейкоцитов в крови.
- Пребывание в условиях горячего воздуха. Это может быть чрезмерное увлечение солнечными ваннами или рабочая обстановка, например, в определенных производственных цехах. Сюда же можно отнести посещение бани и сауны.
По этой причине кровь нужно сдавать натощак, перед «походом в больницу» не стоит заниматься тяжёлой физической работой. Для беременных, рожениц и родильниц установлены свои нормы. То же самое относится и к детям.[7]
Причины патологического лейкоцитоза[править | править код]
- инфекционные заболевания (пневмония, сепсис, менингит, пиелонефрит и т. д.)[8]
- инфекционные заболевания с преимущественным поражением клеток иммунной системы (инфекционный мононуклеоз и инфекционный лимфоцитоз)
- различные воспалительные заболевания, вызываемые микроорганизмами (перитонит, флегмона и т. д.)
Исключения: некоторые инфекционные заболевания, протекающие с лейкопенией (брюшной тиф, малярия, бруцеллёз, корь, краснуха, грипп, вирусный гепатит в острой фазе). Если в острой фазе инфекционного заболевания отсутствует лейкоцитоз — это неблагоприятный признак, свидетельствующий о слабой реактивности (сопротивляемости) организма.[9]
- воспалительные заболевания немикробной этиологии (ревматоидный артрит, системная красная волчанка и др.)
- инфаркты различных органов (миокарда, лёгких и т. д.) — в их основе лежит асептическое (безмикробное) воспаление
- обширные ожоги
- большая кровопотеря[10]
- злокачественные заболевания (онкология)
Исключения: метастазы в костный мозг могут нарушать кроветворение и вызывать лейкопению
- пролиферативные (лат. proles потомство + ferre нести = разрастание ткани организма в результате новообразования (размножения) клеток) заболевания системы крови (лейкозы и т. д.), но это относится только к лейкемической (более 50—80⋅109/л лейкоцитов) и сублейкемической (50—80⋅109/л лейкоцитов) формам.
Исключения: при лейкопенической (содержание лейкоцитов в крови ниже нормы) и алейкемической (содержание лейкоцитов в крови ниже нормы, отсутствие бластных (незрелых) клеток) формах, лейкоцитоза не будет
- уремия, диабетическая кома
- спленэктомия (удаление селезёнки) — лейкоцитоз 15—20⋅109/л с увеличением количества нейтрофилов до 90 %
- Лейкопения
Симптомы[править | править код]
Данное состояние часто сопровождается следующими признаками:
- недомогание, усталость;
- умеренная и высокая гипертермия;
- снижение зрения, нарушение сна;
- потеря веса и боли в суставах и мышцах;
- излишнее потоотделение, головокружение, потеря аппетита.
Иногда лейкоцитоз можно выявить лишь при очередном общем анализе крови. Существует ряд малоизученных состояний человека, при которых может повышаться СОЭ, лейкоциты, температура. Как правило, проходит время, и все показатели приходят в норму. Каких-либо проявлений эти отклонения от нормы не имеют.
Лечение[править | править код]
Как понизить уровень лейкоцитов в крови:
Порядок лечения лейкоцитоза устанавливает врач после дополнительных обследований. Терапия, прежде всего, направляется на устранение факторов, спровоцировавших повышение уровня лейкоцитов. Отдельного лечения для снижения уровня лейкоцитов в крови не предусматривается.
Если повышенное количество лейкоцитов в крови вызвано физиологическими причинами (неправильным питанием, беременностью, перенапряжением), то для того, чтобы его снизить, необходимо изменить свой образ жизни:
- правильно питаться.
- больше отдыхать.
- избегать переохлаждения или перегрева на фоне пониженного иммунитета.
При выявлении лейкоцитоза ни в коем случае нельзя заниматься самолечением. Данное нарушение может иметь временный характер или свидетельствовать о тяжелых заболеваниях, которые требуют медицинского вмешательства, и только специалист способен выяснить, почему количество лейкоцитов растет и как с этим бороться.
Примечания[править | править код]
- ↑ Словарь медицинских терминов. Мединтерес.
- ↑ ИВАНОВ К.П. Лейкоцитоз и адгезия лейкоцитов при развитии ишемии мозга (рус.) // Первый Санкт-Петербургский государственный медицинский университет им. академика И.П. Павлова. — 2009.
- ↑ Е.В. Старовойтова, В.В. Ботвиньева, А.М Фёдоров, В.К.Таточенко. СРАВНИТЕЛЬНАЯ ХАРАКТЕРИСТИКА УРОВНЯ ЛЕЙКОЦИТОЗА, С-РЕАКТИВНОГО БЕЛКА, ПРОКАЛЬЦИТОНИНА ПРИ ДИФФЕРЕНЦИАЛЬНОЙ ДИАГНОСТИКЕ ОСТРЫХ ТОНЗИЛЛИТОВ У ДЕТЕЙ (рус.) // Научный центр здоровья детей РАМН. — 2007.
- ↑ Хасан Актулаевич Басыгов, Рафик Галимзянович Сайфутдинов, Диляра Раисовна Тагирова, Гульназ Рафиковна Муртазина. Прогностическое значение лейкоцитоза при инфаркте миокарда // Казанский медицинский журнал.
- ↑ Е.И.Шумская, И.А.Ефименко. ИЗМЕНЕНИЕ ПОКАЗАТЕЛЕЙ ЛЕЙКОЦИТАРНОГО ИНДЕКСА ИНТОКСИКАЦИИ И ЛЕЙКОЦИТОЗА ПРИ ТРОМБОФЛЕБИТАХ В ЗАВИСИМОСТИ ОТ ТЯЖЕСТИ ЗАБОЛЕВАНИЯ // Рязанский государственный медицинский университет им. И.П.Павлова.
- ↑ А.П.Мирошниченко, Н.С.Храппо, Е.Н.Степанов. ОСОБЕННОСТИ ТЕЧЕНИЯ ОСТРОГО ГНОЙНОГО СИНУИТА В ЗАВИСИМОСТИ ОТ УРОВНЯ ЛЕЙКОЦИТОВ И КОНЦЕНТРАЦИИ ЦИТОКИНОВ В ПЕРИФЕРИЧЕСКОЙ КРОВИ (рус.) // Практическая медицина.
- ↑ А.В.Панина, П.В.Долотовская, Н.Ф.Пучиньян. ЛЕЙКОЦИТОЗ И КЛИНИЧЕСКИЕ ИСХОДЫ У БОЛЬНЫХ ИНФАРКТОМ МИОКАРДА С ПОДЪЕМОМ СЕГМЕНТА ST // Кардиология.
- ↑ И.Ю.Морозова, Н.Н.Страмбовская. ЛЕЙКОЦИТОЗ И АГРЕГАЦИОННАЯ АКТИВНОСТЬ ТРОМБОЦИТОВ В ПРОГНОЗИРОВАНИИ ИСХОДОВ ОСТРЫХ НАРУШЕНИЙ МОЗГОВОГО КРОВООБРАЩЕНИЯ // Читинская государственная медицинская академия.
- ↑ А.В.Пермяков, С.В.Хасанянова. СТЕПЕНЬ ВЫРАЖЕННОСТИ ЛЕЙКОЦИТОЗА ПОКАЗАТЕЛЬ ДАВНОСТИ КОЖНЫХ РАН // Ижевская государственная медицинская академия.
- ↑ В.И.Кузник, И.Ю.Морозова, О.С. Роднина, Н.Н Страмбовская. ВЛИЯНИЕ ЛЕЙКОЦИТОЗОВ КРОВИ НА ИСХОД ОНМК (рус.) // Биллютень ВСНЦ СО РАМН. — 2009.
Литература[править | править код]
- Данилова Л. А. Анализы крови и мочи. — 2-е изд., перераб. и доп. — СПб., ЗАО «Салит» — ООО «Издательство Деан», 1999. — 128 с.
- Патологическая анатомия. Курс лекций. Учебное пособие. / Под ред. В. В. Серова, М. А. Пальцева. — М.: Медицина, 1998. — 640 с.: ил.
- Лейкок Дж. Ф., Вайс П. Г. Основы эндокринологии: Пер. с англ. — М.: Медицина, 2000. — 504 с.: ил.
Источник
- D70 Агранулоцитоз. Агранулоцитарная ангина. Детский генетический агранулоцитоз. Болезнь Костманна. Нейтропения: БДУ, врожденная, циклическая, медикаментозная, периодическая, селезеночная (первичная), токсическая. Нейтропеническая спленомегалия. При необходимости идентифицировать лекарственное средство, вызвавшее нейтропению, используют дополнительный код внешних причин (класс ХХ).
- Исключена: преходящая неонатальная нейтропения (P61.5)
- D71 Функциональные нарушения полиморфно-ядерных нейтросфилов. Дефект рецепторного комплекса клеточной мембраны. Хронический (детский) гранулематоз. Врожденный дисфагоцитоз. Прогрессирующий септический гранулематоз.
- D72 Другие нарушения белых кровяных клеток.
- Исключены: базофилия (D75.8), иммунные нарушения (D80 — D89), нейтропения (D70), предлейкоз (синдром) (D46.9)
- D72.0 Генетические аномалии лейкоцитов. Аномалия (грануляции) (гранулоцита) или синдром: Альдера, Мая — Хегглина, Пельгера — Хюэта. Наследственная лейкоцитарная: гиперсегментация, гипосегментация, лейкомеланопатия.
- Исключен: синдром Чедиака — Хигаши (Chediak — Higashi syndrome) (- Стейнбринка) (E70.3)
- D72.1 Эозинофилия. Эозинофилия: аллергическая, наследственная.
- D72.8 Другие уточнённые нарушения белых кровяных клеток. Лейкемоидная реакция: лимфоцитарная, моноцитарная, миелоцитарная. Лейкоцитоз. Лимфоцитоз (симптоматический). Лимфопения. Моноцитоз (симптоматический). Плазмацитоз.
- D72.9 Нарушение белых кровяных клеток неуточненное
- D73 Болезни селезенки
- D73.0 Гипоспленизм. Аспления послеоперационная. Атрофия селезенки.
- Исключена: аспления (врожденная) (Q89.0)
- D73.1 Гиперспленизм.
- Исключены спленомегалия: БДУ (R16.1), врожденная (Q89.0).
- D73.2 Хроническая застойная спленомегалия
- D73.3 Абсцесс селезенки
- D73.4 Киста селезенки
- D73.5 Инфаркт селезенки. Разрыв селезенки нетравматический. Перекручивание селезенки.
- Исключен: травматический разрыв селезенки (S36.0)
- D73.8 Другие болезни селезенки. Фиброз селезенки БДУ. Периспленит. Спленит БДУ.
- D73.9 Болезнь селезенки неуточнённая
- D74 Метгемоглобинемия
- D74.0 Врожденная метгемоглобиемия. Врожденная недостаточность NADH-метгемоглобинредуктазы. Гемоглобиноз М (болезнь НЬ-М). Meтгeмoглобинемия наследственная
- D74.8 Другие метгемоглобинемии. Приобретённая метгемоглобинемия (с сульфгемоглобинемией). Токсическая метгемоглобинемия
- D74.9 Метгемоглобинемия неуточнённая
- D75 Другие болезни крови и кроветворных органов.
- Исключены: увеличение лимфатических узлов (R59.-), гипергаммаглобулинемия БДУ (D89.2), лимфаденит; БДУ (I88.9), острый (L04.-), хронический (I88.1), брыжеечный (острый) (хронический) (I88.0)
- D75.0 Семейный эритроцитоз. Полицитемия: доброкачественная, семейная.
- Исключен: наследственный овалоцитоз (D58.1)
- D75.1 Вторичная полицитемия. Полицитемия: приобретённая, связанная с: эритропоэтинами, снижением объёма плазмы, высотой, стрессом, эмоциональная, гипоксемическая, нефрогенная, относительная.
- Исключены полицитемия: новорождённого (P61.1), истинная (D45)
- D75.2 Эссенциальный тромбоцитоз. Исключена: эссенциальная (геморрагическая) тромбоцитемия (D47.3)
- D75.8 Другие уточнённые болезни крови и кроветворных органов. Базофилия
- D75.9 Болезнь крови и кроветворных органов неуточнённая
- D76 Отдельные болезни, протекающие с вовлечением лимфоретикулярной ткани и ретикулогистиоцитарной системы.
- Исключены: болезнь Леттерера — Сиве (C96.0), злокачественный гистиоцитоз (C96.1), ретикулоэндотелиоз или ретикулез: гистиоцитарный медуллярный (C96.1), лейкемический (C91.4), липомеланотический (I89.8), злокачественный (C85.7), нелипидный (C96.0)
- D76.0 Гистиоцитоз из клеток Лангерганса, не классифицированный в других рубриках. Эозинофильная гранулема. Болезнь Хенда — Шюллера — Крисчена (Hand — Schuller — Christian. Гистиоцитоз Х (хронический)
- D76.1 Гемофагоцитарный лимфогистиоцитоз. Семейный гемофагоцитарный ретикулез. Гистиоцитозы из мононуклеарных фагоцитов, отличных от клеток Лангерганса, БДУ.
- D76.2 Гемофагоцитарный синдром, связанный с инфекцией
- D76.3 Другие гистиоцитозные синдромы. Ретикулогистиоцитома (гигантоклеточная). Синусный гистиоцитоз с массивной лимфаденопатией. Ксантогранулема
- D77 Другие нарушения крови и кроветворных органов при болезнях, классифицированных в других рубриках. Фиброз селезенки при шистосомозе [бильгарциозе] (B65.-)
Источник
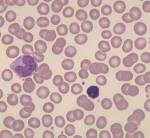
Лейкоцитоз – это увеличение содержания в периферической крови лейкоцитов выше 9000 в 1 мкл (9х109/л). Наблюдается при широком спектре нозологий, особенно бактериальных и вирусных инфекциях, системных воспалительных патологиях ревматического характера. Какие-либо специфические клинические проявления отсутствуют. Симптоматика определяется причиной, т.е. болезнью, на фоне которой развился лейкоцитоз. Уровень лейкоцитов измеряется при заборе венозной или капиллярной крови утром через 12 часов после последнего приема пищи. Подсчет лейкоцитов является частью общего анализа крови. Для коррекции лейкоцитоза проводится лечение основного заболевания.
Классификация
Лейкоцитозы разделяются по различным критериям. По биологическому значению выделяют физиологическое и патологическое повышение лейкоцитов в крови. Физиологический лейкоцитоз не несет никакого вреда и наблюдается у каждого здорового человека при определенных обстоятельствах — во время интенсивной мышечной работы (миогенный), через 2-3 часа после приема пищи (алиментарный), во втором триместре беременности (гестационный). Причиной патологического лейкоцитоза выступают заболевания. По степени увеличения уровня лейкоцитов выделяют:
- Умеренный лейкоцитоз. Количество лейкоцитов от 9000 до 15000.
- Высокий лейкоцитоз. Содержание лейкоцитов от 15000 до 50000.
- Гиперлейкоцитоз (лейкемоидная реакция). Концентрация лейкоцитов свыше 50000. Часто присутствует большое количество незрелых форм белых клеток крови.
Помимо уровня лейкоцитоза важное значение имеет то, какой именно тип лейкоцитов вышел за пределы нормальных показателей. В зависимости от вида лейкоцитов различают следующие виды лейкоцитоза:
- Нейтрофильный (нейтрофилез). Увеличение нейтрофилов выше 75%. Причиной являются бактериальные инфекции, нагноительные процессы.
- Лимфоцитарный (лимфоцитоз). Содержание лимфоцитов больше 38% (у детей до 7 лет – выше 55%). Частые причины — вирусные инфекции, лимфопролиферативные заболевания.
- Моноцитарный (моноцитоз). Увеличение моноцитов выше 10%. Причинами служат гранулематозные процессы, протозойные инфекции, септический эндокардит.
- Эозинофильный (эозинофилия). Содержание эозинофилов больше 5%. Основными причинами являются глистные инвазии, аллергические реакции, некоторые болезни легких.
- Базофильный (базофилия). Увеличение базофилов выше 1%. Очень редкое состояние. Причиной выступают аллергии, истинная полицитемия, неспецифический язвенный колит.
Причины лейкоцитоза
Инфекции
Наиболее частой причиной лейкоцитоза считаются различные инфекции (бактериальные, вирусные, паразитарные). Так как главная функция всех лейкоцитов – поддержание противоинфекционного иммунитета, присутствие в организме чужеродного патогена сопровождается реактивным увеличением в крови белых кровяных телец. Причем определенный вид микроорганизма вызывает различные виды лейкоцитоза.
- Бактериальные инфекции. При бактериальных инфекциях повышается содержание в крови нейтрофилов и моноцитов, которые путем фагоцитоза и «кислородного взрыва» уничтожают патогены. При локализованных инфекциях (ангина, пиелонефрит, бронхит) лейкоцитоз обычно незначительный. Выраженные гнойные процессы (абсцесс, флегмона, остеомиелит) и генерализованные инфекции (сепсис, эндокардит) характеризуются высоким лейкоцитозом, иногда встречается лейкемоидная реакция. Отличительная особенность лейкоцитоза, причиной которого стала бактериальная инфекция – сдвиг лейкоцитарной формулы влево, т.е. появление в крови «молодых», незрелых форм нейтрофилов (метамиелоцитов, промиелоцитов). При острых процессах лейкоцитоз резко нарастает и достигает максимума на 1-2 день заболевания, затем постепенно уменьшается и приходит в норму. При хронических бактериальных инфекциях уровень лейкоцитов может быть на верхней границе нормы или слегка превышать ее.
- Вирусные инфекции (грипп, корь, мононуклеоз). Становятся причиной повышения в крови лимфоцитов, которые обладают способностью запускать в вирусных клетках механизм апоптоза и вырабатывать против них специфичные антитела (иммуноглобулины). Лимфоцитоз чаще всего умеренный, может сохраняться длительное время (недели, месяцы, годы), особенно при персистирующих вирусных инфекциях (цитомегаловирус, вирус Эпштейн-Барра).
- Глистные инвазии. Инфицирование гельминтами (аскаридами, острицами, анкилостомами) считается одной из самых частых причин эозинофильного лейкоцитоза. Эозинофилы содержат в своих гранулах эозинофильный катионный белок, который нарушает обменные процессы в теле гельминтов. Эозинофилия возникает примерно на 5-й день болезни, стремительно растет и достигает очень высоких значений к 35-40 дню, а затем начинает медленно (на протяжении нескольких недель) снижаться до нормальных цифр.

Системные заболевания
Причиной лейкоцитоза часто становятся хронические системные воспалительные процессы. Точные патогенетические механизмы повышения лейкоцитов при этих патологиях еще неизвестны. Предполагается, что медиаторы и цитокины, образующиеся при ревматическом воспалении, стимулируют в костном мозге выработку лейкоцитов. В основном это касается следующих ревматических заболеваний:
- Болезни суставов: ревматоидный артрит, анкилозирующий спондилоартрит.
- Диффузные болезни соединительной ткани: системная красная волчанка, дерматомиозит, склеродермия.
- Системные васкулиты: неспецифический аортоартериит, гранулематоз с полиангиитом, гигантоклеточный артериит.
При артритах и диффузных заболеваниях соединительной ткани лейкоцитоз обычно умеренный. При системных васкулитах с некротизирующим воспалением в сосудистой стенке лейкоцитоз может достигать высоких цифр.
Аллергия
Это основная причина эозинофильного лейкоцитоза. Попадание в организм аллергена вызывает IgE-опосредованную дегрануляцию тучных клеток с высвобождением медиаторов аллергического воспаления – лейкотриенов, гистамина и пр. Одной из главных функций эозинофилов является подавление выработки медиаторов воспаления, поэтому любая аллергическая реакция сопровождается повышением уровня эозинофилов.
Максимальный уровень эозинофилии достигается в момент обострения аллергической реакции, затем он постепенно снижается по мере регресса симптомов и возвращается к нормальным показателям в стадию ремиссии. При большинстве аллергических заболеваний (бронхиальная астма, риноконъюнктивит) наблюдается умеренный лейкоцитоз. Лишь при развитии системных реакций (синдром Стивенса-Джонса, DRESS-синдром) может встречаться высокий лейкоцитоз.
Болезни крови
Злокачественные миелопролиферативные (лейкозы, полицитемия) и лимфопролиферативные (лимфомы) патологии считаются основной причиной гиперлейкоцитоза. Он обусловлен онкологической трансформацией стволовых клеток костного мозга и лимфатической ткани с последующей гиперпродукцией лейкоцитов. При лейкозах наблюдается нейтрофильный, моноцитарный или эозинофильный лейкоцитоз, при лимфомах – лимфоцитоз.
При острых лейкозах, помимо лейкоцитоза, отмечаются такие признаки, как лейкемический провал, который подразумевает наличие только зрелых лейкоцитов и бластных клеток и отсутствие промежуточных форм (метамиелоцитов), базофильно-эозинофильную ассоциацию (одновременное резкое увеличение базофилов и эозинофилов). Лейкоцитоз нарастает медленно, в течение нескольких лет. Достигает высоких цифр (до 100 000) и постепенно снижается под действием химиотерапии.
Другие причины
- Массивный распад тканей: инфаркт миокарда, ишемический инсульт, панкреонекроз, обширные ожоги.
- Токсическое воздействие на костный мозг: отравления свинцом, органическими углеводородными соединениями, ионизирующее излучение.
- Эндокринные расстройства: хроническая надпочечниковая недостаточность, аутоиммунные полигландулярные синдромы, врожденная дисфункция коры надпочечников.
- Первичные иммунодефициты: синдром Вискотта-Олдрича, синдром Джоба (гипер-IgE-синдром).
- Злокачественные новообразования: мелкоклеточный рак легких, рак молочной железы, аденокарцинома толстой кишки.
- Болезни легких: легочные эозинофилии (эозинофильные пневмонии), гистиоцитоз из клеток Лангерганса, аллергический бронхолегочный аспергиллез.
- Дерматологические заболевания: экзема, герпетиформный дерматит Дюринга, чесотка.
- Состояние после удаления селезенки (спленэктомии): как компонент постспленэктомического синдрома.
Диагностика
Лейкоцитоз выявляется во время исследования клинического анализа крови. Так как причин повышения уровня лейкоцитов довольно много, сначала следует обратиться к врачу-терапевту. Врач собирает подробный анамнез, проводит физикальное обследование больного, включающее измерение температуры тела, осмотр кожных покровов и слизистых оболочек и пр. На основании полученных данных с целью подтверждения заболевания, вызвавшего лейкоцитоз, назначаются следующие исследования:
- Анализы крови. В крови определяются маркеры воспаления – высокая СОЭ и СРБ, аутоантитела (ревматоидный фактор, АЦЦП, антитела к цитоплазме нейтрофилов). Обязательно проводится подсчет лейкоцитарной формулы (процентное соотношение форм лейкоцитов). Изучается мазок крови на предмет наличия токсической зернистости нейтрофилов, атипичных мононуклеаров, теней Боткина-Гумпрехта. В случае подозрения на септическое состояние измеряется пресепсин.
- Выявление патогена. Для идентификации инфекционного возбудителя как причины лейкоцитоза проводится бактериальный посев крови, мокроты, мочи. Методом иммуноферментного анализа определяются антитела (иммуноглобулины класса G и M) к бактериям, вирусам, гельминтам, а при помощи полимеразной цепной реакции обнаруживаются их ДНК.
- Аллергодиагностика. С целью подтверждения аллергической природы заболевания измеряется уровень иммуноглобулина Е (IgE) методом ИФА. Для выявления причинного аллергена выполняются базофильные тесты, различные аллергологические пробы – кожные (скарификационные, аппликационные, прик-тесты), провокационные (назальные, ингаляционные, конъюнктивальные).
- Рентгенография. При пневмониях на рентгенографии органов грудной клетки отмечаются инфильтраты в легких, очаги затемнения, на рентгене суставов у больных артритами – сужение суставной щели, остеопороз, эрозии костной ткани. При остеомиелите на рентгенографии костей обнаруживаются утолщение надкостницы, секвестрационные очаги (участки некроза кости).
- УЗИ. При пиелонефрите на ультразвуковом исследовании ОБП выявляется увеличение размера почек, расширение и уплотнение чашечно-лоханочной системы. Для инфекционного мононуклеоза характерна гепатоспленомегалия. На эхокардиографии могут быть видны вегетации на клапанах, выпот в полость перикарда.
- Гистологические исследования. При подозрении на лейкоз выполняется трепанобиопсия или стернальная пункция, в материале которых обнаруживается гиперплазия гранулоцитарного ростка, большое количество бластных клеток. Для диагностики лимфом проводится аспирационная биопсия увеличенного лимфатического узла, в биоптате выявляется лимфоцитарная гиперклеточность, разрастание коллагена, гигантские клетки Березовского-Штернберга.

Лейкоцитарная формула позволяет определить процентное соотношения различных типов лейкоцитов
Лечение при лейкоцитозе
Симптоматического лечения лейкоцитоза не существует. Для нормализации уровня белых кровяных клеток необходимо бороться с основной патологией, которая послужила причиной лейкоцитоза. При незначительном лейкоцитозе в период выздоровления от инфекционного заболевания не нужно никакого медицинского вмешательства. Однако даже умеренное повышение в крови лейкоцитов, сохраняющееся длительное время, требует консультации специалиста для выяснения причины.
Для терапии болезней, сопровождающихся лейкоцитозом, применяются антибактериальные, противовирусные, противогельминтные лекарственные препараты. Если высокое содержание лейкоцитов обусловлено ревматологической патологией, используются средства, подавляющие воспалительный процесс (глюкокортикостероиды, иммуносупрессанты). Аллергические реакции эффективно купируются антигистаминными медикаментами и ГКС.
Если причиной лейкоцитоза явились злокачественные гематологические заболевания, необходим длительный курс химиотерапии, а в некоторых случаях – аллогенная трансплантация костного мозга. Нагноительные процессы (флегмоны, абсцессы) подлежат хирургическому вмешательству, которое подразумевает рассечение мягких тканей, промывание и дренирование очага. При эндокардите может потребоваться пластика или протезирование клапанов.
Прогноз
Лейкоцитоз сам по себе не может быть предиктором последствий или осложнений. По нему невозможно предсказать прогноз и риск летального исхода. Исход напрямую зависит от причины, т.е. болезни, вызвавшей лейкоцитоз, а также от степени ее тяжести. Например, острая респираторная вирусная инфекция практически всегда протекает доброкачественно, заканчивается полным выздоровлением и никак не влияет на продолжительность жизни. Такие патологии, как системные васкулиты, гемобластозы, характеризуются высоким процентом смертности. Поэтому при любом уровне повышения лейкоцитов в крови показано тщательное обследование, направленное на выяснение причины и своевременное начало лечения.
Источник
