Развитие синдрома уотерхауса фридериксена характерно для тяжелого течения
Синдром Уотерхауса-Фридериксена синдром (СУФ), также известный под названием менингококкового синдрома или фульминантной менингококкемии, представляет собой надпочечниковую недостаточность, развивающуюся в результате кровотечения в надпочечниках.
Обычно заболевание вызывает тяжелая бактериальная инфекция, а именно менингококковый патоген Neisseria meningitidis.
- Что такое синдром Уотерхауса-Фридериксена, открытие заболевания
- Причины синдрома Уотерхауса-Фридериксена
- Симптомы синдрома Уотерхауса-Фридериксена
- Лечение синдрома Уотерхауса-Фридериксена
Что такое синдром Уотерхауса-Фридериксена, открытие заболевания
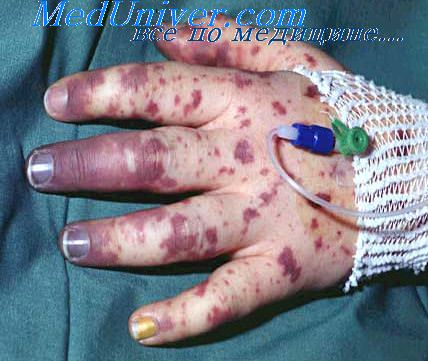
Синдром Уотерхауса-Фридериксена был впервые описан в 1911 году ученым Уотерхаусом при осмотре ребенка в возрасте 8 месяцев. В 1918 году описание подобного заболевания впервые произвел ученый Фридериксен. Согласно заметкам врачей, больные испытывали клинический ступор, цианоз, бледность, быстро распространяющуюся пурпурную сыпь. При вскрытии тел умерших обнаружились обширные кровоизлияния обоих надпочечников.
Синдром Уотерхауса-Фридериксена связан с бактериемией. Этиологическим агентом большинства случаев заболевания является бактерия менингококка, однако причиной заболевания могут также являться бактерии пневмококка, стрептококка и гемолитического стафилококка.
Бактериальная инфекция приводит к массовому кровоизлиянию в один или оба надпочечника. Она характеризуется распространением менингококковых бактерий. Это распространение вызывает поступление патогенов в больших количествах в кровь. Кроме того, синдром сопровождается органной недостаточностью, комой, низким кровяным давлением и шоком. Дополнительные внешние проявления заболевания — пурпура, покраснение кожи, выделение большого количества пота. Без лечения данный синдром приводит к смерти.
Ранее синдром считался преимущественно детской болезнью, однако за последние десятилетия участились случаи заболевания взрослых людей. Медики связывают такую тенденцию с ростом общего количества случаев менингококковой инфекции. При своевременном обнаружении заболевания прогноз выживаемости благоприятен.
Причины синдрома Уотерхауса-Фридериксена
Основные причины синдрома Уотерхауса-Фридериксена это:
- стрептококки;
- менингококки;
- пневмококки;
- гемолитические стафилококки;
- сепсис;
- ВИЧ-инфекция;
- общий бактериальный патогенез;
- ослабление иммунитета;
- туберкулез;
- сифилис;
- дефицит минералокортикоидов;
- разрушение печени;
- гемофильная инфекция;
- цитомегаловирус;
- синегнойная палочка;
- пневмония;
- хроническая обструктивная болезнь легких;
- вирус Эбола;
- пожилой возраст;
- применение препаратов, способствующих свертываемости крови (в редких случаях).
Дополнительные причины:
- снижение количества тромбоцитов в крови;
- почечный тромбоз;
- употребление стероидов;
- первичный антифосфолипидный синдром.
Симптомы синдрома Уотерхауса-Фридериксена
Синдром Уотерхауса-Фридериксена у взрослых характеризуется следующими симптомами:
- сильная головная боль;
- лихорадка;
- тошнота и рвота;
- светобоязнь;
- кривошея (наклон головы на одну сторону, к плечу);
- вялость и сонливость;
- состояние ступора;
- кома (при данном симптоме низкий порог выживаемости);
- появление сыпи на коже, что указывает на прогресс синдрома;
- у пожилых пациентов меняется поведение, повышается уровень беспокойства, появляется бессонница, подозрительность;
- сосудистая недостаточность.
Симптомы у детей:
- раздражительность, плаксивость, отказ от груди;
- плохой аппетит;
- рвота;
- кожа и слизистые оболочки бледнеют, становятся синюшными, может присутствовать сыпь как при диатезе;
- температура, лихорадка;
- светобоязнь;
- ДВС-синдром;
- ригидность затылочных мышц (как классический симптом менингита).
У детей темпы развития заболевания могут быть медленными, у пожилых людей — стремительными (10-24 часа).
Лечение синдрома Уотерхауса-Фридериксена
Терапевтический подход при синдроме Уотерхауса-Фридериксена заключается в лечении шока, токсемии и бактериемии, а также восстановлении функции коры надпочечников при помощи заместительной гормональной терапии.
С шоковым состоянием медики борются следующим образом. Показано содержание больного в тепле, использование противошоковых препаратов и парентеральной жидкости в количестве от 3000 до 4000 куб.см. Дозу вводят в течение 25 часов. Рекомендуется внутривенное введение 500 мл плазмы, с повторным введением через двенадцать часов — так лучше проявляется осмотический эффект. Использование адреналина допускается в крайних случаях.
Токсикоз является основным сопутствующим эффектом синдрома, поскольку менингококки вырабатывают в кровь токсины. Рекомендуется введение антименингококковой сыворотки в дозировке от 60000 до 120000 единиц внутривенно в течение первых двадцати четырех часов лечения.
Лекарственные препараты для лечения синдрома Уотерхауса-Фридериксена:
- сульфаниламиды.
Например, сульфадиазин рекомендован при бактериемии. Начальная доза сульфадиазина колеблется от 5 до 8 г. В общей сложности в течение 24 часов больным дают от 25 до 30 г препарата. Оптимальный уровень препарата в крови составляет от 15 до 20 мг. Адренокортикальная заместительная гормональная терапия при синдроме направлена на борьбу с дисфункцией надпочечников в результате обширных кровоизлияний и некроза.
Источники статьи:
https://www.nejm.org/
https://en.wikipedia.org/
https://emedicine.medscape.com/
https://www.nlm.nih.gov/
https://www.britannica.com/
По материалам:
Copyright © 2016 Massachusetts Medical Society.
Wikimedia Foundation, Inc.
Francisco de Assis Aquino Gondim, MD, MSc, PhD, FAAN;
Chief Editor: Niranjan N Singh, MD, DM.
Meurer WJ, Lavoie FW. Central nervous system infections.
In: Marx JA, Hockberger RS, Walls RM,
et al, eds. Rosen’s Emergency Medicine:
Concepts and Clinical Practice. 7th ed. Philadelphia, PA:
Mosby Elsevier; 2009:chap 107.
Maitra A. The endocrine system. In:
Kumar V, Abbas AK, Fausto N, Aster JC,
eds. Robbins and Cotran Pathologic Basis of Disease.
8th ed. Philadelphia, PA: Saunders Elsevier; 2009:chap 24.
White PC. Adrenocortical insufficiency.
In: Kliegman RM, Behrman RE, Jenson HB,
Stanton BF, eds. Nelson Textbook of Pediatrics.
19th ed. Philadelphia, PA: Saunders Elsevier; 2011:chap 569.
©2016 Encyclop?dia Britannica, Inc.
Смотрите также:
У нас также читают:
Источник
Синдром Уотерхауса-Фридериксена (Waterhouse-Friderichsen) — синонимы, авторы, клиникаСинонимы синдрома Уотерхауса-Фридериксена. S. Friderichsen—Waterhouse. S. Marchand—Waterhouse—Friderichsen. S. Friderichsen—Waterhouse— Bamatter. Молниеносный менингококковый сепсис. Менингококковый сепсис у детей. Молниеносный острейший гиперергический сепсис. Апоплексия надпочечников. Острая недостаточность коры надпочечников. Определение синдрома Уотерхауса-Фридериксена. Очень остро протекающий сепсис с так называемой апоплексией или функциональной недостаточностью надпочечников. Авторы. Waterhouse Rupert — современный британский врач, род. в 1873 г. Friderichsen Carl — современный датский педиатр, род. в 1886 г. Marchand Felix — немецкий патолог, Лейпциг, 1846—1928. Впервые синдром описал в 1901 г. Ernest Gordon Graham Little. Waterhouse (1911) и Friderichsen (1918) описали случаи быстро протекавшего сепсиса с кровоизлияниями в надпочечники. Bamatter (Женева) установил, что наиболее частым возбудителем заболевания является менингококк. Симптоматология синдрома Уотерхауса-Фридериксена: Этиология и патогенез синдрома Уотерхауса-Фридериксена. Острейшая инфекция, чаще всего менингококками (острейший менингококковый сепсис). Удаление опухолей надпочечников может вызвать развитие аналогичной симптоматики. Смерть наступает от острой функциональной недостаточности коры надпочечников, которая в части случаев анатомически объясняется распространенными кровоизлияниями в надпочечниках. Однако то обстоятельство, что аналогичное заболевание может развиться без анатомически выявляемых поражений надпочечников, в настоящее время привело к взгляду на синдром, как на адаптационное заболевание коры надпочечников. Как указывает Jores, вопрос о том, является ли тяжелый сепсис первичным проявлением, а надпочечники поражаются вторично, или, наоборот, дело идет о вторичном сепсисе, до сих пор окончательно не решен. Большинство авторов, однако, считают, что недостаточность надпочечников является вторичным проявлением болезни. Jores отграничивает собственно S. Waterhouse—Friderichsen от аналогичных проявлений у новорожденных, поскольку у последних более или менее значительные кровоизлияния в надпочечниках часто могут быть следствием как физиологических, так и различных патологических факторов. Дифференциальный диагноз. Сепсис. Острые септические менингиты. Тяжелая острая пневмония. S. Debre—Fibiger (см.). S. Henoch (см.).
— Также рекомендуем «Синдром Вебера (Weber) — синонимы, авторы, клиника» Оглавление темы «Синдромы в медицине»:
|
Источник
Гипоадреналовый криз, аддисонический криз или острая надпочечниковая недостаточность (ОНН) — ургентный клинический синдром, обусловленный внезапным и/или значительным снижением функциональных резервов коры надпочечников.
Синдром Уотерхауса–Фридериксена — острая надпочечниковая недостаточность, развившаяся в результате двустороннего геморрагического инфаркта надпочечников на фоне септических состояний.
Коды МКБ-10
Е27.2. Аддисонический криз.
А39.1. Синдром Уотерхауса–Фридериксена.
Этиология
Чаще всего ОНН развивается у больных с уже имеющейся первичной или вторичной патологией надпочечников. Как правило, речь идет о декомпенсации первичной (реже вторичной) ХНН.
Нередко острая надпочечниковая недостаточность — проявление тяжелого синдрома отмены глюкокортикоидов.
Первично-острая надпочечниковая недостаточность (острейшая), то есть острая надпочечниковая недостаточность, развившаяся при отсутствии каких-либо предшествующих заболеваний надпочечников, — чаще всего результат двустороннего кровоизлияния в надпочечники (геморрагического инфаркта) и связана, как правило, с синдромом диссеминированного внутрисосудистого свертывания (ДВС).
Причины ОНН
- декомпенсация различных форм ХНН (см. «Первичная надпочечниковая недостаточность»);
- декомпенсация ВДКН;
- синдром отмены глюкокортикоидов;
- первично-острая (острейшая) НН:
✧ двустороннее кровоизлияние в надпочечники (на фоне синдрома диссеминированного внутрисосудистого свертывания):
– синдром Уотерхауса–Фридериксена;
– коагулопатии (гемофилия, массивная гепаринотерапия);
– васкулиты (болезнь Шенлейна–Геноха, СКВ, узелковый периартериит);
– антифосфолипидный синдром;
– большие хирургические операции;
– травмы;
– массивные ожоги;
– асфиксия и родовая травма;
– интоксикации;
– адреналэктомия;
- острая гипофизарная недостаточность.
Синдром Уотерхауса–Фридериксена
Синдром Уотерхауса–Фридериксена (молниеносная пурпура, или purpura fulminalis) — редкая, но хорошо известная причина ОНН. Под этим термином понимают ОНН, развившуюся в результате двустороннего геморрагического инфаркта надпочечников на фоне септических состояний. Классическое описание данного синдрома приводится при менингококцемии, но он может развиваться и при любом другом виде сепсиса: стрептококковом, пневмококковом, вызванном синегнойной палочкой.
Патогенез
В основе патогенеза любой формы НН лежит неадекватная секреция гормонов коры надпочечников, в первую очередь кортизола и альдостерона, дефицит которых приводит к потере натрия, задержке калия, гиповолемии и целому комплексу гемодинамических и желудочно-кишечных расстройств. Выпадение секреции катехоламинов, как правило, не играет существенной роли, поскольку, помимо мозгового слоя надпочечников, за их секрецию отвечает экстраренальная хромаффинная ткань и симпатические ганглии. Вторичная острая надпочечниковая недостаточность отличается одним оснвным моментом — сохранение выработки альдостерона, секреция которого практически не зависит от АКТГ. У таких пациентов менее выражены электролитные нарушения и дегидратация.
Острая надпочечниковая недостаточность характеризуется критическим снижением (или полным прекращением) секреции глюкокортикоидных гормонов.
Доминирующая роль при развитии ОНН принадлежит дефициту минералокортикоидов, ведущее проявление которого — критическая циркуляторная недостаточность. Гиповолемический шок обусловлен, в первую очередь, гипонатриемией и снижением объема циркулирующей крови. А повышение уровня простагландинов (простациклина) и снижение чувствительности к действию норадреналина и ангиотензина II усугубляет сосудистый коллапс.
Патогенез ОНН на фоне отмены глюкокортикоидов близок к острой гипофизарной недостаточности. В первом случае адекватного выброса АКТГ не происходит из-за длительного подавления его секреции препаратами глюкокортикоидов, а во втором — вследствие органического поражения гипофиза.
Геморрагический инфаркт надпочечников в большинстве случаев связан с развитием синдрома диссеминированного внутрисосудистого свертывания. На фоне бактериемии и высокого уровня бактериальных эндотоксинов (синдрома Уотерхауса–Фридериксена) происходят массивный выброс цитокинов и гиперпродукция медиаторов воспаления (простагландинов, лейкотриенов, фактора активации тромбоцитов).
Это оказывает прямое повреждающее действие на эндотелий сосудов, а также способствует генерализованному образованию внутрисосудистых тромбов (синдрому диссеминированного внутрисосудистого свертывания) с формированием геморрагических изменений на коже (пурпуры) и во внутренних органах, в том числе в надпочечниках. В основе сосудистой патологии при антифосфолипидном синдроме лежит невоспалительная тромботическая васкулопатия, затрагивающая сосуды любого калибра — от капилляров до аорты. Двусторонний тромбоз надпочечниковых вен также приводит к ОНН.
Клиническая картина
Варианты течения ОНН:
- сердечно-сосудистая форма, при которой доминируют явления острой недостаточности кровообращения;
- желудочно-кишечная (псевдоперитонеальная) по симптоматике практически не отличается от состояния острого живота;
- нервно-психическая (менингоэнцефалическая) характеризуется головной болью, менингеальными симптомами.
В чистом виде эти варианты, как правило, не встречаются, всегда бывает их сочетание. Помимо этого может наблюдаться симптоматика заболевания, осложнившегося развитием ОНН: травматическая или ожоговая болезнь, лихорадочное состояние при менингококцемии и т.п.
Время течения аддисонического криза может быть различным — от нескольких часов до нескольких дней.
Диагностика
Анамнез
Необходимо выяснить у больного заболевания надпочечников или гипофиза — ХНН, ВДКН, проведение адреналэктомии по поводу опухолей надпочечников или АКТГ-зависимого синдрома Кушинга, операций на гипофизе, состояния после протонотерапии, лечения в прошлом ингибиторами стероидогенеза (митотаном, хлодитаном).
При декомпенсации ХНН симптомы, как правило, развиваются медленно, в течение нескольких дней или недель. Характерны постепенное усиление пигментации кожных покровов, общая слабость, потеря аппетита, тошнота, учащающаяся рвота, боли в животе. Впоследствии присоединяются и нарастают адинамия, выраженная депрессия, расстройства сознания (вплоть до комы).
Основную сложность представляют острейшие формы ОНН. Клинические симптомы развиваются внезапно (нередко молниеносно), иногда без каких-либо продромальных явлений, позволяющих заподозрить НН. В первую очередь это характерно для геморрагического инфаркта надпочечников, реже — для тяжелого синдрома отмены глюкокортикоидов. Описана молниеносная форма болезни Аддисона. Исключительно редко подобным образом манифестирует вторичная (гипофизарная) НН.
Физикальное обследование
Состояние больных обычно тяжелое. Отмечают бледность кожного покрова, акроцианоз, холодные конечности, выраженную гипотонию вплоть до коллапса, тахикардию, нитевидный пульс, анурию, постоянную тошноту, часто неукротимую рвоту, иногда с примесью крови, диарею, метеоризм. Могут наблюдаться головные боли, менингеальные симптомы, очаговая неврологическая симптоматика, судороги, заторможенность, бред, ступор.
Также при осмотре можно обнаружить звездчатую геморрагическую сыпь, если причиной ОНН явилась менингококцемия, или петехиальную сыпь при передозировке антикоагулянтов, травматическую или ожоговую болезнь и т.п.
Лихорадка нехарактерна, может встречаться только при сопутствующей инфекции или выраженной дегидратации.
Лабораторные исследования
Диагностика ОНН основана, в первую очередь, на клинических проявлениях и данных нарушения электролитного баланса, в меньшей степени — на данных гормональных методов.
- Общий анализ крови:
✧ эозинофилия;
✧ относительный лимфоцитоз;
✧ лейкопения (при сопутствующей инфекции — лейкоцитоз и повышение СОЭ);
✧ высокий гематокрит.
- Анализ мочи:
✧ гиперурикемия.
- Биохимический анализ крови:
✧ гипонатриемия;
✧ гиперкалиемия;
✧ соотношение Na/K менее 30;
✧ гипогликемия.
- Показатель кислотно-щелочного баланса:
✧ метаболический ацидоз.
Непосредственно перед введением глюкокортикоидов необходимо взять кровь для определения содержания кортизола, ренина и АКТГ. Результаты оценивают ретроспективно.
Диагностические мероприятия, направленные на выявление причин острой надпочечниковой недостаточности
Может потребоваться посев крови (при септических состояниях), коагулограмма.
Гормональные исследования:
- концентрация кортизола в крови обычно снижена, но может находиться в пределах нормы (уровень кортизола >700 нмоль/л исключает НН у пациентов с сепсисом или
тяжелыми травмами);
- повышенное содержание ренина плазмы;
- содержание АКТГ зависит от генеза ОНН: при первичной
Уровень АКТГ, как правило, высокий (>150 пг/мл), при вторичной НН — низкий или нормальный.
Диагностические мероприятия, направленные на выявление причины ОНН:
- могут потребоваться посев крови (при септических состояниях), коагулограмма.
Инструментальные исследования
- ЭКГ — изменения, обусловленные гиперкалиемией: высокий, заостренный зубец Т при нормальном или укороченном сегменте QT, удлинение интервала P–Q и расширение зубца P.
- Рентгенография — для исключения очагово-инфильтративных изменений в легких, диагностики переломов.
- УЗИ брюшной полости — для поиска очага инфекции.
- КТ или МРТ головного мозга, грудной клетки, брюшной полости — при травматической болезни, поиске очага инфекции.
Дифференциальная диагностика
Необходимо дифференцировать аддисонический криз от острой недостаточности кровообращения другого генеза (например, на фоне инфаркта миокарда). Кроме того, ОНН имеет сходство с картиной острого живота с симптомами, характерными для острого аппендицита, панкреатита, холецистита, прободной язвы, кишечной непроходимости.
Даже при подозрении на диагноз острая надпочечниковая недостаточность, не опасаясь гипердиагностики, необходимо сразу же приступать к соответствующим лечебным мероприятиям. Явления прогрессирующего сосудистого коллапса неясного генеза сами по себе практически во всех случаях требуют назначения глюкокортикоидов.
Неотложные мероприятия
Острая надпочечниковая недостаточность — абсолютное показание к госпитализации. Лечение проводят в специализированном ОРИТ. В начале лечения, особенно если пациент находится в бессознательном состоянии, необходимо установить мочевой катетер и желудочный зонд.
Регидратация
Не дожидаясь результатов гормональных исследований, как можно раньше начинают внутривенное введение 2–3 л 0,9% раствора натрия хлорида. Скорость инфузии должна составлять 500 мл/ч (при коллаптоидном состоянии — струйно). В дальнейшем к изотоническому раствору натрия хлорида добавляют 5–10% раствор глюкозы. За первые сутки вводят не менее 4 л жидкости. Введение калийсодержащих, гипотонических растворов и диуретиков противопоказано.
При многократной рвоте рекомендуют внутривенное введение 10–20 мл 10% раствора хлорида натрия в начале лечения и повторное введение при выраженной гипотонии. Кроме изотонического раствора хлорида натрия и глюкозы, при необходимости назначают полиглюкин в дозе 400 мл, плазму крови.
Заместительная глюкокортикоидная терапия
Препарат выбора — гидрокортизон. В больших дозах он обеспечивает как глюко-, так и минералокортикоидный эффект.
Гидрокортизона гемисукцинат (солу-кортеф) вводят как внутривенно, так и внутримышечно. Суспензию гидрокортизона ацетата необходимо вводить только внутримышечно. Гидрокортизонаацетат действует несколько более длительно, чем гемисукцинат.
Одномоментно гидрокортизон вводят внутривенно струйно в дозе 100 мг. Далее в течение первых суток вводят 100 мг препарата внутривенно или внутримышечно каждые 6–8 ч. В течение первых суток общая доза гидрокортизона составляет 400–600 мг, реже (в тяжелых случаях) — 800–1000 мг, иногда и больше.
При отсутствии гидрокортизона возможно внутривенное введение 4–8 мг дексаметазона с последующим переходом на терапию гидрокортизоном.
Внутривенное введение гидрокортизона продолжают до выведения больного из коллапса и повышения систолического АД более 100 мм рт.ст. На 2-е–3-и сутки, когда состояние больного стабилизируется, дозу гидрокортизона постепенно снижают до 150–200 мг/сут, далее продолжают его внутримышечное введение 4–6 раз в сутки в дозе 50–75 мг.
Когда доза гидрокортизона станет менее 100 мг/сут, к терапии добавляют флудрокортизон (кортинефф) в дозе 0,1 мг/сут. При суточной дозе гидрокортизона более 100 мг нет необходимости в назначении минералокортикоидов.
Обычно для достижения поддерживающей дозы гидрокортизона необходимо до пяти дней. Лечение гормональными препаратами нужно проводить в адекватных количествах под контролем содержания натрия, калия и сахара в крови, а также АД. Недостаточная эффективность лечения аддисонического криза может быть связана с малой дозой гормональных препаратов или растворов солей, быстрым снижением дозировки препаратов.
Антибиотикотерапия
При лихорадке (за исключением возникшей на фоне выраженной дегидратации) антибиотики следует назначать даже при отсутствии явного очага инфекции.
Симптоматическая терапия
При невозможности стабилизировать гемодинамику одними глюкокортикоидами показано дополнительное введение катехоламинов и аналептиков.
Дальнейшее ведение
После стабилизации состояния пациента и снижения суточной дозы гидрокортизона менее 100 мг/сут пациента переводят на постоянную заместительную терапию таблетированными препаратами гидрокортизона.
Профилактика
Основные профилактические направления:
- ранняя диагностика и правильное ведение пациентов с ХНН;
- обучение больных с ХНН правилам изменения дозы препаратов заместительной терапии при интеркуррентных заболеваниях, травмах и других стрессовых ситуациях;
- превентивное назначение глюкокортикоидов в ситуациях высокого риска (например, экстракция зуба у больного с тяжелым тиреотоксикозом, стрессы или оперативные вмешательства у лиц, получавших глюкокортикоиды по поводу неэндокринных заболеваний, и т.п.);
- своевременные диагностика и лечение заболеваний, приводящих к развитию ОНН.
Сами пациенты, а также врачи различных специальностей (в первую очередь хирурги, акушеры-гинекологи и анестезиологи) должны быть обучены правилам увеличения доз глюкокортикоидов при возникновении сопутствующих заболеваний у пациентов с ХНН.
При легких простудных заболеваниях, не сопровождающихся лихорадкой, или аналогичных по тяжести состояниях доза принимаемых пациентом глюкокортикоидов должна быть увеличена в 2–3 раза. При малых и кратковременных вмешательствах (ЭГДС, экстракция зуба) показано однократное внутримышечное введение 50 мг гидрокортизона за 15–30 мин до манипуляции.
При тяжелых соматических заболеваниях (гриппе, пневмонии) рекомендуют переход на внутримышечные инъекции 150–200 мг гидрокортизона в сутки.
При родах и операциях
При объемных вмешательствах и родах рекомендуют следующую схему ведения пациента: перед операцией (началом родовой деятельности) внутримышечно вводят 75–100 мг гидрокортизона, во время операции (родов) — внутривенно капельно 100–300 мг гидрокортизона гемисукцината в 5–10% растворе глюкозы (в зависимости от длительности вмешательства). При гладком течении послеоперационного периода в первые три дня внутримышечно вводят 100–150 мг гидрокортизона в сутки, затем 3–5 дней — 75–100 мг/сут, после чего пациента переводят на таблетированные препараты по обычной схеме.
Ранее лечившиеся глюкокортикоидами
Особую группу больных, потенциально подверженных ОНН, составляют пациенты, ранее лечившиеся глюкокортикоидами по поводу неэндокринных заболеваний. На фоне длительного (>1,5 мес) приема глюкокортикоидных препаратов (15 мг преднизолона или его эквивалента) снижается активность гипоталамо-гипофизарно-надпочечниковой системы. Синдром отмены, протекающий как ОНН, возникает у больных при быстром уменьшении дозы гормонов, поэтому отмену глюкокортикоидов необходимо производить постепенно. Если дозировка превышала 15 мг преднизолона (или его эквивалента), то можно снизить дозу достаточно быстро (на 2,5–5,0 мг преднизолона каждые 2–3 дня) до 15 мг, затем отмену производить более медленно, на 1/4 таблетки преднизолона (или его эквивалента) каждые 7–10 дней.
После полной отмены глюкокортикоидов в течение года у таких больных при операционном, инфекционном или другом стрессе возможно развитие несостоятельности функции коры надпочечников, требующее медикаментозной коррекции.
Источник
