Разрыв диафрагмы код мкб 10
Содержание
- Описание
- Дополнительные факты
- Причины
- Патогенез
- Классификация
- Симптомы
- Возможные осложнения
- Диагностика
- Лечение
- Список литературы
Названия
Название: Травмы диафрагмы.
Травмы диафрагмы
Описание
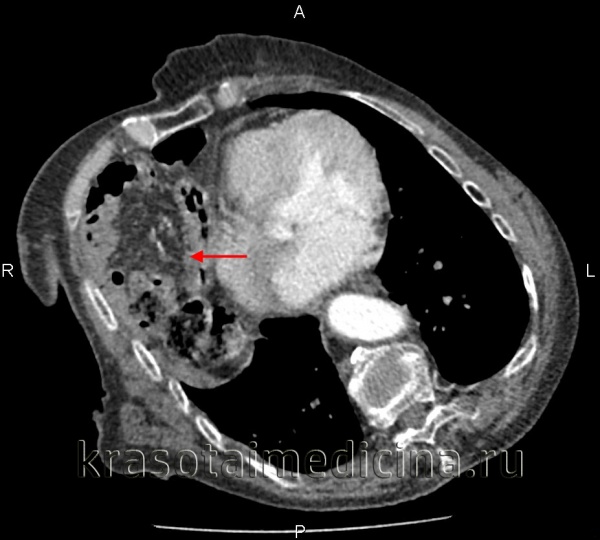
Это повреждение брюшного барьера в результате воздействия внешних факторов. С небольшими перерывами симптомы стираются. Обширные закрытые травмы могут проявляться признаками сдавления легких, внутреннего кровотечения, нарушения желудка или кишечника. При открытых ранах появляются симптомы нарушения целостности органов грудной клетки и (или) брюшной полости. Патология диагностируется с помощью обследования, физических данных, ультразвукового и лучевого методов исследования грудной и брюшной полостей, грудной или лапароскопии. После выявления дефекта диафрагмы проводится его хирургическая коррекция.
Дополнительные факты
Повреждения диафрагмы встречаются в 0,5-5% случаев всех травм вместе взятых. Разрыв органа с закрытой раной происходит чаще всего на стыке его мышечной и сухожильной частей. Размер образовавшегося дефекта может значительно варьироваться (от 2 до 20 см). Из-за анатомических особенностей тела, повреждение левого купола преобладает. Двусторонние и множественные разрывы обнаруживаются редко. Повреждение диафрагмы с открытой раной может быть расположено в любой ее части. Из-за трудностей диагностики у 50–70% пострадавших диафрагмальный дефект не обнаруживается прижизненно. Пациенты умирают от тяжелой комбинированной травмы груди или живота, поздних осложнений от невыявленного состояния.
Травмы диафрагмы
Причины
• Причиной повреждений открытой диафрагмы является огнестрельное ранение в брюшную полость или колото-резаное ранение, которое чаще встречается во время боевых действий.
• В мирное время преобладают закрытые травмы в результате дорожно-транспортных происшествий во время падения с высоты.
• Сжатие грудной клетки или живота при сжатии тяжелым предметом иногда приводит к разрыву диафрагмы.
Ранее считалось, что повышение внутрибрюшного давления во время чихания, кашля, рвоты, а также у женщин во время родов может привести к аналогичной травме. Современные экспериментальные исследования в области общей хирургии и травм показывают, что в таких случаях врожденное истончение мышечного слоя диафрагмы становится предпосылкой разрыва.
Патогенез
Открытые повреждения диафрагмы очень редко изолированы. Как правило, острый режущий предмет или пуля (с огнестрельным ранением) проходит из грудной полости в брюшную полость или наоборот, травмируя диафрагму, а также соседние ткани и органы. При закрытой ране разрывы диафрагмы вызваны чрезмерным натяжением органов в результате сдавливания ребер или живота. Дефект в брюшной обструкции может также сформироваться, когда это повреждено фрагментами ребер.
Из-за разницы в давлении в груди и брюшной полости желудок, кишечные петли, селезенка, реже выпадение печени и желчного пузыря в грудную клетку, сдавливание легких и средостения, и может сокращаться в образовавшейся дыре. Повреждение крупных сосудов вызывает массивное внутреннее кровотечение. Плевральные листы, прилегающие к диафрагме, имеют большое количество болевых рецепторов. Раздражение этих рецепторов из-за чрезмерного напряжения плевры из-за пролапса или повреждения органов, повреждения других органов и массивной кровопотери усиливают развитие травматического шока.

Травмы диафрагмы
Классификация
Классификация.
В зависимости от местоположения места разрыва возникают травмы левого или правого купола диафрагмы, а также нарушение целостности его мышц или сухожилий. Повреждения органов могут быть единичными и множественными, изолированными или сочетаться с другими травматическими повреждениями. Разделение повреждений брюшной перегородки имеет большое клиническое значение:
• В основном с травмами живота. Признаки травмы живота преобладают. Травмы ОГК незначительны. Здесь нет феномена гемо- или пневмоторакса.
• С доминирующими поражениями грудной клетки. Симптомы тяжелой травмы плевры и легких, тяжелая дыхательная недостаточность.
• С признаками травмы грудной и брюшной полости. Проявления повреждений органов двух полостей выражены.
Симптомы
Клинические проявления диафрагмального повреждения широко варьируются в зависимости от размера разрыва и наличия сочетанного повреждения других органов. Патогномоничным симптомом диафрагмальной травмы является боль в мечевидном отростке грудины. Иногда случаются икоты, которые невозможно остановить. При открытых травмах всегда имеется глубокий раневой канал, который часто имеет выход. Рана с повреждением брюшной полости характеризуется изображением острого живота. Жертвы жалуются на сильную боль, усиливающуюся при ощутимой боли в животе, которая может быть острой или тупой, разлитой или локализованной. Выраженный болевой синдром часто сопровождается рвотой. Пациент занимает вынужденную позицию, беспокойный.
При одновременном повреждении OGC пациент беспокоится об острой боли в груди и затрудненном дыхании. При вдохе со стороны впуска раны слышен звук «сосания». При выдохе или кашле воздух удаляется из раны вместе со вспененной кровью. Подкожная эмфизема появляется и увеличивается. В области груди, шеи и лица появляется быстро распространяющийся отек, во время которого ощущается характерный хруст. Повреждения грудной клетки с повреждением диафрагмы часто сопровождаются кровохарканьем. Из-за раздражения большого количества париетальных и висцеральных рецепторов плевральной доли может развиться легочный шок, характеризующийся нарушением гемодинамики и тяжелой дыхательной недостаточностью.
Резкое снижение артериального давления, тахикардия, бледность кожи, слабость, нарушение сознания наблюдаются при значительной кровопотере из-за повреждения крупных кровеносных сосудов. При выпадении внутренних органов в грудной полости появляются признаки сдавления легких, смещения средостения. У пострадавшего появляется одышка при малейшем усилии и в покое. Кожа приобретает синюшный оттенок. Наблюдается учащенное сердцебиение и нарушения ритма сердца.
Боль в груди слева. Боль в грудной клетке. Икота. Кровохарканье. Одышка. Рвота. Ретикулоцитоз. Холодный пот.
Возможные осложнения
Из-за хорошего кровоснабжения диафрагмы повреждения этого органа часто осложняются кровотечением в брюшную полость или в грудную клетку. Были описаны случаи смерти пациентов из-за потери крови из-за травмы брюшного барьера во время плевральной пункции. В то же время травмы брюшной полости, не диагностированные через несколько дней, приводят к развитию перитонита. Массивные изменения в грудной клетке часто сопровождаются легочно-легочным шоком. Из-за трудностей в диагностике, небольшие повреждения диафрагмы часто остаются незамеченными, позже возникают травматические диафрагмальные грыжи. Страшным осложнением таких грыж является нарушение результирующего разрыва внутренних органов с последующим некрозом их стенок, развитием кишечной непроходимости, перитонитом.
Диагностика
Диагностическое исследование подозрения на травму диафрагмы включает травматологов, грудных и брюшных хирургов В случае массивной раны явными симптомами разрыва брюшного барьера считаются выпадение живота из раны на груди, отток из нее желчи, содержимого желудка или кишечника. Часто бывает трудно обнаружить небольшое повреждение перегородки из-за проникающей травмы груди или живота из-за серьезного общего состояния жертвы. Наличие дефекта в диафрагме выявляется следующими методами:
• Проверка и физические данные. При осмотре открытой раны оценивается состояние входного и выходного отверстий, определяется ход раневого канала. Иногда можно обнаружить дефект, образованный при пальпации прохождения раны пальцем. Иногда наблюдается асимметрия живота или грудной клетки. Разрывы диафрагмы обозначаются наличием перитонеальных симптомов и непрозрачности в плоских областях живота с повреждением грудной клетки, укорочением легкого или тимпанитом, ослаблением дыхания при поражениях брюшной полости. При аускультации легких могут быть слышны кишечные звуки.
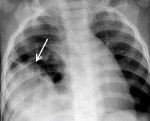
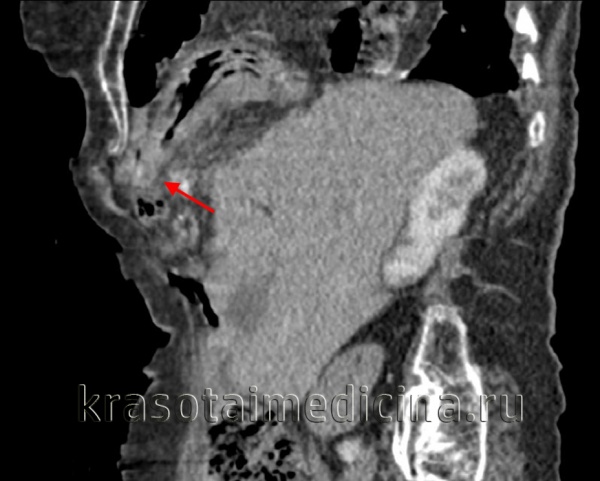
• Радиационная диагностика. Выполнены рентгенография и КТ грудной полости, КТ брюшной полости. Разрыв на рентгенограмме можно обнаружить только при выпадении органов пищеварения в области грудной клетки. Для выяснения местоположения травматического дефекта брюшной перегородки проводится дифференциальная диагностика травм и расслабления тела, проводится контрастная рентгенография желудка или ирригография. В левой половине грудной клетки видны петли желудка или кишечника, определяется смещение пищевода.
• Ультразвуковое исследование. УЗИ ОБП и УЗИ плевральной полости подтверждают наличие диафрагмального дефекта, смещение ОБП, наличие свободной жидкости в обеих полостях. Существует высокое положение одного из куполов диафрагмы. Разрыв левой стороны сопровождается отделением плевральных листьев с появлением разнородного содержимого между ними. При наличии дефекта на правой стороне обнаруживается необычно высокое расположение печени — ее верхняя граница может находиться на уровне второго ребра.
• Лапароскопия, видеоторакоскопия. Это самые информативные методы диагностики. Включить визуализацию и локализацию переломов органов. Они используются в сложных случаях, также для распознавания травм с расслаблением диафрагмы. Видео-торакоскопия проводится осторожно, с верхним доступом из-за риска повреждения органов выпадения.
КТ молочной железы. Травматическое событие кишечника, сальника в грудной полости.
Лечение
Чтобы снизить смертность, устранение опасных для жизни состояний, которые осложняют диафрагмальные поражения, должно быть сделано как можно скорее и начинаться на догоспитальном этапе. Адекватная анальгезия назначается. Кровотечение останавливается, и ОЦК восстанавливается путем внутривенного вливания коллоидных заменителей плазмы и кристаллоидных растворов. Проницаемость дыхательных путей восстанавливается, подается увлажненный кислород. Низкое кровяное давление прекращается введением аминов под давлением.
В хирургическом стационаре проводится предоперационная подготовка, в том числе устранение пневмо- и гемоторакса, постановка назогастральной трубки и устранение содержимого желудка. Все эти мероприятия проводятся в контексте проводимой инфузионной терапии. Непосредственно во время операции проводится кровотечение из кровоточащих сосудов, восстанавливается целостность внутренних органов и удаляется патологическое содержимое из полостей.
Объем хирургического вмешательства зависит от длительности поражения и состояния органов, смещенных в плевральную полость (при наличии сходной патологии). Из-за отсутствия сильных спаек в течение нескольких часов или дней после травмы, снижение легко достигается с помощью лапаротомного доступа. Если эта манипуляция невозможна или органы повреждены, также выполняется торакотомия. После восстановления нормального расположения внутренних органов дефект диафрагмы ушивают. В послеоперационном периоде жизненно важные функции контролируются и корректируются, назначается антибактериальная терапия.
Список литературы
1. Травматология и ортопедия: учебник/ под ред. Н. В. Корнилова.
2. Военно-полевая хирургия: учебник/ под ред. Е. К. Гуманенко.
3. Диагностика и хирургическое лечение повреждений диафрагмы/ Кубачев Г. К. , Омаров И. Ш. , Турдыев Д. С.
4. Повреждения диафрагмы при открытой и закрытой торакоабдоминальной травме/ Кубачев Г. К. , Кукушкин А. В.
Источник
Содержание
- Описание
- Дополнительные факты
- Причины
- Патогенез
- Классификация
- Симптомы
- Возможные осложнения
- Диагностика
- Лечение
- Прогноз
- Профилактика
Названия
Название: Релаксация диафрагмы.
Релаксация диафрагмы
Описание
Релаксация диафрагмы. Это тотальное или ограниченное расслабление и высокое стояние купола грудобрюшной перегородки с пролабированием прилегающих к ней органов брюшной полости в грудную клетку. Клинически проявляется кардиоваскулярными, респираторными, диспепсическими нарушениями. Преобладание тех или иных симптомов зависит от локализации и выраженности патологического процесса. Ведущими методами диагностики являются рентгенологическое исследование и компьютерная томография органов грудной полости. Единственным способом лечения выступает ауто- или аллопластика диафрагмального купола или его части.
Дополнительные факты
Релаксация диафрагмы (паралич диафрагмы, мегафрения, первичная диафрагма) обусловлена резкими дистрофическими изменениями мышечной части органа или нарушением его иннервации. Бывает врождённой или приобретённой. Полная (тотальная) релаксация грудобрюшной перегородки чаще встречается слева. Ограниченное выпячивание её участка (дивертикул диафрагмы) обычно локализуется в передней медиальной части правого купола. У детей релаксация диафрагмы возникает очень редко, нарушения формируются постепенно по мере роста человека и под влиянием внешних факторов. Первые симптомы появляются в 25-30-летнем возрасте. Чаще страдают мужчины, занятые тяжёлым физическим трудом.
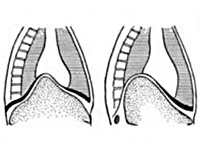
Релаксация диафрагмы
Причины
К высокому стоянию диафрагмального купола приводит выраженное истончение, вплоть до полного отсутствия, его мышечного слоя. Такое строение грудобрюшной преграды чаще обусловлено нарушением развития органа во внутриутробном периоде. Другой распространённой причиной является паралич диафрагмальной мускулатуры. Выделяют следующие группы этиологических факторов, ведущих к релаксации свода диафрагмы:
• Нарушения эмбриогенеза. Сюда относятся дефекты закладки миотомов и дальнейшей дифференцировки мышечных элементов, недоразвитие или внутриутробное повреждение диафрагмального нерва. Врождённая релаксация диафрагмы нередко сочетается с другими пороками развития внутренних органов.
• Повреждение диафрагмальной мышцы. Бывает воспалительного и травматического характера. Различают самостоятельное воспаление (диафрагматит) и вторичное поражение диафрагмы. Последнее появляется при распространении патологического процесса с прилегающих органов, например, при поддиафрагмальных абсцессах, эмпиеме плевры.
• Паралич диафрагмального купола. Возникает при различного рода нарушениях иннервации диафрагмы. К повреждению нерва приводят травматические процессы, в том числе при хирургических вмешательствах. Тотальный паралич вызывают тяжёлые системные неврологические заболевания (полиомиелит, сирингомиелия). Локальные поражения возникают в результате прорастания опухолью нервного ствола.
Патогенез
При врождённой аномалии, ведущей к релаксации грудобрюшной перегородки, выявляется практически полное отсутствие мышечной ткани. Тонкая диафрагма состоит из плевральных и перитонеальных листков. При приобретённой патологии наблюдается дистрофия мускулатуры разной степени выраженности. Отсутствие мышечного тонуса приводит к утрате части функциональных способностей диафрагмального свода. Из-за разницы давления в грудной и брюшной полостях внутренние органы растягивают диафрагму, способствуют её полному или частичному выпячиванию в область грудной клетки.
Патологический процесс сопровождается сдавлением лёгкого и развитием ателектаза на стороне поражения, смещением средостения в противоположном направлении. Релаксация левого купола поднимает вверх органы брюшной полости. Возникают завороты желудка, селезёночного изгиба толстой кишки. Появляются перегибы пищевода, кровеносных сосудов поджелудочной железы и селезёнки, приводящие к преходящей ишемии органов. Из-за нарушения венозного оттока вены пищевода расширяются, возникают кровотечения. Релаксация правого купола (обычно частичная) вызывает локальную деформацию печени.
Классификация
Патологические изменения внутренних органов и нарушения их функций зависят от причин, распространённости и локализации выпячивания диафрагмальной перегородки. По времени возникновения и этиологическим факторам релаксация диафрагмы делится на врождённую и приобретённую. Процесс может располагаться справа или слева, бывает тотальным или частичным. В зависимости от клинического течения выделяют 4 варианта релаксации диафрагмального свода:
• Бессимптомный. Проявления болезни отсутствуют. Релаксация выявляется случайно при рентгенографии грудной клетки.
• Со стёртыми клиническими симптомами. Такая форма характерна для ограниченного, чаще правостороннего процесса. Пациент обычно не придаёт значения непостоянным, слабо выраженным симптомам болезни.
• С развёрнутой клинической картиной. Проявляется разнообразной симптоматикой, зависящей от степени повреждения дыхательной, пищеварительной, сердечно-сосудистой систем.
• Осложнённый. Характеризуется развитием серьёзных осложнений (завороты, язвы желудка и кишечника, желудочно-кишечные кровотечения и другие).
Симптомы
Клинические проявления релаксации диафрагмального купола разнообразны. Симптомы более выражены при врождённой патологии. Ограниченная релаксация участка диафрагмы может протекать латентно или с минимальными жалобами. При тотальном отсутствии тонуса грудобрюшной перегородки заболевание сопровождается респираторным, кардиоваскулярным, диспепсическим синдромами. Большинство пациентов предъявляют общие жалобы на эпизоды слабости, немотивированное снижение веса.
Дыхательные нарушения проявляются приступами одышки и сухого непродуктивного мучительного кашля при небольшой физической нагрузке, изменении положения тела, после еды. Чёткая связь симптомов с приёмом пищи является патогномоничным признаком заболеваний диафрагмального купола. Страдает сердечная деятельность. Возникает тахикардия, нарушения ритма работы сердца и ощущение сердцебиения. Периодически пациента беспокоит загрудинная боль давящего, сжимающего характера, напоминающая кардиалгию при стенокардии.
Запор. Изжога. Изжога в груди. Икота. Кашель. Метеоризм. Одышка. Отрыжка. Потеря веса. Рвота. Тошнота.
Возможные осложнения
Под влиянием ряда факторов, повышающих внутрибрюшное давление, релаксация диафрагмы, особенно врождённая, постепенно прогрессирует. Купол грудобрюшной преграды может достигать уровня второго ребра. При этом происходит выраженное смещение внутренних органов. Лёгкое поджимается, образуются участки ателектаза. Подтянутые кверху желудок и кишечник занимают неправильную позицию. Из-за этого развиваются тяжёлые осложнения со стороны органов пищеварения. Самыми частыми из них являются завороты желудка, кишечника, язвенные процессы, кровотечения. Ведущие специалисты в области хирургии описывают единичные случаи гангрены желудка.
Диагностика
При подозрении на релаксацию диафрагмального купола диагностическим поиском занимается врач-хирург. Опрашивая пациента, он уточняет наличие в анамнезе травм и операций в области грудной клетки и живота, воспалительных процессов лёгких, плевры, средостения, верхнего этажа брюшной полости. Для подтверждения диагноза выполняются следующие исследования:
• Осмотр. Иногда визуально удаётся определить парадоксальное движение одного из диафрагмальных куполов. Диафрагма поднимается во время вдоха и опускается на выдохе. Присутствует положительный симптом Гувера – подъём одной из рёберных дуг и смещение кнаружи при глубоком вдохе.
• Перкуссия. Определяется расширение кверху поддиафрагмального пространства Траубе. Нижняя граница лёгкого располагается на уровне II-IV ребра по передней поверхности грудной стенки. Границы абсолютной и относительной сердечной тупости смещаются в противоположную сторону.
• Аускультация. В базальных отделах лёгких выслушивается ослабленное дыхание. При аускультации сердца выявляется приглушение тонов, учащение частоты сердечных сокращений, нарушение ритма. В нижней части грудной клетки спереди можно услышать кишечную перистальтику, шум плеска.
• Функциональные исследования. Спирометрия даёт возможность выявить рестриктивные нарушения функции внешнего дыхания, значительное снижение жизненной ёмкости лёгких. На ЭКГ определяются замедление внутрижелудочковой проводимости, экстрасистолия, признаки ишемии миокарда.
• Лучевая диагностика. Рентгенография и КТ грудной клетки являются наиболее информативными методами исследования диафрагмы. На рентгенограмме визуализируется высокое расположение одного из куполов (уровень II–V ребра). При рентгеноскопии обнаруживается парадоксальное движение диафрагмального свода. Использование контраста позволяет выявить перегибы пищевода, желудка, смещение органов пищеварения кверху. КТ наиболее точно определяет степень релаксации, помогает распознать вторичную патологию внутренних органов.
Полную релаксацию грудобрюшной преграды следует дифференцировать с её разрывом и диафрагмальными грыжами. Иногда высокое стояние одного из сводов может скрывать базальный спонтанный пневмоторакс. Частичная релаксация нередко маскирует неопластические и воспалительные процессы внутренних органов, плевры и брюшины, кисты печени и перикарда.
Лечение
Единственный метод лечения полной или частичной релаксации – хирургический. Пациенты с латентной формой заболевания и стёртой клинической картиной подлежат динамическому наблюдению. Им рекомендуется избегать чрезмерных физических нагрузок, питаться часто малыми порциями, не допускать переедания. При прогрессировании процесса, наличии выраженных кардиоваскулярных, респираторных или диспепсических нарушений показано оперативное вмешательство. Релаксация диафрагмы, осложнённая разрывом органа, заворотом желудка, кишки, кровотечением подлежит экстренной хирургической коррекции.
С учётом локализации патологического процесса выполняется лапаротомия или торакотомия. Разработан малоинвазивный торакоскопический доступ. При умеренной релаксации с частичным сохранением мышечного тонуса возможна френопликация – иссечение истончённой части органа с последующим её удвоением или утроением собственными диафрагмальными тканями. Полная релаксация правого или левого купола является показанием для пластики синтетическим материалом (тефлоном, поливинилалкоголем, териленом). В детской хирургии применяется прошивание грудобрюшной преграды параллельными рядами гофрирующих швов, которые затем стягиваются, образуют складки и низводят диафрагму.
Прогноз
Своевременная диагностика и правильная хирургическая тактика приводят к полному выздоровлению. Прогноз ухудшают жизнеугрожающие осложнения и тяжёлая сопутствующая патология. Пренатальное ультразвуковое исследование позволяет выявить отсутствие диафрагмальной мускулатуры у плода. Выявленную релаксацию необходимо корригировать до развития осложнений.
Профилактика
Профилактика травматизма, диагностика и адекватное лечение воспалительных процессов лёгочной паренхимы, плевры, средостения, дренирование поддиафрагмальных абсцессов помогают избежать приобретённого паралича диафрагмы.
Источник
