Ранний период первичной туберкулезной инфекции код мкб
Этиология и патогенез
Туберкулез — медленно развивающаяся бактериальная инфекция, которая, как правило, начинается в легких и может распространяться в другие органы. Чаще наблюдается у детей и взрослых людей старше 60 лет. Факторами риска являются перенаселенность и плохое питание. Пол, генетика значения не имеют.
В настоящее время эффективна терапия антибиотиками, но без лечения он может стать тяжелой хронической болезнью с быстрым развитием летального исхода.
Туберкулез является основной причиной смертности среди взрослого населения по сравнению с другими бактериальными инфекциями. Эта болезнь до сих пор широко распространена в развивающихся странах. В развитых государствах также высока заболеваемость, но в течение XX столетия она неуклонно снижалась благодаря успехам здравоохранения, хорошему питанию и нормальным условиям жизни населения. Однако с 1985 года заболеваемость резко возросла во всем мире. Этот новый рост обусловлен распространением штаммов туберкулезных палочек, которые развили высокую устойчивость к антибиотикам, а также увеличением ВИЧ-инфицированных и больных СПИДом, у которых сильно ослаблена иммунная система, что делает этих людей беззащитными перед инфекцией.
Большинство случаев туберкулеза вызывают бактерии Mycobacterium tuberculosis, которые передаются воздушно-капельным путем после кашля инфицированного человека. Несмотря на то что практически все люди в какой то момент своей жизни бывают инфицированы туберкулезными палочками, болезнь развивается только у малой части населения.
После попадания возбудителя заболевания в дыхательные пути вначале развивается легкая инфекция легких. Выздоровление в этом случае зависит от силы иммунной системы человека. У большинства здоровых людей эта инфекция не прогрессирует. Однако часть туберкулезных палочек откладывается в легочной ткани в латентном состоянии, и болезнь может вспыхнуть позже, при ослаблении иммунитета у данного человека. В некоторых случаях возбудитель заболевания попадает в кровь и разносится по организму. В редких случаях инфекция развивается не в легких, а в других органах.
Очень высока заболеваемость туберкулезом у людей с ослабленной иммунной системой. В эту группу риска входят пациенты, инфицированные ВИЧ, диабетики, больные, принимающие иммуносупрессанты, с хроническими заболеваниями легких, а также недоедающие люди, живущие в перенаселенных и антисанитарных условиях. В основном, самыми предрасположенными к заболеванию туберкулезом группами населения являются люди пожилого возраста и дети.
Симптомы
Могут появиться при развитии первоначальной инфекции (у большинства людей они отсутствуют):
— сухой кашель;
— общее недомогание.
Обычно в течение 2–6 недель появляются другие симптомы, но прогрессирование может идти и намного быстрее.
Поздние симптомы включают:
— персистирующий кашель с зеленоватой или желтоватой мокротой, в которой иногда видны прожилки крови;
— боль в груди при глубоком вдохе;
— одышку;
— повышение температуры;
— плохой аппетит и потерю веса;
— обильную потливость ночью;
— слабость.
Диагностика
При отсутствии лечения легочного туберкулеза возможно распространение инфекции в ткани перикарда. Помимо этого, через кровь она может проникнуть в головной мозг, кости и другие органы.
Нелегочные формы развиваются очень медленно, что сопровождаются неспецифичными проявлениями, потому так трудна диагностика этих форм болезни. Например, симптомы туберкулеза желудочно-кишечного тракта очень похожи на болезнь Крона.
При подозрении на развитие заболевания (по симптомам и результатам общего осмотра пациента) следует сделать флюорографию или компьютерную томографию, чтобы оценить поражение легких. Если кашель продуктивный, необходимо взять образец мокроты для определения вида бактерий и проведения теста на чувствительность к антибиотикам. Пока проводятся анализы, пациенту следует назначить комбинированный курс противотуберкулезных препаратов.
Иногда для получения образца легочной ткани для исследований делают бронхоскопию. Помимо этого, при подозрении на развитие нелегочных форм туберкулеза следует взять образцы тканей из других органов, чтобы исследовать их на наличие инфекции.
Людям, недавно бывшим в контакте с больными и инфицированными, необходимо пройти диспансеризацию. При этом делают флюорографию, реакцию Манту, при которой под кожу вводят вещество, выделяемое туберкулезными палочками. Место инъекции затем осматривают через 2–3 дня. Положительная реакция указывает на инфицирование туберкулезными палочками.
Лечение
При подтвержденном диагнозе больной может лечиться дома при условии удовлетворительного самочувствия. Врач назначит комбинацию противотуберкулезных лекарств, которые придется принимать минимум 6 месяцев.
Благодаря комбинированному лечению, у туберкулезных палочек не развивается резистентность к антибиотикам. Выбор лекарств зависит от тяжести инфекции, чувствительности и резистентности возбудителя к конкретным антибиотикам, а также от обширности поражения других органов помимо легких. Болезнь может поражать такие труднодоступные для лекарств органы, как кости; в этих случаях требуется очень продолжительная терапия.
При туберкулезе необходимо пройти полный курс лечения. Если пациент часто забывает принимать назначенные препараты, то имеет смысл проводить лечение в специализированных центрах под непосредственным наблюдением врача.
Следует регулярно делать флюорографию и анализ крови для мониторинга реакции и определения побочных эффектов назначенной терапии.
При строгом соблюдении режима большинство людей полностью выздоравливают. Однако при инфицировании одним или двумя штаммами резистентных туберкулезных палочек, тяжелом иммунодефиците или в случае обширных поражений туберкулез может закончиться летальным исходом.
Источник
Содержание
- Описание
- Дополнительные факты
- Причины
- Классификация
- Симптомы
- Диагностика
- Лечение
- Прогноз
- Профилактика
- Основные медицинские услуги
- Клиники для лечения
Названия
Название: Туберкулез у детей.

Туберкулез у детей
Описание
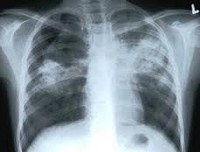
Туберкулез у детей. Специфическое инфекционно — воспалительное поражение различных тканей и органов, вызываемое микобактериями туберкулеза. Основными клиническими формами туберкулеза у детей служат ранняя и хроническая туберкулезная интоксикация, первичный туберкулезный комплекс, туберкулезный бронхоаденит, острый милиарный туберкулез; реже встречаются туберкулезный менингит, мезаденит, туберкулез периферических лимфоузлов, кожи, почек, глаз, костно-суставной системы. Диагностика туберкулеза у детей включает микроскопию, бакпосев, ПЦР исследование биологических сред; постановку туберкулиновых проб, рентгенографию, томографию, бронхоскопию и пр. При туберкулезе у детей показано назначение туберкулостатических препаратов.
Дополнительные факты
Туберкулез у детей – инфекционное заболевание, протекающее с образованием специфических воспалительных очагов (туберкулезных гранулем) в различных органах. Туберкулез относится к группе социально опасных заболеваний, поскольку в последние десятилетия отмечается неуклонный рост заболеваемости не только среди взрослых, но также среди детей и подростков. Заболеваемость детей туберкулезом в целом по России в последние годы составила 16-19 случаев на 100 тыс. Человек, а инфицированность детей в возрасте до 14 лет микобактериями туберкулеза – от 15 до 60%, что отражает общую неблагоприятную эпидемическую ситуацию и наличие большого «резервуара» тубинфекции. Первостепенную задачу педиатрии и фтизиатрии на настоящем этапе представляют профилактика и раннее выявление туберкулеза у детей.
Туберкулез у детей
Причины
Микобактерия туберкулеза (туберкулезная палочка, палочка Коха) благодаря наличию кислотоустойчивой стенки может сохранять жизнеспособность и вирулентность в различных условиях внешней среды – при высушивании, замораживании, воздействии кислот, щелочей, антибиотиков Способность к образованию L-форм обусловливает широкий диапазон изменчивости морфологических свойств и приспосабливаемость к существованию в различных условиях. Высокопатогенными для человека являются 2 вида возбудителя: Mycobacterium tuberculosis humans (человеческого типа) и Mycobacterium bovis (бычьего типа).
Микобактерии туберкулеза могут попадать в организм ребенка аэрогенным, алиментарным, контактным, смешанным путем, в соответствии с чем образуется первичный очаг воспаления. У детей может иметь место внутриутробное трансплацентарное инфицирование туберкулезом или итранатальное, во время родов при аспирации околоплодных вод. Вначале туберкулез у детей манифестирует как общая инфекция, затем при благоприятных для возбудителя условиях развиваются очаги поражения (туберкулезные бугорки) в том или ином органе. Исходом первичного туберкулезного процесса может служить полное рассасывание, фиброзная трансформация и кальцинация очагов, где нередко сохраняются живые микобактерии туберкулеза. При реинфицировании происходит обострение и прогрессирование туберкулезного процесса, нередко с диссеминацией микобактерий и образованием множественных очагов в других органах (вторичный туберкулез).
К группе повышенного риска по заболеваемости туберкулезом принадлежат дети, не получившие вакцинацию БЦЖ в период новорождённости; ВИЧ-инфицированные; длительно получающие лечение гормонами, цитостатиками, антибиотиками; проживающие в неблагоприятных санитарно-эпидемиологических и социальных условиях; часто болеющие дети; страдающие сахарным диабетом и тд В большинстве случае дети заражаются туберкулезом дома и в семье, однако возможны эпидемические вспышки в детских садах и школах, внутрибольничное инфицирование, заражение в других общественных местах.
Наиболее восприимчивыми к туберкулезу оказываются дети в возрасте до 2-х лет – для них характерны генерализованные формы инфекции (милиарный туберкулез, туберкулезный сепсис). Среди детей старше 2-х лет чаще встречается туберкулез органов дыхания (75% случаев), значительно реже – все другие формы.
Классификация
Классификация форм туберкулеза у детей учитывает клинико–рентгенологические признаки, течение, протяженность (локализацию) процесса:
I. Ранняя и хроническая туберкулезная интоксикация детей и подростков.
II. Туберкулезное поражение органов дыхания у детей:
• первичный туберкулезный комплекс.
• туберкулезный бронхоаденит (туберкулез внутригрудных лимфатических узлов).
• туберкулез легких (милиарный, диссеминированный, инфильтративный, очаговый, кавернозный, фиброзно-кавернозный, цирротический, туберкулема).
• туберкулезный плеврит.
• туберкулез трахеи, туберкулез бронхов, верхних дыхательных путей и тд.
III. Туберкулез других локализаций у детей:
• туберкулез нервной системы (туберкулезный менингит, миелит, лептоменингит, менингоэнцефалит).
• костно-суставной туберкулез.
• туберкулез органов мочеполовой системы.
• туберкулез кожи и подкожной клетчатки.
• туберкулез кишечника, брюшины и брыжеечных лимфоузлов.
• туберкулез периферических лимфоузлов.
• туберкулез глаз (кератит, кератоконъюнктивит, эписклерит, хориоретинит, иридоциклит).
По периоду течения туберкулезного процесса различают фазу инфильтрации, распада, обсеменения, рассасывания, уплотнения, рубцевания, обызвествления. По факту бацилловыделения различают туберкулезный процесс с выделением M. Tuberculosis (БК+) и без выделения M. Tuberculosis (БК ).
В рамках данного обзора остановимся на основных формах туберкулеза органов дыхания у детей. Туберкулез почек, туберкулез гортани, генитальный туберкулез рассмотрены в соответствующих самостоятельных статьях.
Симптомы
Ранний период первичной туберкулезной инфекции.
Начальная фаза взаимодействия возбудителя и макроорганизма длится от 6 до 12 месяцев от момента инфицирования ребенка микобактериями туберкулеза. В этом периоде выделяют бессимптомный этап (около 6-8 недель) и вираж туберкулиновых проб — переход реакции Манту из отрицательной во впервые положительную. Ребенок с виражом туберкулиновых реакций подлежит направлению к фтизиатру и наблюдению специалистом в течение года. В дальнейшем у таких детей сохраняется состояние инфицированности микобактериями туберкулеза либо, при неблагоприятных условиях, развивается та или иная локальная форма туберкулеза.
Типичен длительный беспричинный субфебрилитет, на фоне которого появляются температурные свечи до 38-39°С; отмечается повышенная потливость особенно во время сна. Туберкулезная интоксикация сопровождается специфической реакцией лимфоузлов – их множественным увеличением (микрополиаденией).
Если признаки туберкулезной интоксикации у детей сохраняются более 1 года, состояние расценивается как хроническое.
Базофилия. Гиперкальциемия. Кашель. Лимфоцитоз. Моноцитоз. Недомогание. Одышка. Потливость. Раздражительность.
Диагностика
Многообразие клинических «масок» и проявлений туберкулеза у детей создает определенные трудности в своевременной диагностике заболевания. Поэтому дети с подозрением на туберкулез в обязательном порядке должны направляться педиатром на консультацию к фтизиатру.
В настоящее время для массового выявление туберкулеза среди детей в качестве скрининг-теста используется проба Манту с 2 ТЕ. В возрасте 15 и 17 лет подросткам выполняется профилактическая флюорография.
В специализированном противотуберкулезном учреждении проводится комплексная диагностика, включающая сбор анамнеза с выявлением возможных источников и путей заражения, оценкой динамики туберкулиновых проб и жалоб; физикальное, инструментальное и лабораторное обследование.
Рентгенография грудной клетки при различных формах туберкулеза органов дыхания у детей позволяет визуализировать изменения во внутригрудных лимфоузлах или легких. При необходимости исследование дополняется линейной или компьютерной томографией органов грудной полости. Бронхоскопия ребенку необходима для оценки косвенных признаков туберкулезного процесса (выявления признаков эндобронхита, деформации трахеи и бронхов увеличенными лимфоузлами) и получения смывов для исследований.
Для выделения возбудителя из различных биологических сред (мокроты, мочи, испражнений, крови, плевральной жидкости, промывных вод бронхов, отделяемого костных секвестров, спинномозговой жидкости, мазка из зева и мазка с конъюнктивы) осуществляется микроскопическое, бактериологическое, ИФА, ПЦР-исследование. Забор и исследование материала на КУБ производится не менее 3 раз.
В условиях противотуберкулезного диспансера детям с подозрением на инфицированность или туберкулез проводится индивидуальная туберкулинодиагностика (проба Манту, Диаскин-тест, проба Пирке, проба Коха).
Лечение
Принципы терапии туберкулеза у детей подразумевают поэтапность, преемственность и комплексность. Основные этапы включают лечение в условиях стационара, специализированного санатория и противотуберкулезного диспансера. Длительность курса терапии составляет в среднем 1,5-2 года. Важная роль в организации лечения туберкулеза у детей отводится санитарно-диетическим мероприятиям (высококалорийному питанию, пребыванию на свежем воздухе, обучению режиму кашля).
Комплексная терапия туберкулеза у детей включает химиотерапевтическое, хирургическое и реабилитационное воздействие. Режим специфического противотуберкулезного лечения (комбинация препаратов, длительность приема, необходимость госпитализации) определяется детским фтизиатром на основании формы заболевания и наличия бацилловыделения.
Дети с виражом туберкулезных реакций не нуждаются в госпитализации и лечатся амбулаторно одним противотуберкулезным препаратом (изониазидом, фтивазидом) в течение 3-х месяцев. Диспансерное наблюдение продолжается 1 год, после чего при отрицательных данных клинико-лабораторного обследования ребенок может быть снят с учета. В остальных случаях в соответствии с индивидуальными показаниями используются комбинации из 2-х, 3-х и 4-х и более противотуберкулезных препаратов, основными из которых являются стрептомицин, рифампицин, изониазид, пиразинамид и этамбутол. Курс лечения туберкулеза у детей подразделяется на фазу интенсивной терапии и фазу поддерживающей терапии.
В случае сохранения выраженных остаточных явлений через 6-8 месяцев после активной терапии туберкулеза у детей решается вопрос о хирургическом вмешательстве.
Прогноз
Исходом и лечения может являться значительное улучшение, улучшение, отсутствие перемен, ухудшение течения туберкулеза у детей. В большинстве случаев при правильном лечении достигается полное выздоровление. Серьезный прогноз туберкулеза может ожидаться у детей раннего возраста, при диссеминации процесса, развитии туберкулезного менингита.
Профилактика
Специфическая профилактика туберкулеза у детей начинается в период новорожденности и продолжается в подростковом возрасте ( тд Вакцинация против туберкулеза). Большую роль в вопросе профилактики туберкулеза у детей играет систематическая туберкулинодиагностика, улучшение санитарно-гигиенических условий, рациональное вскармливание, физическое закаливание детей, выявление взрослых больных туберкулезом.
Основные медуслуги по стандартам лечения | ||
Клиники для лечения с лучшими ценами
|
Источник
Связанные заболевания и их лечение
Описания заболеваний
Национальные рекомендации по лечению
Содержание
- Синонимы диагноза
- Описание
- Дополнительные факты
- Причины
- Патогенез
- Классификация
- Симптомы
- Диагностика
- Лечение
- Прогноз
- Профилактика
Другие названия и синонимы
Нефротуберкулез.
Названия
Название: Туберкулез почек.
Туберкулез почек
Синонимы диагноза
Нефротуберкулез.
Описание
Это внелегочная инфекция, вызванная микобактериями туберкулеза и поражающая почечную паренхиму. Клиника не является специфической, может включать недомогание, субфебрильное состояние, боль в пояснице, макрогематурию, дизурию. Туберкулез почек диагностируется с помощью лабораторных анализов мочи, диагностики туберкулина, УЗИ почек, урографии, ретроградной уретеропиелографии, нефросцинтиграфии и морфологического исследования. Лечение предполагает назначение специфического противотуберкулезного лечения; при деструктивном процессе в почках может потребоваться каверэктомия или нефрэктомия.

Туберкулез почек
Дополнительные факты
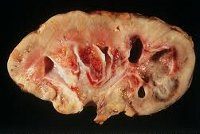
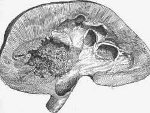
Среди внелегочных поражений органов почечный туберкулез (нефротуберкулез) является наиболее распространенной формой заболевания и встречается в урологии в 30-40% случаев. Вначале поражается корковый слой органа. Дальнейшее прогрессирование инфекции сопровождается ухудшением состояния тканей, образованием полостей и пещер почечной паренхимы и нарушением функции почек. В тяжелых случаях наблюдается развитие туберкулезного понефроза (гнойного слияния почечной ткани), вовлечения таза, мочеточника, мочевого пузыря, половых органов в инфекционный процесс.
При туберкулезе почек обычно развивается генитальный туберкулез, поражающий простату, яички, придатки яичка у мужчин (туберкулезный простатит, орхит, эпидидимит); у женщин — придатки, маточные трубы, матка (туберкулезный сальпингоофорит, сальпингит, эндометрит).
Причины
Возбудителями туберкулеза почек являются микобактерии туберкулеза (M. Tuberculosis). Как правило, патология возникает у пациентов с запущенным туберкулезом легких или костей после 3-10 лет течения первичного туберкулезного процесса. Развитие заболевания, как правило, происходит в контексте существующих локальных инфекционных или уродинамических процессов — хронического пиелонефрита, камней в почках и т. Д.
Патогенез
Проникновение инфекции в почку происходит в основном гематогенным путем. При попадании в клубочковый аппарат с кровотоком микобактерии образуют несколько крошечных туберкулезных очагов. Обладая хорошей местной и общей устойчивостью к инфекции и небольшими размерами первичных очагов, последние могут претерпевать полное обратное развитие. При нарушениях уродинамики и гемодинамики, а также при снижении защитных сил коркового слоя инфекция распространяется на вещество мозга, вызывая специфическое воспаление почечных сосочков — туберкулезный папиллит.
При последующем развитии туберкулеза в процесс вовлекается вся толщина почечных пирамид, происходит казеозное разложение последних, которое сопровождается образованием изолятов или сообщением с пиелокалицеальными комплексами каверн. Прогрессирование почечного туберкулеза может привести к образованию множественных полостей в почечной паренхиме (поликавернозная форма) и развитию понефроза. Последующее рубцевание каверн приводит к кальцификации казеозных поражений, в которых, однако, могут сохраняться жизнеспособные туберкулезные микобактерии.
Вторичное поражение мочевого пузыря, мочеточников и пиелокалицеевых комплексов связано с лимфогенным или урогенным механизмом распространения туберкулезной инфекции.
Классификация
В клинической урологии была принята классификация, которая учитывает клинические и рентгенологические характеристики туберкулеза почек. Согласно этой классификации, есть:
• Туберкулез почечной паренхимы, сопровождающийся образованием множественных поражений в кортикальном и медуллярном слое почки.
• Туберкулезный папиллит, возникающий при повреждении почечного сосочка.
• Кавернозный туберкулез почек, характеризующийся слиянием деструктивных очагов с инкапсуляцией (форма полости).
• Фиброзно-кавернозный туберкулез почек, сопровождающийся облитерацией чашечек с образованием закрытых деструктивно-гнойных полостей.
• Кремация (кальцификация) почек, выражающаяся в формировании ограниченных патологических очагов с большим количеством солей кальция (казеомы, туберкулез).
Симптомы
Патогномоничные симптомы отсутствуют. На ранних стадиях патология может иметь скрытое течение или характеризоваться нарушением общего самочувствия: легким недомоганием, усталостью, низкой температурой, прогрессирующей потерей веса. Деструктивные изменения в почках сопровождаются появлением безболезненной тотальной гематурии, вызванной эрозией сосудов с изъязвлением почечного сосочка. Кровотечение часто сменяется пиурией, что указывает на развитие пиелита или пиелонефрита.
При кавернозном туберкулезе почек наблюдаются признаки инфекционной интоксикации, боли в пояснице. Боли, как правило, носят слабый характер, они ноют тупо по своей природе, однако при нарушениях оттока мочи могут прогрессировать до почечной колики. Двустороннее нарушение уродинамики сопровождается признаками хронической почечной недостаточности. При туберкулезном цистите присоединяются дизурические явления — настоятельные позывы на мочеиспускание, поллакиурия, странгурия, постоянная боль в области груди, периодическая макрогематурия. На поздних стадиях заболевания часто развивается гипертония.
Базофилия. Гиперкальциемия. Металлический привкус во рту. Моноцитоз. Недомогание. Холодный пот.
Диагностика
Поскольку туберкулез почек может протекать бессимптомно или проявляться в форме различных клинических вариантов, лабораторные и компьютерные исследования имеют первостепенное значение для диагностики. В случае подозрения на туберкулез почек показаны туберкулиновая проба и консультация по туберкулезу. Собирая анамнез, они обнаруживают факт наличия туберкулеза легких у пациента и его родственников, контактов с больными туберкулезом. У худых пациентов в некоторых случаях можно пальпировать плотную клубневую почку. Выраженный симптом Пастернацкого определяется.
Характерными изменениями в общем анализе мочи являются стойкая острая кислотная реакция, лейкоцитурия, протеинурия, эритроцитоз и пиурия. Обнаружение микобактериурии, которое выявляется бактериологическим анализом мочи или ПЦР, позволяет достоверно оценить наличие туберкулеза почек. ELISA может обнаружить антитела против туберкулеза, гамма-интерферона (количественный тест) или сенсибилизированных Т-лимфоцитов (точка Т. ТБ). В некоторых случаях требуются тесты на туберкулин. После подкожного введения туберкулезного антигена процесс обостряется, сопровождается выраженной протеинурией, пиурией и микобактериурией.
УЗИ почек с их туберкулезным поражением позволяет выявить пещеры, кальцифицированные поражения, оценить степень поражения почечной паренхимы и динамику регрессии заболевания под влиянием терапии. Рентгенологическое исследование почек (исследование урографии, экскреторной урографии, ретроградной уретеропелелографии и антеградной пиелографии) позволяет полностью оценить состояние паренхимы и пиелокалического аппарата почек, мочеточников и мочевого пузыря. Выполнение ангиографии почек позволяет определить внутриорганную ангиоархитектонику, при необходимости резекцию почки.
КТ почек и МРТ обладают широкими диагностическими возможностями. Данные о функциональном состоянии почек при туберкулезе получают с помощью радиоизотопной нефросцинтиграфии. Биопсия почки является опасным распространением инфекционного процесса, но цистоскопия с биопсией слизистой мочевого пузыря может быть выполнена по показаниям. Морфологическое исследование биопатии мочевого пузыря в некоторых случаях позволяет обнаружить гигантские клетки Пирогова-Лангганса даже при отсутствии визуальных изменений в слизистой оболочке. Дифференциальный диагноз необходим при гидронефрозе, неспецифическом пиелонефрите, губчатой почке, мегакаликозе, поликистозной почке.
Лечение
Почечный туберкулез можно лечить с помощью лекарств и в сочетании (хирургическое и лекарственное). Медикаментозное лечение нефротуберкулеза включает назначение специфических противотуберкулезных препаратов различных групп на срок от 6 до 12 месяцев (рифампицин, изониазид, этамбутол, пиразинамид, протионамид, стрептомицин и др. ;).
Комбинация препаратов первого ряда с фторхинолонами (офлоксацин, ципрофлоксацин, ломефлоксацин) является перспективной. Специфическая химиотерапия при туберкулезе почек дополняется назначением ангиопротекторов, НПВП, которые предотвращают рубцевание тканей почек. Следует отметить, что длительное лечение противотуберкулезными препаратами может привести к тяжелому дисбактериозу кишечника и аллергическим реакциям.
Если отток мочи из почки нарушается, необходимо установить мочеточниковый стент или нефростомию. При развитии локального деструктивного процесса в почке консервативная терапия дополняется гигиеной пораженного сегмента (кавернотомия) или частичной резекцией почки (кавернэктомия). Если орган полностью разрушен, указывается нефрэктомия.
Прогноз
Основным прогностическим критерием является стадия заболевания. Раннее выявление нефротуберкулеза, отсутствие деструктивных процессов в мочеполовой системе, мочеточниках и мочевом пузыре на фоне соответствующей специфической химиотерапии может сопровождаться полным излечением. Неблагоприятным с точки зрения прогноза является двусторонний почечный туберкулез с выраженным разрушением почечной паренхимы.
Профилактика
Все пациенты, перенесшие это заболевание, проходят регулярную проверку у врача и нефролога. Критериями исцеления являются нормализация показателей мочи, отсутствие рецидива нефротуберкулеза по данным рентгенографии в течение 3 лет. Профилактика туберкулеза почек заключается в соблюдении конкретных мер (вакцинация против туберкулеза) и неспецифической профилактике туберкулеза легких.
Источник
