Ранний и чувствительный показатель печеночного цитолитического синдрома

Синдром цитолиза (цитолитический синдром) — патологический процесс, обусловленный повышением проницаемости мембран гепатоцитов и выходом внутриклеточных ферментов печени в кровь. Это совокупность признаков, указывающих на дисфункцию органа и гибель печеночных клеток. Основной причиной синдрома является воздействие экзогенных токсинов. Подобные изменения также возникают при эндогенных прогрессирующих печеночных расстройствах, связанных с нарушением местного кровообращения и замедлением дезинтоксикационных процессов.

Деструкция гепатоцитов и выброс биологически активных веществ, оказывающих агрессивное воздействие на паренхиму железы, приводят к развитию в ней дистрофических и некротических процессов. Нормальная работа печени постепенно приостанавливается, а в запущенных случаях — полностью угасает. В кровь проникает огромное количество токсических веществ. Из-за гибели функциональных клеток печень не в состоянии их обезвредить.
Цитолитический синдром — распространенная печеночная патология, диагностируемая как у взрослых, так и у детей. У новорожденных младенцев выявляют его аутоиммунную форму. Заболевание по МКБ-10 имеет код К 73.9 и К 75.9 с соответствующими наименованиями «Хронический неуточненный гепатит» и «Воспалительная неуточненная болезнь печени».
Поражение печени может быть незначительным, локальным или выраженным, тотальным. Это зависит от этиопатогенетических факторов синдрома и особенностей организма больного. Часто цитолиз печени обнаруживают случайно во время диагностики иного заболевания или при прохождении очередного медосмотра. При этом у больных отсутствуют явные симптомы синдрома, что существенно усложняет процесс его диагностирования. Латентную стадию патологии обнаруживают только по результатам анализа крови, в котором отмечаются высокие показатели биохимических маркеров печени — ферментов АЛТ и АСТ. У большинства пациентов синдром часто протекает с явлениями холестаза. Эти патологии взаимосвязаны, что также можно определить с помощью лабораторного исследования. В процессе развития болезни в кровь высвобождается свободное железо и витамин В12, а внутрь поврежденных клеток — вода и натрий. Такие изменения в анализах указывают на наличие деструкции и некротизации печеночной ткани.

Лечение цитолитического синдрома комплексное, включающее диетотерапию и медикаментозное воздействие. Больными занимаются специалисты-гастроэнтерологи или терапевты. Прогноз на выздоровление в большинстве случаев благоприятный. При отсутствии своевременной и адекватной терапии патологические изменения в печеночной ткани становятся необратимыми и заканчиваются тяжелыми последствиями в виде цирроза, кровоизлияния и смерти больного.
Причины
Печень — железистый орган, выполняющий множество жизненно важных функций, среди которых основными являются пищеварительная, метаболическая и дезинтоксикационная. При поражении печеночной ткани симптоматика появляется не сразу. Это отличительная особенность органа, приводящая к поздней диагностики заболеваний. Она обусловлена высокими регенерационными способностями печени и отсутствием болевых рецепторов в паренхиме. Болезнь долгое время может себя никак не проявлять, а человек не подозревать, что в организме развивается патология. Клинические признаки возникают на поздней стадии при разрушении большого числа гепатоцитов.
Причины синдрома цитолиза:
-
 Алкогольная интоксикация чаще всего приводит к разрушению гепатоцитов. Этиловый спирт является основой всех спиртных напитков. Это вещество очень токсично для клеток печени. При злоупотреблении алкоголем нарушается метаболизм в органе, клетки деформируются, паренхима лизируется. Выраженность и обратимость происходящих изменений зависят от активности ферментов, расщепляющих этанол, а также от дозировки, вида и качества напитка. При отказе от употребления алкоголя терапевтические мероприятия дают хороший и быстрый результат.
Алкогольная интоксикация чаще всего приводит к разрушению гепатоцитов. Этиловый спирт является основой всех спиртных напитков. Это вещество очень токсично для клеток печени. При злоупотреблении алкоголем нарушается метаболизм в органе, клетки деформируются, паренхима лизируется. Выраженность и обратимость происходящих изменений зависят от активности ферментов, расщепляющих этанол, а также от дозировки, вида и качества напитка. При отказе от употребления алкоголя терапевтические мероприятия дают хороший и быстрый результат. - Неконтролируемый прием ряда медикаментов с нарушением дозировки и без учета противопоказаний приводит к поражению печени. Существует перечень гепатотоксических препаратов, перед применением которых необходимо тщательно изучить инструкцию: НПВС, антимикотические и антибактериальные средства, цитостатики, глюкокортикоиды, психотропные средства, анестетики, антиконвульсанты, слабительные препараты. Врачи настоятельно рекомендуют не заниматься самолечением, чтобы не допустить развития синдрома.
- Аутоиммунные нарушения являются причиной цитолиза печени у новорожденных детей. Врожденная дисфункция иммунной системы приводит к поражению гепатоцитов. Их разрушают собственные антитела организма. Спасти жизнь ребенка может трансплантация печени и мощная иммуносупрессивная терапия, подавляющая иммунный ответ.
- Паразитарная инфекция, вызванная эхинококками, амебами, лямблиями, аскаридами, может привести к развитию различных процессов в печени: воспалению, кистам, абсцессам, холестазу, некрозу. Токсичное воздействие на железу оказывают продукты жизнедеятельности гельминтов и простейших.
- Неправильное питание и нарушение липидного обмена в виде ожирения и диабета вызывают быстро прогрессирующую форму цитолиза. Когда гепатоциты становятся резистентными к инсулину, в печеночной ткани начинает откладываться жир. Он разрушает клеточные структуры и полностью замещает гепатоциты, что приводит к развитию жирового гепатоза.

причины повреждения печени
Существуют факторы риска, усиливающие воздействие основных причин. К ним относятся:
- Нарушение печеночного кровотока,
- Недостаточность гепатоцитов,
- Несбалансированное питание,
- Беременность,
- Пожилой возраст,
- Неблагоприятная экологическая обстановка,
- Чрезмерное использование бытовой химии,
- Генетические предпосылки,
- Дефицит ферментов,
- Профессиональные вредности,
- Резкое похудание,
- Стрессы,
- Онкопатологии,
- Вирусные инфекции.
Цитолитический синдром хорошо поддается терапии только на ранних стадиях. Деструктивные процессы останавливаются, а поврежденные гепатоциты восстанавливаются. Когда паренхима органа отмирает, полностью избавиться от синдрома становится невозможно.
Основные признаки болезни
Симптоматика патологии на начальных стадиях часто отсутствует. Синдром в таких случаях выявляют случайно во время исследования крови на биохимические маркеры. В анализах обнаруживают увеличение концентрации индикаторных ферментов.
Клинические признаки появляются при повреждении значительной части органа.
- Признаки печеночной недостаточности возникают при разрушении значительного числа гепатоцитов – геморрагические высыпания, гепатомегалия, дискомфорт и болезненность в правом подреберье, похудание, покраснение ладоней и языка, диспепсия с преобладанием тошноты, отрыжки и горечи во рту.
- Холестатический синдром развивается при закупорке желчных протоков – гиперпигментация, зуд, пожелтение кожи и склер, изменение цвета испражнений.
- Воспалительный синдром проявляется лихорадкой, миалгией, артралгией, лимфаденитом.
- Портальная гипертензия возникает при нарушении проходимости крови по воротной вене — отеки, вздутие живота, спленомегалия, гематомы, внутренние кровотечения.

Больные жалуются на общую слабость, быструю утомляемость, снижение работоспособности, проблемы со сном, потерю аппетита, раздражительность. Признаки общей астенизации обычно сопровождаются болевым синдромом, возникающим после приема пищи и в моменты движения. В тяжелых случаях нарушается рост волос, образуются отеки, развивается геморрагический диатез с появлением беспричинных кровоизлияний и кровотечений. Возможно появление симптомов эндокринопатий — отсутствие полового влечения, нарушение менструального цикла, импотенция, бесплодие.
Симптоматика цитолитического синдрома неспецифична. Подобные проявления возникают у больных с вирусным воспалением печени и желчного пузыря. Специалисты для постановки диагноза всегда проводят морфологические и цитологические исследования.
Ранняя диагностика и правильное лечение делают прогноз патологии благоприятным. В противном случае возникают необратимые изменения, и развиваются опасные для жизни последствия.
Осложнения цитолиза печени:
- Варикозное расширение вен пищевода и кровотечения из них,
- Холангит и холецистит,
- Воспаление легочной и почечной ткани, брюшины,
- Септические состояния.
Инфекционное поражение ЦНС приводит к развитию энцефалопатии. Больные становятся вялыми, апатичными и заторможенными. У них нарушается психоэмоциональное состояние, угасают рефлексы, отекает мозговая и легочная ткань, возникает гипоксия, наступает кома.
Необходимые лабораторные исследования
Чтобы справиться с синдромом цитолиза печени, необходимо выявить причины его развития. Для этого всех больных комплексно и тщательно обследуют. Специалисты собирают анамнез жизни и болезни, осматривают пациента, пальпируют печень, проводят лабораторно-аппаратные испытания.
Во время беседы с больным врач интересуется имеющимися заболеваниями печени и перенесенными инфекциями, наличием аллергии и соматических патологий. Особого внимания требует режим питания, отношение к спиртному, лечение токсичными для печени препаратами. Доктор выслушивает жалобы больного, узнает время появления первых симптомов и особенности прогрессирования синдрома.

Результаты лабораторных методов исследования имеют важное значение при постановке диагноза, особенно на начальной стадии заболевания, когда клинические признаки часто отсутствуют.
- В гемограмме определяют признаки воспаления — лейкоцитоз, сдвиг формулы влево, подъем СОЭ.
- В крови обнаруживают биохимические маркеры патологии. К ним относятся печеночные ферменты: аминотрансферазы, дегидрогеназы, транспептидазы. Кроме них в крови определяют билирубин. При цитолизе значения всех перечисленных показателей существенно превышают норму.
- Коагулограмма выявляет дефицит факторов свертывания и белков, отвечающих за нормальное функционирование тромбоцитов. При печеночной дисфункции возникает гипокоагуляция – увеличение времени свертываемости крови.
- При подозрении на инфекционную природу поражения проводят вирусологическое и паразитологическое исследования.
- В тяжелых, сложно диагностируемых, случаях проводится биопсия печени и гистологический анализ печеночной ткани. Этот метод помогает определить причину патологии и степень поражения органа.

Лабораторная диагностика позволяет оценить динамику процесса, скорость прогрессирования и эффективность лечения.
Инструментальная диагностика включает УЗИ печени, КТ и МРТ органа. С помощью этих процедур специалисты выявляют увеличенный размер печени и неоднородность структуры, закругление ее краев и расширение вен. Объемные образования в виде кист и опухолей также диагностируются с применением ультразвука или томографа.
Лабораторные и аппаратные обследования, выполненные вовремя и в полном объеме, обнаруживают имеющуюся патологию, которую необходимо устранить, а для начала остановить ее дальнейшее развитие.
Лечебный процесс
Лечение синдрома печеночного цитолиза комплексное и индивидуальное. Больным проводится консервативная терапия, включающая медикаментозное воздействие и диету. Терапевтические мероприятия направлены на устранение причинных факторов, снижение интоксикации, восстановление структуры гепатоцитов и функций печени.

В зависимости от этиологии патологии больным назначают следующие группы препаратов:
- Противовирусные средства при наличии вирусного гепатита – «Ингавирин», «Циклоферон», «Кипферон».
- Антипаразитарные средства при протозойной и глистной инвазии – «Метронидазол», «Мебендазол».
- Гепатопротекторные препараты назначают всем больным без исключения. К ним относятся: «Эссенциале форте», «Карсил», «Фосфоглив». Такие медикаменты следует принимать длительно. Они укрепляют мембраны гепатоцитов, способствуют их регенерацию, нормализуют работу железы.
- Энтеросорбенты необходимы для выведения токсинов – «Полисорб», «Энтеросгель».
- Дезинтоксикационные растворы вводят внутривенно в тяжелых случаях — коллоидные и кристаллоидные растворы.
- Желчегонные препараты при отсутствии камней в желчном пузыре и протоках – «Аллохол», «Хофитол».
- Иммуносупрессоры применяют при аномальной активности иммунитета – «Циклоспорин», «Азатиоприн».
- Поливитаминные и минеральные комплексы для нормализации метаболизма и улучшения общего самочувствия больных.
Самолечение категорически запрещено. В тяжелых случаях больных госпитализируют в гастроэнтерологическое или терапевтическое отделение стационара.
 Диетотерапия очень важна для достижения стойкого лечебного эффекта. Необходимо правильно организовать режим питания, выбирать только качественные продукты, готовить полезные блюда. Эти простые правила помогут снизить нагрузку на пораженный орган и облегчить его функционирование. Больным запрещены жирные, жареные, копченые, острые, маринованные, консервированные, соленые блюда, сладости, шоколад, кофе, кислые фрукты и овощи, спиртные напитки, свежая сдоба. Эти продукты способствуют нарушению обменных процессов, развитию сахарного диабета, ожирения, разрушению гепатоцитов.
Диетотерапия очень важна для достижения стойкого лечебного эффекта. Необходимо правильно организовать режим питания, выбирать только качественные продукты, готовить полезные блюда. Эти простые правила помогут снизить нагрузку на пораженный орган и облегчить его функционирование. Больным запрещены жирные, жареные, копченые, острые, маринованные, консервированные, соленые блюда, сладости, шоколад, кофе, кислые фрукты и овощи, спиртные напитки, свежая сдоба. Эти продукты способствуют нарушению обменных процессов, развитию сахарного диабета, ожирения, разрушению гепатоцитов.
Рацион больных основывается на принципах правильного и здорового питания. Ежедневно следует употреблять свежие овощи, фрукты, ягоды, каши, молочнокислые продукты. Отдавать предпочтение необходимо вареным, тушеным, запеченным блюдам. Принимать пищу следует дробно, малыми порциями, через каждые три часа. Питьевой режим имеет также огромное значение. Человеку необходимо в день выпивать не менее двух литров воды.
Врач-диетолог составляет рацион питания индивидуально каждому пациенту. Выполняя эти несложные рекомендации, можно ускорить и упростить процесс лечения синдрома.
Профилактика
Мероприятия, предупреждающие развитие патологии:
- Правильное питание,
- Детоксикация печени после длительной антибиотико- или химиотерапии,
- Борьба с вредными привычками, особенно алкоголем,
- Соблюдение гигиенических принципов,
- Регулярное обследование на гельминты,
- Качественный отдых после высоких физических нагрузок.
Синдром цитолиза – признак имеющейся дисфункции печени. Патология вызывает сильную интоксикацию и неприятные, болезненные симптомы, нарушающие привычный ритм жизни. Если вовремя диагностировать недуг, устранить его причины и начать лечебный процесс, можно избежать необратимых изменений в печеночной ткани и развития тяжелых осложнений. Цитолитический синдром полностью излечивается при строгом соблюдении пациентом врачебных назначений и рекомендаций. При отсутствии адекватной терапии этот серьезный патологический процесс быстро прогрессирует и приводит к развитию декомпенсированной полиорганной недостаточности.
Видео: лекция о синдроме цитолиза
Источник
Цитолитический синдром — довольно-таки распространенная патология печени. Это название является обобщенным и подразумевает лишь дистрофические либо некротические изменения в органе. А вот точное обозначение заболевания зависит от этиологии и причин, спровоцировавших возникшее повреждение: проблемы с иммунитетом, алкогольная интоксикация, появление паразитов либо другие условия.
В зависимости от формы болезни в дальнейшем она может прогрессировать или же ткани начнут регенерироваться. В первом случае только правильно подобранная медикаментозная терапия способна остановить патологический процесс разрушения печени.
Общие сведения
Цитолитический синдром — явление, при котором клетки печени подвергаются пагубному влиянию условий, разрушающих ее защитную оболочку. Затем активные ферменты проникают наружу и нарушают структуру всего органа, провоцируя таким образом дистрофические изменения и некротизацию.
В силу разнообразных условий заболевание появляется в любой момент жизни. К примеру, автоиммунная разновидность может возникнуть еще в младенчестве, а жировое перерождение — у людей, старше 50 лет. Цитолитический синдром является основным показателем повреждения печени, ее структуры и функциональности.
Признаки патологии
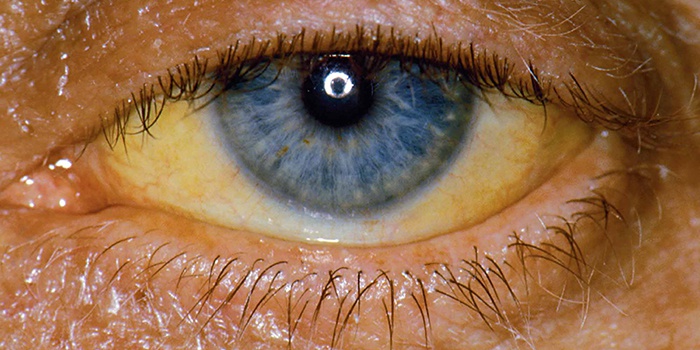
В зависимости от степени поражения тканей, стадии болезни, печеночный цитолитический синдром может никак не проявлять себя и не подавать совершенно никаких симптомов в течение долгого времени. Тотальные либо частичные деструктивные перемены, обычно, проявляются в виде пожелтения кожи и глазных белков. Объясняется подобное явление выбросом билирубина в системный кровоток. Именно поэтому желтуха считается информативным симптомом разладов обмена веществ.
Для цитолитического синдрома печени также свойственно нарушение пищеварения: повышенная кислотность желудочной среды, частые отрыжки, дискомфорт после приема пищи, горьковатый привкус в ротовой полости после еды или по утрам натощак. На поздних стадиях патологии возникают признаки цитолитического синдрома в виде увеличения органа, болевого синдрома в правом подреберье. Для получения полной клинической картины необходима диагностика, которая поможет определить степень поражения печени.
Обследования органа
В случае возникновения клинической картины, характерной цитолизу, специалисты осуществляют комплексное биохимическое обследование.
- Основными лабораторными критериями цитолитического синдрома являются специальные маркеры гепатоцитов аста, алта и ЛДГ. Также при такой методике обследования у пациента проверяется уровень железа и билирубина в крови. Нормальные показатели маркеров для женщин — 31 г/л, для мужчин — 41 г/л, ЛДГ — до 260 ед./л. Повышенный уровень свидетельствует о разладе белкового обмена веществ, а также запуске некротизации печени. Для определения этих данных осуществляется общий анализ крови.
- Гистологическое обследование. Во время биопсии у пациента забирается частица печени. При диагностике отбирается клеточный материал и определяется содержание гельминтов, степень травмирования клеток и наличие некротизации.
- УЗД и МРТ. При такой методике специалист может рассмотреть поврежденный орган в различных проекциях. Допустима также детализация картинки. Эти методики позволяют выявить изменения параметров и структуры органа, а также присутствие гельминтов и опухолей.
Причины возникновения
Приводят к травмированию печени и зарождению цитолитического синдрома разнообразные условия. Как правило, функции и структура органа страдают на фоне:
- злоупотребления спиртными напитками и превышения допустимой дозы этилового спирта — нормой является 40-80 мл, в зависимости от особенностей человека и скорости его метаболизма;
- неправильно подобранной медикаментозной терапии, сочетание нескольких препаратов с гепатотоксическими возможностями;
- проникновение вируса гепатита;
- попадания в печень гельминтов;
- разлады в гуморальном и клеточном иммунитете.
Определить настоящую причину цитолитического синдрома можно исключительно путем определения численности ферментов, вирусов в кровотоке, гистологического исследования тканей и этиологического опроса пациента.
Острая и хроническая форма заболевания обладает определенной симптоматикой: желтуха, увеличение печени, болевой синдром в поврежденной области, расширение селезенки, нарушение работы пищеварительного тракта.
Алкогольная патология
Зачастую возбудителем цитолитического синдрома становится спирт. При каждодневном употреблении алкогольных напитков, низкокачественного продукта либо суррогата появляется патологическая реакция: увеличивается активность ферментов органа, понижается плотность гепатоцитов. Уже на этом этапе запускается механизм лизиса. Токсически влияет на структуру печени всего 40-80 мл неразбавленного этилового спирта.
Цитолитический синдром при злоупотреблении алкогольными напитками в течение долгого времени может никак не проявлять себя. Однако постепенно горечь в ротовой полости и прочие разлады пищеварения подскажут больному о патологических процессах, развивающихся в его организме. Цитолиз этого типа с легкостью корректируется при помощи определенных медикаментов. Гепатоциты обладают высокой эластичностью и способностью к восстановлению. Благодаря этому при полном отказе от спиртного и соблюдении схемы лечения пациент может очень скоро заметить положительный эффект терапии, находясь на любой стадии болезни.
Аутоиммунный недуг
Врожденные аномалии иммунитета в некоторых случаях приводят к зарождению цитолитического синдрома. При гепатите аутоиммунного типа оболочка печени повреждается гуморальной либо клеточной защитой организма по неизвестным причинам. От этой разновидности заболевания чаще всего страдают маленькие дети. Выраженные признаки дисфункции органа могут возникнуть даже в первые дни после рождения малыша.
Цитолитический синдром при гепатите аутоиммунного типа развивается весьма стремительно. Сохранить маленькому пациенту здоровье и жизнь способна исключительно пересадка донорской печени.

Этой патологии характерно отсутствие травм желчных протоков. При этом пузырь не меняет своих очертаний и не подвергается аномальным изменениям.
Медикаментозное воздействие
Бесконтрольный и продолжительный прием фармацевтических препаратов чаще всего становится причиной возникновения цитолиза. В особенности опасными считаются нестероидные противовоспалительные медикаменты, которые употребляются пациентом без предварительной сдачи анализов и консультации специалиста.
Также угрозу в себе несут мощные антибиотики и противогрибковые лекарства. В случае нарушения схемы лечения или самостоятельного назначения медикамент может привести не к оздоровлению, а к развитию печеночной недостаточности. Дозировка препарата также играет важную роль. Во вкладыше к любому лекарству указывается максимально допустимое суточное количество средства, превышение которого влечет за собой разрушение клеток органа.
Представительницы слабого пола подвергают себя риску возникновения цитолитического синдрома при приеме гормональных контрацептивов в любом виде. Такие препараты приводят к нарушению кровотока в желчном пузыре и печени. Сама кровь становится более вязкой, токсины все труднее выводятся из нее, размеры органа увеличиваются. Всевозможные гормональные медикаменты токсически воздействуют на печень. И при этом совершенно неважно, с какой именно целью принимается препарат: терапевтической либо противозачаточной.

При беременности цитолитический синдром способен существенно навредить не только будущей матери, но и плоду. Именно поэтому женщинам, находящимся в положении, следует в особенности осторожно относиться к медикаментозной терапии. Плацента собирает поступающие лекарственные вещества и передает их плоду. В результате у ребенка могут появиться врожденные аномалии печени. Для предотвращения подобного явления в первый триместр беременности женщине стоит отказаться от фармацевтических препаратов. Если же такой возможности нет, врач должен подобрать для пациентки наиболее щадящие медикаменты.
Цитолитический синдром при хроническом гепатите
Патологию передают вирусы видов D, E, A, B, C. Некоторые из них проникают в организм в случае нарушения правил личной гигиены, другие — при отсутствии контрацепции во время полового акта или при использовании нестерильных косметологических и медицинских приспособлений. Если имеются симптомы цитолиза, то биопсия в точности определит тип вируса.
Противовирусное лечение с помощью современных препаратов способно остановить прогрессирование болезни, активизировать восстановление травмированных структур органа. Вирусный цитолиз на начальных стадиях гораздо быстрее поддается терапии.
Липиды
Организм способен самостоятельно спровоцировать развитие недуга при нарушенном жировом обмене. Произойти подобное может по нескольким причинам. Например, при сахарном диабете и ожирении происходят разлады метаболизма. Вместо гепатоцитов в печени формируются жировые отложения. Со временем кислоты и глицерин, входящие в состав липидов, мешают работе ферментов, разрушая защитную оболочку печени.
Наличие паразитов
Повышенный кровоток, содержание глюкозы и гликогена делают печень одним из самых привлекательных для гельминтов местом. Травмировать структуру органа могут различные паразиты.
- Амебы. Способны образовывать абсцессы и скопления. Патологический процесс с участие гельминтов травмирует структуру печени и приводит к развитию холеостаза как у взрослых, так и у детей.
- Эхинококки. Способны блокировать желчные протоки, за счет чего становятся причиной цитолиза. Патологический процесс нуждается не только в медикаментозной терапии, но и в оперативном вмешательстве.
- Лямблия. Токсичные продукты ее жизнедеятельности провоцируют патогенез цитолиза. Понижение местного иммунитета обустраивает благоприятную флору для попадания вирусов и микробов в печень.
- Аскаридоз. Приводит к разрушению клеток и некротизации органа. Такое явление практически всегда сопровождается холеостатическим синдромом. Лечение в таком случае предусматривает медикаментозную составляющую и использование народных рецептов.
Профилактика цитолиза
Для того чтобы предотвратить развитие столь неприятного процесса, как цитолитический синдром, следует соблюдать простые правила.
- Придерживаться сбалансированного питания. Острые, жирные, жареные блюда провоцируют разрушение оболочки органа. А чтобы структура печени оставалась неизменной, следует принимать пищу деликатной температурной обработки, а также вводить в рацион много овощей, фруктов и зелени.
- Детокс-лечение после приема агрессивных средств — обязательное условие успешного восстановления организма. Это необходимо после употребления антибиотиков и нестероидных противовоспалительных медикаментов.

- Отказ от спиртного. Этиловый спирт и его производные пагубно влияют на состояние печени. Конечно, от бокала хорошего вина еще никто не пострадал, но от каждодневного употребления, например, пива следует обязательно отказаться.
- Соблюдать правила гигиены. Очень важно контролировать стерильность всех применяемых приспособлений.
- Периодически осуществлять профилактику гельминтоза. Народные рецепты предлагают для этого принимать семечки тыквы, чеснок и кедровые орешки.
Источник
