Ранение сердца код мкб
Рубрика МКБ-10: S26.8
МКБ-10 / S00-T98 КЛАСС XIX Травмы, отравления и некоторые другие последствия воздействия внешних причин / S20-S29 Травмы грудной клетки / S26 Травма сердца
Определение и общие сведения[править]
Ушиб сердца
Ушиб сердца — травма без нарушения анатомической целостности структур сердца (диффузные изменения в миокарде, разрыв мелких сосудов, расслоение мышечных волокон).
Эпидемиология
Отношение частоты встречаемости ушиба сердца у мужчин и женщин составляет 2,7:1. 70,9% автомобильных аварий, 9,5% травм пешеходов, 7,8% мотоциклетных аварий, 7,6% падений с высоты сопровождаются повреждением сердца. На долю ушибов сердца приходится 1/3 всех его повреждений. В 16,3% случаев ушибы сердца бывают изолированными, а в 60,6% — без повреждений костного скелета грудной клетки.
Классификация
По клиническому течению выделяют три формы ушиба сердца:
— инфарктоподобную (10%);
— стенокардитическую (80%);
— смешанную (10%).
Этиология и патогенез[править]
Ушиб сердца часто бывает следствием прямого удара в грудину или левую половину грудной клетки, реже происходит при ударе в правую половину.
Патогенез
Механизм закрытых повреждений сердца может быть различным. Однако главными определяющими факторами являются величина силового давления, направление удара и фаза сердечной деятельности в момент травмы. В результате удара в грудную клетку происходит кровоизлияние в миокард, под эпикард или эндокард, развитие локального отека без признаков ишемии миокарда либо с участками некроза различной величины и разрывами мышечных волокон. Следствием этого может стать развитие травматического инфаркта миокарда. При ушибе сердца вторично нарушается перфузия миокарда из-за перераспределения объемов микроциркуляции из функционирующих капилляров в артериовенозные шунты, а также из субэндокардиальных отделов в субэпикардиальные, что может привести к развитию вторичного инфаркта миокарда.
Клинические проявления[править]
Пострадавший жалуется на боль в области сердца и за грудиной, возникшую сразу или через некоторое время после травмы и плохо купирующуюся валидолом и нитроглицерином, беспокойство, чувство страха, ощущение удушья, общую слабость. Возможны жалобы на сильное сердцебиение, ощущение перебоев в работе сердца, одышку, кратковременную потерю сознания. Кожные покровы землисто-серого цвета, обращают на себя внимание бледность и синюшность губ, ушей, кончика носа, холодный пот.
Для ушиба сердца характерно течение по периодам:
— острый — 2-3 сут;
— репаративный — до 12-14-х сут;
— посттравматический кардиосклероз — с 14-х сут.
Другие травмы сердца: Диагностика[править]
Анамнез
В анамнезе — указание на травму грудной клетки с соответствующим механизмом действия.
Клиническое обследование
При осмотре нередко обнаруживают внешние признаки закрытой травмы грудной клетки: кровоизлияния под кожу, петехии, бледность кожных покровов, носогубного треугольника, ушей. При объективном обследовании пульс слабого наполнения, аритмичен, тахикардия до 140-150 в минуту. Существенных изменений границ сердца, как правило, нет. Аускультативно отмечают глухость тонов сердца, реже — шум трения перикарда. Нарушения сердечного ритма. Артериальная гипотензия: систолическое давление может быть снижено до 80-90 мм рт.ст., а пульсовое — до 10-20 мм рт.ст. Клиническая картина повреждения сердца может нарастать в течение первых 2 нед после травмы.
Лабораторная диагностика
При развитии посттравматического инфаркта миокарда отмечаются умеренный лейкоцитоз, анэозинофилия, небольшой нейтрофильный сдвиг влево, повышение СОЭ. Биохимическое исследование крови может выявить увеличение содержания тропонинов I и T, появление миоглобулина, повышение активности креатинфосфокиназы, лактатдегидрогеназы (особенно ее фракции ЛДГ1), аспартат- (АсТ) и аланинтрансаминаз (АлТ). Коэффициент Ритиса (отношение АлТ/АсТ) может быть больше 1,33.
Инструментальные методы
Основной метод, позволяющий поставить диагноз ушиба сердца, — электрокардиографический. На ЭКГ обнаруживают подъем интервала ST выше изолинии, снижение вольтажа, увеличение, уплощение, двухфазность или инверсию зубца Т, деформацию комплекса QRS, вплоть до отсутствия зубца R. Диагноз подтверждают также с помощью УЗИ, УЗДГ, рентгенографии.
Дифференциальный диагноз[править]
Проводится с сотрясением сердца, с рядом состояний, которые могут быть причиной фибрилляции желудочков во время физической активности (отхождение левой коронарной артерии от легочной артерии; различные формы кардиомиопатии; инфаркт миокарда в молодом возрасте; вирусный миокардит; фибрилляция желудочков, связанная с другими причинами), переломами ребер и грудины, разрывом миокарда, гемиперикардом.
Другие травмы сердца: Лечение[править]
Показания к госпитализации
Всем больным с закрытой травмой сердца показана госпитализация.
Первая медицинская помощь
Включает купирование болевого синдрома; борьбу с нарушениями ритма и проводимости; нормализацию гемодинамики; восстановление сократительной функции миокарда.
Немедикаментозное лечение
При необходимости проведение реанимационных мероприятий, которые начинают с однократного удара кулаком по средней части грудины. Затем приступают к непрямому массажу сердца с частотой компрессий не менее 80 в минуту и ИВЛ («рот в рот») в соотношении 5:1.
Медикаментозное лечение
Лечение такое же, как при инфаркте миокарда. Назначают препараты, купирующие болевой синдром; антиаритмические и средства, нормализующие гемодинамику, восстанавливающие сократительную способность миокарда и улучшающие обменные процессы.
Хирургическое лечение
По жизненным показаниям торакотомия с целью ушивания разрыва сердца и освобождения сердечной сумки от излившейся крови.
Профилактика[править]
Прочее[править]
Источники (ссылки)[править]
Травматология [Электронный ресурс] : национальное руководство / Под ред. Г.П. Котельникова, С.П. Миронова — 2-е изд., перераб. и доп. — М. : ГЭОТАР-Медиа, 2011. — https://old.rosmedlib.ru/book/ISBN9785970420508.html
Дополнительная литература (рекомендуемая)[править]
Действующие вещества[править]
Источник
Содержание
- Описание
- Дополнительные факты
- Причины
- Патогенез
- Классификация
- Симптомы
- Возможные осложнения
- Диагностика
- Лечение
- Список литературы
Названия
Название: Ранения сердца.

Ранения сердца
Описание
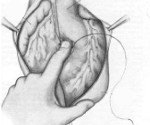
Группа травм перикарда, сердечной мышцы, клапана и систем наведения из-за механических факторов (ножевые и огнестрельные ранения, медицинские манипуляции). Проявляется болью, бледностью, цианозом, обмороком, падением артериального давления. Может быть осложнено тампонадой, массивной кровопотерей и фатальными нарушениями ритма. Диагноз патологии ставится с помощью Эхо-КГ, ЭКГ, пункции перикарда, рентгенографии. Только хирургическое лечение — прямой доступ к сердцу с закрытием раны, ревизия груди.
Дополнительные факты
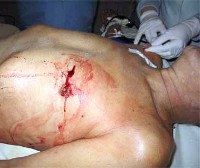
Сердечные раны являются серьезной проблемой в современном здравоохранении из-за распространения оружия, особенно огнестрельного оружия. В мирное время такой урон составляет около 10% (из которых пулевые эффекты, дроби — 3%) от всех проникающих травм грудной клетки. 43% были ранены в левом желудочке, 35% в правом желудочке, 6% в правом предсердии и 4% в левом. Повреждение в двух или более местах отмечено в 11% случаев. Летальность на догоспитальном этапе составляет от 15 до 40%, в стационаре (во время операции или в послеоперационном периоде) — до 25%. Волатильность показателей зависит от уровня развития системы здравоохранения в регионе.
Ранения сердца
Причины
Наиболее распространенным этиологическим фактором при травматических повреждениях миокарда является прямое механическое воздействие на область груди тупых, острых предметов, раковин, осколков, пуль. Кроме того, травмы сердца могут развиваться в результате медицинских вмешательств, выполняемых на открытом сердце или эндоваскулярно. Основные группы причин:
• Физические факторы. Открытые травмы возникают с ножом, огнестрельные ранения. Закрытые являются результатом воздействия на грудную раму тупых предметов во время транспортировки, производственных травм, природных и техногенных катастроф, боев и криминальных атак. Они сопровождаются переломами грудины, ребер, фрагменты которых остаются слепыми или через дефекты миокарда.
• ятрогенные причины. Раны структур сердца можно наблюдать во время операций и манипуляций в средостении, особенно в передней части: пневмония, плевральная пункция, перикардиальная пункция, замена клапана, трансплантация органа. Если процедуры не соблюдаются, внутреннее воздействие может быть возможным, например, с использованием фрагментов зондов, используемых в ангиографии, ангиопластике и стентировании коронарных сосудов, металлических проводников, шовного материала.
Патогенез
Раны сердца вызывают комплекс патологических реакций, которые развиваются в основном через проникновение крови в полость перикарда. Отток крови в перикардиальный мешок нарушает нормальное функционирование миокарда, уменьшает амплитуду и силу сокращений вплоть до асистолии. В то же время происходит сжатие коронарных артерий, что существенно влияет на снабжение сердечной мышцы кислородом и питательными веществами. Длительная тампонада обычно заканчивается смертью кардиомиоцитов, некротическими изменениями в ткани. Сжатие полой вены и легочных вен уменьшает приток крови к предсердиям, аорте и легочному стволу в желудочки, что отрицательно влияет на кровообращение в легочных и легочных контурах и снижает работоспособность, приводя к острой или подострой сердечной недостаточности.
Другими причинами изменения системной гемодинамики могут быть кровь и воздух в плевральной полости, которые могут смещать средостение, вызывая избыток сосудистого пучка. Повреждение межжелудочковой перегородки вызывает нефизиологический кровоток внутри сердца, что увеличивает нагрузку на желудочки. Нарушение структурной целостности проводящей системы отрицательно сказывается на проводимости импульса возбуждения, который потенцирует атриовентрикулярную блокаду, в разной степени фибрилляцию. При тяжелых ранах часто развивается травматический гиповолемический шок вследствие массивной кровопотери, гипоксии тканей, чрезмерного раздражения нервных окончаний в плевре и перикарде, прогрессирующего торможения системы центральная нервная система с угнетением дыхательных и вазомоторных центров.
Классификация
Номенклатура сердечных повреждений основана на характере повреждения, его последствиях для структур сердца. Согласно общей систематизации повреждений, все поражения делятся на открытые (с нарушением целостности кожи) и закрытые (с сохранением целостности кожи). В клинической практике выделяют следующие группы ран:
• Изолированное повреждение сердца. Включают одиночные и множественные непроникающие, проникающие через раны самого органа. Может сопровождаться гемотораксом, гемоперикардом, гемопневмотораксом. Возможно повреждение как миокарда, так и коронарных сосудов, перегородки сердца, проводящей системы и клапанного аппарата.
• Комбинированный урон. Повреждения сердца сочетаются с повреждениями других органов, что значительно ухудшает прогноз и увеличивает вероятность полиорганной недостаточности. Вместе с сердечными структурами могут поражаться органы грудной полости (легкие, бронхиальное дерево, пищевод, диафрагма), брюшная полость (печень, желудок, кишечник, почки), магистральные сосуды, кости, суставы и т. Д.
Симптомы
Пациенты, госпитализированные с проникающими травмами грудной клетки, обычно находятся в тяжелом состоянии, часто без сознания и не могут жаловаться. В некоторых случаях механическое повреждение структур сердца продолжается со стертой клинической картиной; какое-то время практически только внешняя травма указывает на повреждение сердца. Пациенты чувствуют себя удовлетворенными, могут двигаться без посторонней помощи, сохраняя при этом высокий риск развития смертельных осложнений. Массивная кровопотеря встречается сравнительно редко.
При закрытых травмах (последствия медицинских манипуляций, повреждение фрагмента кости) симптомы, наблюдаемые у пациентов, не позволяют однозначно говорить о наличии или отсутствии повреждения миокарда. Возможны побледнение и цианоз кожи, особенно дистальных конечностей, холодный пот, нарушение сознания. С сохраненным сознанием пациенты испытывают отчетливое чувство страха «на грани смерти», жалуются на сильную слабость, головокружение, частое глубокое дыхание, кашель. По мере развития тампонады сердца явления дыхательной недостаточности усиливаются, а кровяное давление падает.
Боль в груди слева. Боль в грудной клетке. Кашель. Холодный пот.
Возможные осложнения
Наиболее распространенным негативным последствием таких травм является тампонада, сопровождающаяся травмой сокращений миокарда, в том числе — до полной остановки органа. Сжатие коронарной артерии может привести к сердечному приступу. Повреждение сосудистого пучка, нисходящей части аорты, усугубляется массивной кровопотерей и развитием шоковых состояний, которые значительно ухудшают прогноз. Поражение направляющей системы приводит к закупорке импульса, нарушению возбудимости и сократимости миокарда вплоть до фибрилляции желудочков.
Диагностика
Заподозрить рану сердца можно, обнаружив повреждение в «опасной зоне» — в проекции органа на груди. При отсутствии раны патология предполагается в общем тяжелом состоянии пациента, бледность, спутанность сознания, отек шейных вен. Наблюдаются прогрессирующие нарушения сердечно-сосудистой системы: падение артериального давления, парадоксальный пульс. Во время аускультации возможна регистрация глухих тонов. Поскольку травмы сердца являются опасными для жизни условиями, обычно без времени для детального обследования, инструментальные методы используются только со стабильной гемодинамикой. Применимо:
• Ультразвуковое исследование. Высокочувствительная и высокоспецифичная методика оценки степени тяжести повреждения внутрисердечных структур, диагностика тампонады. Это позволяет выявить кровь в перикардиальном мешке, внутрисердечную гемодинамику, определить местоположение раны. При смешанных результатах УЗИ чреспищеводная эхокардиография возможна.
• Электрокардиография. Имеет большое диагностическое значение на этапе выявления тампонады. При переливании крови в перикардиальный мешок наблюдается уменьшение амплитуды зубов на ЭКГ, монофазный характер комплекса QRST, сопровождаемый уменьшением интервала ST, появлением T отрицательный Кардиограмма также назначается для определения признаков блокады, которая начинается инфаркт миокарда. Перикардиальная пункция выполняется после эхокардиографии; оно проводится для определения характера жидкости в полости перикарда, для дифференциации крови от геморрагического выпота, экссудата при перикардите, ревматизма. Техника помогает снизить давление и стресс на сердце.
• Рентген грудной клетки. Можно сделать, чтобы обнаружить тампонаду. На рентгенограммах определяется плотная сердечная тень, увеличенная в форме колокола, уменьшенная пульсация камер. Этот метод полезен для уточнения диагноза.
В случае открытых ран степень повреждения сердца и прилегающих органов определяется при осмотре. Дифференциальная диагностика проводится с закрытым характером поражений, проводится при заболеваниях, сопровождающихся болями в области сердца: стенокардии, инфаркте миокарда, стратифицированной аневризме аорты. В некоторых случаях необходимо различать патологии с перикардитом, плевритом и пневмонией с повреждением перикарда. Необходимо исключить состояния с возможными лучевыми болями в груди: почечная колика, приступ острого панкреатита, перфорация язвы желудка.
Лечение
В случае подозрения на повреждение сердца с возможной тампонадой необходима срочная госпитализация. Во время транспортировки хирургические бригады уведомляются, все необходимое для торакотомии готовится. Непосредственно в машине скорой помощи пациент получает кислород, при необходимости выполняет искусственную вентиляцию легких, переливает плазму, эритроциты и физиологический раствор. Если его нельзя транспортировать быстро, чтобы предотвратить остановку сердца, повторная пункция перикарда проводится с интервалом 15-20 минут.
Лечение травм носит исключительно хирургический характер. Открытие грудной клетки, ушивание дефекта сердечной мышцы с одновременным устранением тампонады. В настоящее время переднелатеральная торакотомия в четвертом или пятом межреберье считается наиболее эффективной. Этот доступ обеспечивает необходимые условия для внутреннего аудита органов. Параллельно принимаются меры по восстановлению объема циркулирующей крови, устранению ацидоза и поддержанию коронарного кровотока.
Рана сердца обнаруживается пульсирующим кровотоком, а шитье закрывается пальцем. В случае серьезной травмы можно использовать наполненный воздухом катетер. На этапе восстановления анатомической целостности используются атравматичные иглы, швы накладываются без чрезмерного натяжения. В случае остановки сердца выполняется фибрилляция желудочков, прямой массаж сердца, адреналин вводится внутри сердца и выполняется дефибрилляция. На последнем этапе операции проводится обыск грудной полости, ушивание других ран, осмотр диафрагмы и дренажная установка.
Основными задачами послеоперационного периода являются восстановление объема крови, стимулирование эритропоэза, поддержание физиологического уровня системной и сердечной гемодинамики, восстановление нормального периферического кровообращения, поддержание функции других органов, профилактика инфекций. Они переливают кровь и кровезаменители, назначают инфузионную терапию, терапию антибиотиками и контролируют показатели жизненно важных функций. Продолжительность стационарного лечения зависит от характера и тяжести травмы, она может составлять от 2 недель до 2 месяцев.
Список литературы
1. Ранения сердца / Булынин В. И. , Косоногов Л. Ф. , Вульф В. Н. – 1989.
2. Сердечно-сосудистая хирургия. Руководство / под ред. Бураковского В. И. , Бокерия Л. А. – 1989.
Источник
- Описание
- Лечение
Краткое описание
Проникающие ранения сердца в мирное время чаще всего обусловлены ножевым и огнестрельным поражением.
Код по международной классификации болезней МКБ-10:
- S26 Травма сердца
Частота. 20 лет назад в структуре проникающих ранений сердца около 85% приходилось на ножевые и только 15% — на огнестрельные • Сегодня подавляющее большинство проникающих ран сердца — огнестрельные, причём частота ран от высокоскоростных снарядов постоянно увеличивается • В 15–30% случаев проникающих ран грудной клетки необходима торакотомия • 42% ранений приходится на правый желудочек, 33% — на левый желудочек, 15,4% — на правое предсердие, 5,8% — на левое предсердие. От трети до половины пациентов имеют проникающие ранения более чем одной камеры сердца.
Механизм травмы • В целом тяжесть повреждения определяется массой снаряда, его формой, траекторией раневого канала и, особенно, скоростью снаряда • Ударная скорость снаряда (V1) — скорость в начале раневого канала; резидуальная (остаточная) скорость (V2) — в конце раневого канала; эффективная скорость повреждения — разница между ударной и резидуальной скоростями • Кинетическую энергию снаряда, передаваемую тканям (KE), рассчитываются по следующей формуле:
где М — масса снаряда, g — ускорение свободного падения.
• Принципиально разделяют повреждения от низкоскоростных и высокоскоростных снарядов •• Высокоскоростные снаряды, имеющие ударную скорость до 800 м/с, создают ударную волну, распространяющуюся в стороны от раневого канала с давлением до 100–200 атм. и вызывающую высокие степень и объём повреждения тканей.
Патофизиология • Основные патофизиологические механизмы проникающего ранения сердца — кровотечение и перикардиальная тампонада (прочие нарушения — см. Травма сердца тупая) • Выделяют три клинических группы раненных •• I группа — пациенты, находящиеся в состоянии клинической смерти •• II группа — пациенты в шоковом состоянии в результате кровотечения или прогрессирующей тампонады •• III группа — пациенты в состоянии стабильной тампонады • Независимо от того, какая камера сердца повреждена, тампонада приводит к развитию острой правожелудочковой недостаточности и ишемии миокарда левого желудочка.
Клиническая картина и диагностика.
• Жалобы и анамнез •• Повреждение сердца следует заподозрить во всех случаях проникающего ранения грудной клетки •• Следует помнить, что около 50% пациентов с потенциально смертельными ранами прибывают в клинику в относительно стабильном состоянии.
• Объективное обследование •• Зона наружной раны, в которой высока вероятность повреждения сердца, включает прекардиальную (риск — 85%), эпигастральную (риск — 35%) области и область верхнего средостения (риск — 65%) •• Картина тампонады присутствует у 80–90% пациентов с ножевыми ранениями •• При огнестрельных ранениях клиника тампонады присутствует у 20% пациентов •• Клиника кровотечения присутствует практически у всех пациентов, и объём кровотечения может значительно варьировать; •• Клиника тампонады — см. Перикардит.
• ЭхоКГ •• Высокочувствительный и высокоспецифичный тест в диагностике тампонады и повреждений внутрисердечных структур •• Низкоспецифичный тест для диагностики продолжающегося интраперикардиального кровотечения •• Ранняя ЭхоКГ — диагностика сокращает время от поступления до операции в среднем от 42 до 15 мин и увеличивает выживаемость в среднем с 57% до 98% •• Чреспищеводная ЭхоКГ показана в случаях затруднений в диагностике локализации ранящего снаряда при помощи трансторакальной ЭхоКГ; с той же целью проводят интраоперационный чреспищеводный ЭхоКГ — мониторинг.
• Рентгенография органов грудной клетки •• Тень сердца в большинстве случаев не имеет специфической колоколообразной конфигурации •• Отсутствуют специфические признаки проникающего ранения сердца •• Может определяться гемоторакс •• При наличии ранящего снаряда в грудной клетке (нож, пуля, осколок) определяется их тень в проекции сердца.
Лечение
ЛЕЧЕНИЕ
Консервативное лечение • Инфузионная терапия на догоспитальном этапе улучшает прогноз у всех пациентов • Небольшая степень тампонады может быть компенсирована инфузией жидкости, однако увеличение давления в правом желудочке приводит к усилению кровотечения и дальнейшему прогрессированию тампонады • Сердечно — лёгочная реанимация, восстановление вводно — электролитных и кислотно — основных нарушений, трансфузии, лечение нарушений ритма, острой сердечной недостаточности и другие интенсивные мероприятия при разрывах сердца проводят по стандартным протоколам.
Хирургическое лечение.
• Показания. Хирургическое лечение показано всем раненным, даже при отсутствии клиники тампонады и прогрессирующего кровотечения.
• Методы оперативного лечения •• Доступы к сердцу — см. Травма сердца тупая •• Раны свободной стенки сердца ушиваются синтетическим материалом на тефлоновых или фетровых прокладках •• Несмотря на то, что огнестрельные раны приводят к обширным повреждениям окружающих тканей, швы, наложенные на необработанные края раны, почти никогда не прорезаются •• Первичную хирургическую обработку раны проводят на завершающем этапе операции, после устранения кровотечения и тампонады •• При наличии инородных тел, располагающихся внутри камер сердца, а также внутрисердечных повреждениях, требующих хирургической коррекции, в случае отсутствия необходимого оборудования и квалификации допустимо двухэтапное оперативное лечение — сначала ликвидация ран свободной стенки сердца, а затем операция на открытом сердце •• При неизбежности массивной травматизации при удалении интрамиокардиальных инородных тел допустимо отказаться от их удаления.
Прогноз • Догоспитальная смертность — 50–85% • Выживаемость среди пациентов, доставленных в клинику с явлениями прогрессирующей или стабильной тампонады, — 73%, среди пациентов при сообщении перикарда с плевральной полостью или внешней средой — 11% • Выживаемость при клинической смерти на месте получения травмы — около 0% • Выживаемость при клинической смерти после доставки в больницу, но с признаками жизни во время транспортировки — 30–73%, если проведена экстренная торакотомия • Общая выживаемость среди пациентов с признаками жизни при ножевых ранениях — 78%, при огнестрельных — 52% • Повреждение нескольких камер сердца утяжеляет прогноз • Наличие неудалённых инородных тел не влияет на отдалённый прогноз.
МКБ-10 • S26.1 Травма сердца с открытой раной в грудную полость
Источник
