Рак крыла носа код мкб
Рубрика МКБ-10: C30.0
МКБ-10 / C00-D48 КЛАСС II Новообразования / C00-C97 Злокачественные новообразования / C30-C39 Злокачественные новообразования органов дыхания и грудной клетки / C30 Злокачественное новообразование полости носа и среднего уха
Определение и общие сведения[править]
Эпидемиология
Злокачественные опухоли слизистой оболочки полости носа и околоносовых пазух составляют 1-4% всех злокачественных новообразований, занимают
4-е место в структуре опухолей головы и шеи. Среди злокачественных новообразований верхних дыхательных путей они составляют 3-4%, а среди всех заболеваний ЛОРорганов этой локализации — 0,3-0,4%. В последнее время происходит ежегодный прирост заболевания на 5-7%.
Эти опухоли примерно с равной частотой возникают у мужчин и женщин, чаще встречаются у людей старшей 40 лет, наиболее часто — в возрасте 50-75 лет (до 65-70%).
Классификация
Используют международную клиническую классификацию злокачественных опухолей слизистой оболочки полости носа и околоносовых пазух по критериям TNM и стадиям.
Т — первичная опухоль.
● Тх — недостаточно данных для оценки первичной опухоли.
● Т0 — первичная опухоль не определяется.
● Tis — carcinoma in situ (преинвазивная карцинома).
● T1 — опухоль ограничена слизистой оболочкой полости без эрозии и деструкции.
● Т2 — опухоль вызывает эрозию или деструкцию костной ткани, за исключением задней стенки полости, крыловидного отростка клиновидной кости черепа, включая распространение на твёрдое нёбо и/или средний носовой ход.
● Т3 — опухоль захватывает любую из следующих структур: костную ткань задней стенки верхнечелюстной пазухи, подкожные ткани, дно или внутреннюю стенку глазницы, крыловидную ямку, клетки решётчатого лабиринта.
● Т4а — опухоль поражает содержимое передних отделов глазницы, кожу щеки, крыловидный отросток клиновидной кости, подвисочную ямку, решётчатую пластинку, а также клиновидную или лобную пазухи.
● Т4b — опухоль распространяется на одну из следующих областей: верхушку глазницы, твёрдую мозговую оболочку, головной мозг, среднюю мозговую ямку, черепные нервы за исключением верхнечелюстного нерва (второй ветви тройничного нерва), носоглотку или скат.
Этиология и патогенез[править]
Считают, что причины заболевания и предрасполагающие факторы — хронические воспалительные процессы (в частности, риносинуситы, осложнённые полипозом), травмы, курение, облучение, профессиональные вредности (химические, древесные производства и пр.) и т.д.
Наиболее часто опухоль возникает в верхнечелюстной пазухе (более 50%), затем — в клетках решётчатого лабиринта, полости носа. Среди гистологических форм наиболее распространены плоскоклеточные раки различной степени дифференцировки (70-80%).
В связи со скрытым течением заболевания, трудностями ранней диагностики, а также недостаточной онкологической насторожённостью и неадекватными знаниями данной патологии врачами общего профиля больные поступают для специфического лечение чаще с III-IV стадией процесса (65-85%). В этих случаях опухоль уже выходит за границы одной анатомической зоны, поражая кожу и мягкие ткани лица, скуловую кость, глазницу, крылонёбную и подвисочную ямки, основание и полость черепа, а также противоположную сторону.
Метастазы возникают у 8-19% больных; это обусловлено как относительно длительным локальным ростом опухоли (в костном «футляре»), так и поздно диагностируемым поражением лимфатических узлов в верхних отделах позадиглоточного пространства, а затем — в области шеи.
С поздней диагностикой связана и высокая смертность от этого заболевания, которая достигает более 50% в течение первого года от момента выявления.
Клинические проявления[править]
Жалобы (на ранних стадиях) встречаются редко, заболевание чаще протекает бессимптомно. Однако больной может предъявлять следующие жалобы:
— усиление секреции из полости носа;
— неинтенсивные боли чаще в средней зоне лица (зоны нарушения чувствительности кожи);
— затруднение носового дыхания;
— ощущение распирания в средней зоне лица (редко);
— головные боли (редко).
Жалобы (по мере роста опухоли) зависят от локализации опухоли и направления её роста:
— слизистогнойное отделяемое с примесью крови;
— головные боли;
— появление зон парестезии кожи, иногда с невралгиями в области лица на стороне поражения;
— периодические нарушения носового дыхания;
— небольшое нарушение слезоотделения и обоняния;
— асимметрия лица.
Позже появляются следующие симптомы:
— периодические кровотечения;
— боли (сильные, тупые, ноющие, нередко иррадиирующего характера);
— интенсивные головные боли с выраженными невралгиями;
— заложенность носа — отсутствие носового дыхания, изредка появление опухоли из носового отверстия;
— усиление слёзоотделения и слезотечение, аносмия;
— припухлости и деформации средней зоны лица, хрящевого отдела носа, смещение глазного яблока до выраженной асимметрии лица;
— появление припухлости в полости рта: по переходной складке верхней челюсти, в области твёрдого нёба и альвеолярного отростка;
— подвижность или расшатывание зубов верхней челюсти;
— отсутствие заживления лунки после удаления зуба в области верхней челюсти, появление в этой зоне патологических грануляций, кровотечение;
— тризм различной степени выраженности;
— диплопия;
— мозговая симптоматика: головокружение, тошнота, рвота, нарушение остроты зрения, походки и другие симптомы;
— появление метастазов;
— изъязвления на коже лица, в полости рта.
Злокачественное новообразование полости носа: Диагностика[править]
Диагностические ошибки при первичном обращении составляют 30-68%, что связано со скрытым течением, отсутствием онкологической настороженности, анатомическими особенностями этой зоны.
Анамнез
Обращают внимание на профессиональные вредности, хронические заболевания носа и околоносовых пазух, появление болей в зубах, выделений из носа.
Физикальное обследование
При осмотре определяют различные деформации и ассиметрию лица.
Лабораторные и инструментальные исследования
— Передняя и задняя риноскопия (фиброэндоскопия — по показаниям).
— Ороскопия.
— Диафаноскопия.
— Рентгенография, КТ, МРТ, мультиспиральная компьютерная томография с трёхмерной реконструкцией изображения.
— УЗИ.
— Пункция гайморовых пазух (с цитологическим исследованием).
— Цитологическое исследование (видимой или пальпируемой части опухоли).
— Гистологическое исследование биопсийного материала.
— Диагностические гайморотомии.
— Исследования глазницы и глазного яблока (УЗИ и другие методы исследования), а также неврологической симптоматики (основание черепа) — по показаниям.
— Общее клиническое обследование.
Распространённость опухолевого процесса (стадию заболевания) определяют по данным клинического, лабораторноинструментального, аппаратного обследования, а также данным цитологического и гистологического исследований (по показаниям и после диагностических операций), что позволяет выбрать оптимальный план лечения.
Дифференциальный диагноз[править]
Проводят дифференциальную диагностику с другими новообразованиями и хроническими воспалительными заболеваниями полости носа
Злокачественное новообразование полости носа: Лечение[править]
Цели лечения
Цели лечения — устранение опухоли, а также профилактика рецидива опухоли и метастазирования.
Показания к госпитализации
Показание к госпитализации — необходимость проведения лекарственной, лучевой терапии или операции.
Хирургическое лечение
Обязательно используют электрохирургический метод и/или блоковые резекции.
Лечение злокачественных опухолей слизистой оболочки полости носа и околоносовых пазух ранних стадий, редко диагностируемых, возможно в виде электрохирургических резекций полости носа и/или околоносовых пазух в сочетании с их ревизией в зависимости от локализации опухоли.
При метастазах выполняют радикальные и функциональные шейные лимфодиссекции (операция типа Крайля, футлярнофасциальное иссечение клетчатки шеи).
Лучевая терапия
Использование лучевого метода при ранних стадиях в настоящее время считается дискутабельным и скорее неадекватным.
Лучевой метод применяют в качестве первого этапа комбинированного лечения с учётом локализации, величины опухоли (стадии заболевания), общего состояния пациента. Эффективность предоперационной лучевой терапии зависит от размеров опухоли, её гистологической структуры и дозы облучения. Метод целесообразен для подавления биологической активности опухоли, уменьшения её размеров и явлений воспаления.
Лучевую терапию также применяют после хирургического лечения, в зависимости от гистологических вариантов опухоли и её распространённости — в разовой очаговой дозе по 2 Гр, в суммарной очаговой дозе 40-45 Гр.
Медикаментозная терапия
В настоящее время возможно проведение регионарной (через поверхностную височную артерию катетер подводят к внутренней верхнечелюстной артерии) и внутривенной химиотерапии.
Регионарная внутриартериальная химиотерапия позволяет создать сверхвысокие концентрации противоопухолевого препарата в поражённом опухолью органе (в 3-4 раза выше, чем при внутривенном введении), а также уменьшить токсическое действие за счёт снижения пиковой концентрации препарата в крови. Наиболее эффективные препараты — фторурацил, доксорубицин, блеомицин, цисплатин.
Предпочтительна ПХТ в различных сочетаниях. В ряде случаев химиотерапия эффективна как самостоятельный метод лечения. Возможно сочетание с хирургическим и лучевым методами в случае большого распространения опухоли или её радиорезистентности.
Комбинированное лечение
В настоящее время наиболее приемлема (с учётом вышеизложенной частоты распространённых форм заболевания) схема химиолучевого лечения (комплексного) в качестве 1-го этапа терапии с последующим электрохирургическим вмешательством и/или блоковой резекцией, объединяющая оптимальные стороны классических методов терапии в современной онкологии.
В состав электрохирургических и/или блоковых резекций верхней челюсти и полости носа могут быть включены по показаниям экзентерация глазницы, удаление твёрдого и мягкого нёба, альвеолярных отростков, мягких тканей лица, носоглотки, содержимого крылонёбной и подвисочной ямки.
При распространении опухоли на основание или в полость черепа выполняют краниофациальные резекции (совместно с нейрохирургами).
Вмешательства, сопровождающиеся образованием больших дефектов, опасностью инфицирования и развитием серьёзных осложнений, требуют выполнения пластических операций, в том числе с использованием микрохирургической техники.
Показания к консультации других специалистов
Следует отметить участие в лечении в ряде случаев нейрохирургов, микрохирургов, офтальмологов, а также ортопедов, изготавливающих внутриротовые и внеротовые протезы.
Дальнейшее ведение
После проведения лечения необходимо наблюдение за больными не реже 1 раза в 3 мес в течение первого года, 1 раз в 6 мес в течение второго года и 1 раз в год в течение последующего периода с проведением общеклинического обследования, ультразвукового и рентгеновских методов исследования.
Профилактика[править]
Прочее[править]
Эстезионейробластома
Синонимы: ольфакторная нейробластома
Эстезионейробластома представляет собой редкое злокачественное новообразование синоназальной полости, возникающее из базальных слоев обонятельных нейроэпителиальных клеток верхней части полости носа. Эстезионейробластома обычно вощникает на 5-6-й декаде жизни и характеризуется клинически неспецифическими симптомами: прогрессирующая ипсилатеральная закупорка насовых ходов, синусит, лицевая боль, интермиттирующие головные боли, гипосмия/дизосмия, ринорея, носовое кровотечение, а также проптоз, диплопия и чрезмерная слезотечение из-за расширения орбиты.
При раннем лечении и отсутствии отдаленных метастазов ольфакторная нейробластома имеет хороший прогноз, по сравнению с другими злокачественными новообразованиями верхней части полости носа, несмотря на высокий уровень метастазов в шею.
Источники (ссылки)[править]
Онкология [Электронный ресурс] / Под ред. Чиссова В.И., Давыдова М.И. — М. : ГЭОТАР-Медиа, 2013. — https://www.rosmedlib.ru/book/ISBN9785970423684.html
https://www.orpha.net
Дополнительная литература (рекомендуемая)[править]
Действующие вещества[править]
Источник
Базалиома — опухоль из базального слоя эпителия кожи, одна из разновидностей рака кожи. Развивается из атипичных базальных клеток эпидермиса и фолликулярного эпителия. По злокачественности занимает промежуточное положение между доброкачественными и злокачественными опухолями.
Заболеваемость[править | править код]
К основным причинам возникновения базалиомы относятся длительное пребывание на солнце, воздействие высоких температур и ионизирующего излучения, воздействие канцерогенных веществ (мышьяка, смолы, дегтя, сажи, некоторых красителей). Чаще всего встречается в возрасте после пятидесяти лет, но в очень редких случаях может появляться у детей и подростков. У мужчин и женщин встречается с одинаковой частотой.
Клиническая картина[править | править код]
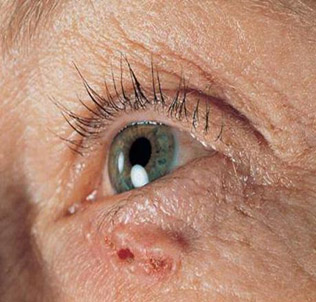
Базалиома как правило возникает на открытых кожных покровах, обычно — на лице, шее, волосистой части головы. Чаще всего поражаются носогубные складки, крылья носа, верхняя губа, внутренние и наружные уголки глаз, виски.
Различают следующие виды базалиомы:
- Узелковая базалиома — экзофитная округлая опухоль розового цвета, легко кровоточит. В центре узла наблюдается углубление.
- Плоская базалиома — бляшковидное новообразование с приподнятыми чёткими валикообразными краями.
- Поверхностная базалиома — розовое пятно с приподнятыми краями и блестящей поверхностью. Локализуется на туловище, нередко в виде множественных образований. Из всех форм наиболее доброкачественная — может существовать десятилетиями, лишь медленно увеличиваясь в размерах.
По Международной гистологической классификации базалиомы подразделяются на следующие виды:
- поверхностный мультицентрический;
- склеродермальный;
- фиброзно-эпителиальный.
Наиболее распространена узелковая форма базалиомы, из которой образуются все остальные формы. Опухоль часто сопровождается образованием эрозий и язв. Новообразование обладает преимущественно местнодеструирующим ростом и не даёт метастазов.
Вначале на коже лица появляется безболезненный узелок, который изъязвляется и покрывается корочкой. Постепенно в течение нескольких месяцев или лет узелок растёт вширь, сопровождается образованием язв. Опухоль становится дольчатой, на её поверхности возникают телеангиэктазии.
С течением времени базалиома превращается в большую (свыше 10 см) плоскую бляшку с шелушащейся поверхностью, в выступающий над поверхностью кожи грибовидный узел либо в глубокую язву, разрушающую подлежащие мышечные ткани и кости.
Диагностика и клиническая классификация[править | править код]
Диагностика базалиомы заключается на цитологическом исследовании опухоли и ввиду её доступности обычно не составляет труда.
T — первичная опухоль
- Тх — недостаточно данных для оценки первичной опухоли.
- Т0 — первичная опухоль не определяется.
- Tis — преинвазивная карцинома (carcinoma in situ).
- T1 — опухоль до 2 см в наибольшем измерении.
- Т2 — опухоль до 5 см в наибольшем измерении.
- Т3 — опухоль более 5 см в наибольшем измерении.
- Т4 — опухоль, прорастающая в глубокие экстрадермальные структуры, хрящ, мышцы, кости.
Лечение[править | править код]
Применяются следующие способы лечения базалиом:
- лучевой
- хирургический
- комбинированный
- лекарственный
- криогенный
- лазерный.
Лучевое лечение практикуют в начальных стадиях базалиом, облучая её короткофокусным рентгеновским излучением в СОД 50-75 Гр.
Хирургическим способом лечат базалиомы небольших размеров.
Комбинированное лечение применяется в далеко зашедших (III—IV) стадиях, когда новообразование сначала облучается в дозах 45-50 Гр, после чего иссекается в пределах здоровой кожи. Этим способом также лечат рецидивы базалиомы.
Лекарственный способ лечения заключается воздействием малых доз цитостатических препаратов (проспидина, спиробромина, циклофосфамида).
При криогенном способе опухоль замораживают до температуры −20 °C, иногда — в сочетании с ультразвуковым воздействием, усиливающим эффект криотерапии. Криодеструкция опухоли может выполняться амбулаторно, не требует анестезии и почти не имеет противопоказаний.
Лазерная терапия применяется ограниченно и лишь к небольшим опухолям.
Прогноз[править | править код]
При лечении базалиомы прогноз благоприятный. Полному излечению поддаётся 90 % случаев базалиомы, а в случае локальных форм — почти 100 %. В случае запущенных язвенных форм возможно прорастание базалиомой костей черепа, что значительно ухудшает прогноз.
Дефекты кожи и хрящей после удаления опухоли замещают кожной пластикой.
Ссылки[править | править код]
- Базалиома — атлас.
Литература[править | править код]
- Федяев И. М., Байриков И. М., Белова Л. П., Шувалова Т. В. Злокачественные опухоли челюстно-лицевой области. — М., Н. Новгород: Медицинская книга, Изд-во НГМД, 2000. — 160 с. — 5000 экз. — ISBN 5-86093-036-4.
- Ганцев Ш. К. Онкология: Учебник для студентов медицинских вузов. — М.: ООО «Медицинское информационное агентство», 2006. — 488 с. — 5000 экз. — ISBN 5-89481-418-9.
- Онкология / В. И. Чиссов, С. Л. Дарьялова. — М.: ГЭОТАР МЕДИЦИНА, 2007. — 560 с. — 3000 экз. — ISBN 978-5-9704-0454-6.
Источник
Общие сведения
Базальноклеточный рак (синонимы базалиома, базальноклеточная карцинома) — одна из самых распространенных опухолей в популяции человека на долю которой приходится до 75% немеланомных эпителиальных новообразований кожи. Согласно определению ВОЗ — это местно деструирующая опухоль из клеток базального слоя эпидермиса/волосяных фолликулов с медленным ростом и редким метастазированием (рис. ниже).
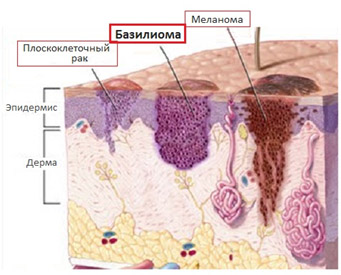
Наиболее частой локализацией являются открытые участки кожи, подвергающиеся непосредственно воздействию солнечного света. Базально клеточный рак кожи (БКРК) чаще развивается на коже лица (82–97% случаев) преимущественно в области носа и век, височных областей, щеках и лбу, носогубных складках, верхней губе. При этом, базалиома на лице часто развивается в виде множественных опухолей. Второй по частоте локализацией является кожа шеи, туловища, волосистой части головы и ушных раковин (в 7,2% случаев). Значительно реже базалиома развивается на коже спины и конечностей (в 3,7 % случаев).
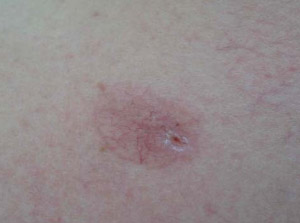
Базально клеточный рак кожи (фото)
Эпидемиологические исследования свидетельствуют о неуклонном росте заболеваемости БКРК в мире в среднем на 3–10% в год. Код по мкб-10 — С44. Этот вид рака является болезнью преимущественного пожилого/старческого возраста, на долю которых приходится 72—78% случаев, реже встречается в относительно раннем возрасте. Среднестатистический возраст заболевших 64,4 года. Возникает чаще у мужчин, что обусловлено большим воздействием ультрафиолетовой радиации из-за специфики их профессиональной деятельности. Несмотря на медленный рост, редкие случаи метастазирования (0,051–0,15% случаев) и летальные исходы базально-клеточный рак кожи может вызывать выраженную и обширную локальную деструкцию мягких тканей, хрящей и костной ткани, вызывая обезображивание косметически значимых зон тела. Метастазирование происходит лимфогенным/гематогенным путем, чаще в легкие, печень, плевру, пищевод, селезенку, сердце, брюшину, почки, надпочечники, твердую мозговую оболочку.
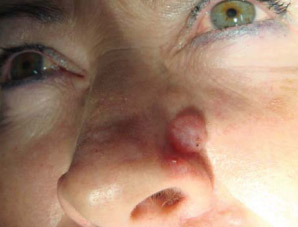
Опухоль возникает преимущественно у тех лиц, кто часто/интенсивно подвергается воздействию солнечной радиации. При этом для развития опухоли более важным фактором является не интенсивность облучения, а хронический характер ультрафиолетового воздействия. Соответственно наиболее часто встречается базалиома кожи лица и особенно базалиома кожи носа.
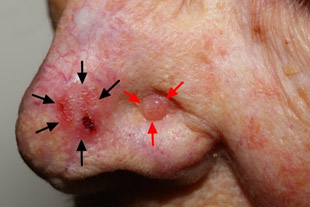
Фото. Базалиома носа
Несмотря на высокую частоту развития базальноклеточной карциномы частота ее выявления остается чрезвычайно низкой, составляя лишь 6–8%, что существенно задерживает ее лечение.
Патогенез
Ведущее значение в патогенезе БКРК принадлежит так называемому сигнальному пути SHH (Hedgehog-сигнальному пути). Hedgehog-сигналинг осуществляет контроль за активностью генов, принимающих участие в морфогенезе и именно его повреждение, выявляется при БКРК. В Hedgehog комплекс (HSC) непосредственно входит трансмембранный белок Smo, транскрипционный фактор Ci и протеинкиназы.
Первостепенная роль отводится мутации в гене PTCH, располагающемуся в хромосоме 9q, которую и кодирует рецептор SHH. Определенную значимость имеют и специфические мутации, вызываемые УФО, в различных онкогенах опухоль-супрессорного гена р53, которые встречаются практически в 50% случаев. Другие мутации (локуса CDKN2A и генов (H-Ras, K-Ras и N-Ras) выявляются в значительно меньшем количестве спорадических случаев БКРК (рис. ниже).
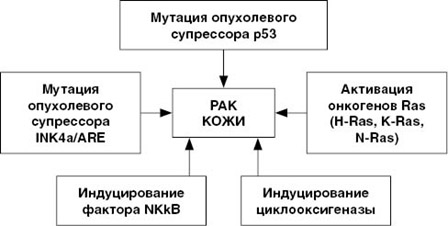
При отсутствии лиганды (нейтральные ионы/молекулы) в эндосомах трансмембранный рецептор Path осуществляет блокировку трансмембранного белка SMO. В процессах частичного протеолиза и фосфорилирования транскрипционного фактора активно участвуют протеинкиназы с микротрубочками Hh-комплекса. Как следствие, происходит образование расщепленной формы фактора GliR, которая, проникая в ядро, блокирует транскрипцию генов-мишеней. В присутствии Hh-лиганда блокирующее действие Path-рецептора прекращается, SMO выходит из эндосом, что вызывает диссоциацию белкового Hh-комплекса, потерю его связи с микротрубочками и образование нерасщепленной (полной) формы транскрипционного фактора Gli-act, который проникает в ядро и активирует процесс транскрипции генов-мишеней. Механизм активации сигнального пути SHH приведен на рисунках а и б ниже.
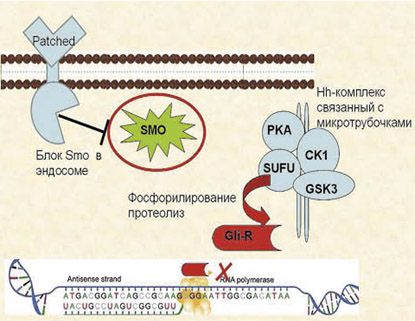
Рисунок а
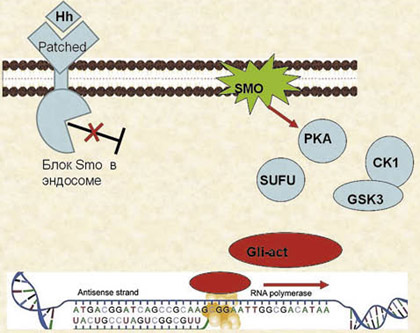
Рисунок б
В целом механизмы активации сигнального пути представлены на рисунке ниже, где А — мутационный механизм; B — аутокринный; С и D — паракринный механизм.
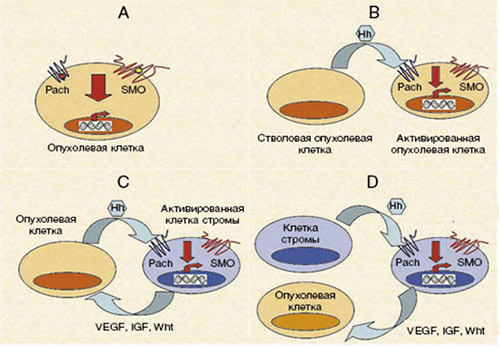
Классификация
В основу классификации положены различные признаки. По степени распространённости базиломы выделяют несколько стадий:
- начальная стадия (преинвазивная карцинома) — несмотря на наличие раковых клеток опухоль не сформировалась и определить ее чрезвычайно сложно;
- 1 стадия — диаметр опухоли достигает 2 см, новообразование ограничено дермой и на прилегающие ткани не переходит;
- 2 стадия — диаметр базалиомы достигает 5 см., прорастает всю толщину кожи, на подкожную клетчатку не распространяется;
- 3 стадия — диаметр превышает 5 см, поверхность изъязвляется, прорастает вглубь кожи, разрушая подкожную жировую клетчатку, сухожилия и мышцы;
- 4 стадия — опухоль в диаметре достигает 10 и более сантиметров, повреждает хрящи, кости и прилегающие органы.
В соответствии с морфологическими особенностями и внешним видом опухоли выделяют поверхностную, нодулярную (узелковую), узелково-язвенную, язвенную, склеродермоподобную, рубцово-атрофическую, бородавчатую, пигментную формы базалиомы и другие смешанные варианты.
В соответствии с Международной классификацией выделяют несколько типов роста базиломы: поверхностный, склеродермический и фиброзно-эпителиальный.
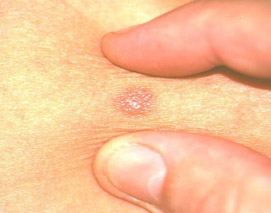
По клиническому проявлению выделяется начальная стадия, развернутая и терминальная. Как правило, базалиома начальной стадии выглядит в виде небольшого узелка диаметром до 2 см, при этом изъязвления отсутствуют. Фото базалиомы начальной стадии ниже.
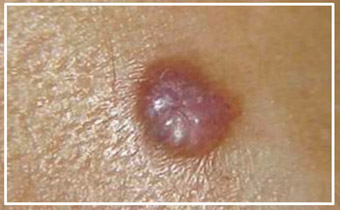
Развернутая стадия — опухоль до 5 см с поражениями мягких тканей и первичными изъязвлениями (фото ниже).
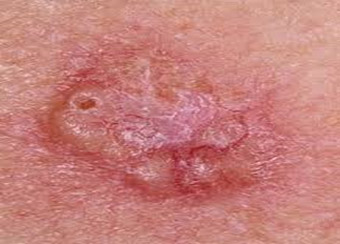
Терминальная стадия — опухоль достигает 10 и более сантиметров, изъязвляется, прорастает в подлежащие ткани. Фото базалиомы кожи лица в терминальной стадии можно найти на специализированных форумах.
Причины
В основе развития базиломы кожи, как уже отмечалось лежат генетические нарушения. А к важнейшим этиологическим факторам развития БКРК относятся:
- Интенсивное хроническое ультрафиолетовое воздействие и особенно волнами коротковолнового спектра (290–320 нм). При этом латентный период между первичным повреждением кожи ультрафиолетовыми лучами и клинической манифестацией опухоли может варьировать в широких пределах, достигая 20–50 лет.
- Неблагоприятный семейный анамнез (наличие в роду наследственных синдромов, таких как синдром Базекса, Горлина-Гольтца, базальноклеточного невуса, Ромбо, 1 и 2 типы кожи) в рамках которых отмечается частое развитие базиломы.
- Приобретенный/врожденный иммунодефицит, в том числе прием иммуносупрессантов, цитостатиков.
- Патологии со стороны кожи (длительно незаживающие язвы/раны, хронические дерматиты, рубцы от ожогов, воспалительные и дистрофические процессы, альбинизм, пигментная ксеродерма и др.).
- Воздействие токсических/канцерогенных веществ (мышьяк, углеводороды, сажа).
- Рентгеновское/радиоактивное и электромагнитное излучения.
- Возраст (после 60 лет) и пол (мужской).
Симптомы
Базилома характеризуется медленным ростом, развивается чаще всего на протяжении ряда месяцев и даже лет. Наиболее активный рост опухоли наблюдается по периферии очага с выраженными явлениями клеточного апоптоза. Поэтому при лечении базиломы важно четкое определение границ поражения и полноценное воздействие на зоны периферического роста.
Клиническая картина заболевания и биологическое поведение опухоли определяются ее морфогистологическим типом. Фото базалиомы кожи лица различной формы приведены ниже.
Поверхностная форма. Для нее характерно образование единичного розового пятна с приподнятыми краями и блестящей поверхностью, напоминающее очаги микоза, экземы, псориаза (рис. ниже).
К ее разновидностям относится пигментный БКРК, у которого цвет очага коричневый. Характерно доброкачественное течение. Пятно может длительно существовать без увеличения размера или с медленным и незначительным увеличением его площади. Частота этой формы около 10% от всех базалиом.
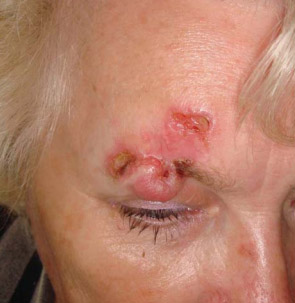
Нодулярная (крупно-узелковая) форма — наиболее часто встречаемая форма базалиомы. На ее долю приходится около 75% всех случаев. Представляет собой экзофитное округлое образование, медленно растущее, розового цвета. При язвенно-узловом варианте центральная часть узла зачастую изъязвляется и быстро покрывается корочкой. Реже изъязвление увеличивается в размерах и приобретает форму воронки с образованием по периферии плотного воспалительного инфильтрата шириной до 1 см. Язвенно-инфильтративный БКРК может разрушить ткани, особенно при его локализации около естественных отверстий (ушные раковины, нос, глаза). – прободающий БКРК (рис. ниже).
Часто узловые формы содержат меланин, придающий образованию коричневую или черную окраску (пигментный БКРК). Наиболее частая локализация (более 90%) — кожа шеи и головы.
Склеродермоподобная (плоская) форма. Характеризуется бляшковидным образованием с валикообразными краями, телесного цвета и с перламутровым блеском. Склеродермоподобная напоминает рубец. На эту форму составляет около 6% от всех БКРК. В большинстве случаев случаев локализуются на коже шеи и головы (рис. ниже).

Для этой формы характерно агрессивное течение, быстрый инвазивный рост в нижележащие ткани (жировую клетчатку и мышцы). На поздних стадиях развития возможно изъязвление.
Язвенная форма. Язва распространяется не только по поверхности, но и активно разрушает все подлежащие ткани в том числе и кости, сопровождается сильным болевым синдромом. Язва может быть покрыта коркой и имеет гладкие, плотные, валикообразные края (фото ниже).
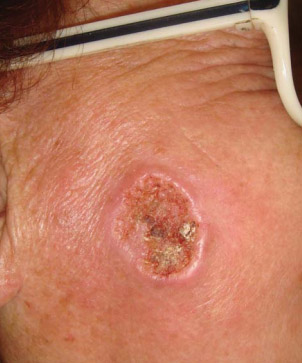
Инфильтративная форма (обусловлена чаще прогрессией плоского и нодулярного варианта БКРК— фото ниже).
Для нее характерен выраженный инфильтративный компонент, склонность к рецидивам и плохой прогноз.
Существует множество различных вариантов смешанных форм, когда по мере развития опухоли одна форма переходит в другую.
Анализы и диагностика
Диагностика базиломы базируется на обнаружении на коже характерных новообразований и проведении морфологической верификация процесса путем гистологического исследования биопсийного материала или цитологического исследования соскоба. Для исключения наличия метастазов в внутренних органах/лимфатических узлах при необходимости проводят дополнительные исследования – УЗИ, рентгенографию, компьютерную томографию.
Лечение базалиомы кожи
Лечение базалиомы кожи лица предусматривает полное удаление опухоли с минимизацией косметического дефекта и максимального сохранения функций. Способы лечения зависит преимущественно от потенциального риска развития рецидива той или иной формы опухоли, который зависит в свою очередь от агрессивности клинического течения и гистологических признаков. Не менее важным фактором выбора метода является локализация опухоли, поскольку сохранение функции и минимизация косметического дефекта для операции являются первостепенными, особенно при ее расположении на открытых местах кожи, таких как лицо.
Медикаментозное лечение может применятся при формах БКРК с низким риском рецидива. Несмотря на невысокую эффективность преимуществами местного медикаментозного лечения являются сохранение окружающих тканей и косметический эффект, возможность лечения в домашних условиях. Для этого местно используют 5% крем Имиквимод, Курадерм, Ингентол мебулат, 5-фторурацил (5-ФУ), Фторафуровую и Проспидиновую мазь, которые тонким слоем наносят на сутки на пораженный участок кожи с захватом 5-7 мм клинически неизмененной кожи под окклюзионную повязку на протяжении 2-3 недель.
Системная лекарственная терапия проводится при метастатическом варианте базиломы или при неоперабельном местно-распространенном варианте опухоли. Иногда ее назначают перед хирургическим иссечением опухоли, системной химиотерапией, проведением криодеструкции. С этой целью назначается препарат ингибитор Hedgehog-сигналинга Висмодеглиб, который обладает избирательным механизмом действия и низкой токсичностью. К препаратам с аналогичным действием относится и Сонидегиб.
Лечение базально-клеточного рака включает и проведение иммунотерапии, которое заключается в системном/местном применение иммуномодулирующих препаратов, в частности, рекомбинантных интерферонов — Вифероном (свечи), альфа-2b-реаферономи, Интроном. Реаферон и Интроном использовали для обкалывания опухоли по 2-3 курса. Препараты достаточно эффективны, поскольку отмечаются выраженные уменьшения размеров опухолей, а часть из них разрешались рубцовой атрофией.
Базалиома — народные средства лечения
Существуют различные народные способы лечения базалиомы (сок чистотела, отвар корня лопуха, листья подорожника, продукты пчеловодства и др.), однако практически все народные средства не имеют какой-либо доказательной базы и использовать их в качестве основного метода лечения не рекомендуется.
Основными методами лечения базиломы являются:
- хирургическое лечение;
- лучевая терапия (используется при начальных стадиях заболевания, канцероцидная доза не менее 70 гр.);
- электрокоагуляция;
- фотодинамическая терапия (разрушение опухоли происходит посредством реализации фотодинамической реакции);
- криодеструкция (удаление опухоли с помощью жидкого азота).
Доктора
Лекарства
- Препараты для местной терапии: Имиквимод, Курадерм, Ингентол мебулат, 5-фторурацил (5-ФУ), Фторафуровая мазь, Проспидиновая мазь.
- Препараты для системной терапии: Висмодеглиб, Сонидегиб.
- Иммуномодулирующие препараты: Виферон (свечи), Интрон, Реаферон.
Процедуры и операции
Хирургическое иссечение проводится под местной анестезией и включает эллиптическое хирургическое удаление базалиомы с отступом от ее края 4 мм. Проводится в тех случаях, когда приоритетом не является сохранение ткани (на закрытых поверхностях тела). Эффективность для опухолей величиной менее 2 см составляет 90-95%. Ниже показаны фото: базалиома кожи носа — до и после лечения и базалиома кожи лица (до и после лечения).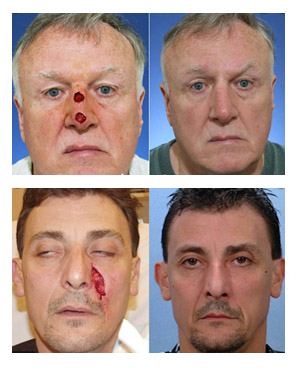
Диета
Специальной диеты при базиломе кожи нет.
Профилактика
В основе профилактики снижения риска развития базиломы лежит защита особенно в детском и подростковом возрасте от УФО и других неблагоприятных факторов воздействия, включающая:
- Избегание прямого длительного воздействие солнца и солнечных ожогов, частого использования солярия, ношение защитной одежды и очков, использование солнцезащитного крема.
- Своевременное лечение длительно незаживающих свищей/язв.
- Защита грубых рубцов на коже от механических травм.
- Соблюдение личной гигиены и использование индивидуальных защитных средств при работе с веществами, содержащими канцерогены, химические реагенты и источниками излучения.
Последствия и осложнения
Для базальноклеточного рака характерно относительно доброкачественное течение. Основными осложнениями является ее способность распространяться на прилегающие ткани, вызывая их разрушение и формирование ко
