Рак кожи код по мкб 10 у взрослых
Связанные заболевания и их лечение
Описания заболеваний
Национальные рекомендации по лечению
Стандарты мед. помощи
Содержание
- Описание
- Симптомы
- Причины
- Лечение
- Основные медицинские услуги
- Клиники для лечения
Названия
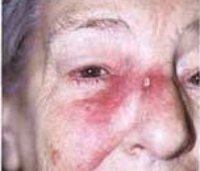
Рак кожи.
Рак кожи
Описание
Рак кожи является одним из наиболее распространенных опухолей. Стандартизированные показатели заболеваемости составляют среди мужчин 26, а среди женщин — 21 на 100 000 населения. На территории бывшего СССР опухоль чаще встречается на юге Украины, в Молдове, Краснодарском и Ставропольском краях, Астраханской и Ростовской области. Заболеваемость раком кожи в последние годы возрастает. Темп прироста соответствует общему росту заболеваемости злокачественными опухолями.
Три закономерности объясняют неодинаковую частоту рака кожи на разных территориях.
1. Опухоль чаще встречается у жителей южных областей и районов. Так в Краснодарском крае заболеваемость раком кожи в 5 раз выше, чем в Тюменской области.
2. Рак преимущественно возникает у людей со светлой окраской кожи у негров эта опухоль встречается в 6–10 раз реже, чем у белых. В южных районах нашей страны у светлокожего приезжего населения рак кожи встречается в несколько раз чаще, чем у местных жителей.
3. Вероятность возникновения рака кожи выше у лиц, работающих на открытом воздухе. Особенно часто опухоль развивается у рыбаков и людей, занятых сельскохозяйственной работой на воздухе.
Симптомы
Поверхностная форма — наиболее частый вариант рака кожи. Она начинается с одного или нескольких сливающихся безболезненных узелков величиной чуть больше спичечной головки. Узелок слегка возвышается над поверхностью кожи, имеет желтоватый или матово-белый цвет и плотную консистенцию. Как правило, в этот период больные к врачу не обращаются.
С течением времени опухоль увеличивается в размерах и приобретает вид безболезненной бляшки желтого или серовато-белого цвета с восковидным оттенком, слегка возвышающейся над кожей. Поверхность ее гладкая или шероховатая. Края выступают в виде плотного валика с неровным фестончатым контуром. В дальнейшем в центре бляшки появляется западение, покрытое чешуйкой или корочкой. Удаление корочки приводит к появлению капельки крови. С увеличением размеров опухоли западение превращается в эрозированную поверхность, покрытую коркой и окруженную плотными неровными краями в виде круто выступающего, как бы срезанного валика. Описанные картины более характерны для базальноклеточного рака.
Инфильтрирующая форма имеет вид глубоко изъязвления с неровным, бугристым, покрытым корками из некротических масс дном и плотными, валикообразными краями. Опухоль быстро прорастает окружающие ткани и становится неподвижной. Такое новообразование по гистологической структуре обычно является плоскоклеточным раком.
Папиллярная форма рака кожи встречается редко. Она имеет вид плотного, возвышающегося над поверхностью, легко кровоточащего узла на широком основании. Поверхность узла бугриста, покрыта корками, часто напоминает цветную капусту. Такая форма роста чаще наблюдается при плоскоклеточном раке.

Рак кожи
Причины
Предрасполагающие факторы. Наиболее важным фактором, способствующим возникновению рака кожи, является длительное облучение солнечными лучами ультрафиолетового спектра. Рак кожи может развиваться под влиянием радиоактивного излучения. К возникновению опухоли может привести длительное термическое воздействие. Профессиональными вредностями, способными вызвать рак кожи, является контакт с мышьяком, смолами, дегтем, сажей.
Предраковые заболевания. Рак кожи, как правило, развивается на фоне предшествующих изменений кожи. Облигатным предраком считаются пигментная ксеродерма, болезнь Педжета, болезнь Боуэна и эритроплазия Кейра. Облигатный предрак кожи встречается редко, развивается медленно, но всегда превращается в рак.
Факультативным предраком являются хронические дерматиты, длительно незаживающие раны и язвы, хронические дистрофические и воспалительные процессы.
Лечение
При раке кожи применяют лучевое, хирургическое, криогенное, лазерное и лекарственное лечение, а также их комбинации. Выбор метода лечения зависит от локализации, формы роста, стадии и гистологического строения опухоли, а также от состояния окружающей кожи.
При расположении рака на голове и особенно на лице необходимо учитывать косметические последствия лечения, что однако не должно снижать требований к радикальности лечения.
Лучевая терапия получила распространение при опухолях небольших размеров. Суммарная доза в 50–70 Грей обеспечивает значительный процент хороших результатов. Хуже результаты при инфильтрирующей форме, а также при новообразованиях, расположенных в углах глаз, на носу, ушной раковине и на участках вблизи хряща. Недостатками метода являются лучевые повреждения здоровых тканей (перихондриты, лучевые язвы), а также большая (более 1 месяца) продолжительность лечения.
Хирургическое лечениеприменяют в большинстве случаев при раке туловищ и конечностей. Опухоль иссекают на расстоянии 1–2 см от видимого края. Криогенное воздействие осуществляется с помощью жидкого азота. Вызываемый охлаждением некроз тканей приводит к разрушению новообразования с последующим заживлением без грубых рубцов. Метод может быть применен при неглубокой инфильтрации кожи. Лечение лучами лазера также достаточно эффективно. Для некроза опухоли как правило достаточно одного сеанса. Заживление участка некроза происходит с образованием тонкого эластичного рубца.
Лекарственное лечение используется только как компонент комбинированного лечения, которое, кроме того, включает операцию и пред- или послеоперационную лучевую терапию.
Лечение при рецидивах рака кожи.
Методом выбора в лечении рецидивов рака кожи является хирургическое иссечение рецидивной опухоли с последующей пластикой образовавшихся дефектов.
Лечение при наличии метастазов рака кожи.
Обязательным условием при лечении метастазов рака кожи является излеченность первичной опухоли. Хирургическое удаление метастазов — основной метод. Оперативное вмешательство предпринимают при клинически определяемых метастазах или выявлении увеличенных лимфатических узлов, подозрительных на метастатические. При ограниченно подвижных метастазах проводят комбинированное лечение — предоперационное облучение с их последующим хирургическим удалением.
Основные медуслуги по стандартам лечения | ||
Клиники для лечения с лучшими ценами
|
Источник
Рак кожи — обобщённое название злокачественных эпителиом кожи.
Классификация[править | править код]
К раку кожи обычно относят следующие виды злокачественных опухолей кожи:
| Вид рака | Описание | Иллюстрация |
|---|---|---|
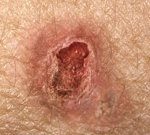
| Базально-клеточная карцинома | Обратите внимание на жемчужную полупрозрачность до мясистого цвета, крошечные кровеносные сосуды на поверхности и иногда изъязвления, которые могут быть характерными особенностями. Ключевой особенностью является полупрозрачность. | |
| Сквамозно-клеточная карцинома | Обычно представляет собой красное, корковое или чешуйчатое пятно или выпуклость. Часто очень быстро растущая опухоль. | |
| Меланома | Общий вид: асимметричная, с нечёткой границей, цветовой вариацией и часто диаметром более 6 мм.[2] |
Меланому часто исключают из списка заболеваний, отождествляющихся с раком кожи.
Факторы риска[править | править код]
Факторами риска развития рака кожи могут являться:
- ультрафиолетовое и ионизирующее излучения;
- воздействие химических канцерогенов, попадающих на кожу;
- курение;
- прием препаратов, ослабляющих иммунитет (иммуносупрессоров);
- семейная предрасположенность (генетические особенности организма, в том числе наличие родинок некоторых видов);
- Родинки, появляющиеся из-за других факторов, помимо наследственности;
- Вирус папилломы человека
Признаки заболевания[править | править код]
- Появление на поверхности кожи небольшого пятна, серо-жёлтого узелка или блестящей бляшки.
- На ранних стадиях заболевание не имеет субъективных проявлений и никакого дискомфорта не причиняет.
- При увеличении опухоль может начать зудеть, чесаться, появляется ощущение дискомфорта, покалывания.
- Далее в середине новообразования может появиться небольшая мокнущая язва. Иногда она начинает кровоточить или покрываться корочкой.
- Середина этого образования может зарубцеваться, но при этом сохраняется склонность к периферическому росту.
- При пальпации основания этого новообразования можно ощутить некоторую уплотненность тканей, хотя признаков воспаления нет.
Подобные симптомы рака кожи должны насторожить человека и заставить его пройти более тщательное обследование.
Базальноклеточный рак кожи[править | править код]
См. базалиома
Опухоль медленно растет, не склонна к появлению метастаз и лишь в редких случаях прорастает в глубокие слои кожи. Чаще всего она выглядит как небольшое, диаметром в несколько миллиметров, образование на поверхности кожи, слегка припухшее. На его поверхности можно рассмотреть тонкую сетку кровеносных сосудов. С увеличением опухоли на её поверхности начинаются появляться небольшие язвочки.
Первые признаки рака кожи этого типа зависят от разновидности заболевания:
- Солидная (узелковая). Опухоли этой формы выглядят как небольшие узелки, окруженные сосудистой сеткой.
- Язвенный. В этом случае на поверхности кожи появляются язвочки или другие нарушения поверхности, которые склонны к кровоточивости.
- Пигментный. При такой форме поверхность опухоли меняет цвет на более темный.
Папиллярный (плоскоклеточный) рак кожи[править | править код]
Папиллярный рак кожи — это ещё одна форма плоскоклеточного. Другое его название — фунгозная, то есть грибовидная, что точнее передаёт суть этого заболевания.
Внешне такая опухоль выглядит как гриб: массивный узел на ножке или широком основании. Они часто покрываются корками папиллом, приобретая вид цветной капусты, легко кровоточат.
Эта опухоль встречается чаще у лиц мужского пола. Локализуется особенно часто на нижней губе (95 % раковых опухолей этой локализации), на нижней части туловища, половых органах и конечностях. Плоскоклеточный рак почти всегда развивается из предраковых заболеваний кожи и слизистых оболочек. На первом месте стоят рубцы после ожогов и травм, свищи, длительно не заживающие язвы, затем старческие кератозы и лейкоплакии.
Клинически эта форма рака кожи в начальной стадии представляет собой возвышающееся образование размером с косточку вишни, покрытую ороговевшими сосочками, быстро проникающими в дерму. Узел очень плотный, кожа над ним меняет свой цвет от розового до красновато-лилового. Опухоль растет довольно быстро, скоро образует кратерообразную язву с выпуклыми плотными краями. Дно язвы бледно-красного цвета, бугристое или ворсинчатое, легко кровоточит, при дотрагивании можно выдавить округлое или цилиндрическое зернышко — раковые жемчужины, состоящие из ороговевающих клеток. Отделяемое из язвы скудное с примесью омертвевших частей тканей. Опухоль характеризуется быстрым ростом и поражением лимфатических узлов. Согласно данным литературы, до 5 % всех видов рака кожи образуют смешанные спинобазоцеллюлярные формы рака. При этой форме центр состоит из ороговевающих клеток, а периферия — из базоцеллюлярных клеток или же эти клетки находятся рядом. Базальноклеточная форма рака кожи описана в отдельной статье[3].
В 2018 году Управление по санитарному надзору за качеством пищевых продуктов и медикаментов США (FDA) одобрила применение цемиплимаба (cemiplimab) для лечения метастатического плоскоклеточного рака кожи у пациентов, которым противопоказано хирургическое вмешательство. Цемиплимаб является ингибитором белка запрограммированной клеточной смерти PD-1. Вещество помогает иммунной системе организма бороться с опухолевыми клетками, блокируя сигнальный путь PD-1[4].
Меланома[править | править код]
Ещё одна достаточно частая и крайне агрессивная форма рака кожи — это меланома. Она склонна к быстрому появлению метастазов, которые через кровь и лимфу разносятся по всему организму, становясь причиной развития вторичных опухолей.
Меланома кожи имеет нейроэктодермальное происхождение, развивается из меланоцитов кожи, пигментных клеток, продуцирующих специфический полипептид — меланин. Выглядит она как постепенно растущее пигментированное пятно на неизмененной коже. Однако некоторые меланомы могут развиваться из обычных родинок. На поздних стадиях развития, образование начинает мокнуть, кровоточить, вызывать зуд или жжение. Одновременно с этим увеличиваются региональные лимфатические узлы.
Но первые признаки меланомы кожи можно обнаружить, отслеживая изменение родинок. К врачу необходимо обращаться, если они поменяли цвет, стали увеличиваться в размерах, менять форму, кровоточить, чесаться или в любом другом виде вызывать беспокойство.
Но если говорить про первые признаки рака кожи в общем виде, то достаточно запомнить одно правило: если на коже появилось какое-то новообразование, особенно вызывающее беспокойство, его стоит показать дерматологу. Удаление подозрительной опухоли — это простая и быстрая процедура, но она может спасти больному жизнь.
Следует помнить, что удаление меланомы кожи должно осуществляться только хирургическим иссечением с обязательным гистологическим исследованием. Так как важное значение в прогнозе исхода заболевания и подборе тактики лечения играет точное определение стадии меланомы кожи (измерение толщины опухоли в мм; определение уровня инвазии).
Лечение[править | править код]
Чаще всего применяется хирургическое вмешательство — иссечение опухоли. Меланому кожи необходимо иссекать только хирургическим методом. Методы криодеструкция, электрокоагуляции или лазерной деструкции в отношении меланом, недопустимы. Криодеструкция (удаление при воздействии низкой температуры) или электрокоагуляция (удаление при воздействии тока) опухолей (базально-клеточного рака кожи) возможна лишь после проведения цитологического исследования, эксцизионной или инцизионной биопсии.
Также может применяться лучевая терапия, главным образом в случаях, когда невозможно удалить опухоль хирургическим иссечением из-за её расположения (в углу глаза, на носу и т. д.).
Лучевая терапия[править | править код]
Из всех существующих методов лечения рака кожи лучшие результаты дает лучевая терапия. Это в первую очередь относится к опухолям кожи лица. Учитывая, что на коже лица бывают базальноклеточные раки, лучевая терапия обеспечивает высокий процент излечений с хорошим косметическим эффектом.
Лучевая терапия рака кожи имеет следующие преимущества перед хирургическим лечением: он является бескровным, безболезненным способом лечения, дает прекрасный косметический эффект.
Существенным недостатком метода является облучение здоровых тканей, а также длительность лечения (несколько месяцев).[5]
Показания к лучевой терапии рака кожи[править | править код]
- при первичных раках кожи;
- при метастатических раках кожи;
- с профилактической целью после оперативного вмешательства;
- при рецидивах.
Методы лучевой терапии рака кожи[править | править код]
Метод фракционированного облучения. Сущность его в том. что в течение 10—12 дней лечение проводится сравнительно дробными дозами, а суммарная доза доводится до 4000 рад.
Метод фракционированного облучения имеет то преимущество, что опухолевые ткани повреждаются сильнее, а здоровые ткани щадятся больше, чем при старых методах; с другой стороны, реактивная способность окружающих опухоль тканей сохраняется, что во многом обусловливает терапевтический эффект.
К положительным особенностям фракционированного метода облучения относится влияние фактора времени. Продление лечения до 12—15 дней обеспечивает воздействие рентгеновских лучей на все раковые клетки, так как за такой срок все клетки проходят фазу митоза и, следовательно, попадают под воздействие радиации.
В литературе, собранной нами по вопросу о лечении рака кожи, красной нитью проводится мысль, что все усилия должны быть направлены на то, чтобы достигнуть излечения после одного проведенного курса рентгенотерапии.
Принятый в настоящее время принцип лечения злокачественных новообразований заключается в том, чтобы дать в течение одного курса максимальную дозу, совместимую с необходимостью щажения здоровых тканей. Повторные облучения ввиду кумулятивного действия рентгеновских лучей опасны — они влекут за собой изменение васкуляризации, повреждение окружающей здоровой ткани, вызывают некротические изменения.
Исходя из этого, наиболее эффективным методом, гарантирующим ликвидацию ракового очага за один курс лечения, признано фракционированное облучение с применением высокой общей дозы.
Концентрированный короткофокусный метод облучения по Шаулю. Метод короткофокусного облучения базируется на принципе создания условий распределения рентгеновской энергии, аналогичных тем, которые имеются при пользовании радием, несмотря на то, что длина волны этих двух видов излучений не одинаковая. С точки зрения современной рентгенобиологии терапевтический и биологический эффект зависит только от количества поглощенной энергии будь это энергия γ-лучей или энергия рентгеновских лучей. Качественной стороне излучения существенного значения не придается.
Исходя из равноценности γ- и рентгеновских лучей, Шауль считает, что большая эффективность радиевой терапии обусловлена только более целесообразным распределением γ-лучей. Здесь уместно отметить, что вопрос о пространственном распределении дозы при лучевой терапии является чрезвычайно актуальным, особенно при лечении злокачественных новообразований. Соотношение между энергией, поглощаемой опухолью и прилегающими тканями, приобретает исключительное значение.
Трудность лучевой терапии рака кожи заключается в том, что различия чувствительности между клетками опухоли и клетками окружающей ткани часто недостаточны. Вот почему принятый в настоящее время принцип использования лучевой терапии при злокачественных новообразованиях базируется на стремлении не только максимально разрушить опухоль, но и максимально щадить окружающие ткани.
При подведении радия непосредственно к пораженному очагу достигается наибольшее воздействие лучей на место приложения радия и минимальное воздействие на окружающие ткани, так как резко убывает интенсивность действия радиации на глубину и к периферии.
В этом отношении метод концентрированного близкофокусного облучения направлен на создание таких же условий.
По мнению Шауля, предложенный им метод должен представлять собой имитацию радиевой терапии; и действительно он стал с успехом применяться взамен радиевой терапии при некоторых локализациях рака кожи, раке нижней губы, полости рта, а также при злокачественных меланомах и гемангиомах. Лечение проводится при помощи специальной рентгеновской трубки, у которой анод в виде полого цилиндра выведен наружу.
Лучевая терапия рака кожи этим методом проводится при одноразовой дозе 400—800 рад, а суммарная доза — 6000—8000 рад.
Результаты лучевой терапии рака кожи
Результаты зависят от:
- морфологической картины;
- локализации и почвы, на которой развивается рак;
- методики лечения.
Базальноклеточный рак наиболее успешно излечивается с помощью рентгенотерапии. Смешанная форма более резистентна, чем чисто базоцеллюлярная. Плоскоклеточный рак представляет собой самую опасную форму кожного рака. Успех лечения при этой форме зависит от своевременности диагностики.
При некоторых локализациях (угол глаза, ушная раковина) эффективность лучевой терапии рака кожи снижается.
Резко ухудшается прогноз при поражении костной и хрящевой ткани. Объясняется это тем, что костная и хрящевая ткани в силу своих анатомических и физиологических свойств не могут отвечать на рентгенооблучение соответствующей реакцией.
Имеет значение и почва, на которой развилось новообразование. Причина худших результатов лечения рака, возникшего на почве волчанки и рубцов, состоит в том, что окружающая ткань, будучи под влиянием основной болезни ослаблена, не в состоянии ответить нужной реакцией на рентгеновское облучение.
Причина неудач лучевой терапии рака кожи состоит в том, что иногда пролиферация эпителиальной ткани в более глубоких частях опухоли прекращается на очень короткое время, а затем вновь возобновляется. Это может быть в результате несоответствующего подбора качества лучей, несоответствующей фильтрации и дозы. Чтобы подобрать канцероцидную дозу по отношению к глубоко расположенным клеткам, необходимо пользоваться фильтрованными лучами, соответствующим вольтажем и перекрестным облучением. Применять следует по возможности большие дозы, не повреждая нормальной ткани.
Неудачи бывают редко из-за наличия резистентных клеток, особенно при базоцеллюлярных эпителиомах. Нужно также помнить и о том, что не все клетки, составляющие злокачественное новообразование, обладают одинаковой степенью чувствительности, часть клеток в одной и той же опухоли может оказаться очень резистентной.
Больные после лучевой терапии рака кожи должны подвергаться контролю каждые полгода в течение 5 лет. Несоблюдение этого правила часто является причиной тяжелых последствий.
При 1 и 2 стадиях лучевая терапия рака кожи проводится при условиях короткофокусной рентгенотерапии. Одноразовая доза равна 300—400 рад, суммарная — 5000 — 7000 рад. Дозы в 500—600 рад за сеанс значительно сокращают время лечения, но оставляют на коже большие изменения, что в косметическом отношении дает худшие результаты. Излечение при 1 стадии наблюдается в 95—98 %, а при 2 стадии — в 85—87 % случаев.
При 3 стадии лучевая терапия должна проводиться при условиях глубокой рентгенотерапии, на цезиевской установке, а в отдельных случаях — и на телегамма-установке. Одноразовая доза не должна превышать 250 рад. Вопрос о суммарной дозе решается в каждом отдельном случае в зависимости от размеров поражения. Если только одна лучевая терапия вызывает сомнения в отношении возможности достижения хороших результатов, то после затухания лучевой реакции можно рекомендовать хирургический или электрохирургический методы лечения. При 4 стадии лечение (если таковое можно проводить) необходимо начинать с облучения (глубокая рентгенотерапия или телегамматерапия).
После лучевой терапии в ряде случаев можно провести иссечение опухоли с пластикой или без неё, в зависимости от состояния и локализации патологического процесса. При рентгеновском раке, развившемся на почве рубцов, и рецидивах рака кожи после лучевого лечения показано оперативное лечение. Объём операции не должен смущать хирурга, так как разрастание опухоли не щадит больного и приводит его к тяжелой инвалидности.
Прогноз[править | править код]
Прогноз при раке кожи и результаты его лечения зависят от стадии, формы роста, локализации, гистологической структуры опухоли и метода лечения её. В целом рак кожи протекает благоприятнее, чем рак внутренних органов. Поверхностные формы опухоли более благоприятны для прогноза, чем глубокопроникающие, инфильтрирующие или папиллярные. При базальноклеточном раке кожи прогноз лучше, чем при плоскоклеточном типе опухоли.
При I—II стадии заболевания возможно 80—100 % излечение рака кожи. При распространенных формах рака (III стадия) и особенно при рецидивах результаты значительно ухудшаются и составляют 40—50 %. По сводным данным онкологов, стойкое выздоровление при раке кожи достигается в 70—80 % случаев.
Примечания[править | править код]
Литература[править | править код]
- Зайцев В. Ф., Жидков С. А., Корик В. Е. Рак кожи: Методические рекомендации. — Минск: БГМУ, 2007.
- Опухоли кожи. Руководства для врачей общей практики. — М., 2015.
- Рак кожи. — Минск, 2012.
- Рак кожи / Пер. с англ. Н. Д. Фирсовой. — 2017.
Ссылки[править | править код]
- Рак кожи
- Профилактика рака кожи
Источник
