Профиль плода с синдромом дауна фото
Современная программа наблюдения беременности предусматривает трехкратный обязательный скрининг женщины в перинатальный период. Основной задачей комплексного обследования является контроль над качеством женского и детского здоровья, а так же выявление возможных врожденных пороков и аномалий развития.
Такие геномные патологии, как синдром Эдвардса, синдром Тернера, синдром Дауна на УЗИ диагностируются с точностью до 91%. Это позволяет женщине принять решение о прерывании или сохранении беременности. Признаки тяжелых генетических поражений плода, определяются при первом или втором скрининге, когда еще сохраняется возможность аборта (до 22-х недель). В дальнейшем, при отказе женщины рожать заведомо больного ребенка, гинеколог может предложить только искусственные роды. Такая процедура является небезопасной, болезненной и может серьезно травмировать психику.
Даунизм
Даунизм не имеет гендерной и этнической принадлежности и не поддается лечению. В процессе взросления ребенка с синдромом Дауна, можно корректировать его поведение с помощью специальных развивающих программ, но избавиться от геномного синдрома нельзя. Возникновения даунизма обусловлено внутриутробным хромосомным сбоем. Полный набор хромосом здорового организма составляет 46 штук.
При синдроме Дауна формируется дополнительная копия двадцать первой хромосомы, в результате чего, их становится 47. Причины заболевания не определены, но установлено, что они не являются производными от негативного влияния экологических факторов, психосоматического здоровья или асоциального образа жизни родителей. Болезнь называют «ошибкой природы», которую невозможно спрогнозировать и предотвратить.
Факторы, определяющие риск рождения ребенка с мутированной хромосомой:
- наследственные генетические отклонения (заболевание не передается по наследству напрямую, но если у мамы имеются генетические болезни, шансы, что родиться даун велики);
- возраст будущей мамы. У женщин 35+ риск возрастает в пять раз, по сравнению с 25-летними барышнями. К 45-и годам эта цифра составляет 50;
- сильное радиационное облучение (фактор основательно не изучен);
- неблагоприятный акушерско-гинекологический анамнез (многочисленные выкидыши и замершие беременности).

Аномалия 21-й хромосомы — главная причина патологии
В случае многоплодной беременности болезнь поражает обоих однояйцевых близнецов и только одного, если дети разнояйцовые. При хромосомной мутации угроза самопроизвольного прерывания беременности и рождения мертвого ребенка возрастает в несколько раз.
Ультразвук в перинатальный период
Исследование беременной женщины посредством ультразвука – один из обязательных моментов перинатального скрининга. Если процесс вынашивания ребенка проходит без особенностей, УЗИ проводят по одному разу в каждом триместре. При осложненной беременности, доктор назначает дополнительные УЗ-процедуры. Ультразвуковые волны являются безопасным для малыша и мамы, поэтому ограничений по кратности сеансов исследование не имеет.
Диагностика осуществляется абдоминальным способом (наружно), не причиняя женщине и плоду дискомфортных ощущений.
Виды УЗИ
Сканирование может производиться несколькими способами:
- 2-D УЗИ – черно-белый снимок, декодировать плоское изображение может только медицинский специалист (врач-узист);
- 3-D УЗИ – данные, полученные с датчика, обрабатываются компьютерной программой, на монитор проецируется трехмерное изображение эмбриона;
- 4-D-метод – на экране отображается ребенок в трехмерной проекции, при этом можно наблюдать за его движениями в утробе.
В последних двух вариантах процедура занимает более длительный промежуток времени. По желанию родителей доктор может распечатать фото малыша. В целях предупреждения серьезных проблем со здоровьем матери и ребенка, игнорировать ультразвуковое исследование в перинатальный период категорически запрещается.
Диагностика первого триместра
При первом УЗИ, проводимом с 10 по 14 неделю, врач оценивает фетометрию (общий размера ребенка), его положение в утробе и характер протекания беременности. Для идентификации даунизма используются определенные маркеры (нормативные показатели), с которыми сравнивается реальная картинка исследования.
К основным определяющим маркерам относятся:
- ТВП (размер воротникового пространства по толщине). Нормативный показатель количества жидкости под кожей эмбриона в области шеи не должен превышать 2,7 мм. При синдроме Дауна ТВП заметно увеличена;
- размер верхней челюсти. На УЗИ хорошо видно укороченную верхнюю челюсть малыша, что является характерным признаком даунизма;
- анатомическое строение внешней части ушей. Недоразвитые ушные раковины являются основанием для подозрения геномной аномалии;
- ЧСС (ритмичность или частота сердечных сокращений);
- отсутствие основной носовой кости. Дауны, как правило, имеют приплюснутую форму лица. Данный признак указывает на наличие патологии.
Для ребенка в первом триместре нормальными считаются следующие показатели:
| возраст | удары/минута |
| 5 недель | 100 |
| 10 недель | 170 |
| 14 недель | 155 |
Тахикардия (учащение чсс) не принадлежит к числу основных признаков синдрома, но может быть косвенным. Опытный врач не оставит этот показатель без внимания. По медицинским данным, точность определения синдрома Дауна на первичном обследовании, составляет около 90%.

Симптом даунизма (отсутствие кости носа) на снимке 2-D УЗИ
Сканирование во втором триместре
Определение даунизма во втором триместре беременности осуществляется по следующим показателям:
- гипоплазия (недоразвитость) носовых костей. Нос не виден на экране монитора, поскольку его размер не превышает 2,5–3 мм;
- порок сердца. Дети с аутосомным синдромом страдают сердечными патологиями более, чем в половине случаев;
- несоответствие норме размеров бедренных, подвздошных и плечевых костей по длине. На изображении данные показатели значительно занижены.
Кроме того, врач может увидеть нарушение функциональности и размеров других внутренних органов. Для генетической аномалии характерны изменения: мозговых структур (гипоплазия мозжечка, лобных долей), мочевого пузыря (увеличение органа в размере).
Можно ли по УЗИ определить синдром Дауна со 100% достоверностью? Да, можно, но только в третьем триместре, когда визуальные признаки приобретают абсолютный характер. Решение прервать беременность посредством искусственных родов или родить нездорового ребенка, остается за родителями. Врач может только давать советы, но не настаивать на какой-либо позиции.
Дополнительные анализы
Для подтверждения или опровержения предположительной патологии в первой половине срока, помимо УЗИ плода, женщина сдает анализ крови на гормональную биохимию и проходит инвазивное тестирование состояния околоплодных вод и плаценты.
Анализ крови
Синдрома Дауна определяют по сравнительным результатам следующих показателей крови:
- Альффетопротеин (АФП-белок). Отвечает за обеспечение ребенка необходимыми питательными веществами. Анализ на геномный синдром показывает низкий уровень;
- Гонадотропин хорионический человека (ХГЧ), иначе «гормон беременности». Проявляется в крови со второго триместра. При даунизме имеет завышенный показатель;
- Эстриол свободный (ЕЗ). Женский половой гормон. Определяет состояние и развитие матки и маточно-плацентарную циркуляцию крови. При хромосомных отклонениях снижен.
Результаты лабораторных исследований значительно повышают точность поставленного диагноза.
Тестирование биологического материала
Инвазивное тестирование является более информативным. Если УЗИ показало наличие синдрома, необходимо пройти следующие тесты:
- биопсия внешней плодной оболочки (хориона). Небольшой фрагмент временного органа исследуется при первом скрининге;
- плацентарная биопсия. Оценка клеток плаценты на сроке от 14 до 20 недель;
- амниоцентез. Пункционная биопсия амниотических (околоплодных) вод, проводимая после 18-й недели беременности;
- кордоцентез (пункция сосудов пуповины). Производится через переднюю брюшную стенку под контролем ультразвука. Проведение возможно только во второй половине срока.

Амниоцентез – это процедура забора амниотической жидкости (рисунок)
Забор биопата производится в условиях стационара, поскольку процедура связана с определенным риском для плода. Она не проводятся без согласия женщины. Анализ осуществляется в генетической лаборатории.
Объективные результаты
Проведенная по всем правилам диагностика достоверно устанавливает наличие у ребенка хромосомной мутации. Результаты обследования оцениваются только в комплексе. Положительное значение относительно генной патологии должны иметь: прямые и косвенные признаки УЗ-исследования, анализы на гормоны, результаты биопсии. Согласно статистическим данным, на 700–800 новорожденных приходится всего один малыш с хромосомной аномалией Дауна. В 85% случаев родители принимают решение об аборте или отказываются от ребенка в родильном доме.
Источник
Синдром Дауна возникает при изменении хромосомного набора ребенка – у него вместо 46 хромосом присутствует 47. Отклонение встречается в 1 случае из 700. УЗИ позволяет обнаружить аномалию развития плода на ранних сроках беременности, что дает шанс снизить риск появления на свет малыша с данной патологией. Насколько точен этот метод диагностики и есть ли другие способы подтверждения диагноза?
Что такое синдром Дауна, почему возникает и в чем выражается?
Генетический код человека заключен в 23 хромосомные пары, если их количество меняется, формируются патологии. Синдром Дауна – это генетическая аномалия, при которой в 21-й паре хромосом присутствует лишняя. Патология формируется внутриутробно, поэтому обнаружить ее присутствие можно только путем скрининговых исследований.
Возникновение патологии связано со многими факторами:
- наследственность (даунизм не передается напрямую, но может появиться у матери, имеющей другие генетические отклонения);
- прием некоторых лекарств;
- возраст (по сравнению с 25-летними женщинами риск после 35 лет возрастает на 20%, после 40 – на 50%);
- близкородственный брак;
- нездоровый образ жизни пары;
- неблагоприятная экологическая обстановка;
- многочисленные выкидыши в анамнезе.
Основным признаком патологии у ребенка является задержка умственного развития: 5% детей страдают слабой степенью умственной отсталости, 20% – тяжелой, а остальные – средней. Насколько сильно проявится болезнь, становится понятно только с возрастом. Все зависит от врожденных способностей малыша и желания родителей заниматься его развитием.
Также патология выражается в других симптомах:
- слабый иммунитет;
- врожденные пороки сердца (40% случаев);
- косоглазие или катаракта, развивающаяся к 8 годам;
- эпилепсия;
- измененные черты лица (раскосые глаза, уменьшенная верхняя челюсть, седловидный нос и т. д.).
Какие признаки синдрома Дауна у плода можно обнаружить в ходе УЗИ?
Скрининговое УЗИ для поиска аномалий развития эмбриона целесообразно делать, начиная со срока 10 недель, – до этого момента органы плода еще не сформированы. Исследование позволяет увидеть симптомы патологии достаточно рано, что дает возможность родителям принять решение о прерывании беременности или родах и воспитании особенного ребенка.
При обследовании на 12-й неделе беременности
На каждой стадии развития у плода должен быть определенный вес и длина тела, если параметры отклоняются от нормы, для врача это маркер – показатель возможного наличия хромосомных аномалий. Совокупность маркеров позволяет специалисту предположить наличие патологии.
При первом УЗИ, которое выполняется с 12 по 14 неделю, доктор оценивает размер плода и его расположение в животе. К основным маркерам, помогающим определить патологию, относятся:
- Толщина воротникового пространства (складка кожи сзади на шее). Должна быть от 0,8 до 2,8 мм. При патологии параметр будет значительно превышать нормы, в шее может присутствовать опухоль.
- Размер верхней челюсти. Если она укорочена, это признак даунизма. Также врач обращает внимание на размер носовой косточки – если она не визуализируется или не соответствует норме 2–4,2 мм, наличие болезни подтверждается в 70% случаев.
- Строение ушных раковин. Их недоразвитость – основание для подозрения наличия аномалии.
- Частота биений сердца. Норма в 10 недель – 170 ударов, в 14 – 155. Тахикардия не является основным признаком синдрома Дауна, но врач обращает на это внимание.
Если по вышеуказанным параметрам есть отклонения от норм, специалист исследует скелет и внутренние органы плода. О проблеме косвенно говорят:
- укороченные голени;
- наличие одной пупочной артерии вместо двух;
- чрезмерно большой мочевой пузырь;
- пороки сердца;
- недоразвитость мозжечка;
- увеличенное расстояние между глазами.
При проведении исследования на 20-й неделе
Если диагност во время первого УЗИ предположил у будущего ребенка синдром Дауна, женщине будут назначены дополнительные анализы. Окончательный диагноз можно поставить после 20-й недели беременности – на втором скрининге. Определение патологии осуществляется по признакам:
- деформация грудины в форме киля или воронки;
- круглая голова с плоским лицом, недоразвитость носовой кости;
- маленькая верхняя челюсть;
- короткие конечности;
- искривленные мизинцы;
- наличие сердечных патологий;
- большой промежуток между 1 и 2 пальцами стопы;
- наличие дополнительной складки кожи на шее.
Параллельно врач изучает количество околоплодных вод и толщину плаценты. Наиболее полную картину дает 3D-УЗИ: на получаемых трехмерных фото можно рассмотреть мельчайшие детали.
Возможны ли ошибки при выявлении синдрома Дауна посредством ультразвука?
Узнав о наличии признаков хромосомного дефекта, не нужно принимать поспешных решений. Даже с середины 2-го триместра беременности, когда тело малыша достаточно развито, вероятность ошибки при диагностике с помощью УЗИ составляет 10 процентов. Гипоплазия костей носа встречается у 65% детей с синдромом Дауна, но ее можно обнаружить и у полностью здоровых малышей, поскольку форма носа определяется наследственным фактором. Наличие других маркеров также не обязательно свидетельствует о болезни – они могут появляться и исчезать по мере развития ребенка.
Патология подтверждается почти со 100-процентной точностью только в 3-м триместре, когда становятся отчетливо видно визуальные признаки. Важно помнить, что для точности результата нужно выбирать клинику с современным оборудованием и квалифицированными специалистами и проходить дополнительные процедуры пренатальной диагностики.
Другие способы определения наличия синдрома Дауна у плода
Для уточнения диагноза женщине нужно пройти несколько дополнительных исследований. Процедуры проводятся только с согласия беременной, поскольку инвазивные диагностические методы в 1–3% случаев провоцируют выкидыш. Если женщина намерена рожать в любом случае, проводить их не имеет смысла.
Синдром Дауна могут подтвердить или опровергнуть:
- Анализ крови матери. На геномный синдром указывают низкий уровень белка альфа-фетопротеина и свободного эстриола, а также завышенный ХГЧ.
- Биопсия хориона. Проводится на 10–12 неделе беременности – для процедуры тонкой иглой берут образец хориона.
- Плацентоцентез. Взятие на анализ клеток плаценты проводят на 13–18 неделях.
- Амниоцентез. Представляет собой забор амниотической жидкости, осуществляемый путем прокола брюшной стенки матери. Диагностика ограничена сроками и проводится на 17–22 неделе.
- Кордоцентез. Процедура менее распространена, поскольку забор крови из пуповины делают поздно – только на 21–23 неделе.
Врач акушер-гинеколог, репродуктолог, консультант по грудному вскармливанию, окончила ЧГУ им. Ульянова со специализацией гинекология, маммология Подробнее »
Источник
Ññûëêà íà ïðåäûäóùóþ ÷àñòü, èç êîòîðîé âû óçíàåòå, ÷òî òàêîå ñèíäðîì Äàóíà è êòî åãî èçó÷àë.
Äîáðûé âå÷åð, Ïèêàáó! Ñïàñèáî çà ðàñòóùåå ÷èñëî ïîäïèñ÷èêîâ, çíà÷èò âàì èíòåðåñíî 😉
 ýòîé ÷àñòè îáñóäèì îñîáåííîñòè ñèíäðîìà, êàñàþùèåñÿ ôèçè÷åñêîãî ñîñòîÿíèÿ ëþäåé ñ ñèíäðîìîì Äàóíà , íî â íà÷àëå, êàê è îáåùàëà, ïðè÷èíû ðàçâèòèÿ òàêîé ãåíîìíîé ïàòîëîãèè è íåìíîãî ñòàòèñòèêè.
Ïðè÷èíû ðàçâèòèÿ ñèíäðîìà Äàóíà
Òî åñòü íåïîñðåäñòâåííî òî, ÷òî ìîæåò ïîñëóæèòü ïðè÷èíîé ñáîÿ êîäèðîâàíèÿ ÄÍÊ. È ýòî… ìàòåìàòè÷åñêàÿ ñëó÷àéíîñòü. Ðåáåíîê ñ ñèíäðîìîì Äàóíà ìîæåò ïîÿâèòñÿ â ëþáîé ñåìüå, íåçàâèñèìî îò âîçðàñòà ðîäèòåëåé, èõ ñîöèàëüíîãî ñòàòóñà, õðîíè÷åñêèõ áîëåçíåé, ðåãèîíà ïðîæèâàíèÿ etc. Òî åñòü êîíêðåòíûõ ïðè÷èí íåò êàê òàêîâûõ. Ïðîñìàòðèâàåòñÿ íåêîòîðàÿ çàâèñèìîñòü îò âîçðàñòà ðîäèòåëåé, îñîáåííî ìàòåðè, íî çäåñü ïîâûøàåòñÿ âåðîÿòíîñòü ðàçâèòèÿ ëþáîé ïàòîëîãèè â ïðèíöèïå.
Âîçìîæíîñòü îòñëåäèòü âåðîÿòíîñòü ðàçâèòèÿ ñèíäðîìà äàåò ïðåíàòàëüíàÿ äèàãíîñòèêà. Åñòü íåñêîëüêî âèäîâ òàêîé äèàãíîñòèêè, íî íå îäèí èç íèõ íå ìîæåò äàòü ñòîïðîöåíòíîé ãàðàíòèè, îáû÷íî ôîðìóëèðîâêà çâó÷èò êàê «âûñîê ðèñê ðàçâèòèÿ/ ðèñê ñíèæåí». Îïûò ïîêàçûâàåò, ÷òî íåðåäêè è îøèáêè. Òàêæå ñèíäðîì Äàóíà ìîæíî äèàãíîñòèðîâàòü è ñ ïîìîùüþ ÓÇÈ.
Ñòîèò îòìåòèòü, ÷òî ãåíîìíûå ïàòîëîãèè ïëîäà ÿâëÿþòñÿ ïîêàçàíèåì äëÿ àáîðòîâ íà ïîçäíèõ ñðîêàõ áåðåìåííîñòè. (Çäåñü ìû ñòàëêèâàåìñÿ ñî ìíîãèìè âîïðîñàìè ýòèêè è ïñèõîëîãèè, î êîòîðûõ ïîãîâîðèì â ñëåäóþùèõ ÷àñòÿõ.)
Òåìà ïðåíàòàëüíîé äèàãíîñòèêè çàñëóæèâàåò îòäåëüíîãî ìàòåðèàëà, íàïèñàííîãî ïðîôåññèîíàëàìè, ñïåöèàëèñòàìè — ãåíåòèêàìè. Ìîé îïûò îñíîâûâàåòñÿ íà àíàëèçå àíàìíåçà ïîäîïå÷íûõ.
Íà 700 íîâîðîæäåííûõ ïðèõîäèòñÿ îäèí ðåáåíîê ñ ñèíäðîìîì Äàóíà, è îáû÷íî êîëè÷åñòâî ìàëü÷èêîâ ñ ñèíäðîìîì ïðåâûøàåò êîëè÷åñòâî äåâî÷åê, à â Ðîññèè åæåãîäíî ðîæäàåòñÿ îêîëî äâóõ òûñÿ÷ òàêèõ äåòåé. Æèâóò ëþäè ñ ñèíäðîìîì Äàóíà â ñðåäíåì ñîðîê ëåò.
Ìîðôîëîãè÷åñêèå îñîáåííîñòè ðåáåíêà ñ ñèíäðîìîì Äàóíà
Èòàê, äàæå åñëè ñèíäðîì íå áûë äèàãíîñòèðîâàí âîâðåìÿ áåðåìåííîñòè, ïðè ðîæäåíèè ðåáåíêà, à òàêæå â ïåðâûå ìåñÿöû åãî æèçíè ïðè íàëè÷èè ó âðà÷åé ïîäîçðåíèé íà íàëè÷èå ñèíäðîìà ïðîâîäèòñÿ ãåíåòè÷åñêèé àíàëèç. (Êñòàòè, êàê âû äóìàåòå, ïðè êàêîé ôîðìå ñèíäðîìà îí äèàãíîñòèðóåòñÿ ïîçæå?). À ïîäîçðåíèÿ ñâîè âðà÷è îñíîâûâàþò íà âíåøíåì âèäå ìëàäåíöà. Òèïè÷íûå ìîðôîëîãè÷åñêèå ïðèçíàêè:
«ïëîñêîå ëèöî»
áðàõèöåôàëèÿ (îò ãðå÷. brachys êîðîòêèé è kephale ãîëîâà) êîðîòêîãîëîâîñòü
êîæíàÿ ñêëàäêà íà øåå ó íîâîðîæäåííûõ
ìîíãîëîèäíûé ðàçðåç ãëàç
ýïèêàíò — âåðòèêàëüíàÿ ñêëàäêà êîæè, ïðèêðûâàþùàÿ âíóòðåííèé óãîë ãëàçíîé ùåëè
ãèïåðïîäâèæíîñòü ñóñòàâîâ
ìûøå÷íàÿ ãèïîòîíèÿ, ò.å. íèçêàÿ ñòåïåíü íàïðÿæåíèÿ ìûøö
êîðîòêèå êîíå÷íîñòè
àðêîîáðàçíîå íåáî
Ïîïåðå÷íàÿ ëàäîííàÿ ñêëàäêà
Ïÿòíà Áðóøôèëüäà (ïèãìåíòíûå ïÿòíà ïî êðàþ ðàäóæêè)
Áåçóñëîâíî, êîíå÷íûé äèàãíîç ðåáåíêó ïîñòàâÿò òîëüêî ïîñëå ðåçóëüòàòà àíàëèçà íà ãåíîòèï, òàê êàê ìû âèäèì, ÷òî íåêîòîðûå ïðèçíàêè äîñòàòî÷íî ðåäêè è ìîãóò ïðîñëåæèâàòüñÿ è ó äðóãèõ íîâîðîæäåííûõ.
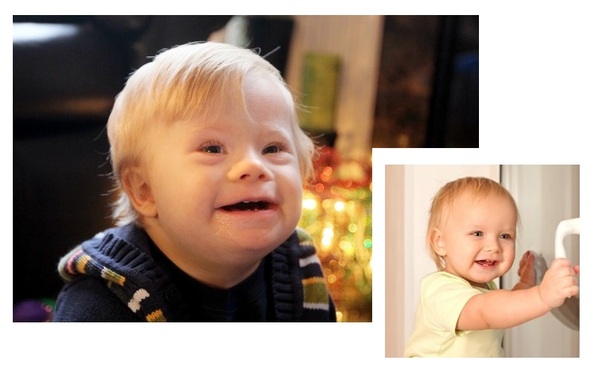
Ñðàâíèòå âíåøíèé âèä ðåáåíêà ñ ñèíäðîìîì è åãî ñâåðñòíèêà (äóìàþ, ýòèì ðåáÿòàì 1,5 ãîäà)

Êîíå÷íî æå, âñå âíåøíèå ïðèçíàêè ñîõðàíÿþòñÿ è ðàçâèâàþòñÿ ïî ìåðå ðîñòà ÷åëîâåêà ñ ñèíäðîìîì. Êðîìå ïåðå÷èñëåííûõ îñîáåííîñòåé, òàêèå ðåáÿòà îáû÷íî íèæå ñâåðñòíèêîâ (ñðåäíèé ðîñò âçðîñëîãî 150-160 ñì), ó íèõ êîðîòêèå, øèðîêî ðàññòàâëåííûå ïàëüöû íà ðóêàõ è íîãàõ, è áîëüøèíñòâî èç íèõ ñêëîííî ê ïîëíîòå, îñîáåííî â ïîäðîñòêîâîì âîçðàñòå.
 ëèòåðàòóðå ìîæíî âñòðåòèòü òàêîé îáîðîò — «Äåòè îäíîé ìàòåðè». Äóìàþ, òàêîå îïðåäåëåíèå âîçíèêëî â ïåðâóþ î÷åðåäü èç — çà îñîáåííîñòåé ãëàç òàêèõ ëþäåé. Âåäü ýòî ïåðâîå, íà ÷òî ìû îáðàùàåì âíèìàíèå. Äà, ó äâóõëåòíåãî áàíòèêà ñëåâà (êñòàòè ìîäåëü, ðåêëàìèðóåò äåòñêóþ îäåæäó) òîæå ñèíäðîì Äàóíà, è åñëè ïî ãëàçàì ýòî íå ñðàçó ìîæíî ïîíÿòü, òî íà ÷òî åùå âû áû îáðàòèëè âíèìàíèå?

Çäåñü õîòåëîñü áû îòìåòèòü, ÷òî ó ìíîãèõ ðåáÿò ñ ñèíäðîìîì Äàóíà ÷àñòî ïðèîòêðûò ðîò — ýòî ñâÿçàíî ñî ñòðîåíèåì àðòèêóëÿöèîííîãî àïïàðàòà — äëèííûé è øèðîêèé ÿçûê ïðîñòî íå ïîìåùàåòñÿ â ðîò, ÷òî âëå÷åò çà ñîáîé ìàññó íåóäîáñòâ è ïðîáëåì.
Èç ëè÷íîãî îïûòà: ó ðåáÿò äîñòàòî÷íî äëèííîå òåëî , íåïðîïîðöèîíàëüíîå êîíå÷íîñòÿì, + óæå óïîìÿíóòàÿ ïîäâèæíîñòü ñóñòàâîâ, è îíè, îáëàäàòåëè íåïëîõîé ðàñòÿæêè, ëþáÿò èçîáðåòàòü êàêèå — òî ñîâåðøåííî íåîæèäàííûå ïîçû è â íèõ íàõîäèòñÿ — òàê ìîé âîñüìèëåòíèé ïîäîïå÷íûé ñîáèðàåò áàøåíêó, ñèäÿ íà øïàãàòå, à ïàðåíü 14 ëåò ëþáèòåëü ïî÷èòàòü êíèæêó, ñëîæèâøèñü ðîâíî íàïîïîëàì — êíèãà íà ñòîïàõ, ëîêòè íà ïîëó, ãîëîâà íàä êîëåíÿìè.
Âîçâðàùàÿñü ê òåìå ìîäåëüíîãî áèçíåñà — çàïàäíàÿ òåíäåíöèÿ, è âîñåìíàäöàòèëåòíÿÿ Ìàäåëèí Ñòþàðò, ñïåöèàëüíî õóäåâøàÿ äëÿ ýòîé êàðüåðû, íå èñêëþ÷åíèå.

Çäîðîâüå ëþäåé ñ ñèíäðîìîì Äàóíà
 òîì, ÷òî ìû âêëàäûâàåì â ñîöèàëüíî — áûòîâîé ñìûñë ïîíÿòèÿ «çäîðîâüå» ëþäè ñ ñèíäðîìîì Äàóíà íå îòëè÷àþòñÿ. Îíè òàêæå ìîãóò ïðîñòóäèòñÿ, çàáîëåòü è âûëå÷èòñÿ âñåì èçâåñòíûìè ëåêàðñòâàìè. Ó íèõ ñíèæåí èììóíèòåò, íà ôîíå ÷åãî ó «äàóíÿò» ÷àùå ïðîÿâëÿþòñÿ âñåâîçìîæíûå àëëåðãèè, íî â íàø âåê ïðîöåíò àëëåðãèêîâ âûñîê è â íîðìå.
Òàêæå ÷àñòû êàêèå — ëèáî õðîíè÷åñêèå çàáîëåâàíèÿ, âðîæäåííûå èëè ïðèîáðèòåííûå, íàïðèìåð: âðîæäåííûé ïîðîê ñåðäöà, àïíîý (îñòàíîâêà äûõàíèÿ âî ñíå), ãèïîòèðåîç, ïàòîëîãèè îïîðíî — äâèãàòåëüíîãî àïïàðàòà, äèàáåò è ïðîáëåìû ñ æåëóäî÷íî — êèøå÷íûì òðàêòîì. Òàê æå áîëüøîé ïðîöåíò ëþäåé ñ ñèíäðîìîì èìååò ïðîáëåìû îôòàëüìîëîãè÷åñêîãî è îòàëàðèíãîëîãè÷åñêîãî õàðàêòåðà.
Ìíîãèå ñîáëþäàþò ñïåöèàëüíóþ äèåòó — êòî — òî ñëåäèò çà ôèãóðîé, à êòî — òî óâëå÷åííûé ñïîðòñìåí. Òàêèå ëþäè ïðåóñïåëè â ãèìíàñòèêå è ïëàâàíèè, íî è äðóãèå âèäû ñïîðòà èì ïîä ñèëó; åñòü äàæå áîäèáèëäåðû ñ ñèíäðîìîì Äàóíà.
Ïðèâåò îò ðàáîòíèêîâ èòàëüÿíñêîé ïèööåðèè! Î ïðîôîðèåíòàöèè ëþäåé ñ ñèíäðîìîì Äàóíà, îñîáåííî â Ðîññèè, ìû ñ âàìè òîæå ïîãîâîðèì.

Èòàê, òåïåðü ìû çíàåì, êàêèå âíåøíèå îñîáåííîñòè ðàçâèòèÿ âëå÷åò çà ñîáîé ãåííàÿ ìóòàöèÿ ïî 21 — îé ïàðå õðîìîñîì, à â ñëåäóþùåé ÷àñòè ïîãîâîðèì îá îñîáåííîñòÿõ ìåíòàëüíûõ.
Ïèøèòå, çàäàâàéòå âîïðîñû, ÿ æäó 😉
Источник
