Преэклампсия эклампсия hellp синдром скачать

Гестоз — это патология беременности, которая является первостепенной причиной материнской смертности. Ниже будут рассмотрены:
- механизм развития гестоза,
- эклампсия и эклампсическая кома,
- преэклампсия,
- HELLP-синдром.
Механизм развития гестоза
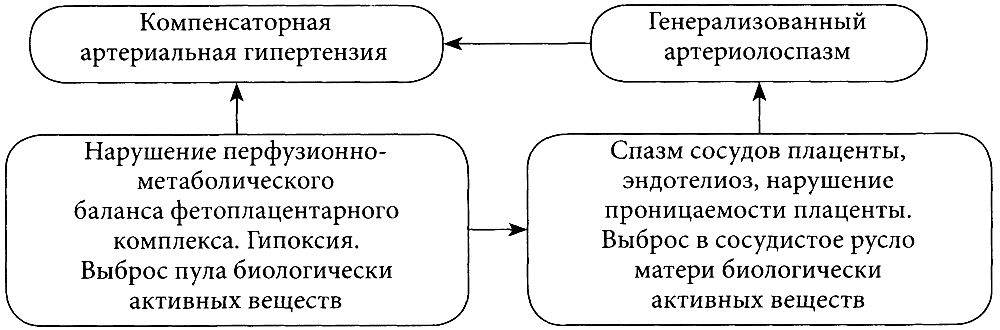 Механизмы развития тяжелых форм гестоза
Механизмы развития тяжелых форм гестоза
Существует около 40 концепций, объясняющих механизм развития гестоза. Одной из основных является гемодинамическая концепция. Согласно последней на фоне нарушений фетоплацентарного кровотока возникает системный спазм артериол и, как следствие, повышение артериального давления. Все эти реакции являются компенсаторными и направлены на снижение кислородной задолженности в тканях плода, а также в структурах матки и плаценты. Причем этот процесс начинается на ранних стадиях беременности, когда формируется фетоплацентарный комплекс. Формирование последнего условно разделяют на 2 этапа:
- 6-8 неделя гестации — спиральные артерии ворсин трофобласта проникают в децидуальные сегменты.
- 16-18 неделя гестации — дальнейшее продвижение сосудов и формирование маточно-плацентарного сосудистого бассейна за счет потери артериями эндотелия и эластической мембраны.
Гестоз развивается в результате нарушений на втором этапе из-за сохранения артериями обычной архитектоники.
Таким образом, при нормально протекающей беременности морфологические изменения обеспечивают формирование сосудистого бассейна фетоплацентарного комплекса.
Одновременно в материнском сосудистом русле происходят изменения сосудистой резистентности благодаря повышенной выработке простациклина, обладающего вазодилататорными свойствами и способностью ингибировать агрегацию тромбоцитов, снижается активность тромбоксана.
Эти благоприятные (отнюдь не единственные) условия отсутствуют при втором варианте развития сосудистого бассейна у беременных с гестозом, то есть у них сохраняется узкий просвет миометральных сегментов спиральных артерий, чувствительность их к вазопрессорам и регионарный ангиоспазм, ограничивающий фетоплацентарный кровоток. Беременные женщины вынуждены включить компенсаторные реакции, заложенные природой для сохранения жизнеспособности плода и проявляющиеся на первом этапе развития гестоза гипертензивным синдромом, обеспечивающим увеличение кровотока в фетоплацентарном комплексе (смотрите рисунок выше).
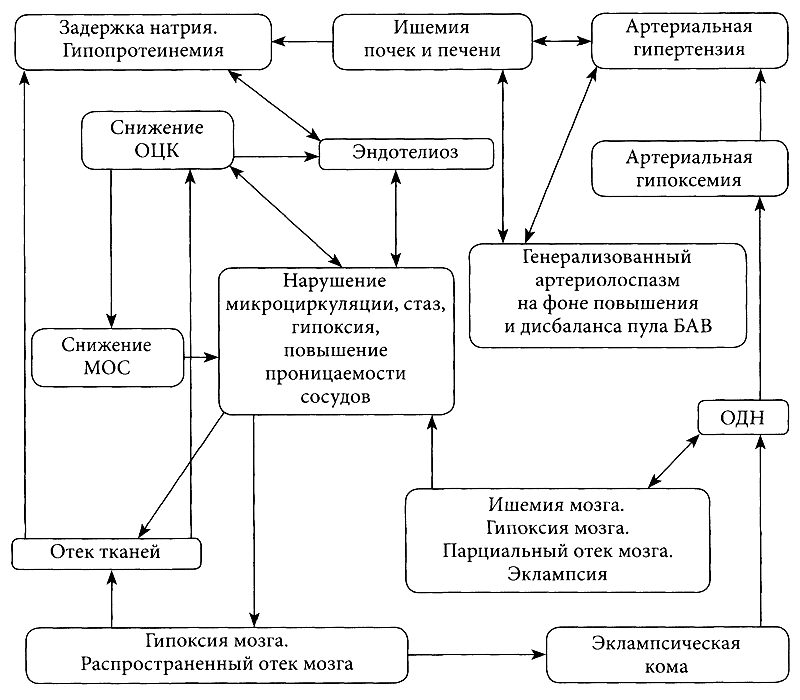 Первичные механизмы развития гестоза
Первичные механизмы развития гестоза
Клинические проявления гестоза обусловлены повреждением вазоактивными соединениями эндотелия сосудов фетоплацентарного комплекса, которые в процессе развития гестоза приобретают генерализованный характер. Так, в почках наступает отек плазматических клеток клубочков и, как следствие, обтурация просвета капилляров. Почечный кровоток снижается, белки с низкой молекулярной массой проходят через стенку почечных капилляров (протеинурия). Нарушения кровоснабжения почек стимулирует выработку ангиотензина-I и его переход в ангиотензин-II, активность альдостерона, что приводит к артериолоспазму. Выраженность гипопротеинемии усугубляется нарушениями функции печени, в том числе белковосинтезирующей функции. Гипопротеинемия, задержка натрия, генерализованный эндотелиоз — основы развития отечного синдрома.
Гемодинамические нарушения, перфузионно-метаболический кризис развивающихся структур фетоплацентарного комплекса практически затрагивают все физиологические системы организма, что позволяет рассматривать тяжелые формы гестоза как синдром полиорганной недостаточности (смотрите рисунок выше).
Эклампсия и эклампсическая кома
Эклампсия — судорожный синдром, не связанный с заболеваниями мозга, возникающий у женщин с преэклампсией во второй половине беременности, в родах или в послеродовом периоде.
Частота развития эклампсии — 1 случай на 2000-3000 беременностей. Ежегодно от эклампсии в мире умирает более 50000 женщин.
При гестозе, как правило, имеется та или иная степень энцефалопатии, и чем тяжелее гестоз, тем больше выражена энцефалопатия. При этом по мере нарастания тяжести гестоза компьютерная томография (КТ) показывает увеличение объема белого вещества (вазогенный отек), которое сдавливает систему ликворотока. Отек белого вещества мозга сопровождается снижением кровотока в сером веществе мозга. Редукция кровотока в сером веществе до 50% вызывает функциональные изменения, которые и проявляются при гестозе различной степенью энцефалопатии. В отличие от белого вещества, отек серого вещества носит цитотоксический характер, в основе его лежит гипоксия. Это связано с тем, что артерии серого вещества больше подвержены гемодинамическим изменениям под влиянием адренергических воздействий и в силу особенностей анатомического расположения. Поэтому при развитии клинических признаков энцефалопатии основное внимание необходимо уделять коррекции кровотока в коре мозга.
Факторы риска эклампсии
К факторам риска эклампсии можно отнести:
- Первая беременность у женщин старше 35 лет.
- Беременность у юных.
- Многоплодная беременность.
- Диабет, заболевания почек, артериальная гипертония в анамнезе.
Эклампсическая кома
Эклампсическая кома — терминальное состояние, типичная модель синдрома полиорганной недостаточности со стойким нарушением (отсутствием) сознания в период между судорожными припадками, если это не вызвано действием седативных препаратов.
Особенно опасна так называемая бес-судорожная форма эклампсической комы, причиной которой чаще всего является кровоизлияние в мозг. Кроме головного мозга в той или иной степени поражаются легкие, почки, печень, кишечник, миокард.
Эклампсическая кома — абсолютное показание для экстренного оперативного родоразрешения!
Наиболее частые осложнения эклампсии и эклампсической комы:
- преждевременная отслойка плаценты,
- внутриутробная гибель плода,
- аспирационная пневмония,
- острый респираторный дистресс-синдром (ОРДС),
- нарушение функции почек,
- сепсис,
- геморрагический инсульт.
N.B. При эклампсической коме, особенно при бессудорожной форме, абсолютно показана КТ, чтобы выявить возможное кровоизлияние в мозг.
При эклампсической коме I (сопор) КТ показывает отек белого вещества с нарушением ликвородинамики спинномозговой жидкости — желудочки сужены.
При тяжелой эклампсической коме КТ показывает отек белого и серого вещества головного мозга — сужены желудочки и цистерны.
При коме кровоток в белом веществе имеет тенденцию к увеличению на фоне резкого уменьшения кровотока в сером веществе головного мозга.
Преэклампсия

Эклампсия, как правило, возникает на фоне тяжелой преэклампсии. Последняя характеризуется повышенным артериальным давлением и появлением протеинурии, обычно сочетается с отечностью лица и верхних конечностей.
Симптомы
Выделяют следующие симптомы преэклампсии:
- отеки лица и верхних конечностей (отеки нижних конечностей часто бывают у беременных в связи со сдавлением тазовых вен увеличенной маткой);
- ненормальная прибавка веса — более 900 г в неделю; быстрая прибавка веса за 1 -2 дня;
- головная боль.
Дополнительные симптомы:
- снижение диуреза;
- тошнота и рвота, слюнотечение;
- высокое артериальное давление;
- возбуждение;
- нарушение зрения («мушки перед глазами»);
- боли за грудиной и в верхней половине живота (чаще справа);
- протеинурия;
- повышенные печеночные тесты.
HELLP-синдром

Аббревиатура «HELLP» в названии синдрома образовалось от:
- Н — гемолиз (hemolysis),
- EL — повышение печеночных энзимов (elevated liver enzymes),
- LP — тромбоцитопения (low platelet counts).
HELLP-синдром возникает примерно у 10% больных с преэклампсией. Как и кома, обычно протекает тяжело.
Симптомы
Ниже перечислены симптомы HELLP-синдрома:
- прогрессирующие тошнота и рвота;
- боли в правом верхнем квадранте живота, гепатомегалия;
- головная боль;
- проблемы со зрением;
- тромбоцитопения, которая может сочетаться с анемией.
Осложнения
HELLP-синдром приводит к следующим осложнениям:
- ДВС-синдром;
- преждевременная отслойка плаценты;
- ОПН;
- отек легких;
- субкапсулярные разрывы печени;
- отслойка сетчатки.
Источник
Эпидемиология
Преэклампсия беременных что это такое?- Преэклампсия развивается не ранее 20 недели беременности. Наиболее часто данное осложнение периода вынашивания встречается в середине или в конце третьего триместра. В старой медицинской литературе преэклампсию называли «гестозом» или «поздним токсикозом забеременевших».
Что такое преэклампсия у беременных? — достаточно частое осложнение беременности, оно наблюдается у 5-10% будущих матерей. Однако в большинстве случаев патология протекает бессимптомно и не вызывает тяжелых нарушений в организме.
Где и у кого встречается
Частота встречаемости преэклампсии неравномерна, она зависит от экологических и экономических условий проживания. Реже всего заболевание наблюдается в развитых странах со спокойным климатом. Гораздо чаще данная патология встречается среди бедных слоев населения, проживающих в жаркой или горной местности.
Преэклампсия до 34 недели беременности является фактором риска развития HELLP-синдрома, разрыва капсулы печени, судорожного припадка и других патологий. Перечисленные осложнения встречаются у 0,01%-0,3% будущих матерей.
Важно! преэклампсия и эклампсия беременных это разные заболевания.
Классификация
Преэклампсия у беременных что это?-Артериальная гипертензия беременных — патология, сопровождающаяся стойким повышением цифр АД выше 140/90. Если же к данному заболеванию присоединяется протеинурия (появление белка в моче), будущей матери ставят «преэклампсию».
Умеренная преэклампсия
Согласно современной классификации выделяют два вида преэклампсии. Они отражают стадии патологии. Умеренная преэклампсия характеризуется развитием артериальной гипертензии выше 140/90 и протеинурией более 300 миллиграмм в сутки.
Тяжелая преэклампсия
Тяжелая преэклампсия сопровождается повышением цифр артериального давления более 160/110 и потерей белка с мочой выше 5 грамм в сутки. Также данный диагноз ставится при наличии как минимум одного из перечисленных признаков независимо цифр АД и протеинурии:
- потеря сознания;падение зрения;
- сужение полей зрения;
- болевой синдром в верхней части живота;
- повышение печеночных ферментов в крови более чем в 2 раза в биохимическом анализе крови;
- снижение объема мочи менее 500 миллилитров в сутки;
- снижение числа тромбоцитов в общем анализе крови.
По другой классификации выделяют три вида патологии. Они отражают клиническую картину различных стадий преэклампсии.
Преэклампсия легкой степени характеризуется бессимптомным течением. Именно поэтому будущим матерям не следует пропускать плановые осмотры врача-гинеколога.
Преэклампсия средней степени сопровождается развитием отеков. Сначала они локализируются на лодыжках и стопах, затем поднимаются в область голени. Со временем у будущей матери наблюдаются отеки на веках, губах, кистях рук, в области передней брюшной стенки.
Преэклампсия тяжелой степени характеризуется яркой клинической картиной. Будущая мать может предъявлять жалобы на боли в голове, ухудшение зрения, дискомфорт в верхней части живота. Также беременная женщина отмечает появление «мушек» перед глазами, кровоподтеков на кожном покрове.
Виолетта Фролова: способы диагностики и прогнозирования преэклампсии
Причины заболевания
Развитие артериальной гипертензии беременных связано с неправильным течением второй волны инвазии плодных оболочек. Данное явление происходит на 20 неделе беременности, оно сопровождается внедрением сосудов плаценты в стенку матки.
Аномальная инвазия приводит к кислородному голоданию плода. Для ликвидации данного состояния центральная нервная система женского организма повышает артериальное давление за счет уменьшения просвета сосудов.
В результате спазма артерий внутри сосудистая жидкость покидает кровяное русло, мигрируя в ткани и вызывая отеки. Почки утрачивают нормальную фильтрационную способность, из-за чего в мочу попадает белок.
Сбой иммунной системы
На современном этапе развития медицины не выявлен точный механизм аномальной инвазии сосудов плаценты. Некоторые ученые предполагают, что причиной преэклампсии является неадекватный ответ иммунной системы матери на процесс вынашивания.
Сторонники токсической теории считают, что преэклампсия — ответ организма матери на попадание в кровь продуктов обмена веществ плаценты. Часть исследователей акцентирует внимание на наследственной предрасположенности к заболеванию. Нехватка или увеличение количества ферментов и других белков может способствовать развитию преэклампсии.
Факторы риска
Некоторые заболевания и состояния повышают шансы развития преэклампсии:
- отсутствие родов в акушерском анамнезе;
- сахарный диабет;
- хронические патологии почек;
- артериальная гипертензия до беременности;
- наличие преэклампсии у близких родственников;
- возраст матери менее 18 и более 40 лет;
- повышенная масса тела;
- тромбофилия;
- наследственные заболевания соединительной ткани;
- вынашивание близнецов;
- патологии плаценты.

Влияние на плод и женщину
Преэклампсия при беременности что это?-это заболевание является тяжелой патологией периода вынашивания, ухудшающей прогноз беременности. Заболевание оказывает негативное влияние на состояние плода за счет снижения поступления кислорода к нему.
Задержка развития плода
Дефицит макроэлемента вызывает задержку роста и развития будущего ребенка, гипофункцию центральной нервной системы, аномальное деление тканей. При сильном недостатке кислорода возникает внутриутробная гибель плода.
Отслойка плаценты
Преэмплаксия у беременных что это? – данная болезнь является фактором риска тяжелого осложнения беременности — преждевременной отслойки нормально расположенной плаценты. Данная патология приводит к развитию самопроизвольных родов и гибели будущего ребенка.
Детские отклонения
Преэклампсия повышает риск развития некоторых врожденных патологий ребенка. Например: эпилепсию, детский церебральный паралич, патологии слуха, зрения и обоняния. Еще одним последствием заболевания является многоводие вследствие задержки оттока околоплодной жидкости.
Инсульты
Заболевание мешает нормальной жизнедеятельности будущей матери. Преэклампсия у беременных способствует ухудшению самочувствия, снижению работоспособности. Патология может вызывать нарушение кровоснабжения жизненно важных органов. За счет этого возникают осложнения преэклампсии — инсульты, печеночная недостаточность, снижение функции почек. В тяжелых случаях патология может спровоцировать смерть женщины.

Симптомы преэклампсии
Преэклампсия беременных симптомы: клинические проявления заболевания разнообразны и зависят от стадии патологии. Легкие формы преэклампсии могут не сопровождаться выраженными признаками. Наиболее распространенный симптом патологии — отеки.
Отеки
Преэклампсия при беременности сопровождается отеками, не проходящими к утру. Они могут располагаться в любых частях тела — на стопах, голенях, руках, лице. Также данное заболевание характеризуется развитием скрытых отеков в брюшной и грудной полости. Долгое время они не видны человеческому глазу. Застой жидкости выявляют, наблюдая за количеством выпитой и выделенной воды, либо проводя постоянные измерения массы тела.
Зрение
Со стороны центральной нервной системы возможно появление таких симптомов, как «мушки» перед глазами, ухудшение зрения, боли в голове, обморочные состояния. В редких случаях у будущей матери развиваются судорожные припадки.
Осложнения в желудочно-кишечном тракте связаны с растяжением капсулы печени из-за застоя жидкости в ней. За счет данного явления беременная женщина может ощущать тупые боли в верхней части живота.
Артериальное давление
Иногда на фоне преэклампсии возникают симптомы, связанные с нарушением системы гемостаза. Затем появляется кровоподтеки на кожном покрове, падает артериальное давление, гемолитическая анемия (сопровождается желтухой).
Сердечные боли
К сердечным симптомам преэклампсии относят нарушения ритма и боли за грудиной. Также заболевание может способствовать патологиям почечной функции — снижению количества выделяемой мочи или ее полному отсутствию.

Диагностика заболевания
Для постановки диагноза «преэклампсия» срок беременности должен превышать 20 недель. Главный скрининговый метод выявления заболевания — измерение артериального давления. При его значениях выше 140/90 беременную женщину считают больной. Для подтверждения преэклампсии врач оценивает общий анализ мочи, суточная потеря белка должна превышать 300 миллиграмм.
УЗИ
Для подтверждения диагноза врачи прибегают к дополнительным методам исследования. Специалисты могут провести ультразвуковое сканирование с допплеровским датчиком. Данное исследование помогает оценить состояние маточных и плацентарных сосудов.
Внимание! Для своевременного выявления преэклампсии будущей матери не следует пропускать плановые осмотры акушера-гинеколога, на которых врач оценивает артериальное давление и фильтрующую функцию почек.
Анализ крови
Косвенным признаком преэклампсии является обнаружение в биохимическом анализе крови повышенного количества мочевины. Она является маркером неправильной работы мочевыделительной системы.
Для диагностики осложнений заболевания производится оценка общего анализа крови. В нем может быть выявлено снижение тромбоцитов ниже 100000/микролитр. Оценка функции печени и почек возможна по результатам исследования биохимического анализа крови.
При нарушениях в работе почек наблюдается повышение уровня креатинина. Увеличение в крови ферментов в печени говорит о развитии ее недостаточности. При патологиях зрения женщина может быть направлена на осмотр к офтальмологу.

Лечение преэклампсии
Тактика лечения преэклампсии зависит от стадии заболевания. При умеренном течении патологии возможно пролонгирование беременности с профилактикой осложнений. Для этого врачи назначают препараты, которые снижают артериальное давление.
Наиболее безопасным препаратом данной группы считают Метилдопу. Лекарственное средство не способствует развитию осложнений со стороны плода. При неэффективности Метилдопы врачи назначают другие препараты — Нифедипин и Нетопролол. Эти медикаменты могут способствовать рождению маловесных детей.
Лекарственное средство не способствует развитию осложнений со стороны плода. При неэффективности Метилдопы врачи назначают другие препараты — Нифедипин и Нетопролол. Эти медикаменты могут способствовать рождению маловесных детей.
При выявлении преэклампсии тяжелой степени женщине требуется быстрая медицинская помощь, направленная на нормализацию артериального давления. Для данных целей используются препараты Клофелин, Нифедипин и Нитроглицерин.
Для профилактики развития судорог будущей матери показано внутривенное введение сульфата магния. В течение 24 часов с момента выявления тяжелой преэклампсии беременной женщине должно быть произведено кесарево сечение.
Профилактика
Преэклампсия клинические рекомендации: на современном этапе медицины профилактика преэклампсии является серьезной проблемой, поскольку ученые не знают точный патогенез данного заболевания. Доказано, что повышенное потребление кальция в рационе предупреждает повышение артериального давления. Именно поэтому будущим матерям следует употреблять молочные продукты, сою, миндаль, брокколи, рыбу.
Ацетилсалициловая кислота является средством профилактики преэклампсии. Однако прием этого препарата показан не всем женщинам, и лишь беременным, находящимся в группе риска. В нее входят будущие матери с артериальной гипертензией, диагностированной до беременности, с сахарным диабетом, имеющим преэклампсию в акушерском анамнезе. Также назначают клп при беременности-это определенная поза при беременности, которая облегчает нагрузку на позвоночник и внутренние органы.

Возможные осложнения
Тяжелая преэклампсия может вызывать различные осложнения со стороны матери и плода. Патология является фактором развития инфарктов различных органов — головного мозга, сердца, почек, кишечника.
Заболевание может спровоцировать разрыв капсулы печени, который проявляется бледностью кожного покрова, резким падением артериального давления, резкой болью в верхней части живота.
Наиболее опасными осложнениями преэклампсии являются эклампсия и HELLP-синдром. Данные состояния угрожают жизни матери и ребенка, требуют немедленного стационарного лечения и родоразрешения с помощью операции.
Эклампсия
Эклампсия у беременных что это такое? Эклампсия это — развитие судорожного припадка у беременной женщины на фоне артериальной гипертензии. Данное осложнение представляет серьезную угрозу для жизни плода и матери. Патология развеивается на фоне существующей преэклампсии тяжелой степени.
Во время припадка женщина теряет сознание и падает на землю. Обычно он продолжается около 2-3 минут и заканчивается прерывистым вдохом. Эклампсия является фактором развития тяжелых осложнений — ДВС синдрома, кровоизлияния в мозг, сердечной недостаточности. Также патология может приводить к гибели ребенка и женщины.
Лечение эклампсии заключается в профилактике осложнений и смерти женщины. Для этого окружающим следует положить будущую мать на спину, повернуть ее голову на бок, освободить язык. Во время приступа эклампсии в медицинском учреждении врачи вводят противосудорожные препараты.
Если судорожный припадок произошел вне больницы, окружающим следует немедленно позвонить в скорую помощь. После нормализации состояния женщины проводят экстренное родоразрешение.

HELLP-синдром
HELLP-синдром — осложнение преэклампсии или эклампсии, сопровождающееся распадом эритроцитов, печеночной недостаточностью и снижением количества тромбоцитов. Данное состояние очень опасно для жизни будущей матери и ребенка.
Клиническая картина патологии крайне разнообразна, наиболее часто она включает в себя основные симптомы преэклампсии — боли в верхней части живота, недомогание, отеки на руках и лице. Более специфичными признаками патологии являются кровоподтеки на теле, желтуха, рвота «кофейной гущей», судороги и кома.
Для диагностики HELLP-синдрома необходим забор крови будущей матери на общий и биохимический анализ. После постановки диагноза врачи проводят немедленное кесарево сечение. Для лечения патологии используются противовоспалительные препараты и инфузионная терапия, направленная на восполнение эритроцитов и тромбоцитов.
Источник
