Прамипексол при синдроме беспокойных ног
Синдром беспокойных ног (restless legs syndrome) стал активно изучаться с 1945 г., когда вышла в свет работа шведского невролога К. Экбома [5], впервые подробно описавшего данное явление. Однако первое упоминание о похожем синдроме было сделано еще в XVII в. известным английским врачом, анатомом и физиологом Томасом Виллисом [26].
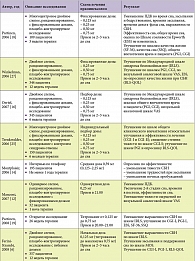
Таблица 1. Исследования прамипексола при СБН
На сегодняшний день синдром беспокойных ног (СБН) – это хроническое состояние, характеризующееся двигательным беспокойством и дискомфортными ощущениями в ногах, которые возникают в покое и приводят к физическому недомоганию и нарушению сна. Идиопатическим, или первичным, СБН страдают около 5% населения, причем чаще синдром регистрируется в пожилом возрасте (10–15%). Кроме того, СБН может развиваться вторично, на фоне дефицита железа, терминальных стадий почечной недостаточности, беременности, ревматологических заболеваний, диабета, полиневропатий, болезни Паркинсона, рассеянного склероза, повреждений спинного мозга. Несмотря на такое широкое распространение, диагностика и лечение СБН до сих пор вызывают затруднения, что прежде всего связано с недостаточной информированностью врачей относительно данного состояния. Между тем у 20% пациентов заболевание протекает достаточно тяжело и вызывает серьезную дезадаптацию, что при отсутствии правильной диагностики и эффективного лечения может привести к суициду.
В начальной стадии заболевания клинические проявления СБН могут носить интермиттирующий характер, лишь иногда доставляя больному неудобства, однако по мере прогрессирования болезни они становятся постоянными. В большинстве случаев пациент начинает рассказывать о дискомфорте, возникающем в неподвижном состоянии через несколько минут – час после того, как пациент лег или сел. Чем дольше продолжается покой, тем больше вероятность возникновения симптомов и тем более интенсивными они становятся. Симптоматика может быть как одно-, так и двухсторонней. Пациенты описывают дискомфортное состояние как «скребущее, ползущее, зудящее, жгущее, тянущее, ноющее, холодящее, причиняющее беспокойство или боль ощущение», локализующееся где-то глубоко в мышцах или костях, реже в суставах ног. Более чем у половины пациентов задействуются также и руки, однако изолированное вовлечение рук исключается. Ощущение нарастает, и появляется острая потребность двигать ногами, реже руками или всем телом. Как только начинается двигательная активность, симптоматика исчезает, что позволяет дифференцировать СБН с другими заболеваниями. В типичных случаях нелеченые пациенты испытывают максимальный дискомфорт между 0–4 часами ночи и наибольшее облегчение между 6–12 часами дня. В ночное время ухудшение проявляется вне зависимости от того, спит пациент или нет. Большинство больных отмечают период значительного облегчения днем, когда симптоматика СБН выражена минимально или отсутствует. Однако в тяжелых случаях пациенты могут испытывать неприятные симптомы постоянно и только при опросе вспоминают, что отмечали циркадные изменения на более ранних стадиях заболевания. Пациенты, у которых симптомы возникают после продолжительного периода покоя, например во время путешествия, могут не ощущать циркадных изменений. Циркадный ритм может меняться под действием лекарственных препаратов, во время переездов, на фоне плохого и нерегулярного сна. Наиболее характерные признаки СБР легли в основу эссенциальных критериев диагноза СБН, опубликованных в 2003 г. R. Allen и соавт. [1]. К ним относят:
- стремление совершать движения ногами, обычно вызванное или сопровождающееся неприятными ощущениями в ногах (иногда стремление двигать ногами может присутствовать без неприятного ощущения, могут вовлекаться также руки и туловище);
- начало или усиление проявлений в период покоя (например, при лежании или сидении);
- частичное или полное исчезновение симптоматики при движении;
- возникновение или усиление проявлений вечером или ночью (если симптоматика очень выражена, ночное ухудшение может быть малозаметно, но оно обязательно присутствует).
Существует также ряд вспомогательных диагностических критериев, которые не обязательны, но характерны для заболевания. Во-первых, замечено, что семейный анамнез выявляется более чем у 50% больных с идиопатическим СБН. Показано, что возможен аутосомно-доминантный тип передачи с почти полной пенетрантностью, но вариабельной экспрессивностью патологического гена. Предполагают как полигенную, так и моногенную природу болезни. Скорее всего, заболевание является результатом сложного взаимодействия генетических и внешних факторов [29]. Во-вторых, более чем 90% больных СБН отвечают положительно на дофаминергическую терапию (леводопа или агонисты дофаминовых рецепторов), причем эффективная доза этих препаратов гораздо ниже, чем при болезни Паркинсона. Кроме того, приблизительно у 80% больных с СБН выявляются периодические движения конечностями (во время отдыха или сна) продолжительностью от 0,5 до 5 секунд, которые повторяются сериями с интервалом в 20–40 секунд. Характерный рисунок движения – тыльное сгибание большого пальца, иногда с веерообразным разведением остальных и сгибанием стопы, возможно сгибание в коленных и тазобедренных суставах, иногда сгибание рук. Периодические движения конечностями неспецифичны для СБН и могут встречаться при других заболеваниях, а также в норме, особенно у пожилых людей. В типичных случаях диагностика синдрома не составляет труда. Однако симптоматика может оказаться неоднозначной, как, например, при коморбидных состояниях, двигательных расстройствах или нарушениях сна другой этиологии, что затрудняет постановку диагноза. Для выявления симптоматической природы заболевания проводится клинический осмотр, при необходимости – лабораторное и нейрофизиологическое обследования. Положительный эффект дофаминергической терапии подтверждает диагноз СБН. При затруднениях в диагностике может помочь исследование ночного сна (полисомнография). Типичные признаки СБН:
1. Клиническое течение. СБН может начаться в любом возрасте, раннее начало свидетельствует о первичном, а позднее – о вторичном характере заболевания. Для первичного СБН характерно флюктуирующее, для вторичного СБН – хроническое прогрессирующее течение. Возможны ремиссии, в редких случаях – спонтанное выздоровление. Вторичный СБН может исчезнуть при успешном лечении основного заболевания. СБН с ранним началом обычно развивается медленно, в течение многих лет, а поздно возникший СБН прогрессирует быстрее.
2. Нарушения сна. Более чем 90% пациентов жалуются на трудности засыпания или тревожный сон с постоянными пробуждениями. Проблема со сном часто бывает первой причиной обращения пациента к врачу. При исследовании сна выявляются увеличение времени засыпания и периодические движения конечностями, снижение общего времени сна, его эффективности и медленной фазы сна. Эффективность сна часто уменьшается более чем на 50%. Пациенты со средним и тяжелым течением СБН часто спят менее 5 часов за ночь.
3. Медицинский осмотр. Неврологическое исследование при первичном СБН не выявляет патологии, при вторичном СБН можно обнаружить признаки радикуло- или нейропатии.
Патогенез заболевания до конца не изучен, предполагается наличие трех основных взаимодействующих между собой компонентов: дофаминергической дисфункции, нарушений обмена железа и генетической предрасположенности. На дефект дофаминергической системы указывают ухудшение СБН на фоне приема нейролептиков и эффективность терапии дофаминергическими средствами. Есть данные, свидетельствующие о дисфункции дофаминергических путей на уровне диэнцефалоспинального тракта (от гипоталамических ядер к серому веществу спинного мозга). Предполагается, что эти пути осуществляют модулирующее влияние на сенсомоторные спинальные круги. Вероятно, задействованы также нейроны, расположенные в каудальном отделе таламуса и перивентрикулярном сером веществе среднего мозга [17]. Учитывая положительное влияние опиоидов на проявления СБН, рассматриваются также роль дисфункции эндогенной опиоидергической системы и ее взаимодействие с дофаминергической. Недавно проведенное исследование применения ПЭТ с неспецифическими опиоидными лигандами показало отрицательную корреляцию между тяжестью СБН и связыванием лиганда в таламусе, миндалевидном теле и передней поясной извилине – структурах, задействованных в центральных болевых механизмах. Изменения в метаболизме железа, вероятно, влияют на дофаминовую медиацию, поскольку железо выступает в качестве кофактора для тирозингидроксилазы. Кроме того, дофаминергическая трансмиссия может нарушаться под действием генетических факторов, которые к тому же могут воздействовать и на другие структуры ЦНС, способные спровоцировать появление СБН. Таким образом, аномальная гипервозбудимость спинальных кругов может быть обусловлена не только дисбалансом нисходящих дофаминергических влияний, но и поражением на уровне спинного мозга, его корешков и периферической нервной системы.
Терапия СБН носит симптоматический характер. Необходимо подчеркнуть, что лечение рекомендуется назначать лишь в том случае, если симптомы заболевания причиняют дискомфорт и приводят к дезадаптации пациента. Начать рекомендуется с соблюдения режима: выполнять умеренные физические нагрузки, не переутомляться в течение дня, гулять, хорошо проветривать помещение перед сном, принимать душ или ванну для ног вечером, исключать переедание и употребление на ночь чая/кофе/алкоголя. Необходимо также отменить медикаменты, способные спровоцировать развитие СБН, и принимать препараты для восполнения дефицита йода и железа. В момент приступа рекомендуется встать и походить, выполнить релаксирующие упражнения, растереть ноги. Считается, что у 20–25% пациентов с СБН в связи с выраженностью симптомов требуется назначение фармакологической терапии. Для фармакологического лечения используются следующие группы препаратов [22]:
- дофаминергические препараты (агонисты дофаминовых рецепторов или препараты леводопы);
- бензодиазепины (клоназепам);
- антиконвульсанты (габапентин, карбамазепин);
- опиоиды (оксикодон, кодеин, трамадол).
Дофаминергические препараты (препараты леводопы и агонисты дофаминовых рецепторов) – средства первого выбора лечения СБН. Остальные три группы используются в случае непереносимости дофаминергической терапии или при истощении эффекта. Во многих случаях политерапия несколькими лекарственными средствами с разными механизмами действия оказывается эффективнее монотерапии. Дофаминергические препараты влияют на все основные проявления СБН, не приводят к нарушению когнитивных функций, не вызывают сонливости, привыкания и зависимости, как бензодиазепины и опиоиды. Препараты эффективны в небольших дозах и хорошо переносятся, что делает возможным их длительное применение.
При выборе между леводопосодержащими препаратами и агонистами дофаминовых рецепторов (АДР) предпочтение отдается последним, поскольку применение леводопы у 80% пациентов вызывает феномен аугментации, или «отдачи» [20]. Аугментация – это усиление симптомов или появление их в более раннее время вечером или более позднее утром по сравнению с обычным временем начала (до лечения), ощущения могут распространяться на ранее не задействованные части тела; длительность терапевтического эффекта при этом снижается. Феномен становится особенно заметен, когда доза леводопы доходит до 200 мг в день. При возникновении данного явления рекомендуется снизить дозу леводопы и добавить или полностью перейти на АДР. При применении АДР риск возникновения аугментации гораздо ниже, чем при терапии леводопой, препараты данной группы неплохо переносятся больными, имеют хорошую эффективность в относительно низких дозах и обеспечивают устойчивый эффект [2]. Таким образом, препаратами выбора при СБН являются агонисты дофаминовых рецепторов. Среди препаратов, доступных на российском рынке, наибольший опыт применения накоплен в отношении прамипексола (Мирапекс). Прамипексол – неэрголиновый агонист D2 и D3 дофаминовых рецепторов, на сегодняшний день официально рекомендованный для терапии СБН. Было проведено более десятка исследований (табл. 1), в том числе 4 плацебо-контролируемых [16, 21, 15, 8, 18, 27] испытания, которые продемонстрировали безопасность и эффективность препарата в лечении пациентов с СБН [3, 4, 24, 13, 23]. Достоверно установлено положительное влияние прамипексола на моторные и сенсорные симптомы заболевания [10]. Механизм действия прамипексола при СБН, предположительно, основывается на взаимодействии с D3-рецепторами дорзального и интермедиолатерального ядер серого вещества спинного мозга. Это предположение основано на гипотезе возникновения СБН в результате дисфункции нисходящих ингибирующих дофаминергических путей из гипоталамуса к D3-рецепторам дорзального и интермедиолатерального ядер серого вещества спинного мозга. Данный механизм действия препарата подтверждается в ряде исследований, где прамипексол быстро и эффективно уменьшает периодические движения конечностями (ПДК) при СБН и при этом оказывает очень ограниченное действие на центральные механизмы сна и его архитектонику.
Рассмотрим влияние препарата Мирапекс на основные проявления заболевания: снижение качества сна, периодические движения конечностями во сне и неприятные ощущения в конечностях в покое. Воздействие прамипексола на качество сна пациентов оценивалось с помощью субъективных (шкалы, опросники) и объективных методов. В нескольких работах использовались полисомнографические методики [6, 21, 12]. Было показано, что терапия прамипексолом прежде всего уменьшает выраженность такого феномена, как периодические движения конечностями во сне. Этот симптом, как уже говорилось, чрезвычайно часто сопровождает СБН, усугубляя его влияние на качество сна. Надо отметить, ПДК – наиболее объективный показатель при оценке СБН, поскольку его легко оценить с помощью электрофизиологической методики. В исследованиях Mauro Manconi и соавт. [11] с помощью полисомнографии были наглядно продемонстрированы эффективность небольших доз прамипексола (0,25 мг) уже в первую ночь после его применения и прогрессирующее снижение индекса ПДК в течение ночи, чего не наблюдалось при приеме плацебо. Интересно, что при изолированном синдроме ПДК без СБН снижения индекса не наблюдалось. Учитывая полученные данные, авторы предложили использовать этот эффект в качестве фармакологического теста при диагностически сложных случаях СБН.
Исследование влияния на архитектонику сна без учета показателей ПДК дало менее яркие результаты. В исследовании Partinen и соавт. [18] было получено снижение времени дельта-фазы сна, а в исследовании Ferri и соавт. [7] зафиксировано увеличение продолжительности 2-й фазы сна. Jama с коллегами [9] показал, что прамипексол эффективно воздействует на ПДК и уменьшает время засыпания после 3 недель применения, но другие параметры сна, в частности, его структура, по мнению авторов, изменяются мало. Даже при успешном купировании СБН с ПДК проблемы со сном могут оставаться [15]. Тем не менее с помощью объективных методик в большинстве исследований было достоверно показано, что применение прамипексола уменьшает время засыпания, улучшает эффективность и качество сна. Другой важный показатель – выраженность неприятных ощущений при засыпании – достоверно уменьшался на фоне приема прамипексола [16, 27, 6]. Так, на фоне терапии прамипексолом наблюдалось значимое снижение балла по визуальной аналоговой шкале (VAS) в несколько раз (от 6,8 до 1,3), чего не наблюдалось при приеме плацебо (от 7,0 до 5,8) [9].
Таким образом, прамипексол способен быстро, практически в первую же ночь, купировать основные проявления СБН – ощущение дискомфорта в конечностях и периодические движения в конечностях во время сна, что приводит к улучшению качества сна и жизни пациента. Необходимо упомянуть, что прамипексол не теряет своей эффективности при длительном применении, терапия препаратом в течение 26 недель [19] и даже года [14] обеспечивает положительный эффект на фоне приема небольших доз (0,125–2,25 мг) [14]. К сожалению, при отмене препарата через некоторое время (по данным Trenkwalder с соавт. [25], примерно через 6 месяцев) состояние пациентов начинает значительно ухудшаться. Поэтому пациентам с СБН показана постоянная терапия прамипексолом в небольших, индивидуально подобранных дозировках. Обычно препарат хорошо переносится и не вызывает серьезных побочных эффектов. Тем не менее, как показал опыт, примерно у 20% пациентов требуется отмена терапии, что связано чаще всего с появлением желудочно-кишечных побочных явлений (тошноты, неприятных ощущений в желудке, диареи), реже головной боли или ортостатической гипотензии. Перечисленные нежелательные явления появляются в начале терапии при титрации препарата, затем их выраженность постепенно ослабевает.
Источник
Имеет ограничения при беременности
Запрещен при грудном вскармливании
Запрещен детям
Имеет ограничения для пожилых людей
Разрешен при проблемах с печенью
Имеет ограничения при проблемах с почками
Болезнь Паркинсона – тяжелое неврологическое заболевание, которое сопровождается нарушением двигательной активности, ригидностью мышц, слюнотечением. Чаще всего оно возникает уже в преклонном возрасте. Для устранения тяжелой симптоматики назначают специфические лекарства. Одним из них является Мирапекс, который, согласно инструкции по применению, может применяться также при синдромах паркинсонизма и беспокойных ног и имеет несколько форм выпуска.
Общие сведения о лекарстве
Препарат Мирапекс – популярное противопаркинсоническое средство, которое широко применяется в неврологической практике. Его производит известная фармацевтическая компания «Берингер Ингельхайм Фарма» (Германия).
Лекарственная группа, МНН, применение
Лекарство относят к особой лекарственной группе – дофаминергическим средствам, поскольку его активное вещество является агонистом дофамина.
Такие препараты увеличивают количество дофамина в центральной нервной системе, что способствует уменьшению признаков паркинсонизма.
Международное непатентованное название лекарства зависит от активного компонента, который входит в его состав и определяет его воздействие на организм. МНН Мирапекса – Прамипексол. Сферой использования препарата является неврология. Чаще всего его назначают при признаках болезни Паркинсона, а также при СБН.
Форма выпуска Мирапекса и стоимость
На аптечных прилавках лекарство можно найти в виде таблеток для приема внутрь. Их внешний вид несколько отличается в зависимости от содержания активного компонента:
- 0,25 мг – белые овальные таблетки, которые имеют глубокую линию разлома, нанесенную на них маркировку P7 и логотип компании;
- 1 мг – круглые белые таблетки с маркировкой P9 и фирменным логотипом.
Упакованы бадлетки в ячейковые блистеры по 10 штук. Всего в картонной коробке содержится 30 таблеток. Приобрести Мирапекс можно практически в любой аптеке, при этом его цена зависит от содержания активного компонента. Примеры цен в разных аптеках крупных городов России приведены в таблице.
| Название лекарства, количество действующего вещества (мг) | Название аптеки и города | Стоимость в рублях |
|---|---|---|
| Мирапекс 0,25 | ДИАЛОГ, Москва и область | 241 |
| Мирапекс 1 | ДИАЛОГ, Москва и область | 957 |
| Мирапекс 0,25 | Лаборатория красоты и здоровья, Москва | 251 |
| Мирапекс 1 | Омнифарм, Москва | 1020 |
| Мирапекс 0,25 | БАЛТИКА-МЕД, Санкт-Петербург | 273 |
| Мирапекс 1 | БАЛТИКА-МЕД, Санкт-Петербург | 1075 |
| Мирапекс 0,25 | Фармакея, Санкт-Петербург | 267 |
| Мирапекс 1 | Фармакея, Санкт-Петербург | 1083 |
Препарат отпускается по специальному рецепту врача, поскольку является сильнодействующим средством.

Состав и фармакосвойства
В состав Мирапекса входит основной компонент – прамипексол, который обеспечивает действие препарата. Одна таблетка может содержать его 0,25 или 1 мг. Дополнительно в составе имеются вспомогательные вещества. Среди них – кукурузный крахмал, повидон, стеарат магния, диоксид кремния и подсластитель Е 421.
Фармакодинамика препарата зависит от действия его активного вещества. Прамипексол является селективным агонистом рецепторов дофамина. Он стимулирует эти рецепторы, что приводит к уменьшению дофаминергической дисфункции в полосатом теле головного мозга. Также вещество защищает дофаминовые нервные клетки от дегенеративного процесса, которые возникает как ответ на ишемию или нейротоксичность метамфетамина и леводопы.

Преимущества препарата
Фармакокинетические особенности прамипексола:
- при употреблении внутрь способен быстро и полностью всасываться через пищеварительный тракт;
- общая биодоступность составляет около 92%;
- наибольшая концентрация в крови наблюдается спустя 2-3 часа после приема;
- абсорбция снижается при приеме пищи, что не влияет на общий объем всасывания;
- практически не метаболизируется;
- выводится преимущественно почками (более 80% в неизмененном виде), а также вместе с калом (около 2%);
- скорость полувыведения колеблется от 8 часов у молодых людей до 12 у пожилых.
Эффективность препарата при паркинсонизме или синдроме БН сохраняется даже при длительном применении.
Мирапекс ПД
Существует особая форма препарата, обладающая пролонгированным действием – Мирапекс ПД. Выпускается в виде таблеток. Его основные отличия от обычной формы с медленным высвобождением активного компонента:
- 1 таблетка может содержать 0,375, 1 или 1,5 мг моногидрата гидрохлорида прамипексола;
- принимаются 1 раз в сутки;
- уменьшенное колебание концентрации прамипексола на протяжении суток;

Описание препарата
- максимальное содержание действующего вещества в крови наблюдается спустя 6 часов после приема;
- употребление пищи никак не влияет на биодоступность.
Стоимость такого лекарства зависит от содержания активного вещества и количества таблеток в упаковке. Цена колеблется от 128 (0,375 мг, 10 штук) до 3165 (3 мг, 30 штук) рублей.

Показания и ограничения к приему
Препарат имеет особые показания к назначению. Его используют при таких неврологических патологиях:
- Первичный паркинсонизм. Лекарство могут применять в качестве монотерапии. Также его назначают вместе с леводопой, когда ее эффективность при длительном применении снижается или становится не устойчивой (эффект включения-выключения).
- Синдром беспокойных ног (СБН) идиопатической природы. Такое патологическое состояние часто возникает без видимых причин. Препарат применяют как при умеренной, так и при тяжелой стадии.
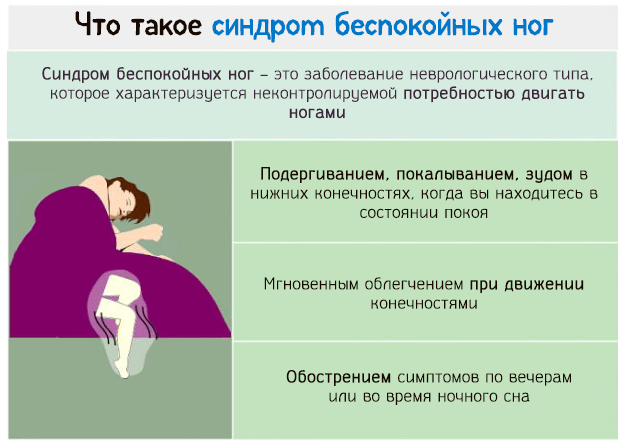
Основные симптомы синдрома беспокойных ног
Противопоказано использовать средство при индивидуальной непереносимости его компонентов. Его не назначают детям и подросткам младше 18 лет. Поскольку на них не проводились клинические исследования, нет данных о его безопасности и эффективности. Ограничениями являются тяжелые стадии почечной недостаточности или пониженное кровяное давление. В этих случаях препарат принимают очень осторожно под наблюдением врача.
Не имеется данных о влиянии лекарства на течение беременности или плод. Назначать Мирапекс при беременности можно тогда, когда возможная польза для женщины намного выше потенциального риска для ребенка.
Прамипексол способен подавлять выработку пролактина, что способствует уменьшению лактации. Его непосредственное влияние на качество грудного молока и ребенка не изучалось. Поэтому лучше при необходимости приема Мирапекса грудное вскармливание прекратить.
Инструкция по применению препарата
Медикаментозное средство предназначено для приема внутрь пероральным способом. Таблетки следует глотать целиком, запивая большим объемом чистой воды.
Применение для взрослых людей
Дозировка лекарства зависит от характера патологии и ее тяжести. При паркинсонизме в начале лечения назначается минимальная доза, которую постепенно увеличивают до оптимально действенной. Дозу за сутки разделяют на 3 приема. Вот приблизительная схема дозирования:
- первая неделя – пациенты принимают по 0,125 мг трижды в сутки (в общем 0,375 мг);
- вторая неделя – по 0,25 мг (общее количество за сутки – 0,75 мг);
- третья неделя – по 0,5 мг за раз, всего за сутки – 1,5 мг.

Схема дозирования
Если требуется дальнейшее повышение дозы, то ее увеличивают на 0,75 мг каждую неделю. Максимально за сутки можно принять не более 4,5 мг прамипексола. Поддерживающая дозировка составляет от 0,375 до 4,5 мг лекарства за сутки. Большинству пациентов достаточно 1,5 мг в день для поддержания лечебного эффекта.
Пациентам с нарушением функционирования почек показана коррекция дозы. При этом она подбирается в зависимости от клиренса креатинина:
- 50 мл за минуту – нет необходимости снижать дозировку;
- от 20 до 50 млмин – в начале терапии принимают по 0,125 мг дважды в сутки, но не более 2,25 мг;
- менее 20 млмин – для начала назначают суточную дозу 0,125 мг (она не должна превышать 1,5 мг).
Если у пациента ухудшилась работа почек на фоне приема Мирапекса, то для него нужно уменьшить дозу в сутки на столько, на сколько снизился клиренс креатинина. Людям с печеночными патологиями нет необходимости корректировать дозу.
При СБН в начале терапии рекомендуется принимать по 0,125 мг 1 раз в сутки перед сном. При необходимости облегчения симптоматики дозировку повышают каждые 5 или 7 дней. Схема правильного титрования дозы:
- 1 этап – 0,125 мг в сутки;
- 2 этап – 0,25 мг;
- 3 этап – 0,5 мг;
- 4 этап – 0,75 мг.
Максимум за сутки пациентам с такой патологией рекомендуется принимать не более 0,75 мг. Спустя 3 месяца терапии проводится обследование больного и принимается решение о необходимости дальнейшего приема лекарства. Если лечение прекращалось более чем на несколько дней, то его повторно назначают с минимальной дозы.
Прием препарата детьми
Детям и подросткам до 18 лет лекарство не назначается. Синдром Паркинсона у них не возникает, а при СБН степень риска намного выше, чем предполагаемая польза. К тому же клинические исследования для этой категории пациентов не проводились, поэтому тяжело спрогнозировать воздействие препарата на детский организм.
Применение Мирапекса ПД
Согласно инструкции по применению, прием Мирапекса ПД несколько отличается:
- Таблетки принимают внутрь, глотая целиком и запивая жидкостью.
Такая форма является пролонгированной, то есть активное вещество медленно высвобождается в течение суток. Поэтому целесообразно принимать лекарство только 1 раз в сутки.
Начинают лечение с минимальной дозы, которую постепенно повышают на протяжении 3 недель. Схема повышения дозировки:
- 1 неделя – 0,375 мг;
- 2 неделя – 0,75 мг;
- 3 неделя – 1,5 мг.
- При поддерживающей терапии дозировка составляет от 0,375 до 4,5 мг за сутки.
- Если пациент не принял таблетку в назначенное время, то ее можно выпить в течение следующих 12 часов. Если прошло больше, то прием следует отложить до следующего дня.
Препарат необходимо принимать в одно и то же время суток (лучше вечером за 3 часа до сна). Прием пищи не влияет на активность лекарства.
Отмена лекарства
При паркинсонизме категорически запрещено резко прекращать прием Мирапекса и Мирапекса ПД. Это может спровоцировать развитие злокачественного нейролептического синдрома – опасного для жизни расстройства неврологической, психической и соматической сферы. Как этого избежать?
Если пациенту нужно прекратить пить таблетки, то постепенно в течение нескольких недель уменьшается дозировка по 0,75 мг каждые 7 дней. При достижении дозы 0,375 мг можно прекратить прием лекарства. Поскольку суточная доза при СБН не превышает 0,75 мг, то прием Мирапекса можно прекратить без постепенного уменьшения дозировки.
Фармакологическое взаимодействие
Активное вещество лекарства незначительно связывается с белками крови и практически не поддается биотрансформации. Поэтому его взаимодействия со многими медикаментами не возникает. Его не рекомендуют сочетать с такими веществами:
- циметидин (увеличивает концентрацию прамипексола в крови);

Циметидин
- амантадин (риск возникновения избыточной дофаминовой стимуляции, что проявляется возбудимостью, дискинезией, галлюцинациями);
- седативные средства и этанол (возможно усиление негативных реакций и токсичности прамипексола);
- антипсихотические препараты.
С антихолинергическими препаратами Мирапекс можно совмещать, поскольку большинство из них подвергаются метаболизму. Только при сочетании с леводопой дозу следует уменьшить, коррекции дозировки других противопаркинсонических средств не требуется.
Побочные явления и признаки передозировки
Прием препарата может спровоцировать появление негативных реакций. Среди побочных явлений чаще всего возникают:
- изменение поведения (импульсивность, агрессивность);
- аномальный аппетит, что приводит к перееданию;
- снижение или увеличение веса пациента;
- тяга к покупкам и азартным играм;
- гиперкинезия;

Гиперкинезия
- усиление сексуального желания или снижение либидо;
- возникновение галлюцинаций и аномальных сновидений;
- спутанность сознания, проблемы с памятью, амнезия;
- сонливость, внезапное засыпание;
- обморочные состояния;
- снижение кровяного давления;
- частые боли в голове и головокружение;
- параноидальные состояния;
- общая слабость, подавленность, утомляемость;
- ухудшение пищеварения (тошнота, рвота, запор, боли в области живота);
- периферические отеки;
Периферические отеки
- аллергические реакции на коже (покраснение, зуд, жжение, высыпания);
- реакции гиперчувствительности (светобоязнь и другие);
- проблемы со зрением;
- инфекционные болезни (пневмония).
Передозировка случается редко. Она сопровождается такими признаками:
- тошнота и рвота;
- излишнее возбуждение;
- появление галлюцинаций;
- гиперкинезия;
- снижение кровяного давления.
При появлении таких симптомов больного доставляют в медицинское учреждение. Там ему промывают желудок и назначают симптоматическую терапию. Специфического антидота не существует.
При возбуждении центральной НС используют нейролептики.
Аналогичные средства Мирапекса
Когда требуется заменить Мирапекс, назначаются его аналоги. Такие препараты имеют схожий состав или механизм действия. Самые популярные из них:
- Прамипексол-Тева. Израильский структурный аналог Мирапекса. Продается в виде таблеток для приема внутрь. Одна таблетка может содержать 0,125, 0,25, 0,5 или 1 мг активного компонента. Доступное и эффективное лекарство от симптомов паркинсонизма.
- Проноран. Это лекарство из Франции на основе пирибедила, который является агонистом дофаминергических рецепторов. Форма выпуска – круглые выпуклые таблетки красного цвета. Препарат обладает противопаркинсоническим действием. Его стоимость около 500 рублей за упаковку 30 таблеток.
Описание препарата Проноран
- Реквип Модутаб. Популярное средство из Великобритании, которое содержит действующее вещество ропинирол. Относится к дофаномиметикам, применяется при первичном и вторичном паркинсонизме. Выпускается в виде таблеток пролонгированного действия. Стоимость лекарства достаточно высокая и зависит от содержания ропинирола в 1 таблетке (от 1450 рублей за упаковку 28 таблеток по 2 мг до 4000 за такое же количество по 8 мг).
- Ньюпро. Германское лекарство на основе вещества ротиготин, которое также проявляет противопаркинсонический эффект. Выпускается в виде трансдермального пластыря. Его клеят на сухой участок кожи 1 раз в сутки. Отпускается в аптеках по рецепту врача.
Назначать то или иное средство при болезни Паркинсона может только лечащий врач. Он также подбирает оптимальную дозировку и определяет длительность терапии.

Отзывы врачей и специалистов о Мирапексе
Насколько эффективен Мирапекс при паркинсонизме и синдроме беспокойных ног, можно понять из отзывов врачей и их пациентов. Вот некоторые из них:
Киреев В., невролог: «По моим многолетним наблюдениям, Мирапекс – отличное средство. Доступное и действенное. Большинство моих пациентов хорошо его переносят. Конечно, имеются минусы – привыкание, побочные эффекты. Но большинство противопаркинсонических средств н?
