Порок сердца и синдром дауна у плода
Хорошо известно, что врожденные аномалии сердца встречаются почти у половины детей с синдромом Дауна и оказывают большое влияние на младенческую выживаемость. С середины прошлого столетия проводилось множество исследований по выявлению частоты, специфичности и характера пороков сердца у этих детей. Так, в период 1970–1980-х гг. отмечалось повышение распространенности врожденных аномалий сердечнососудистой системы у пациентов с синдромом Дауна. Связано это было в основном с улучшением диагностики открытого артериального протока и дефекта межпредсердной перегородки (M. J. Khoury, J. D. Erickson, 1992). По данным зарубежных авторов, при синдроме Дауна наиболее часто встречаются дефект межжелудочковой перегородки, дефект межпредсердной перегородки, общий открытый атриовентрикулярный канал, тетрада Фалло и другие пороки, составляющие менее 1 %.
За годы научных наблюдений стало очевидным, что для выявления врожденного порока сердца у новорожденного с синдромом Дауна физическое обследование, включающее осмотр и аускультацию, является обязательным, но недостаточным. Так, McElhinney и др. установили, что информативность физического обследования для выявления сердечных аномалий у детей с синдромом Дауна не превышает 80 %. Оказалось, что 15 из 114 исследуемых детей при осмотре не имели признаков врожденных пороков сердца, но при ультразвуковом исследовании у них были диагностированы сердечные аномалии, а девяти из них в дальнейшем потребовалось оперативное лечение.
Материалы и методы
Нами проведено исследование частоты встречаемости и особенностей клинической картины врожденных пороков сердца и персистирующих фетальных коммуникаций у 522 детей с синдромом Дауна в возрасте от 0 до 8 лет, воспитывающихся в домашних условиях. Дети получали медико-психолого-педагогическую помощь в Центре ранней помощи Благотворительного фонда «Даунсайд Ап», где наблюдались с момента обращения (возраст при первом посещении варьировал от 0 до 7 лет) до 8 лет. При первичном обращении проводился сбор анамнеза, клиническое обследование, анализ медицинской документации. Все дети, даже в случае отсутствия клинически выраженных симптомов порока сердца, направлялись на электрокардиографическое и эхокардиографическое обследования и, при необходимости, на лечение в соответствующие профильные кардиологические стационары и диспансеры.
Результаты
У всех пациентов синдром Дауна был подтвержден хромосомным исследованием. Регулярная трисомия 21-й хромосомы была выявлена у 499 детей (499/522), что составило 90,4 %, транслокационная форма – у 24 (4,3 %), мозаицизм – у 28 (5,1 %), у одного ребенка трисомии 21-й и Х хромосом (кариотип 48,ХХХ,+21) – 0,2 %.
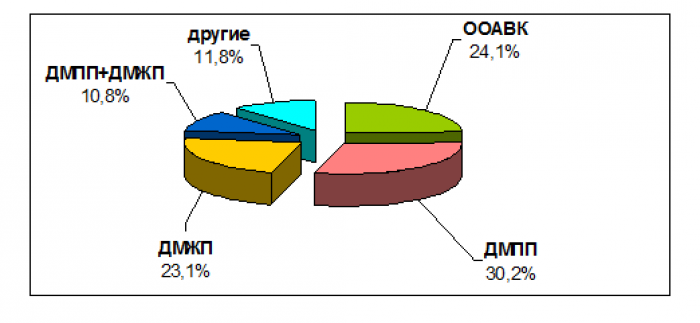
Получены результаты эхокардиографического исследования 428 детей (см. рис.). Врожденные пороки сердца диагностированы у 195 (195/428), что составило 45,6 %. В структуре этих аномалий у детей с синдромом Дауна чаще отмечался дефект межпредсердной перегородки (ДМПП), а именно в 30,2 % (59/195) случаев. Общий атриовентрикулярный канал (ОАВК) составил 24,1 % (47/195), дефект межжелудочковой перегородки (ДМЖП) – 23,1 % (45/195), сочетание дефектов межпредсердной и межжелудочковой перегородок (ДМПП+ДМЖП) – 10,8 %. Другие пороки, такие как тетрада Фалло, стеноз легочной артерии и др., в сумме составили 11,8 % (23/195). Персистенция гемодинамически значимого открытого артериального протока (ОАП), потребовавшего оперативного вмешательства, была выявлена в 2,8 % (12/428).
 Структура сердечных аномалий у детей с синдромом Дауна
Структура сердечных аномалий у детей с синдромом Дауна
Почти все исследуемые нами дети родились доношенными. Срок родов составил 38,2 ± 1,3 недель. Однако при оценке антропометрических данных новорожденных с синдромом Дауна и врожденными пороками сердца оказалось, что их физическое развитие страдает еще внутриутробно. Задержка физического развития (ЗВУР) – масса тела при рождении ниже 10 перцентилей в соответствии со сроком гестации в сравнении с показателями физического развития Г. М. Дементьевой, Е. В. Короткой – отмечалась у 18,7% детей. У всех новорожденных с сердечными аномалиями наблюдалась асимметричная форма ЗВУР (Pounderal Index, PI>25). Вероятно, задержка физического развития формировалась под влиянием, в основном, не генетического фактора.
Известно, что у новорожденных с синдромом Дауна нередко отмечается морфофункциональная незрелость (по нашим данным, она встречается в 17,9 % случаев). У детей с морфофункциональной незрелостью часто недооцениваются размеры дефекта межпредсердной перегородки, который рассматривают как открытое овальное окно даже при гемодинамической его значимости, и артериального протока, в то время как имеет место недостаточность кровообращения. Застойная легочная гипертензия приводит к развитию пневмонии. Возникновение и затяжное течение пневмонии у детей с синдромом Дауна объясняется характерными для них иммунологическими нарушениями.
Хорошо известно, что манифестация сердечной недостаточности у детей раннего возраста, в отличие от детей старшего возраста, может протекать под маской других состояний. Помимо классических симптомов, таких как тахикардия (учащение сердцебиения), тахипноэ (увеличение частоты дыхания), цианоз кожи и слизистых, типичны вялое сосание, снижение темпов физического и психомоторного развития. В подобных случаях у педиатров возникают определенные затруднения в проведении дифференциальной диагностики при наличии у ребенка синдрома Дауна. У таких детей клинические симптомы недостаточности кровообращения могут расцениваться как проявления особенностей психомоторного развития, типичных для синдрома Дауна. Так, если возникают трудности вскармливания: ребенок вялый, неохотно берет грудь или соску, вяло сосет, не может высосать необходимый объем питания, вплоть до полного отказа от кормлений, такие проблемы часто объясняются мышечной гипотонией, общей вялостью, характерной для детей с синдромом Дауна, с последующим назначением общеукрепляющего массажа, что ухудшает состояние ребенка. В дальнейшем отмечается плохая прибавка в весе. Она направляет клиницистов на выявление патологии со стороны желудочно-кишечного тракта, гипогалактии у матери, исследования качества молока, его инфицированности. В борьбе с прогрессирующей гипотрофией младенца нередко переводят на искусственные смеси. Важно отметить, что гипотрофия может стать причиной отсрочки оперативного лечения порока сердца и/или неблагоприятно повлиять на его исход.
Таким образом, слабая нацеленность педиатров на выявление симптомов недостаточности кровообращения у ребенка с синдромом Дауна затрудняет ее своевременную диагностику, а следовательно, и адекватное лечение врожденного порока сердца.
Наглядным примером будет анализ истории болезни.
Андрей Б., от первой, физиологично протекавшей беременности. Роды в срок. Вес мальчика при рождении – 3000 г., рост – 51см, оценка по шкале АПГАР 88б. Состояние ребенка после рождения удовлетворительное. Отмечались признаки морфофункциональной незрелости, фенотипические признаки синдрома Дауна. С целью подтверждения хромосомной патологии была взята кровь для определения кариотипа. Выявлена регулярная трисомия 21-й хромосомы. С первых суток жизни отмечался систолический шум при аускультации грудной клетки. Для исключения аномалий развития сердца проведено ЭХОКГ и обнаружено открытое овальное окно размером 4 мм. Ребенок был выписан домой под наблюдение участкового педиатра и кардиолога по месту жительства. В дальнейшем мальчик стал вялым, неохотно брал грудь, отмечались частые срыгивания, редкий стул. За месяц ребенок прибавил в весе 210 г. При осмотре обращали на себя внимание признаки недостаточности кровообращения: одышка в покое, умеренная тахикардия. Мальчик был направлен в НЦССХ им. Бакулева, где диагностирован порок развития сердца – дефект межпредсердной перегородки размером 6 мм со значительным нарушением сердечной гемодинамики. Рентгенограмма грудной клетки показала расширение корней легких, КТИ = 57 %. По данным ЭКГ: отклонение электрической оси сердца вправо. В возрасте 4 месяцев проведено оперативное лечение дефекта межпредсердной перегородки.
Успехи в области кардиохирургии за последние десятилетия позволили повысить выживаемость младенцев с синдромом Дауна и патологией сердечнососудистой системы с 78 % в 1985 г до 90 % к 2004 г. (Claire Irving и др., 2008).
Hijii Т. и др. (1997) сообщили, что до 24-летнего возраста доживают 87,8 % пациентов с синдромом Дауна, перенесших оперативное лечение врожденного порока сердца.
При сравнении течения и исходов оперативного лечения полной формы атривентрикулярного канала у младенцев с синдромом Дауна и без синдрома, в работе, проведенной на базе НЦССХ им. Бакулева, Т. И. Задко отмечает, что у детей с синдромом Дауна быстрее развивается легочная гипертензия, важным механизмом в развитии которой, очевидно, является окислительный стресс. Генетически обусловленные особенности антиоксидантной системы, в том числе изначально низкий уровень глутатиона и более высокая антиоксидантная активность сыворотки у детей с синдромом Дауна (Н. П. Котлукова, О. И. Артеменко и др., 2008), свидетельствуют о более высоком окислительном стрессе при развитии легочной гипертензии при пороках сердца с легочной гиперволемией.
Из ранних осложнений хирургической коррекции атриовентрикулярного канала у детей с синдромом Дауна чаще встречаются инфекционно-септические осложнения, тогда как у детей без синдрома – острая сердечная недостаточность (Т. И. Задко, 2005). Это обстоятельство объясняется анатомическими особенностями порока и имеющимися иммунологическими нарушениями у младенцев с трисомией 21-й хромосомы.
Выводы
Полученные нами данные частоты сердечных аномалий не противоречат уже известным в литературе. Около половины детей с синдромом Дауна имеют патологию сердечнососудистой системы: 45,5 % – врожденные пороки сердца, 2,8 % – гемодинамически значимый открытый артериальный проток.
Анализ данных проведенных исследований, а также собственные полученные результаты делают очевидной необходимость раннего кардиологического обследования всех новорожденных с синдромом Дауна, включающего помимо осмотра и аускультации проведение эхокардиологического и электрокардиологического исследований. Внимательный подход и оценка клинических симптомов, а также знание генетически обусловленных особенностей детей с синдромом Дауна помогут своевременно диагностировать недостаточность кровообращения и начать адекватную терапию. Все дети с выявленными пороками сердца должны быть консультированы кардиохирургом для определения необходимости и сроков оперативного лечения.
Литература
- Задко Т. И. Синдром Дауна в сочетании с полной формой атриовентрикулярной коммуникации: актуальность, диагностика, сопутствующая патология, анатомия, особенности естественного течения, результаты хирургического лечения // Детские болезни сердца и сосудов. – 2005. – № 6. – С. 10–18.
- Роль окислительного стресса и антиоксидантной системы в патогенезе врожденных пороков сердца / Н. П. Котлукова, О. И. Артеменко, М. П. Давыдова, О. Н. Ильина, Л. А. Курбатова // Педиатрия. – 2009. – Т. 87, № 1. – С. 24–28.
- Cassidy S. B., Allanson J. E. Management of Genetic Syndromes. 2-nd ed. – P. 191–210. URL: https://www.wiley.com/en-us/Management+of+Genetic+Syndromes%2C+3rd+Edition-p-9780470191415
- Correlation between abnormal cardiac physical examination and echocardiographic findings in neonates with Down syndrome / D. B. McElhinney, M. Straka, E. Goldmuntz, E. H. Zackai // American Journal of Medical Genetics. – 2002. – Part A. – P. 238–241.
- Khory M. J., Erickson J. D. Improved ascertainment of cardiovascular malformation in infants with Down syndrome, Atlanta, 1968 through 1989 // Epidemiology. – 1992. – Vol. 136. – P. 1457–1464.
- Life expectancy and social adaptation in individuals with Down syndrome and without surgery for congenital heart disease / T. Hijii, J. Fukushige, H. Igarashi et al. // Clinical Pediatrics. – 1997. –Vol. 36. – P. 327–332.
- Twenty-year trends in prevalence and survival of Down syndrome / C. Irving, A. Basu, S. Richmond et al. // European Journal of Human Genetics. – 2008. – Vol. 16. – P. 1336–1340.
Источник
Елена Филатова
Искусственный Интеллект
(344865)
7 лет назад
Очень часто синдром дауна сочетается с пороком сердца. При наличии порока сердца, который виден на УЗИ на достаточно раннем сроке, когда ДРУГИЕ патогномоничные симптомы ещё не видны ВСЕГДА врачи подозревают наличие синдрома Дауна, особенно у возрастной беременной… Те, кто этого не знает и пишут про отсутствие связи — не врачи!
Примерно 40 % новорожденных с синдромом Дауна имеют врожденные пороки сердца; наиболее часто встречаются дефекты межжелудочковой перегородки и атриовентрикулярная коммуникация (дефект эндокардиальных валиков). Поэтому понятно пристальное внимание врачей к Вашей маме и делают они всё в соответствии со схемой ведения беременной. Их задача-ОСВЕДОМИТЬ Вашу маму о последствиях-многие подобные дети не выдерживают самого процесса родов, а не то что последующей жизни… и она ДОЛЖНА об этом знать, пока у нее ещё ЕСТЬ ВОЗМОЖНОСТЬ принять решение о сохранении или несохранении ТАКОЙ беременности. Дауны не могут передаваться по наследству…. потому что наследства у них не может быть-они ТРИСОМИКИ. И живут они гораздо менее продолжительную жизнь, чем обычные люди… если это можно назвать жизнью. Многие никогда не встают на ноги, не говорят, никого вокруг не узнают…. ведут жизнь овощей… пока родители МОГУТ их поливать….
Brigh
Мыслитель
(6254)
7 лет назад
Клинические проявления зависят от типа и тяжести порока сердца. Симптомы зачастую проявляются на ранних этапах жизни, но некоторые ВПС могут оставаться незамеченными на протяжении всей жизни. [16] У некоторых детей нет симптомов, а у других могут возникать одышка, цианоз, обмороки, [17] сердечные шумы, недоразвитие конечностей и мышц, плохой аппетит или низкий рост, частые респираторные инфекции. Сердечные шумы при врождённых пороках сердца возникают из-за его неправильного строения. Они могут быть обнаружены при аускультации, однако, не все шумы сердца обусловлены врождёнными пороками сердца. Лечение ВПС принципиально можно поделить на хирургическое (в большинстве случаев оно единственное является радикальным) и терапевтическое (чаще является вспомогательным). При раннем выявлении и возможности радикального лечения относительно благоприятный. При отсутствии такой возможности — сомнительный или неблагоприятный.
Фиалка Самоцветова
Профи
(634)
7 лет назад
У моего мужа от первого брака есть дочь-она даун. Жалко конечно девочку, судьбы никакой. Это на всю жизнь. В родстве никогда не было даунов ни с чьей стороны. Не всегда дауны рождаются у тех кому за 40.Лучше если есть возможность сразу аборт сделать, чтоб ни себя ни ребенка в будущем ни мучать. Уж я то знаю и вижу это. Очень тяжело и больно смотреть на такого ребенка.
Наталья Соловьева
Мыслитель
(9122)
7 лет назад
Порок сердца и синдром дауна это разные диагнозы, но не взаимоисключающие. Порок сердца на умственную деятельность не влияет. Почитайте в интернете «порок сердца у плода». Там очень много будет написано — все сюда не вместится, а синдром Дауна — это генная патология. Обычно, что бы подтвердить диагноз синдрома Дауна, берут пункцию. Это не опасно. Все будет нормально.
Violetta Data
Мастер
(1012)
7 лет назад
Это не приговор. Это всего лишь.. .Из этой статьи:
https://www.aborti.ru/articles/testi_profilaktiki
«Создается впечатление, что структуры, которые занимаются обследованием беременных, заинтересованы сделать как можно больше абортов. Доходит до того, что врач, взглянув на расплывчатое изображение при УЗИ, часто заявляет: «У ребенка болезнь Дауна». »
Насчёт анализа. Зачем? Что вы будете делать с результатом?
Статья про анализы на синдром Дауна:
https://www.baby.ru/read/pregnant/rubric/28774/article/36974/
«риск развития выкидыша после таких исследований составляет 1:200, а по некоторым данным и выше. Кроме того, при диагностировании порока развития лечение невозможно, и женщина просто встает перед выбором – или оставлять ребенка (а зачем тогда было сдавать анализ?…) или делать аборт»
Здоровья всей вашей семье.
Инь Янь
Просветленный
(43078)
7 лет назад
если пройти консультацию в какой нибудь окраинной больнице где нет врачей с долларами в глазах как вариант вашего спокойствия или принятия решения .
один укол изготовленный из как раз такого периода материала уже из не родившегося составляет в среднем поллимона . используют для омоложения себя и близких те кто не хочет старо выглядеть и имеют материальную возможность делать такой укол раз в полгода . посмотрите на состоятельных и не стареющих .
это просто повод к размышлению . и не более того .
Источник
Содержание
В нашей стране ежегодно на свет появляются около 10 тысяч детей с врожденными пороками сердца, которые нуждаются в операции. Из них более половины имеют критические пороки, которые необходимо лечить оперативным путем в первые 10 дней, еще в периоде новорожденности, чтобы спасти детские жизни. Почему возникают пороки сердца у детей? Поговорим об этом в нашей статье.
ВПС: такая разная статистика
По разным данным частота врожденных пороков сердца (ВПС) варьирует в достаточно широких пределах и составляет примерно от 4 до 50 случаев на 1000 живорожденных. Почему такая разница?
Дело в том, что нет четких критериев того, что считать за ВПС, а какие малые аномалии развития сердца не включать в эту статистику. Тем не менее, каждый год на свет появляется более 1,5 миллионов малышей, имеющих различные аномалии в строении сердца.
Если рассматривать только тяжелые и среднетяжелые случаи (пороки, которые обязательно требуют лечения), то их частота составляет 6 на 1000 детей (по данным США). Ну а если посчитать еще и пациентов, имеющих двустворчатый аортальный клапан, а также тех, кто имеет точечные мышечные дефекты межжелудочковой перегородки (не мешающие жизни и зарастающие самостоятельно), то это число возрастет в разы и составит 75 на 1000 живорожденных младенцев.
Что такое врожденный порок сердца?
Термин звучит для родителей очень пугающе, однако сам диагноз «врожденный порок сердца» не говорит о том, что ребенок смертельно болен.
Пороки бывают разные. Данный диагноз ставят ребенку в том случае, если у него есть любые анатомические дефекты (аномалии развития) самого сердца и /или магистральных (крупных) сосудов, которые развились внутриутробно. Примерно четверти пациентам с врожденными пороками сердца требуется проведение оперативного вмешательства на первом году жизни.
Иногда патологию удается обнаружить в первые дни или месяцы жизни, так как на это указывают соответствующие симптомы дыхательной и сердечно-сосудистой недостаточности.
В некоторых случаях бессимптомно протекающий порок сердца обнаруживается случайно при проведении планового ультразвукового исследования.
Самые тяжелые пороки развития нередко удается обнаружить еще до рождения ребенка при проведении ультразвукового скрининга. Не избегайте УЗИ плода в беременность!
Статистические данные говорят, что с каждым годом возрастает число детей, имеющих пороки сердца. Почему так происходит? Неужели есть какой-то провоцирующий фактор, из-за которого стало рождаться больше больных детей? Нет, причина в другом.
Во-первых, улучшилась диагностика аномалий развития сердца. Многие пороки сердца стали выявлять очень рано из-за массового ультразвукового скрининга в первые месяцы жизни. Раньше часть пациентов ускользала от статистиков, потому что о существовании их бессимптомных пороков никто не знал.
Во-вторых, растет мастерство кардиохирургов, и дети с тяжелыми пороками сердца стали чаще выживать после операций сердца, магистральных сосудов.
Из-за чего образуются врожденные пороки сердца?
Невозможно сказать однозначно, почему у того или иного ребенка сердце внутриутробно стало развиваться с некоторыми аномалиями, однако ученым удалось выявить различные факторы риска ВПС. Вот основные из них.
- Порок может быть связан с хромосомной аномалией
В период с 1994 по 2005 гг. в США проводилось масштабное исследование, в ходе которого изучали связь ВПС с хромосомными аномалиями. В исследование вошли как живорожденные, так и мертворожденные дети. Оказалось, что у 12% детей, родившихся с пороками сердца, имелись хромосомные нарушения. Наиболее частыми генетическими нарушениями, встречающимися у обследованных детей, оказались синдромы Дауна, Эдвардса, Патау, удлинение длинного плеча 21 хромосомы.
У половины детей с синдромом Дауна обнаруживаются различные пороки сердца. Среди них чаще встречаются атриовентрикулярный канал, дефекты перегородок, открытый артериальный проток, тетрада Фалло.
- Дефицит фолиевой кислоты (витамина В9)
Мы привыкли говорить о том, что недостаток фолиевой кислоты может сказаться дефектами образования нервной трубки у плода. Но результаты последних исследований говорят о том, что не только пороки развития нервной системы могут возникнуть из-за дефицита витамина В9, но и пороки сердца тоже.
Факт!
Прием фолиевой кислоты в 1 триместре, напротив, снижает риск формирования ВПС почти на треть!
Особенно это касается дефекта межжелудочковой перегородки (ДМЖП) и аномалий развития магистральных сосудов.
- Различные заболевания беременной женщины
Не так много взрослых людей могут похвастаться идеальным здоровьем. Тем не менее, выделяют такие болезни беременных женщин, при которых формирование пороков развития сердца плода происходит наиболее часто.
Особенно опасны некорригированная фенилкетонурия (в 6 раз выше риск ВПС), сахарный диабет любого типа (если гипергликемия была в первые 7 недель беременности), любые инфекционные заболевания с повышением температуры в первом триместре беременности (риск ВПС выше в 2-3 раза), ожирение, эпилепсия.
- Прием некоторых лекарств
Доказано тератогенное влияние талидомида (седативный и противораковый препарат), ретиноидов (производных витамина А), некоторых гормональных медикаментов, определенных противосудорожных средств, некоторых барбитуратов, ангиотензинпревращающего фермента, флуконазола, сульфаниламидов, сульфасалазина, метотрексата, метронидазола и других лекарственных средств.
- Употребление алкоголя, наркотиков, курение
Доказано, что тяжелые пороки сердца могут возникнуть у детей, если их матери при беременности будут принимать алкогольные напитки. При этом на данный момент не выявлено «безопасной» дозы алкоголя.
Выявлен риск формирования ВПС у плодов, чьи матери во время беременности употребляют наркотики (кокаин, марихуана).
Факт!
Негативное влияние курения в первом триместре на формирование сердца плода доказано в неоднократных исследованиях.
- Воздействие факторов окружающей среды
Доказано негативное воздействие на формирование сердечных структур при влиянии на мать в первом триместре пестицидов (занятость женщины в сельском хозяйстве, на личном участке), органических растворителей (красителей). Есть предположения о негативном влиянии ионизирующей радиации.
- Влияние социально-демографических показателей
Доказано, что риск рождения ребенка с пороком сердца увеличивается после 35 лет у матери и 45 лет у отца. Негативное влияние оказывает отягощенный акушерский анамнез (выкидыши, преждевременные роды в анамнезе).
Факт!
В два раза возрастает риск, если мать пережила сильный стресс в первом триместре (развод, смерть близкого человека, потеря работы и др.).
В отношении некоторых пороков сердца отмечается влияние отягощенной наследственности. Так, если у матери при рождении отмечался дефект межпредсердной перегородки, то у ребенка в 3 раза выше риск формирования этого же самого порока. На развитие некоторых ВПС оказывают негативное влияние близкородственные браки, что не является редкостью в некоторых популяциях.
Доказано, что у детей от многоплодной беременности выше риск возникновения пороков сердца (на 63%), особенно открытого артериального протока и коарктации аорты.
- Преэклампсия: исследования продолжаются
На сегодняшний день выдвинута гипотеза о том, что на появление ВПС может оказать влияние осложнение беременности под названием преэклампсия. Она возникает из-за нарушения работы сосудов плаценты и проявляется повышением артериального давления, отеками, появлением белка в моче, головными болями.
Некоторые исследователи указывают, что у женщин, страдающих преэклампсией, чаще рождаются дети с пороками сердца. Однако есть и противники данной теории, потому что аномалии развития сердца развиваются в первые недели беременности, а преэклампсия диагностируется уже после 20 недель, то есть к моменту ее возникновения сердце уже полностью сформировано. Тем не менее, исследования этой теории продолжаются. Возможно, ученым удастся найти общий провоцирующий фактор, который влияет и на закладку сердечных структур, и на формирование сосудов плаценты.
Выживаемость детей растет!
Врожденные аномалии сердца у детей занимают лидирующие позиции по распространенности в сравнении с другими пороками развития. Многими факторами риска можно управлять, чтобы снизить риск формирования аномалии сердца у будущего малыша. Но заранее предсказать невозможно, родится ребенок здоровым или нет.
К счастью, многие тяжелые пороки сердца можно заподозрить антенатально по УЗИ, чтобы решить вопросы о пролонгации беременности, о выборе родильного дома для родоразрешения. Стремительно развивается неонатальная кардиохирургия. Прогресс дошел до того, что с тяжелыми пороками сердца стали выживать все больше и больше детей, и качество их жизни тоже улучшается.
Использованы фотоматериалы Shutterstock
- Врожденные пороки сердца у детей: распространенность, факторы риска, смертность / Саперова Е.В., Вахлова И.В. // Вопросы современной педиатрии. = 2017. — Том 16. №2
- Врожденные пороки сердца / Чепурных Е. Е., Григорьев Е. Г. // Сибирский медицинский журнал (Иркутск). = 2014. — 3
Источник
