Порок развития головного мозга код мкб

Содержание
- Синонимы диагноза
- Описание
- Дополнительные факты
- Симптомы
- Дифференциальная диагностика
- Причины
- Диагностика
- Лечение
- Основные медицинские услуги
- Клиники для лечения
Другие названия и синонимы
Пороки развития головного мозга.
Названия
Название: Аномалии развития головного мозга.

Аномалии развития головного мозга
Синонимы диагноза
Пороки развития головного мозга.
Описание
Аномалии развития головного мозга. Результат происходящих во внутриутробном периоде нарушений формирования отдельных церебральных структур или головного мозга в целом. Зачастую имеют неспецифическую клиническую симптоматику: преимущественно эпилептический синдром, задержку психического и умственного развития. Тяжесть клиники напрямую коррелирует со степенью поражения головного мозга. Диагностируются антенатально при проведении акушерского УЗИ, после рождения — при помощи ЭЭГ, нейросонографии и МРТ головного мозга. Лечение симптоматическое: противоэпилептическое, дегидратационное, метаболическое, психокоррегирующее.
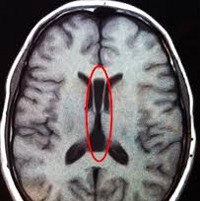
Аномалии развития головного мозга
Дополнительные факты
Аномалии развития головного мозга — пороки, заключающиеся в аномальных изменениях анатомического строения церебральных структур. Выраженность неврологической симптоматики, сопровождающей церебральные аномалии, значительно варьирует. В тяжелых случаях пороки являются причиной антенатальной гибели плода, они составляют до 75% случаев внутриутробной смерти. Кроме того, тяжелые церебральные аномалии обуславливают около 40% случаев гибели новорожденного. Сроки манифестации клинических симптомов могут быть различны. В большинстве случаев церебральные аномалии проявляются в первые месяцы после рождения ребенка. Но, поскольку формирование головного мозга длится до 8-летнего возраста, целый ряд пороков дебютируют клинически после 1-го года жизни. Более чем в половине случаев церебральные пороки сочетаются с пороками соматических органов: врожденными пороками сердца, сращением почек, поликистозом почек, атрезией пищевода и пр. Пренатальное выявление церебральных аномалий является актуальной задачей практической гинекологии и акушерства, а их постнатальная диагностика и лечение — приоритетными вопросами современной неврологии, неонатологии, педиатрии и нейрохирургии.
Построение нервной системы плода начинается буквально с первой недели беременности. Уже к 23-му дню гестации заканчивается образование нервной трубки, неполное заращение переднего конца которой влечет за собой серьезные церебральные аномалии. Примерно к 28-му дню беременности образуется передний мозговой пузырь, в последующем разделяющийся на 2 боковых, которые ложатся в основу полушарий мозга. Далее образуется кора головного мозга, его извилины, мозолистое тело, базальные структуры.
Симптомы
Слабость мышц (парез). Судороги.
Дифференциальная диагностика
Дифференцировка нейробластов (зародышевых нервных клеток) приводит к образованию нейронов, формирующих серое вещество, и глиальных клеток, составляющих белое вещество. Серое вещество отвечает за высшие процессы нервной деятельности. В белом веществе проходят различные проводящие пути, связывающие церебральные структуры в единый функционирующий механизм. Рожденный в срок новорожденный имеет такое же число нейронов, как и взрослый человек. Но развитие его мозга продолжается, особенно интенсивно в первые 3 мес. Жизни. Происходит увеличение глиальных клеток, разветвление нейрональных отростков и их миелинизация.
Причины
Сбои могут произойти на различных этапах формирования головного мозга. Если они возникают в первые 6 мес. Беременности, то способны приводить к снижению числа сформированных нейронов, различным нарушениям в дифференцировке, гипоплазии различных отделов мозга. В более поздние сроки может возникать поражение и гибель нормально сформировавшегося церебрального вещества. Наиболее весомой причиной подобных сбоев является влияние на организм беременной и на плод, различных вредоносных факторов, обладающих тератогенным действием. Возникновение аномалии в результате моногенного наследования встречается лишь в 1% случаев.
Наиболее влиятельной причиной пороков головного мозга считается экзогенный фактор. Тератогенным эффектом обладают многие активные химические соединения, радиоактивное загрязнение, отдельные биологические факторы. Немаловажное значение здесь имеет проблема загрязнения среды обитания людей, обуславливающая поступление в организм беременной токсических химических веществ. Кроме того, различные эмбриотоксические воздействия могут быть связаны с образом жизни самой беременной: например, с курением, алкоголизмом, наркоманией. Дисметаболические нарушения у беременной, такие как сахарный диабет, гипертиреоз и пр. , могут также стать причиной церебральных аномалий плода. Тератогенным действием обладают и многие медикаменты, которые может принимать женщина в ранние сроки беременность, не подозревая о происходящих в ее организме процессах. Мощный тератогенный эффект оказывают инфекции, перенесенные беременной, или внутриутробные инфекции плода. Наиболее опасны цитомегалия, листериоз, краснуха, токсоплазмоз.
Диагностика
Тяжелые аномалии развития головного мозга зачастую могут быть диагностированы при визуальном осмотре. В остальных случаях заподозрить церебральную аномалию позволяет ЗПР, гипотония мышц в неонатальном периоде, возникновение судорожного синдрома у детей первого года жизни. Исключить травматический или гипоксический характер поражения головного мозга можно при отсутствии в анамнезе данных о родовой травме новорожденного, гипоксии плода или асфиксии новорожденного. Пренатальная диагностика пороков развития плода осуществляется путем скринингового УЗИ при беременности. УЗИ в I триместре беременности позволяет предупредить рождение ребенка с тяжелой церебральной аномалией.
Одним из методов выявления пороков головного мозга у грудничков является нейросонография через родничок. Намного более точные данные у детей любого возраста и у взрослых получают при помощи МРТ головного мозга. МРТ позволяет определить характер и локализацию аномалии, размеры кист, гетеротопий и других аномальных участков, провести дифференциальную диагностику с гипоксическими, травматическими, опухолевыми, инфекционными поражениями мозга. Диагностика судорожного синдрома и подбор антиконвульсантной терапии осуществляется при помощи ЭЭГ, а также пролонгированного ЭЭГ-видеомониторинга. При наличии семейных случаев церебральных аномалий может быть полезна консультация генетика с проведением генеалогического исследования и ДНК-анализа. С целью выявления сочетанных аномалий проводится обследование соматических органов: УЗИ сердца, УЗИ брюшной полости, рентгенография органов грудной полости, УЗИ почек и пр.
Лечение
Терапия пороков развития головного мозга преимущественно симптоматическая, осуществляется детским неврологом, неонатологом, педиатром, эпилептологом. При наличии судорожного синдрома проводится антиконвульсантная терапия (карбамазепин, леветирацетам, вальпроаты, нитразепам, ламотриджин и тд ). Поскольку эпилепсия у детей, сопровождающая аномалии развития головного мозга, обычно резистентна к противосудорожной монотерапии, назначают комбинацию из 2 препаратов (например, леветирацетам с ламотриджином). При гидроцефалии осуществляют дегидратационную терапию, по показаниям прибегают к шунтирующим операциям. С целью улучшения метаболизма нормально функционирующих мозговых тканей, в какой-то степени компенсирующих имеющийся врожденный дефект, возможно проведение курсового нейрометаболического лечения с назначением глицина, витаминов гр. В и пр. Ноотропные препараты используются в лечении только при отсутствии эписиндрома.
При умеренных и относительно легких церебральных аномалиях рекомендована нейропсихологическая коррекция, занятия ребенка с психологом, комплексное психологическое сопровождение ребенка, детская арт-терапия, обучение детей старшего возраста в специализированных школах. Указанные методики помогают привить навыки самообслуживания, уменьшить степень выраженности олигофрении и по возможности социально адаптировать детей с церебральными пороками.
Прогноз во многом определяется тяжестью церебральной аномалии. Неблагоприятным симптомом выступает ранее начало эпилепсии и ее резистентность к осуществляемой терапии. Осложняет прогноз наличие сочетанной врожденной соматической патологии.
Основные медуслуги по стандартам лечения | ||
Клиники для лечения с лучшими ценами
|
Источник
АВМ головного мозга- что это такое?
 Как выглядит АВМ на поверхности головного мозга.Источник изображения: mirkardio.ru
Как выглядит АВМ на поверхности головного мозга.Источник изображения: mirkardio.ru
Артериовенозная мальформация (АВМ) головного мозга (ГМ) – врожденный порок развития, который характеризуется наличием прямых сообщений между артериями и венами головного мозга с отсутствием капиллярного русла между ними, являющегося важным звеном в правильно сформированной кровеносной сети.
Код по МКБ-10: Q28.0 (артериовенозная аномалия развития прецеребральных сосудов), Q28.2 (артериовенозный порок развития церебральных сосудов)
По статистике мальформации выявляются чаще среди мужчин, в возрасте до 40 лет- с частотой в 2 случая на 100 тыс. человек.
АВМ выглядит в виде клубков, состоящих из неправильно образованных сосудов, по которым сильно ускорено кровообращение.
Выделяют различные по диаметру АВМ: от маленьких до гигантских, занимающих основную половину целой доли или нескольких долей.
[tip]Частая локализация АВМ: поверхностные отделы полушарий головного мозга, реже – глубокие структуры, мозжечок и мозговой ствол[/tip]
Поскольку в АВМ увеличен кровоток, то значительно увеличены в размере приводящие сосуды, а вены расширены так, что способны образовываться крупные аневризматические полости.
При этом, стенки АВМ становятся тонкими и теряют в прочности, что ведет к их разрывам и скоплению крови в самом ГМ, под его оболочками или в желудочковой системе. Она имеет свойство расти и увеличиваться в объеме. Большие по размеру мальформации способны сдавливать окружающие ткани мозга.
Кровоток в областях ГМ, расположенных рядом с АВМ, снижен за счет поступления большей части крови в саму мальформацию. Мозговое вещество испытывает кислородное голодание, ввиду недостаточности мозгового кровообращения, возникает синдром “обкрадывания”.
Клиническая картина (симптомы)
Характер симптомов мальформации зависит от:
- её размера
- локализации
- наличия или отсутствия разрыва
Крупные АВМ сдавливают хиазму (это место перекреста волокон зрительного нерва) и приводит к нарушениям зрения. Проявляется выпадением полей зрения- вплоть до полной слепоты.
Расположение сосудистого клубка вблизи черепных нервов (ЧН) или их ядер проявляется расстройством движения глазных яблок (глазодвигательные нарушения).
Ассоциированная с этой сосудистой аномалией мигрень- ещё одно клиническое проявление. Помимо головной боли проявляется преходящими и относительно стойкими неврологическими расстройствами:
- снижение мышечной силы (см. гемипарез)
- парезы наружных глазных мышц (проявляется косоглазием)
- нарушения координации движений (в том числе шаткая походка, нистагм, изменения почерка)
- психические расстройства (страдает психоэмоциональная и поведенческая сфера)
Для АВМ характерны: повторные внутричерепные кровоизлияния (ВЧК), эпилептиформные припадки и очаговые неврологические расстройства.
Внутричерепные кровоизлияния возникают среди лиц молодого возраста (чаще до сорока лет) и ведут к формированию внутричерепных гематом, которые способны сдавливать структуры ГМ извне и приводить к летальному исходу.
Разрыв АВМ способен проявиться множественными кровоизлияниями в сетчатку или крупноочаговым – в стекловидное тело (наличие синдрома Терсона).
Разрыв стенки сосуда и излияние крови в полость черепа проявляется менингеальными знаками (ригидность затылочных мышц, верхний, средний и нижний симптомы Брудзинского и т.д).
Редко мальформации являются причиной ишемического инсульта (инфаркта ГМ). Если это произошло, то проявляется неврологическими нарушениями, характер которых зависит от локализации очага.
Лечение
Во врачебной практике к лечению выявленной артериовенозной мальформации подходят с помощью консервативных методов лечения- без использования хирургического вмешательства и с использованием хирургических методов.
Консервативная терапия применяется при АВМ, сопровождающихся кровоизлияниями- применяются средства, повышающие свертываемость крови, обезболивающие и успокаивающие (седативные) препараты. Происходит это, зачастую, уже в больнице- в отделении реанимации, куда госпитализируют с подозрением на внутримозговое кровоизлияние.
Главным способом лечения является хирургический. Если произошло внутрижелудочковое кровоизлияние, то применяется симптоматическое вмешательство, направленное на освобождение желудочков ГМ от крови – это называется дренированием.
В остальных случаях используется радикальный метод- удаления АВМ, либо «выключения» её из кровотока при помощи эндовазального (внутрисосудистого) вмешательства. Операция не проводится, если заболевание проявляется только эпилептиформными припадками, с медленным прогрессированием очаговых симптомов или отсутствием прогрессии.
Иссекается АВМ при помощи современной микрохирургической техники, даже если ее расположение задевает важные функциональные области ГМ – речевую и моторную. После выбора метода анестезии и осуществления доступа, находят приводящие артерии, а затем отводящие вены, которые «выключаются» из кровотока.
Это самый ответственный этап, поскольку имеются сложности в отличии артерий и вен, так как по венам протекает оксигенированная кровь алого цвета. Если «выключить» вначале вены, а потом артерии, возможно развитие отека ГМ и неконтролируемого кровотечения.
Клипирование и тромбирование (эмболизация) сосудов АВМ
 Справа- светлый участок ближе к коре головного мозга- артериовенозная мальформация, справа- фрагмент 3D- конструкции АВМ. Источник изображения: en.ptt-online.org
Справа- светлый участок ближе к коре головного мозга- артериовенозная мальформация, справа- фрагмент 3D- конструкции АВМ. Источник изображения: en.ptt-online.org
Нейрохирург проводит выделение сосудистого клубка ровно по границе с мозговым веществом, коагулирует (прижигает) или клипирует артерии, а затем пересекает их.
При эндовазальном вмешательстве нейрохирург тромбирует патологический клубок быстротвердеющими пластическими массами или эмболами, которые проводят к нему по специальным катетерам через сосудистое русло под непрерывным визуальным контролем нам экране монитора.
Иногда требуется несколько таких вмешательств, особенно при гигантских АВМ. Нередко доктора комбинируют вышеизложенные методы, вначале уменьшая кровоток эндовазальным методом, а затем иссекая радикальным.
Радиохирургическое лечение при помощи установки “гамма-нож”
 Радиохирургическая установка “гамма-нож”. Источник изображения: 900igr.net
Радиохирургическая установка “гамма-нож”. Источник изображения: 900igr.net
Закрытие просвета сосудистого клубка, расположенного в глубоких структурах ГМ, возможно при помощи радиохирургического лечения. При этом методе в область локализации АВМ направляются строго сфокусированные пучки частиц высокой энергии (гамма-лучи, протоны или электроны), которые вызывают увеличение числа клеток внутренней оболочки сосудов, вследствие чего сосуды АВМ запустевают. Это лечение выполняется с помощью радиохирургической установки “гамма-нож”.
Такой способ лечения возможен лишь при небольших по размеру мальформациях и эффект наступает лишь через полтора-два года, что не исключает повторные кровоизлияния.
Последствия и инвалидность при разрыве АВМ
В связи с истончением стенок сосудистого клубка и усиленным кровообращением в нем, АВМ склонны к разрывам и приводят к следующим осложнениям:
- геморрагические инсульты (вторая по частоте причина наряду с аневризмами)
- субдуральные и эпидуральные гематомы
- ишемический инсульт (инфаркт ГМ)
- внутрижелудочковое кровоизлияние
- подпаутинное кровоизлияние (смертность достигает 25% в первый месяц, что связано с редким развитием ангиоспазма)
- сдавление головного мозга
[tip]Повторный геморрагический инсульт при АВМ возможен в 3% случаев, при ее сочетании с аневризмой возрастает до 7%. При этом, число инвалидов достигает 80%, 50% из которых не удовлетворены качеством своей жизни и около 20% не могут вернуть прежнюю трудоспособность[/tip]
Поэтому важным является своевременное распознавание артериовенозной мальформации еще до ее разрыва, наблюдение за ее состоянием, полное и быстрое оказание квалифицированной нейрохирургической помощи при ее разрыве.
Реабилитация востребована после развившихся осложнений АВМ. Больше всего- после внутримозгового кровоизлияния или геморрагического инсульта. Насколько они бывают выражены и стойкими зависит от объема и локализации излившейся крови. При заполнении ею полостей желудочков головного мозга (тампонаде) возникают угроза жизни человека. Быстро нарастает отек головного мозга, следствием этого является рост риска дислокации головного мозга – главный жизнеугрожающий фактор.
Реабилитация проводится после возвращения уровня сознания (если было нарушено) и стабилизации общего состояния. Место проведения- реабилитационные центры неврологического профиля и отделения медицинской реабилитации на базе больниц. Их контакты смотрите на нашем сайте в правой колонке- на главной странице.
Вы можете меня отблагодарить за статью, подписавшись на канал о неврологии и нейрореабилитации. Спасибо!

Источник
Q65 Врожденные деформации бедра
- Q65.0 Врожденный вывих бедра односторонний
- Q65.1 Врожденный вывих бедра двусторонний
- Q65.2 Врожденный вывих бедра неуточненный
- Q65.3 Врожденный подвывих бедра односторонний
- Q65.4 Врожденный подвывих бедра двусторонний
- Q65.5 Врожденный подвывих бедра неуточненный
- Q65.6 Неустойчивое бедро
- Q65.8 Другие врожденные деформации бедра
- Q65.9 Врожденная деформация бедра неуточненная
Q66 Врожденные деформации стопы
- Q66.0 Конско-варусная косолапость
- Q66.1 Пяточно-варусная косолапость
- Q66.2 Варусная стопа
- Q66.3 Другие врожденные варусные деформации
- Q66.4 Пяточно-вальгусная косолапость
- Q66.5 Врожденная плоская стопа [pes planus]
- Q66.6 Другие врожденные вальгусные деформации стопы
- Q66.7 Полая стопа [pes cavus]
- Q66.8 Другие врожденные деформации стопы
- Q66.9 Врожденная деформация стопы неуточненная
Q67 Врожденные костно-мышечные деформации головы, лица, позвоночника и грудной клетки
- Q67.0 Асимметрия лица
- Q67.1 Сдавленное лицо
- Q67.2 Долихоцефалия
- Q67.3 Плагиоцефалия
- Q67.4 Другие врожденные деформации черепа, лица и челюсти
- Q67.5 Врожденная деформация позвоночника
- Q67.6 Впалая грудь
- Q67.7 Килевидная грудь
- Q67.8 Другие врожденные деформации грудной клетки
Q68 Другие врожденные костно-мышечные деформации
- Q68.0 Врожденная деформация грудиноключично-сосцевидной мышцы
- Q68.1 Врожденная деформация кисти
- Q68.2 Врожденная деформация колена
- Q68.3 Врожденное искривление бедра
- Q68.4 Врожденное искривление большеберцовой и малоберцовой костей
- Q68.5 Врожденное искривление длинных костей голени неуточненное
- Q68.8 Другие уточненные врожденные костно-мышечные деформации
Q69 Полидактилия
- Q69.0 Добавочный палец пальцы
- Q69.1 Добавочный большой палец пальцы кисти
- Q69.2 Добавочный палец пальцы стопы
- Q69.9 Полидактилия неуточненная
Q70 Синдактилия
- Q70.0 Сращение пальцев кисти
- Q70.1 Перепончатость пальцев кисти
- Q70.2 Сращение пальцев стопы
- Q70.3 Перепончатость пальцев стопы
- Q70.4 Полисиндактилия
- Q70.9 Синдактилия неуточненная
Q71 Дефекты, укорачивающие верхнюю конечность
- Q71.0 Врожденное полное отсутствие верхней их конечности ей
- Q71.1 Врожденное отсутствие плеча и предплечья при наличии кисти
- Q71.2 Врожденное отсутствие предплечья и кисти
- Q71.3 Врожденное отсутствие кисти и пальца (ев)
- Q71.4 Продольное укорочение лучевой кости
- Q71.5 Продольное укорочение локтевой кости
- Q71.6 Клешнеобразная кисть
- Q71.8 Другие дефекты, укорачивающие верхнюю ие конечность (и)
- Q71.9 Дефект, укорачивающий верхнюю конечность, неуточненный
Q72 Дефекты, укорачивающие нижнюю конечность
- Q72.0 Врожденное полное отсутствие нижней их конечности (ей)
- Q72.1 Врожденное отсутствие бедра и голени при наличии стопы
- Q72.2 Врожденное отсутствие голени и стопы
- Q72.3 Врожденное отсутствие стопы и пальца (ев) стопы
- Q72.4 Продольное укорочение бедренной кости
- Q72.5 Продольное укорочение большеберцовой кости
- Q72.6 Продольное укорочение малоберцовой кости
- Q72.7 Врожденное расщепление стопы
- Q72.8 Другие дефекты, укорачивающие нижнюю (ие) конечность (и)
- Q72.9 Дефект, укорачивающий нижнюю конечность, неуточненный
Q73 Дефекты, укорачивающие конечность неуточненную
- Q73.0 Врожденное отсутствие конечности (ей) неуточненной (ых)
- Q73.1 Фокомелия конечности (ей) неуточненной (ых)
- Q73.8 Другие дефекты, укорачивающие конечность (и) неуточненную (ые)
Q74 Другие врожденные аномалии [пороки развития] конечности (ей)
- Q74.0 Другие врожденные аномалии верхней конечности (ей), включая плечевой пояс
- Q74.1 Врожденная аномалия коленного сустава
- Q74.2 Другие врожденные аномалии нижней их конечности (ей), включая тазовый пояс
- Q74.3 Врожденный множественный артрогрипоз
- Q74.8 Другие уточненные врожденные аномалии конечности (ей)
- Q74.9 Врожденная аномалия конечности (ей) неуточненная
Q75 Другие врожденные аномалии [пороки развития] костей черепа и лица
- Q75.0 Краниосиностоз
- Q75.1 Краниофациальный дизостоз
- Q75.2 Гипертелоризм
- Q75.3 Макроцефалия
- Q75.4 Челюстно-лицевой дистоз
- Q75.5 Окуломандибулярный дистоз
- Q75.8 Другие уточненные пороки развития костей черепа и лица
- Q75.9 Врожденная аномалия костей черепа и лица неуточненная
Q76 Врожденные аномалии [пороки развития] позвоночника и костей грудной клетки
- Q76.0 Spina bifida occulta
- Q76.1 Синдром Клиппеля-Фейля
- Q76.2 Врожденный спондилолистез
- Q76.3 Врожденный сколиоз, вызванный пороком развития кости
- Q76.4 Другие врожденные аномалии позвоночника, не связанные со сколиозом
- Q76.5 Шейное ребро
- Q76.6 Другие врожденные аномалии ребер
- Q76.7 Врожденная аномалия грудины
- Q76.8 Другие врожденные аномалии костей грудной клетки
- Q76.9 Врожденная аномалия костей грудной клетки неуточненная
Q77 Отеоходродисплазия с дефектами роста трубчатых костей и позвоночника
- Q77.0 Ахондрогенезия
- Q77.1 Маленький рост, не совместимый с жизнью
- Q77.2 Синдром короткого ребра
- Q77.3 Точечная хондродисплазия
- Q77.4 Ахондроплазия
- Q77.5 Дистрофическая дисплазия
- Q77.6 Хондроэктодермальная дисплазия
- Q77.7 Спондилоэпифизарная дисплазия
- Q77.8 Другая остеохондродисплазия с дефектами роста трубчатых костей и позвоночного столба
- Q77.9 Остеохондродисплазия с дефектами роста трубчатых костей и позвоночного столба неуточненная
Q78 Другие остеохондродисплазии
- Q78.0 Незавершенный остеогенез
- Q78.1 Полиостозная фиброзная дисплазия
- Q78.2 Остеопетроз
- Q78.3 Прогрессирующая диафизарная дисплазия
- Q78.4 Энхондроматоз
- Q78.5 Метафизарная дисплазия
- Q78.6 Множественные врожденные экзостозы
- Q78.8 Другие уточненные остеохондродисплазии
- Q78.9 Остеохондродисплазия неуточненная
Q79 Врожденные аномалии [пороки развития] костно-мышечной системы, не классифицированные в других рубриках
- Q79.0 Врожденная диафрагмальная грыжа
- Q79.1 Другие пороки развития диафрагмы
- Q79.2 Экзомфалоз
- Q79.3 Гастрошиз
- Q79.4 Синдром сливообразного живота
- Q79.5 Другие врожденные аномалии брюшной стенки
- Q79.6 Синдром Элерса-Данло
- Q79.8 Другие пороки развития костно-мышечной системы
- Q79.9 Врожденный порок развития костно-мышечной системы неуточненный
Источник
