Поперечная борозда при синдроме дауна

Что такое обезьянья складка? Это особая линия на ладони, которая встречается у небольшого числа людей. Такая особенность не является патологией. Но медики обратили внимание на то, что такая борозда на руке иногда отмечается при хромосомных болезнях и пороках развития. Во многих случаях она наблюдается и у здоровых людей. Однако если эта линия обнаруживается у новорожденного, то следует обратить особое внимание на здоровье такого ребенка.
Что это за линия
Нередко медики и хироманты говорят об обезьяньей складке на ладони. Что значит этот термин?
Мы рассмотрим медицинское и клиническое значение этого определения. В верхней части ладони человека можно обнаружить две горизонтальных линии. Это трехпальцевая и пятипальцевая борозды. В хирологии их называют линией ума и линией сердца. У большинства людей эти кожные складки расположены обособлено и не пересекаются. Эти борозды можно увидеть на фото ниже.

У небольшого процента людей эти линии сливаются в одну. В этом случае ладонь человека пересекает широкая борозда. Эта особенность и называется обезьяньей складкой на ладони. Такая линия имеется у человекообразных приматов. Этим и обусловлено название складки. Иначе ее называют линией Симиан (от английского слова Simian — «обезьяноподобный»). Фото обезьяньей складки можно увидеть ниже.

Можно сказать, что у человека на ладони расположена всего одна линия вместо трех. Используется также термин «четырехпальцевая борозда». Такая складка на одной руке наблюдается у 4% людей, а на двух — у 1%. Она чаще встречается у мужчин, чем у женщин.
Нарушения при эмбриогенезе
Формирование кожных узоров на ладонях человека происходит на третьем месяце внутриутробного развития. Именно в этот период у будущего ребенка может образоваться обезьянья складка на руке.
Такая особенность может наследоваться от родителей. В этом случае она не свидетельствует ни о каких заболеваниях. Но нередко такая поперечная борозда говорит о нарушениях эмбриогенеза. Вместе с неправильным формированием кожных узоров у плода могут наблюдаться и другие отклонения.
Линия Симиан является своего рода аномалией развития. Такое формирование кожных складок на ладони нельзя считать нормой. Если при этом у будущего ребенка нет никаких других аномалий, то такой кожный узор на ладони не представляет никакой опасности. Но нередко такая особенность сочетается и с более опасными пороками развития.
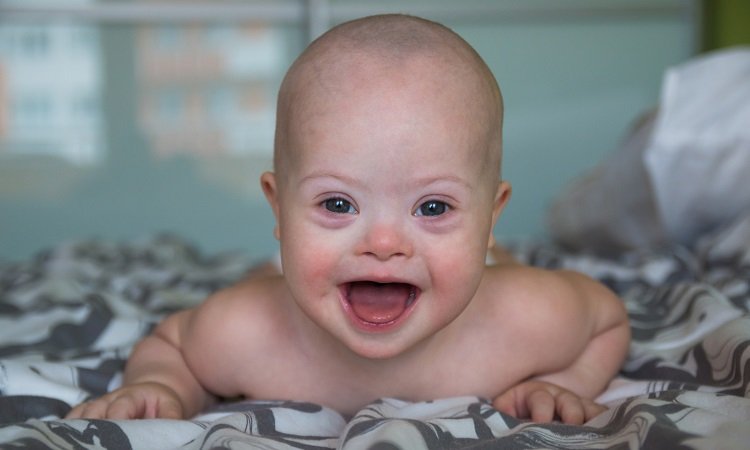
Синдром Дауна
Обезьянья складка встречается у 40-50% больных синдромом Дауна. Обычно такая особенность отмечается только на одной руке. Синдром Дауна относится к врожденным хромосомным аномалиям. Заболевание характеризуется умственной отсталостью различной степени. Больные имеют характерный внешний вид: плоское лицо, короткий череп, раскосые глаза.
Другие врожденные патологии
Линия Симиан встречается у большинства детей, больных синдромом Патау. Это тяжелая врожденная патология, характеризующаяся множественным пороками развития. В большинстве случаев дети умирают в возрасте до 1 года.
Обезьянья складка на одной руке нередко отмечается у больных синдромом Нунан. У пациентов наблюдается низкий рост, задержка полового развития, пороки сердца и деформации грудной клетки. Интеллектуальное развитие может оставаться в норме, у части больных умственное развитие нарушено.
Обезьянья складка также встречается у мужчин с синдромом Клайнфельтера. Это врожденное заболевание, при котором у мальчика увеличено количество женских Х-хромосом. Проявления этого заболевания обычно отмечаются в подростковом возрасте. У мальчика наблюдается высокий рост, гинекомастия и нарушения полового созревания.
Однако такая особенность борозд на ладони не всегда свидетельствует о хромосомных аномалиях. Она встречается у 7% женщин, страдающих врожденными отклонениями в строении матки.
Также линия Симиан наблюдается у людей с пороками сердца. В этом случае она несколько смещена к верхней части ладони.
Всегда ли это говорит о болезни
Можно ли ставить диагноз по обезьяньей складке на ладони? Эта особенность далеко не всегда является признаком заболевания. Линия Симиан может встречаться и у абсолютно здоровых людей, которые не страдают никакими патологиями. Сама по себе поперечная борозда не является болезнью, она может быть лишь одним из симптомов врожденного недуга.
Одного только этого признака недостаточно для диагностики заболевания. Эту особенность нужно рассматривать только в комплексе с другими проявлениями генетических нарушений.
Диагностика
Что делать, если у новорожденного обнаруживается поперечная борозда на ладони? Если при этом у ребенка не отмечается никаких других отклонений, то этот симптом не должен быть причиной для беспокойства. Это еще не означает, что малыш родился больным. Однако врачи рекомендуют пройти анализ крови на кариотип. Этот тест с высокой точностью выявляет хромосомные аномалии.

Анализ крови следует сдать, так как существуют мозаичные формы хромосомных нарушений. Они не всегда сопровождаются ярко выраженной симптоматикой и изменениями внешнего облика новорожденного. Мозаичные нарушения проявляются лишь с течением времени. В этом случае поперечная борозда на ладони может быть единственным признаком патологии, и целесообразно пройти дополнительное обследование. Следует помнить, что такая особенность свидетельствует о 45% вероятности наличия синдрома Дауна.
Если же у ребенка имеются другие явные признаки генетической аномалии, то наличие или отсутствие линии Симиан не имеет большого значения для диагностики.
Если такая складка на ладони наблюдается у взрослого человека, то при планировании деторождения ему рекомендуется посетить генетика. Консультация специалиста необходима, даже если пациент чувствует себя абсолютно здоровым. Это важно для здоровья его будущих детей.
Лечение
Наличие поперечной борозды на ладони может являться лишь одним из симптомов хромосомных нарушений. Поэтому лечить необходимо основное заболевание.
Большинство из генетических аномалий не излечиваются до конца. Современная медицина не может повлиять на состав хромосом. Однако необходимо своевременно провести коррекцию врожденных нарушений:
- При синдроме Дауна необходимо с раннего возраста развивать речь и коммуникативные навыки малыша. Важно также уделять внимание здоровью ребенка. Такие дети нередко страдают пороками сердца, а также имеют проблемы с мышцами и суставами. Поэтому ребенок должен регулярно наблюдаться у педиатра.
- При синдроме Нунан подростку проводят заместительную гормональную терапию. Это позволяет ускорить замедленное половое развитие. В раннем возрасте показаны развивающие занятия, так как у таких детей может наблюдаться умственная отсталость.
- При синдроме Клайнфельтера показаны препараты тестостерона. При наличии у мальчика или юноши признаков гинекомастии делают пластическую операцию.
- Синдром Патау практически не поддается терапии. Это тяжелое заболевание имеет крайне неблагоприятный прогноз. Медицинская помощь ребенку заключается только в постоянном контроле за его состоянием и симптоматическом лечении.

Профилактика
Линия Симиан чаще всего отмечается при хромосомных болезнях. На сегодняшний день профилактика таких аномалий не разработана. Однако подобные патологии у будущего ребенка можно выявить с помощью пренатальной диагностики.
Каждой беременной женщине следует проходить скрининг. Такое обследование позволяет выявить хромосомные аномалии на этапе внутриутробного развития. Скрининг особенно показан пациенткам старше 35 лет. Ведь дети с синдромом Дауна и другими врожденными нарушениями чаще рождаются у женщин, находящихся в позднем репродуктивном возрасте.
Источник
И вновь о т.н. «даунах» — что мы знаем о них?
В последнее время эта непривлекательная и совсем не гламурная тема всплыла вдруг с мутного дна общественного сознания поближе к его глянцевой поверхности, подняв на ней немало штормовых волн и бурлений.
Подавляющее большинство бурлящих, (за ну о-очень небольшим исключением), разумеется, нестройным, но яростным хором накинулись на «виновника торжества», колумниста А.Никонова a_nikonov .
Его позиция, надо сказать, мне известна лишь поверхностно, приблизительно и в пересказе.
(Статейку-то нашумевшую я читала, кажется, (правда, успела основательно подзабыть всё, кроме очень общего смысла, и гуглёж на скорую руку её, почему-то, не выплюнул).
Прочитав же не менее нашумевшее и провокационное его интервью на «Эхе», убедилась, что и сам Никонов имеет весьма туманное, мягко скажем, представление о предмете обсуждения.
Поэтому, вопрос моего согласия или несогласия с ним с «повестки дня» снимаю.
Отношение же моё к теме в целом попросту невозможно втиснуть в пару-тройку общих формулировок, да и зачем?
С самого начала, как только тема «неполноценных», «уродов», и пр. всплыла и забурлила всеми цветами десткой неожиданности, меня постоянно интересовал вопрос: о каких именно болезнях, недостатках, какой степени недоразвитости и т.п. конкретно говорил Никонов и, впоследствии, все остальные ?
Ведь, как известно, инвалид инвалиду рознь.
Но чёткого и внятного ответа мне получить пока не удалось — как уже говорила, его, похоже, не знает и сам Никонов, да и не только он.
Чаще всего сквозь шум бурлений доносилось, с подачи инициатора диспута, слово «дауны», ставшее, почему-то, в устах многих именем нарицательным, синонимом «урода, дебила, генетического отброса» и т.п.
Мы так часто говорим об этих самых пресловутых «даунах», и, как оказалось, так мало знаем о них.
Да и то — знают единицы, которые видели «дауна» живьём.
Остальные же вообще не имеют ни малейшего представления ни о самом синдроме, ни о проблемах, с ним связанных.
21 марта — международный День больных синдромом Дауна.
Появившиеся в этой связи в сети материалы помогли и мне пополнить свой арсенал знаний и фактов по теме.
И теперь, как сознательный член обчества и просто хороший человек, решила нести свои знания в широкие народные массы:
Синдром Дауна, ( назван по фамилии врача Джона Дауна, среди всех геномных патологий наиболее распространён — 1 из 700.
Вопреки расхожим стереотипам, никакой связи с национальностью, уровнем жизни, здоровьем и образом жизни родителей на данный момент не установлено.
Однако всё же есть некоторые показатели, связанные с риском рождения ребёнка с этим синдромом.
Наиболее известный из них — возраст матери.
Для женщин в возрасте до 25 лет вероятность рождения больного ребенка равна 1/1400, до 30 – 1/1000, в 35 лет риск возрастает до 1/350, в 42 года – до 1/60, а в 49 лет – до 1/12. Тем не менее, поскольку молодые женщины в целом рожают гораздо больше детей, большинство (80%) всех детей с синдромом Дауна в действительности рождены молодыми женщинами в возрасте до 30 лет.
Остальные факторы, по результатам исследования индийских учёных, это:
возраст отца, близкородственные браки, а также, как ни странно, возраст бабушки по материнской линии. Причем последний из четырех факторов оказался наиболее значимым. Чем старше была бабушка, когда рожала дочь, тем выше вероятность, что та родит ей внука или внучку с синдромом Дауна. Эта вероятность возрастает на 30% с каждым годом, «упущенным» будущей бабушкой.
Синдром возникает из-за процесса расхождения хромосом при образовании гамет (яйцеклеток и сперматозоидов), в результате чего ребенок получает от матери (в 90% случаев) или от отца (в 10% случаев) лишнюю 21-ю хромосому. У большинства больных синдромом Дауна имеется три 21-х хромосомы вместо положенных двух; в 5 8% случаев аномалия связана с присутствием не целой лишней хромосомы, а ее фрагментов.
Иными словами, вместо 46 хромосом в каждой клетке здорового человека, у больных с. Д. их – 47.
У обычного человека хромосомы составляют пары. При образовании половых клеток пары расходятся и клетка делится пополам. В результате в яйцеклетке и в сперматозоиде получается по 23 хромосомы. Когда женская и мужская клетка сливаются в экстазе, каждая хромосома соединяется со своей «половинкой».
Но иногда при делении половой клетки расходятся все хромосомы, кроме 21-й пары, и получается клетка с 24 хромосомами вместо 23.
При оплодотворении хромосомы соединяются, а 21-я оказывается «третьей лишней», и, как всегда в таких случаях, внаглую присоединяется к паре.
Теперь клетка, дающая начало новой жизни, вместо обычных 46 хромосом содержит 47.
Такими же будут и остальные клетки человека с синдромом Дауна.
Это выражается в следующих характерных признаках и симптомах:
Из характерных внешних признаков синдрома отмечают плоское лицо с раскосыми глазами (как у монголоидной расы, поэтому раньше это заболевание называли монголизмом — mongolism), широкими губами, широким плоским языком с глубокой продольной бороздой на нем. Голова круглая, скошенный узкий лоб, ушные раковины уменьшены в вертикальном направлении, с приросшей мочкой, глаза с пятнистой радужной оболочкой (пятна Брушфельда — Brushfield’s spots). Волосы на голове мягкие, редкие, прямые с низкой линией роста на шее. Для людей с синдромом Дауна характерны изменения конечностей – укорочение и расширение кистей и стоп (акромикрия). Мизинец укорочен и искривлен, на нем только две сгибательные борозды. На ладонях только одна поперечная борозда (четырехпалая). Отмечаются неправильный рост зубов, высокое небо, изменения со стороны внутренних органов, особенно пищевого канала и сердца.
(Список из брошюры центра Downside Up) :
«плоское лицо» — 90 %
брахицефалия (аномальное укорочение черепа) — 81 %
кожная складка на шее у новорожденных — 81 %
эпикантус (вертикальная кожная складка, прикрывающая медиальный угол глазной щели) — 80 %
гиперподвижность суставов — 80 %
мышечная гипотония — 80 %
плоский затылок — 78 %
короткие конечности — 70 %
брахимезофалангия (укорочение всех пальцев за счет недоразвития средних фаланг) — 70 %
катаракта в возрасте старше 8 лет — 66 %
открытый рот (в связи с низким тонусом мышц и особым строением нёба) — 65 %
зубные аномалии — 65 %
клинодактилия 5-го пальца (искривлённый мизинец) — 60 %
аркообразное («готическое») нёбо — 58 %
плоская переносица — 52 %
бороздчатый язык — 50 %
поперечная ладонная складка (называемая также «обезьяньей») — 45 %
короткая широкая шея — 45 %
ВПС (врождённый порок сердца) — 40 %
короткий нос — 40 %
страбизм (косоглазие) — 29 %
деформация грудной клетки, килевидная или воронкообразная — 27 %
пигментные пятна по краю радужки = пятна Брушфильда — 19 %
эписиндром — 8 %
стеноз или атрезия 12-перстной кишки — 8 %
врождённый лейкоз — 8 %.
Несмотря на столь внушительный перечень, люди с с.Д. не только обучаемы, и могут жить и функционировать в современном обществе — некоторые из них преуспели в этом куда больше их здоровых судей и обвинителей:
Все фото поста взяты оттуда
Прочитав эту статью, я вспомнила т.н. эффект Даунинга. Суть его, говоря упрощённо, в том, что, как правило, умные люди склонны свои способности недооценивать и сомневаться в себе, тогда как глупые и недалёкие, наоборот, их переоценивают, нисколько, при этом, не сомневаясь.
Перенеся этот закон в данный контекст, стоит задуматься: кто же более «неполноценен»: люди с с.Д., способные на всё то, что описано выше и, в частности, в материале «Новой газеты», или же их здоровые, самоуверенные и самовлюблённые судьи, считающие первых, несмотря на все вышеупомянутые факты, дебилами, «овощами» и генетическими отбросами, не способными к существованию, да и права на него не имеющими.
Источник
Стопа при синдроме Дауна

Синдром Дауна или трисомия 21 пары хромосом представляет собой самую распространенную генетическую аномалию с частотой встречаемости 1 на 660 новорожденных.
У молодых матерей этот показатель составляет 1:700, у женщин старше 40 лет увеличивается и достигает 1:19.
В России ежегодно рождается 2500 детей с синдромом Дауна. Ребенок может появиться на свет в любой семье. Болезнь равномерно распространена во всех странах и социальных группах.
Человек с синдромом Дауна может прожить около 50 лет, нередки случаи, когда больные достигают возраста 70 лет. Люди с синдромом Дауна легкой степени ведут полноценную жизнь, способны к труду и занятиям спортом, вступают в браки и ведут семейную жизнь. При тяжелом течении заболевания пациенты нуждаются в уходе на протяжении всей жизни.
При синдроме Дауна насчитывают 50 отличий от нормы со стороны сердечно-сосудистой, нервной, пищеварительной, эндокринной и опорно-двигательной систем (ОДС).
У больного синдромом Дауна выявляют следующие заболевания, которые поражают ОДС:
— Атланто-окципитальная и атланто-аксиальная нестабильность.
— Сколиоз и спондилолистез.
— Воронкообразная и килевидная деформация грудой клетки.
— Нестабильность тазобедренного сустава и коленного сустава у 1/3 пациентов.
— Вальгусная деформация коленных суставов.
— Недоразвитие мыщелков бедренной кости.
— Нестабильность коленной чашки в 20% случаев.
— Пателло-феморальный артроз.
На стопе имеются следующие изменения:
— Уменьшение продольного размера стопы.
— Уменьшение размеров пальцев стопы.
— Продольная кожная складка по подошвенной поверхности стопы, которая идет от промежутка между большим и вторым пальцем.
— Широкий передний отдел стопы, увеличение расстояния между 1 и 2 плюсневыми костями. — Вальгусная деформация большого пальца. Большой палец на стопе расположен на значительном расстоянии от остальных пальцев.
— Варусное отклонение 5 пальца, деформация 2-3-4-5 пальцев.
— Подошвенный фасциит.
— Омозолелость подошвы.
— Вросший ноготь.
Плосковальгусная стопа у детей при синдроме Дауна встречается с частотой от 2 до 6%. Вальгус заднего отдела стопы в голеностопном и подтаранном суставах остается неизменным с возрастом и не реагирует на увеличение веса тела на протяжении нескольких лет. Вальгус способствует дестабилизации голеностопного и подтаранного суставов, избыточной пронации стопы и нарушению ходьбы.
Как правило, у всех детей с плосковальгусной стопой имеется гиперэластичность и слабость связок стопы. Выраженность деформации стопы коррелирует со степенью гиперподвижности суставов.
Легкая форма плосковальгусной стопы встречается гораздо чаще, чем тяжелая. Низкий свод стопы представляет собой устойчивое явление. У детей высота свода стопы практически не реагирует на увеличения веса тела, которое происходит по мере роста пациента. Плоскостопие и искривление пальцев не вызывают значительного ограничения движения у детей и подростков, больных синдромом Дауна.
Плосковальгусная деформация в 60% случаев сочетается с вальгусным искривлением большого пальца, вызванная поперечным плоскостопием, которое, чаще обусловлено варусным положением 1 плюсневой кости и большим расстоянием между 1 и 2 пальцами. Реже наблюдают первичную вальгусную деформацию большого пальца при правильном соотношении костей плюсны. Частота вальгусной деформации 1 пальца у подростков прогрессирует с возрастом.
У взрослых вальгусная деформация пальца, в отличие от детей, способна ограничивать двигательную активность.
У детей с синдромом Дауна, реже, чем вальгус большого пальца, обнаруживают варус 5 пальца. У мальчиков варус мизинца связан с увеличением нагрузки на латеральный край стопы.
Вальгус дистального отдела конечности в сочетании со слабостью связок у детей возрасте от 2 до 5 лет эпизодически способствует дислокации сухожилий мышц малоберцовой группы на переднюю поверхность голеностопного сустава.
При синдроме Дауна имеются такие нарушения функции опорно-двигательной системы, как неустойчивость при передвижении; низкий тонус мышц; гиперэластичность связок и гиперподвижность суставов по степени свободы движения, по амплитуде и по трансляции суставных концов; большое отведение бедер и широкая база шага при ходьбе; большой угол разворота нижних конечностей наружу; малое расстояние между стопой и опорой во время переноса ноги по воздуху; уменьшение времени опоры на пятку при ходьбе, тенденция к опоре на носки; уменьшение амплитуды движения в голеностопном суставе.
Гиперэластичность связок сильнее всего проявляется в коленном суставе, приводит к сочетанной нестабильности коленного и пателло-феморального сустава.
Слабость суставов и гиперпронация стопы, связанная с вальгусом заднего отдела стопы, оказывают влияние на локомоцию. Нарушения движения проявляются, когда ребенок начинает самостоятельно ходить. У больного ребенка срок начала ходьбы сдвигается в связи с неустойчивостью тела.
Отмечено отсутствие связи между состоянием свода стопы и интеллектом больного. Для родителей ребенка с синдромом Дауна деформация стоп не имеет приоритетного значения по сравнению с нестабильностью в шейном отделе позвоночника и нарушением в других суставах. Рентгенологическое исследование применяют только при жалобах на боли в стопах. Рентген позволяет дополнить данные клинического исследования. При плосковальгусной стопе и поперечном плоскостопии рентгенологическая картина не отражает степень субъективных ощущений в стопе.
Лечение
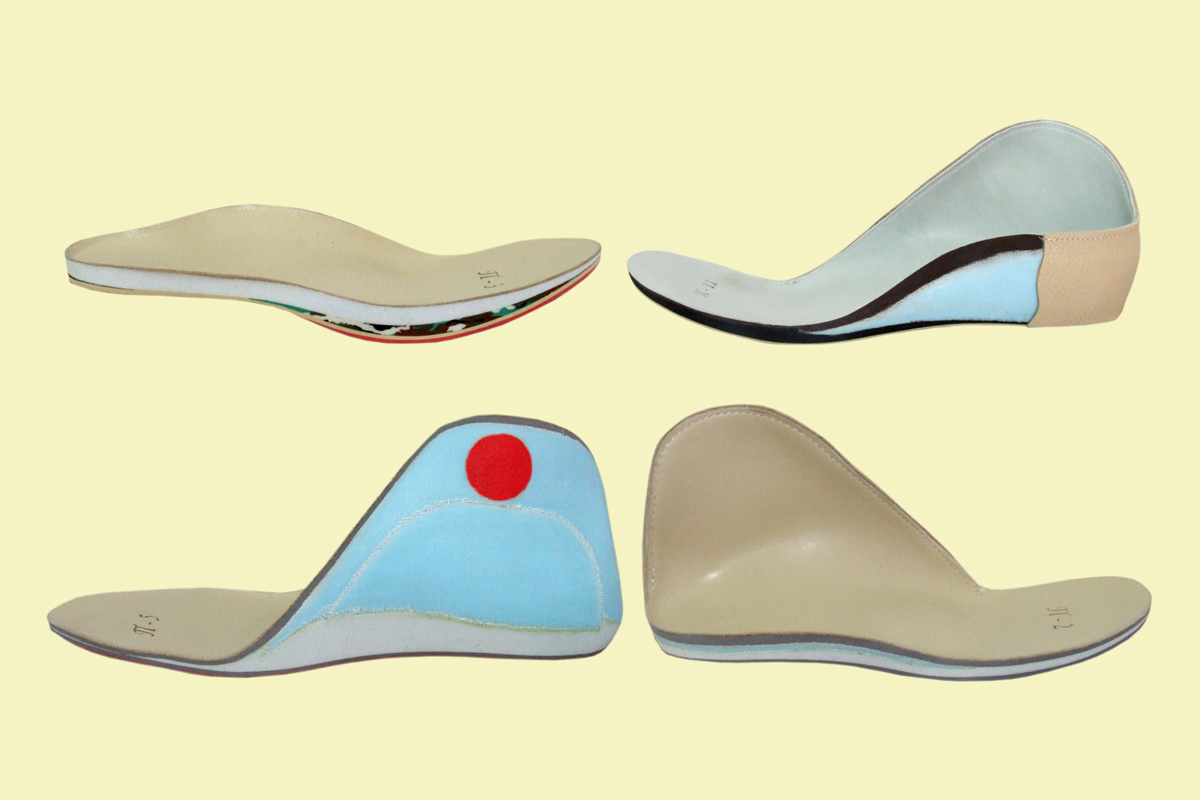
Основное лечение синдрома Дауна состоит в консервативных мероприятиях. Маленьким детям с плосковальгусной стопой подбирают профилактическую обувь с твердой подошвой, высокими берцами, жестким задником и супинатором.
Обувь позволяет воздействовать на стопу, начиная с первых шагов ребенка. Обувь поддерживает свод и не дает прогрессировать вальгусному искривлению стопы. При необходимости в обуви делают усиленный супинатор. Для больного ребенка с нарушением устойчивости ортопедическая обувь позволяет уверенно держаться на земле. При широкой стопе больному шьют индивидуальную ортопедическую обувь по гипсовому слепку.

Родители детей с синдромом Дауна при выборе обуви ребенку в магазине допускают стандартные ошибки. Детям приобретают излишне узкую обувь, которая не соответствует параметрам стопы, сдавливает стопу в переднем отделе и приводит к образованию омозолелости кожи. Правильный подбор обуви необходим для предотвращения хронической травматизации мягких тканей стопы.
Детям школьного возраста и подросткам изготавливают индивидуальные стелечные ортезы, которые подходят ко всем видам обуви. Ортез с супинатором делают для поддержки стопы от пятки до пальцев.
Стелечный ортез способен разгрузить перегруженные участки стопы.
Предпочтителен не жесткий каркасный ортез, а стелька, сделанная из эластического материала — эвапласта или силикона.
Упругая стелька позволяет поддержать рессорные свойства свода стопы, а также предупредить образование мозолей на подошвенной поверхности стопы.
При нестабильности надколенника больному подбирают брейс, который удерживает коленный сустав и надколенник в правильном положении и предотвращает прогрессирование вальгуса в дистальном отделе стопы.
Кроме ношения ортезов пациент выполняет упражнения ЛФК, которые направлены на укрепление мышц нижних конечностей, увеличение стабильности суставов стопы, улучшение проприцептивной чувствительности, повышение контроля за позой в стоянии и при ходьбе. Делают акцент на занятиях физкультурой и контроле веса тела с целью предотвращения ожирения. Рекомендуют занятия плаванием.
Если у больного имеется вросший ноготь, то его удаление выполняют в условиях специализированной подиатрической поликлиники.
В редких случаях показано проведение ортопедической операции, которая направлена на центрацию надколенника в межмыщелковой борозде и нормализацию баланса мышц, окружающих коленный сустав, так как длительно существующая рецидивирующая нестабильность неизбежно приведет к раннему развитию остеоартроза и ухудшению функции передвижения.
Косметические операции по коррекции вальгусной деформации большого пальца, как правило, не производятся.
Мицкевич В.А., врач ортопед
Источник
