Помощь детям с синдромом короткой кишки

- Описание
- Отчеты
Юридическая помощь пациентам с редким заболеванием — синдромом короткой кишки
Мама с грудным сыном Петей приехали в Москву из Астрахани. Дома врачи разводили руками, не знали даже, от чего лечить, почему малыш не набирает вес. В Филатовской больнице г. Москвы поставили диагноз — синдром короткой кишки (СКК). Это значит, что организм не усваивает питательные вещества из пищи, потому что она просто не переваривается. Больной слабеет, может потерять сознание в любой момент, его преследуют острые боли. Без правильного лечения и специального питания пациент может умереть. Пете выписали лекарства и парентеральное питание (которое поступает через капельницу прямо в организм, минуя кишечник) и отправили обратно. В Астрахани лекарств и специального питания нет, мама обивает пороги, не знает, куда еще можно обратиться, а у нее на руках заходится криком малыш. К счастью, с помощью юристов из организации «Ветер надежд» от министерства здравоохранения области удалось добиться обеспечения бесплатными лекарствами и специальным питанием.
Пете повезло, администрация Астраханской области оказалась достаточно гибкой. А вот родителям двух пациентов из Петрозаводска пришлось отстаивать свои права на бесплатное обеспечение лекарствами и парентеральным питанием через суд, который длился почти год. Но и там удалось сдвинуть дело с мертвой точки.
Каждый месяц юристы организации судятся с министерством здравоохранения какой-нибудь области (юристы фонда отстаивают интересы пациентов с СКК по всей России), которая отказывает детям в праве на лекарственное обеспечение и специальное питание. Организация «Ветер надежд» видит свою задачу в том, чтобы больные дети (и взрослые тоже) обеспечивались бесплатно жизненно необходимыми лекарствами и специальным питанием, положенными им по закону. Чтобы чиновники не отписывались отказами, почему они не могут обеспечить, а думали, где найти средства на эти лекарства. Качественная юридическая поддержка обойдется в 1,6 млн руб. в год. Если же собирать на обеспечение лекарствами каждого, то только на одного ребенка уйдет по 2–2,5 млн руб. в год. А их уже, по данным организации, 168 плюс 35 взрослых на всю Россию. Поэтому индивидуальная помощь с лекарствами не решит системную проблему.
Еще одна системная проблема для пациентов с СКК состоит в том, что сейчас бесплатное парентеральное питание доступно только в стационаре. Для больного это значит, что он должен 365 дней в году провести в стационаре. Поэтому юристы фонда борются еще и за изменения в законодательстве, с тем, чтобы специальное питание предоставлялось пациентам и они могли принимать его на дому.
На что нужны деньги
Организации «Ветер надежд» нужны средства на оплату работы юристов, которые консультируют больных по телефону о том, как им добиться положенного по закону — лекарственных средств, специального питания и инвалидности, а также на оплату (в том числе транспортных расходов) юристов, которые ведут дела подопечных фонда в судах. Деньги нужны еще и на то, чтобы на законодательном уровне внести поправки о лечении пациентов с СКК на дому. Сейчас парентеральное питание без проблем предоставляется только в стационарах, таким образом пациентам должны жить в больницах. Этого можно избежать, если законодательно обязать чиновников выдавать пациентам с СКК специальное питание.
Смета
| статья расходов | период расходования | расчет | сумма (r) |
|---|---|---|---|
| Удаленные юридические консультации по обеспечению лекарственными средствами и получением инвалидности | 12 месяцев | 36 300 х 12 мес. | 435 600 |
| Обязательные взносы в ФНС с отплаты труда юриста по ГПХ | 12 месяцев | 36 300 х 30% х 12 мес. | 130 680 |
| Оплата услуг юристов, отстаивающих в судах права пациентов на лекарственное обеспечение | 12 месяцев | 41 667 х 12 мес. | 500 000 |
| Законодательная инициатива: разработка юридической комплексной программы лечения больных с СКК в домашних условиях, внесение ее на рассмотрение в Минздрав РФ и ГосДуму | 12 месяцев | 550 000 | 550 000 |
| ИТОГО | 1 616 280,00 | ||
Источник
Синдром короткой кишки – тяжелое патологическое состояние, возникающее после хирургического удаления части кишечника. Нарушается переваривание и усвоение пищи. Развивается обезвоживание, дефицит питательных веществ, микроэлементов и витаминов. В странах Европы синдром короткой кишки встречается у 4 детей из 1 млн.
Причины
Операцию, после которой развивается синдром короткой кишки, делают в следующих случаях:
- Врожденные пороки развития кишечника – протяженные участки сужения тонкой и толстой кишки.
- Некротический энтероколит – язвенно-некротическое поражение кишечной стенки с нарушением ее целостности и выходом содержимого в брюшную полость. Болеют в основном недоношенные младенцы.
-
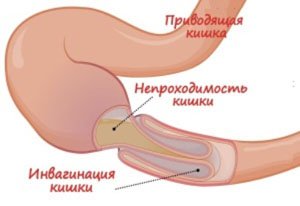 Кишечная непроходимость – у детей до 2 лет из-за анатомических особенностей часто развивается заворот кишок, инвагинация (внедрение одного участка кишки в другой). В старшем возрасте кишечная непроходимость возникает из-за спаечного процесса в брюшной полости
Кишечная непроходимость – у детей до 2 лет из-за анатомических особенностей часто развивается заворот кишок, инвагинация (внедрение одного участка кишки в другой). В старшем возрасте кишечная непроходимость возникает из-за спаечного процесса в брюшной полости - Тяжелая форма болезни Гиршпрунга – врожденное недоразвитие или отсутствие нервных сплетений, обеспечивающих продвижение пищевого комка по кишечнику.
- Тромбоз сосудов брыжейки – образование тромбов в кровеносных сосудах кишечника с последующим некрозом кишки.
- Новообразования – доброкачественные или злокачественные опухоли кишечника у детей старшего возраста.
- Травмы живота – удары, сдавление, открытые раны живота с повреждением кишечника.
У 51% детей патологии предшествуют 2-3 операции.
Симптоматика
Выраженность симптомов зависит от объема проведенной операции и времени, прошедшем после нее.
Желудочно-кишечные проявления
-
 частый жидкий пенистый стул с сальным блеском;
частый жидкий пенистый стул с сальным блеском; - периодические боли в животе;
- вздутие, урчание живота;
- жажда.
Общие проявления
- недостаток веса;
- отставание в развитии;
- бледность, вялость;
- сухость кожи и слизистых оболочек;
- ломкость и выпадение волос;
- повышенная кровоточивость;
- расстройство зрения.
Стадии болезни
Кишечник должен адаптироваться к работе в новых условиях. Этот процесс растягивается на 1-4 года и проходит три стадии:
-
 Острая – наступает сразу после операции и длится до 3 месяцев. Состояние ребенка тяжелое, симптомы ярко выражены. Без медицинской помощи он может погибнуть.
Острая – наступает сразу после операции и длится до 3 месяцев. Состояние ребенка тяжелое, симптомы ярко выражены. Без медицинской помощи он может погибнуть. - Субкомпенсация – до года. При грамотном лечении нарушенные функции постепенно восстанавливаются, состояние улучшается, увеличивается вес.
- Адаптация – 3-4 года. Площадь поверхности оставшейся кишки увеличивается, активизируется всасывание. Нормализуется обмен веществ.
Диагностика
Дети с синдромом короткой кишки должны быть обследованы в условиях хирургического отделения. Сам диагноз не вызывает затруднений. Задача врача – оценить степень нарушения функций кишечника, чтобы определить тактику лечения.
Расспрос и осмотр
 Врач выясняет у ребенка или его родителей жалобы, уточняет, когда была операция на кишечнике, знакомится с медицинскими документами. Затем измеряет рост, вес, индекс массы тела, оценивает состояние кожи и слизистых оболочек, выявляет признаки обезвоживания.
Врач выясняет у ребенка или его родителей жалобы, уточняет, когда была операция на кишечнике, знакомится с медицинскими документами. Затем измеряет рост, вес, индекс массы тела, оценивает состояние кожи и слизистых оболочек, выявляет признаки обезвоживания.
При пальпации живота врач определяет вздутие и зоны болезненности, выслушивает кишечные шумы.
Лабораторные исследования
- Общий анализ крови – признаки анемии.
- Общий анализ мочи – повышение удельного веса, ацетон, следы белка.
- Биохимия крови – нарушение электролитного состава, повышение печеночных ферментов, снижение уровня белка, липидов.
- Контроль суточного объема мочи и стула – у малышей взвешивают подгузники.
- Анализ кала на углеводы – оценивают усвоение углеводов.
- Копрограмма – общий анализ кала. Показывает степень переваривания различных компонентов пищи.
- Водородный дыхательный тест – определяют концентрацию водорода в выдыхаемом воздухе. Анализ показывает активность полезных бактерий в кишечнике.
Инструментальные исследования
-
 Эндоскопические методы – ФГДС (осмотр желудка и 12-перстной кишки), колоноскопия (осмотр толстой кишки) с биопсией слизистой оболочки.
Эндоскопические методы – ФГДС (осмотр желудка и 12-перстной кишки), колоноскопия (осмотр толстой кишки) с биопсией слизистой оболочки. - УЗИ органов желудочно-кишечного тракта – определяют их размеры, форму и структурные изменения.
- Рентгенологическое исследование с контрастом – оценивают пассаж бария (контрастного вещества), определяют длину оставшейся кишки.
Лечение
После постановки диагноза сведения о ребенке с синдромом короткой кишки заносят в общероссийский онлайн реестр. Лечение проводят в многопрофильном центре. С ребенком работает детский гастроэнтеролог, хирург, диетолог, психолог.
Консервативная терапия
В первую очередь таким пациентам нужно обеспечить постоянный доступ в вену для инфузионной терапии. Ставят стандартные или более современные туннелируемые катетеры, порт-системы. Через них вводят растворы лекарственных препаратов и парентеральное питание.
Питание
На начальном этапе лечения питание вводят только внутривенно: растворы аминокислот, жировые эмульсии, растворы глюкозы, витамины. Необходимый объём и скорость инфузии рассчитывают индивидуально.
 При улучшении самочувствия постепенно добавляют жидкие смеси для питания внутрь (энтеральные). Их вводят через зонд или гастростому (отверстие в стенке желудка). В дальнейшем, если позволяет длина оставшейся кишки, полностью переходят на энтеральное питание. У новорожденных и грудных детей возможно использование грудного молока с препаратами, содержащими лактазу. При нормальном темпе физического развития и удовлетворительном состоянии кишечника осторожно вводят прикорм по возрасту.
При улучшении самочувствия постепенно добавляют жидкие смеси для питания внутрь (энтеральные). Их вводят через зонд или гастростому (отверстие в стенке желудка). В дальнейшем, если позволяет длина оставшейся кишки, полностью переходят на энтеральное питание. У новорожденных и грудных детей возможно использование грудного молока с препаратами, содержащими лактазу. При нормальном темпе физического развития и удовлетворительном состоянии кишечника осторожно вводят прикорм по возрасту.
Некоторым пациентам приходится продолжать внутривенное питание и в домашних условиях. В этом случае перед выпиской родителей обучают технике процедуры: объясняют, как ухаживать за катетером, подключать и отключать систему.
Внутривенные лекарственные препараты
Для коррекции обмена веществ и профилактики осложнений назначают следующие лекарства:
- растворы электролитов;
- препараты железа;
- гепарин для профилактики образования тромбов;
- антибиотики.
Препараты для приема внутрь
Добавляют после стабилизации состояния и введения энтерального питания:
-
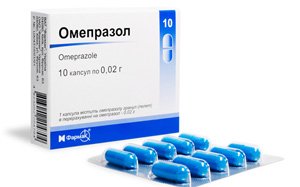 Лоперамид – тормозит двигательную активность кишечника, уменьшает понос.
Лоперамид – тормозит двигательную активность кишечника, уменьшает понос. - Блокаторы протонного насоса (Омепразол, Лансопразол, Рабепразол) – после удаления части кишечника увеличивается риск образования язв, поэтому назначают лекарства, снижающие продукцию соляной кислоты в желудке.
- Ферменты (Креон) – улучшают процесс переваривания.
- Пробиотики – препараты, содержащие полезные бактерии. Уменьшают понос, улучшают переваривание пищи.
Хирургическая терапия
Пациентам с тяжелым синдромом короткой кишки показаны реконструктивные восстановительные операции. Используют следующие методики:
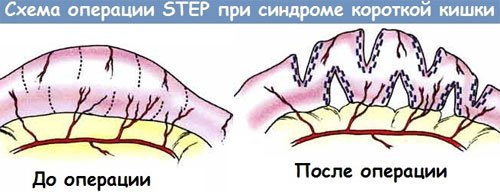
- Поперечная энтеропластика – на стене кишки делают несколько поперечных разрезов, которые затем сшивают в продольном направлении. При этом кишка удлиняется примерно на 60%.
- Удлинение и сужение кишки – кишку разрезают на лоскуты в продольном направлении, из каждого формируют трубку и сшивают их между собой.
Иногда требуется несколько таких операций. При неэффективности реконструктивных вмешательств показана трансплантация тонкой кишки.
Прогноз
Даже при своевременной и адекватной медицинской помощи смертность при синдроме короткой кишки достигает 37,5%. Пациенты погибают от инфекционных осложнений и грубых нарушений обмена веществ. На результаты лечения влияют следующие факторы:
- Объем предшествующей операции – чем меньше длина оставшейся кишки, тем хуже прогноз.
- Возраст ребенка – у детей раннего возраста заболевание протекает тяжелее, чаще развиваются осложнения. Однако в дальнейшем из-за интенсивного роста кишечника адаптация у них идет лучше.
- Наличие сопутствующей патологии – у детей с синдромом короткой кишки часто имеются множественные аномалии развития.
После восстановительных операций на кишечнике 70% детей удается перевести с внутривенного питания на полное энтеральное.
Источник
Дорогие друзья!
Мы хотим рассказать вам о важном благотворительном проекте, реализация которого может повлиять на спасение маленьких пациентов – детей с синдромом короткой кишки и облегчить тяготы их родителей, находящихся в тяжелой жизненной ситуации.
Синдром короткой кишки (СКК) – угрожающее жизни человека редкое (орфанное), приводящее к инвалидности заболевание, которое развивается после хирургического удаления большей части тонкой кишки в результате врожденных или приобретенных патологий кишечника.
Еще несколько лет назад люди с СКК не имели шансов на выживание, а были обречены на мучительную голодную смерть в результате истощения организма, поскольку оставшаяся короткая часть кишечника не могла всасывать питательные вещества (белки, жиры, углеводы, микроэлементы и витамины) в достаточном для продолжения жизни объеме.
Сейчас медицина сделала рывок вперед. Медики научились оказывать хирургическую и терапевтическую помощь больным с СКК, подбирать адекватную диету и медикаментозное лечение.
Представьте, что ваш организм не может питаться обычной пищей. Вместо этого вы должны полагаться на специальные питательные смеси для введения в желудок и кишечник (энтеральное питание) или растворы, которые вливаются в ваш организм через вену (парентеральное питание).
Что представляет из себя такое питание?
Энтеральное питание – способ введения питательных веществ в организм одним или несколькими способами:
— в рот через трубочку;
— в желудок с помощью зонда через носовое отверстие;
— в кишечник через стому (хирургически созданное отверстие в кишке, выведенное на живот).
Парентеральное питание – способ введения питательных веществ в организм внутривенно через специальное устройство (катетер или венозную порт-систему), в необходимом количестве.
Такое комбинированное питание жизненно необходимо при синдроме короткой кишки в подавляющем большинстве случаев. Основные ингредиенты парентерального питания:
— белки;
— жиры;
— углеводы;
— витамины;
— микроэлементы.
Длительность и формат введения питательных веществ внутривенно зависит от остаточной длины кишки, тяжести состояния пациента, адаптационных способностей организма, и может меняться со временем.
Даже тонны фруктов и килограммы черной икры не заменят специального питания, жизненно необходимого для детей с синдромом короткой кишки. Эти, как правило, многократно оперированные дети, живут на капельницах, потому что обычная еда, а часто и вода, их организмом практически не усваивает, так как у них частично или полностью отсутствует тонкая или толстая кишка. Еще недавно такой ребенок признавался некурабельным, то есть терял право на жизнь.
Российская Детская Клиническая Больница РНИМУ им. Н.И. Пирогова стала первой клиникой в России, где доступны все необходимые виды помощи детям с СКК. Хирурги делают ювелирные операции по реконструкции и удлинению кишечника, рассчитывают парентеральное питание, осуществляют профилактику и лечение жизнеугрожающих осложнений, обучают родителей, курируют пациентов с момента первого поступления и до победного конца. Однако ребенок не может находиться в больнице вечно. Такие дети могут и должны жить дома, в семье, продолжая комплексное лечение вне стационара. Благодаря программе домашнего парентерального питания (также разработанной врачами РДКБ) это стало возможным и в России.
Однако в нашей стране существует проблема с обеспечением больных СКК специализированным энтеральным и парентеральным питанием и дорогостоящими препаратами. Получить их бесплатно достаточно сложно, несмотря на то, что дети-инвалиды и взрослые-инвалиды, страдающие СКК, имеют право на получение лекарственных средств, расходных материалов и изделий медицинского назначения бесплатно по жизненным показаниям по решению врачебной комиссии ЛПУ.
Для того, чтобы добиться обеспечения больного энтеральным и парентеральным питанием, лекарственными средствами, медицинскими изделиями, пациентам приходится обращаться в суд, но даже на стадии исполнительного производства возникают проблемы и не всегда удается получить необходимые препараты и питание. Без получения данного обеспечения такие больные обречены.
Энтеральное питание крайне важно для выживания таких пациентов в долгосрочной перспективе. Парентеральное питание – это основной компонент, который жизненно необходим больным с СКК. Но его стоимость очень высока. Смеси, которые вводятся внутривенно, производят всего несколько фирм в мире. Даже очень богатые страны не могут позволить себе производство парентерального питания из-за нерентабельности. Обычные российские семьи просто не в состоянии его приобретать. Расходы на питание и лекарства может обходиться для пациента до 15 тыс. рублей в день. Подобная сумма может быть приемлема для бюджета области или края, но никак не для бюджета среднестатистической российской семьи.
Материальное состояние семей детей больных СКК не позволяет обеспечить их необходимым по жизненным показаниям энтеральным и парентеральным и питанием, лекарственными средствами и расходными материалами. Одна история таких семей печальнее другой. Махнув рукой на бездушную бюрократию, родственники всей семьей работают на лекарства. Родители больных детей продают квартиры, машины, берут кредиты. Некоторые семьи распадаются, т.к. не все родители выдерживают состояние непрерывного стресса, депрессии, отчаяния, психологического переутомления и физической усталости.
По словам сопредседателя Всероссийского союза общественных объединений пациентов Юрия Жулёва, успех лечения большинства заболеваний зависит от того, насколько доступны пациентам эффективные современные лекарства. Пока эта проблема решена в нашей стране не полностью, по-прежнему существует дисбаланс между социальными гарантиями и выделяемыми средствами, особенно если речь идет о региональном бюджете.
В России число детей в специальном регистре СКК достигает 200 человек. Однако это не объективная цифра, многие дети просто не попадают в поле зрения компетентных специалистов и попросту не получают необходимую помощь. Об их судьбе можно только догадываться. Но даже вместе с ними – данная цифра будет весьма небольшой в масштабах страны. Если нас, кто готов оказать помощь этим детям, будет много, то нам будет по силам всем вместе поддержать страдающих детей внесением благотворительных взносов на закупку специального питания или привлечением благотворителей, дать детям шанс не просто выжить, но и полноценно жить., т.к. со временем, после стабилизации ситуации, удается не только отказаться от парентерального питания, но и обеспечить маленьким пациентам полноценный образ жизни. Благодаря современным технологиям, даже получая специализированно питание, ребенок может заниматься спортом, ходить в школу и детский сад, т.е. жить практически полноценной жизнью вне больницы. Глобальная цель всей программы лечения – минимизировать или полностью избавить ребенка от капельницы. И это достижимо. Спасая детей, мы спасаем и их родителей, их семьи.
Поэтому важно не только самим внести благотворительный взнос, но и привлечь как можно больше людей, благотворителей, и энтузиастов, готовых оказать помощь детям с синдромом короткой кишки, нуждающихся в специально питании.
Источник
