Поликистоз яичников с метаболическим синдромом

Метаболический синдром при синдроме поликистозных яичников (СПКЯ). Опухоли
Синдром поликистозных яичников (СПКЯ) характеризуется признаками метаболического синдрома, его не рассматривают как исключительно гинекологическую патологию. Тем не менее гинекологические симптомы могут быть первыми проявлениями метаболического синдрома у молодых женщин. Ранний дебют дает врачу возможность проводить диагностику и лечение, направленные на изменение профиля риска развития метаболического синдрома или сердечнососудистых заболеваний и предотвращение или уменьшение классических внешних симптомов, снижающих самооценку пациентки.
При проведении многочисленных исследований было установлено, что у женщин с синдромом поликистозных яичников (СПКЯ) повышен риск развития сахарного диабета и сердечно-сосудистых заболеваний. У трети пациенток нарушена толерантность к глюкозе и в 5-10 раз повышен риск развития сахарного диабета типа 2, независимо от национальности. Ко времени наступления менопаузы у таких женщин значительно чаще развиваются артериальная гипертензия и сахарный диабет по сравнению с контрольной группой. Нарушения обмена липидов также чаще встречают у страдающих синдромом поликистозных яичников (СПКЯ).
Возможно существенное повышение содержания общего холестерина, холестерина липопротеинов низкой плотности, триглицеридов и снижение холестерина липопротеинов высокой плотности по сравнению с контрольной группой с аналогичной массой тела. Дислипидемия, нарушение толерантности к глюкозе, центральное ожирение, гиперандрогения и артериальная гипертензия, выявляемые у женщин с синдромом поликистозных яичников (СПКЯ), существенно повышают риск развития сердечнососудистых заболеваний. Из-за наличия этих факторов риска у больных с синдромом поликистозных яичников (СПКЯ) вероятность развития инфаркта миокарда выше в 7 раз.
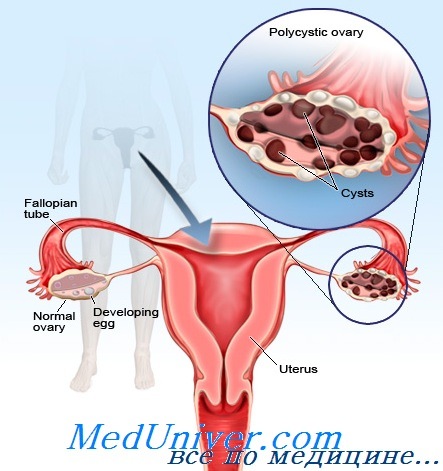
Прямые доказательства сердечно-сосудистого риска были получены при обнаружении с помощью ультрасонографии сонной артерии субклинического атеросклероза у женщин с СПКЯ, достигших 40-летнего возраста. У пациенток с СПКЯ также существенно чаще встречалась кальцификация венечных артерий и аорты по сравнению с контрольной группой, совпадающей по возрасту и ИМТ. Кроме того, при СПКЯ отмечали снижение общей фибринолитической активности, указывающее на протромботическое состояние — еще один фактор риска сердечно-сосудистых заболеваний.
Можно ли считать синдром поликистозных яичников (СПКЯ) самостоятельным фактором риска, не зависимым от уже известных, — остается непонятным. Несмотря на повышенный риск сердечнососудистых заболеваний, при крупном ретроспективном исследовании, проведенном почти на 800 больных с СПКЯ в Великобритании, не было выявлено значимого превышения как сердечно-сосудистой, так и общей смертности.
Опухоли при синдроме поликистозных яичников (СПКЯ)
У женщин с синдромом поликистозных яичников (СПКЯ) эстрогены не сбалансированы прогестероном, имеется склонность к ожирению, что повышает риск развития гиперплазии и злокачественных новообразований эндометрия. В одном из долгосрочных катамнестических исследований, проведенных на женщинах с СПКЯ в Великобритании, было выявлено существенное повышение риска рака эндометрия, но не рака молочной железы. Повышение риска рака эндометрия может быть связано не только с несбалансированными эстрогенами.
У пациенток с раком эндометрия было обнаружено 3,6- и 2,8-кратное повышение риска рака эндометрия в пре- и постменопаузе соответственно, при повышении концентрации андростендиона. Определенную роль играет и повышение концентрации ЛГ, так как при гиперплазии и раке эндометрия присутствует избыточная экспрессия рецепторов к ЛГ/ХГЧ. Авторы предположили, что гиперэкспрессия этих рецепторов — признак патологии эндометрия, развивающейся у молодых женщин с ановуляторными циклами, включая и больных с СПКЯ.
Изучение возможного риска развития рака молочной железы в постменопаузе у женщин с синдромом поликистозных яичников (СПКЯ) проводили с использованием данных исследования здоровья женщин в Айове (США). В этом проспективном когортном исследовании изучали опросники, заполненные более чем 41 000 женщин в возрасте 55-69 лет; данных о повышении риска развития рака молочной железы при СПКЯ получено не было.
— Также рекомендуем «Лабораторная диагностика синдрома поликистозных яичников (СПКЯ). Анализы»
Оглавление темы «Поликистоз яичников. Аменорея»:
- Метаболический синдром при синдроме поликистозных яичников (СПКЯ). Опухоли
- Лабораторная диагностика синдрома поликистозных яичников (СПКЯ). Анализы
- Диагностика инсулинорезистентности при СПКЯ. Соотношение G0/I0
- Терапия поликистоза яичников. Препараты
- Лечение инсулинорезистентности при СПКЯ. Метформин при беременности
- Операции и удаление волос при при синдроме поликистозных яичников (СПКЯ)
- Современное представление о синдроме поликистозных яичников. Схема лечения
- Отсутствие менструаций — аменорея. Классификация
- Причины первичной аменореи. Дисгенезия гонад
- Мутации Х-хромосомы как причина аменореи. Синдромы Тернера, Суайра, Нунана
Источник
Инсулин – это гормон, который вырабатывается поджелудочной железой и помогает глюкозе проникать в клетки организма. Его основная роль – регулировать количество питательных веществ, циркулирующих в кровотоке. Хотя инсулин в основном контролирует сахар, он также влияет на метаболизм жиров и белков. Когда человек есть пищу, содержащую углеводы, количество сахара в крови увеличивается. Тогда поджелудочная железа получает сигнал высвободить инсулин в кровь, чтобы он перемещался по кровотоку, сообщая клеткам тела, что они должны забирать глюкозу. Это ведёт к уменьшению количества сахара в крови, так как он перемещается в клетки организма для использования или хранения. Это важно для здоровья, поскольку большое количество сахара в крови может оказывать токсическое действие, вызывая серьёзный вред, который без лечения потенциально приводит к смерти.
Содержание:
- Что это такое
- Инсулинорезистентность и поликистоз яичников
- Причины
- Диагностика
- Поликистоз яичников и метаболический синдром
- Лечение
Иногда по разным причинам, клетки перестают реагировать на инсулин. Другими словами, они становятся «резистентными» к этому гормону. Когда это происходит, поджелудочная железа начинает производить ещё больше инсулина, чтобы снизить сахар. Это приводит к гиперинсулинемии. Такое состояние может продолжаться длительное время (предиабет может быть в течение 10-12 лет). Клетки становятся всё более устойчивыми к инсулину, и содержание этого гормона, а также глюкозы в крови повышается. В конце концов клетки поджелудочной железы могут повредиться. Это приведёт к обратному процессу – снижению производства инсулина и далее к резкому росту уровня сахара. Когда содержание глюкозы в крови превысит определённый порог, женщине будет поставлен диагноз диабет 2-го типа.
Инсулинорезистентность и чувствительность к инсулину
Если женщина с поликистозом яичников резистентна к инсулину, у неё низкая чувствительность к этому гормону. И наоборот, если она чувствительна к инсулину, то у неё низкая резистентность к гормону.
Иметь инсулинорезистентность – это плохо, а чувствительность к инсулину – хорошо. Резистентность к инсулину означает, что клетки плохо реагируют на этот гормон. Это приводит к повышению самого инсулина и увеличению глюкозы в крови, а далее способно привести и к диабету 2 типа с сопутствующими проблемами со здоровьем.
Инсулин – стимулятор аппетита, и, возможно, поэтому многие женщины с поликистозом яичников страдают от тяги к сладкому и другим продуктам с высоким содержанием углеводов. Считается, что повышенный уровень этого гормона является фактором, способствующим воспалению и другим метаболическим осложнениям, связанным с СПКЯ.
СПКЯ И ИНСУЛИНОРЕЗИСТЕНТНОСТЬ
За последние 20 лет было установлено, что гиперинсулинемия является главной причиной синдрома поликистозных яичников (СПКЯ) у значительной части женщин. Такие пациентки имеют «метаболический СПКЯ», который можно считать предиабетическим состоянием. Чаще всего у этих девушек есть ожирение, нарушения менструального цикла, а также больные диабетом родственники.
Большинство женщин с синдромом поликистозных яичников (СПКЯ) устойчивы к инсулину и страдают ожирением. Лишний вес сам по себе является причиной метаболического нарушения. Но резистентность к инсулину выявляют и у женщин с СПКЯ, не страдающих ожирением. Это в значительной степени связано с уровнями ЛГ и свободного тестостерона в сыворотке.
Основным ухудшающим фактором для женщин с поликистозом яичников является то, что некоторые типы клеток в организме — чаще всего мышцы и жиры — могут быть резистентными к инсулину, тогда как другие клетки и органы – нет. В результате гипофиз, яичники и надпочечники у женщины с инсулинорезистентностью отвечают только на высокий уровень инсулина (и не реагируют должным образом на нормальный), что увеличивает лютеинизирующий гормон и андрогены. Это явление называют «избирательным сопротивлением».
Причины
Считается, что одним из основных факторов инсулинорезистентности является увеличение количества жиров. Многочисленные исследования показывают, что высокое содержание свободных жирных кислот в крови приводит к тому, что клетки, в том числе мышечные, перестают нормально реагировать на инсулин. Это может быть частично вызвано жирами и метаболитами жирных кислот, которые растут внутри мышечных клеток (внутримышечный жир). Основной причиной повышенных свободных жирных кислот является употребление слишком большого количества калорий и лишний вес. Переедание, увеличение массы тела и ожирение сильно связаны с резистентностью к инсулину. Висцеральный жир на животе (вокруг органов) очень опасен. Он может выделять много свободных жирных кислот в кровь и даже высвобождать воспалительные гормоны, которые приводят к инсулинорезистентности.
Женщины с нормальным весом (и даже худые) могут иметь СПКЯ и резистентность к инсулину, но это нарушение гораздо более распространено среди людей с избыточной массой тела.
Есть и несколько других потенциальных причин расстройства:
- Фруктоза
Высокое потребление фруктозы (из сахара, а не из фруктов) связывают с резистентностью к инсулину.
- Воспаление
Повышенный окислительный стресс и воспаление в организме могут привести к инсулинорезистентности.
- Сидячий образ жизни
Физическая активность повышает чувствительность к инсулину, а неактивность, наоборот, снижает.
- Кишечник
Имеются данные, что нарушение бактериальной среды в кишечнике может вызвать воспаление, которое усугубляет толерантность к инсулину и другие проблемы с метаболизмом.
Кроме этого, существуют генетические и социальные факторы. Считается, что, возможно, у 50 % людей есть унаследованная склонность к этому расстройству. Женщина может быть в этой группе, если у неё есть семейная история диабета, сердечно-сосудистых заболеваний, гипертонии или СПКЯ. У других 50 % инсулинорезистентность развивается из-за нездоровой диеты, ожирения и отсутствия физических нагрузок.
Диагностика
При подозрении на поликистоз яичников врачи всегда назначают женщинам тесты на выявление резистентности к инсулину.
- Анализы
Высокий инсулин натощак – признак резистентности.
Тест HOMA-IR рассчитывает индекс инсулинорезистентности, для этого сдаётся глюкоза и инсулин натощак. Чем он выше, тем хуже.
Глюкозотолерантный тест измеряет глюкозу натощак и спустя два часа после приёма определённого кол-ва сахара.
Гликированный гемоглобин (A1C) измеряет уровень гликемии за предыдущие три месяца. Идеальный показатель должен быть ниже 5,7 %.
- Избыточный вес
Если у женщины есть избыточный вес, ожирение и большое количество жира вокруг талии, то шансы инсулинорезистентности очень высоки. Врач также должен обратить на это внимание.
- Чёрный (негроидный) акантоз
Так называют состояние кожи, при котором на некоторых участках, в том числе в складках (подмышки, шея, области под грудью), наблюдаются тёмные пятна. Его наличие дополнительно указывает на резистентность к инсулину.
- Холестерин
Низкий уровень ЛПВП («хороший» холестерин) и высокие триглицериды являются двумя другими маркерами, которые сильно связаны с инсулинорезистентностью.
Высокий инсулин и сахар – ключевые симптомы инсулинорезистентности при поликистозе яичников. К другим признакам относится большое количество жира на животе, повышенные триглицериды и низкие ЛПВП.
Как узнать о наличии резистентности к инсулину
У женщины может быть эта проблема, если у неё есть три или более из указанных ниже симптомов:
- хронически высокое кровяное давление (превышает 140/90);
- фактический вес превышает идеальный на 7 или более кг;
- повышены триглицериды;
- общий холестерин выше нормы;
- «хороший» холестерин (ЛПВП) составляет менее 1/4 от общего;
- повышенные уровни мочевой кислоты и глюкозы;
- увеличен гликированный гемоглобин;
- повышенные ферменты печени (иногда);
- низкий уровень магния в плазме.
Последствия повышенного инсулина:
- синдром поликистоза яичников,
- акне,
- гирсутизм,
- бесплодие,
- диабет,
- тяга к сахарам и углеводам,
- ожирение по типу «яблоко» и сложности с похудением,
- высокое артериальное давление,
- сердечно-сосудистые заболевания,
- воспаления,
- рак,
- другие дегенеративные расстройства,
- сокращение продолжительности жизни.
ИНСУЛИНОРЕЗИСТЕНТНОСТЬ, СПКЯ И МЕТАБОЛИЧЕСКИЙ СИНДРОМ
Инсулинорезистентность является отличительной чертой двух очень распространённых состояний – метаболического синдрома и диабета 2 типа. Метаболический синдром представляет собой набор факторов риска, связанных с диабетом второго типа, сердечными заболеваниями и другими нарушениями. Его симптомами являются высокие триглицериды, низкий уровень ЛПВП, повышенное давление, центральное ожирение (жир вокруг талии) и высокий уровень сахара в крови. Инсулинорезистентность также является основным фактором развития диабета типа 2.
Остановив прогрессирование резистентности к инсулину, можно предотвратить большинство случаев метаболического синдрома и диабета 2-го типа.
Инсулинорезистентность лежит в основе метаболического синдрома, сердечных заболеваний и диабета типа 2, которые в настоящее время относятся к числу самых распространённых проблем со здоровьем в мире. Многие другие заболевания тоже связаны с резистентностью к инсулину. К ним относятся безалкогольная жировая болезнь печени, синдром поликистозных яичников (СПКЯ), болезнь Альцгеймера и рак.
КАК ПОВЫСИТЬ ЧУВСТВИТЕЛЬНОСТЬ К ИНСУЛИНУ ПРИ ПОЛИКИСТОЗЕ ЯИЧНИКОВ
Хотя инсулинорезистентность – это серьёзное нарушение, приводящее к тяжёлым последствиям, с ним можно бороться. Приём лекарств с метформином является основным лечением, которое назначают врачи. Однако женщины, имеющие инсулинорезистентный тип СПКЯ, фактически могут вылечиться, изменив свой образ жизни.
- Упражнения
Возможно, это самый простой способ улучшить чувствительность к инсулину. Эффект будет заметен почти сразу. Выбирайте ту физическую активность, которая вам больше всего нравится: бег, ходьба, плавание, велосипед. Хорошо сочетать занятия спортом с йогой.
- Похудение
Важно потерять именно висцеральный жир, который находится в районе живота и печени.
- Бросьте курить
Сигареты могут вызывать инсулинорезистентность и ухудшать состояние у женщин с поликистозом яичников.
- Сократите потребление сахара
Постарайтесь уменьшить потребление сахаров, особенно из сладких напитков типа газировки.
- Питайтесь здоровой пищей
Диета при поликистозе яичников должна быть основана на необработанных продуктах. Также включите в рацион орехи и жирную рыбу.
- Омега-3 жирные кислоты
Употребление жирных кислот омега-3 может снизить уровень триглицеридов в крови, которые часто повышены при поликистозе яичников и инсулинорезистентности.
- Добавки
Принимайте добавки для повышения чувствительности к инсулину и снижения уровня сахара в крови. К ним относятся, например магний, берберин, инозитол, витамин Д и такие народные средства, как корица.
- Сон
Есть доказательства, что плохой непродолжительный сон тоже вызывает резистентность к инсулину.
- Сократите стресс
Девушкам с поликистозом яичников важно научиться управлять стрессом, напряжением и тревогой. Здесь также может помочь йога и добавки с витаминами группы В и магнием.
- Контролируйте железо
Высокий уровень железа связан с резистентностью к инсулину. В этом случае женщинам в постменопаузе может помочь сдача донорской крови, переход от мясного рациона к растительному, включение в диету большего количества молочных продуктов.
Инсулинорезистентность у женщин с поликистозом яичников можно заметно уменьшить и даже полностью вылечить с помощью простых мер по изменению образа жизни, к которым относятся здоровое питание, приём добавок, физическая активность, потеря лишнего веса, хороший сон и уменьшение стресса.
Источник

Метаболический синдром (МС) — болезнь цивилизации, развивающаяся вследствие чрезмерного питания и гиподинамии. МС — это совокупность метаболических нарушений, инициирующих развитие атеросклероза, а также осложнений, связанных с сердечно-сосудистой системой. Частота МС в популяции составляет 15–20 %.
Согласно рекомендациям Всероссийского научного общества кардиологов основным признаком МС является абдоминальное ожирение (окружность талии превышает 80 см у женщины и 94 см у мужчины). Дополнительными критериями являются:
- АД более 140/90 мм рт.ст.
- Повышение уровня триглицеридов (более 1,7 ммоль/л)
- Снижение уровня ЛПВП (менее 1,0 ммоль/л у мужчин и 1,2 ммоль/л у женщин)
- Повышение уровня ЛПНП (более 3,0 ммоль/л)
- Гипергликемия натощак (глюкоза в плазме крови натощак более 6,1 ммоль/л)
- Нарушение толерантности к глюкозе (глюкоза в плазме крови через 2 часа после нагрузки в пределах 7,8–11,1 ммоль/л)
Наличие у пациента абдоминального типа ожирения и двух дополнительных критериев дают основание установления такого диагноза как метаболический синдром.
Синдром поликистозных яичников (СПКЯ) или синдром Штейна-Левенталя — эндокринное нарушение, обусловленное генетической предрасположенностью и различными внешними факторами. Частота встречаемости СПКЯ составляет 11 % у женщин репродуктивного возраста.
Последние 15 лет СПКЯ рассматривают не только как гинекологическое заболевание, но и как метаболическое, ассоциированное с нарушением обмена глюкозы и липидов.
Критерии диагностики СПКЯ пересматривались несколько раз. Изначально были разработаны критерии NIH (Национального института здоровья США). После них — критерии Rotterdam (критерии Европейского общества репродукции человека и эмбриологии и Американского общества репродуктивной медицины), которые расширили дефиниции предыдущих. Эксперты подготовили обзор всех доступных данных критериев и составили рекомендации на основе доказательной базы AES (Androgen Excess Society).
NIH 1990:
— хроническая ановуляция
— клинические и/или биохимические признаки гиперандрогении
(наличие обоих критериев)
Rotterdam 2003:
— олиго — и/или ановуляция
— клинические и/или биохимические признаки гиперандрогении
(наличие хотя бы двух критериев)
AE-PCOS Society 2006:
— клинические и/или биохимические признаки гиперандрогении
— дисфункция яичников (олиго-и/или ановуляция и/или морфологические признаки поликистозных яичников)
(наличие обоих критериев)
Первичное звено в патогенезе МС — нарушение нейроэндокринной регуляции функции гипоталамуса. В результате влияния этиологических факторов в экстрагипоталамических структурах происходит нарушение выработки различных нейромедиаторов, например, повышение выработки b-эндорфина и уменьшение секреции допамина. Это ведет к увеличению синтеза аденокортикотропного гормона (АКТГ) и пролактина. Сбой в цикле выработки гонадолиберина приводит к тому, что в гипофизе нарушается синтез гонадотропинов. Формированию вторичных поликистозных яичников способствует эстрон, который синтезируется за пределами гонад из андрогенов. В результате повышается чувствительность гипофиза в отношении гонадолиберина, которая дополнительно провоцирует нарушения в гипоталамо-гипофизарной-яичниковой системе.
Повышенная секреция АКТГ в надпочечниках приводит к развитию гиперкортицизма, включающего в себя повышение уровня глюкокортикоидов, минералокортикоидов и половых гормонов, преимущественно андрогенов. Также гиперкортицизм является предрасполагающим фактором к развитию висцерального ожирения. Избыточная продукция кортизола инициирует инсулинорезистентность и гиперинсулинемию.
Инсулин влияет на овариальную функцию за счет увеличения синтеза ЛГ-зависимого тестостерона и подавления выработки полового стероиды связывающего глобулина (ПССГ) в печени. Результатом является увеличение биологически активных свободных фракций тестостерона и эстрадиола. Повышение уровня инсулина ведет к снижению уровня белков печени, которые связаны с инсулиноподобным фактором роста 1 (ИФР-1). Помимо всего прочего, ИФР-1 так же, как и инсулин провоцирует повышенный синтез андрогенов в тека-клетках яичников. Гиперандрогения является результатом данных метаболических нарушений.
Гиперкортицизм и нарушение синтеза гонадолиберина являются ведущими звеньями патогенеза СПКЯ при метаболическом синдроме. На фоне изменений в синтезе гонадолиберина повышается уровень лютеинизирующего гормона (ЛГ) и снижается уровень фолликулостимулирующего гормона (ФСГ). Это приводит к ановуляции с персистенцией фолликула и последующей атрезией. В атретичных фолликулах избыточно синтезируются андрогены, наряду с этим развивается дефицит эстрадиола. Пониженная концентрация эстрадиола приводит к усиленному синтезу ЛГ. Андрогены, вырабатываемые яичниками и надпочечниками, провоцируют избыточный синтез эстрона в жировой ткани. Высокие концентрации эстрона повышают чувствительность гипофиза к гонадолиберину, в результате чего развивается хроническая гиперсекреция ЛГ. Таким образом, порочный круг замыкается и формируются вторичные поликистозные яичники.
Источники:
- Шляхто Е. В., Недогода С. В., Конради А. О. Диагностика, лечение, профилактика ожирения и ассоциированных с ним заболеваний (национальные клинические рекомендации) //Санкт-Петербург.—2017.—C. – 2017. – Т. 164.
- Чазова И. Е., Недогода С. В., Жернакова Ю. В. Рекомендации по ведению больных с метаболическим синдромом. Клинические рекомендации Минздрава России //Кардиологический вестник. – 2013. – Т. 1. – С. 3-57.
- Адамян Л. В. и др. Синдром поликистозных яичников в репродуктивном возрасте (современные подходы к диагностике и лечению). – 2015.
- Савельева Г. М. и др. Гинекология. – 2017.
- Sharpless J. L. Polycystic ovary syndrome and the metabolic syndrome //Clinical Diabetes. – 2003. – Т. 21. – №. 4. – С. 154-161.
- Swaramya Chandrasekaran, Haritha Sagili. Metabolic syndrome in women with polycystic ovary syndrome. – 20 July 2018.
- Ali A. T. Polycystic ovary syndrome and metabolic syndrome //Ceska gynekologie. – 2015. – Т. 80. – №. 4. – С. 279-289.
- Spinedi E., Cardinali D. P. The polycystic ovary syndrome and the metabolic syndrome: a possible chronobiotic-cytoprotective adjuvant therapy //International journal of endocrinology. – 2018. – Т. 2018.
- Sheena Sobti, Rupali Dewan, Sunil Ranga. Metabolic syndrome and insulin resistance in PCOS phenotypes.
Источник
