Пояснично крестцовая радикулопатия с корешковым синдромом

Радикулит (или по-научному радикулопатия) пояснично-крестцового отдела позвоночного столба спутником пожилого возраста, но в последнее время она часто развивается у людей моложе 40 лет. Это заболевание характеризуется целым рядом неприятных симптомов, которые могут значительно ухудшить качество жизни больного. Как распознать радикулопатию и можно ли избавиться от патологии?

Радикулопатия пояснично-крестцового отдела позвоночника
Почему развивается радикулит?
Радикулит – не самостоятельная болезнь, а комплекс симптомов, которые свидетельствуют о сдавливании или раздражении корешков спинного мозга. Он развивается вследствие патологических процессов, протекающих в позвоночнике, а в число факторов риска входят:
- механические повреждения позвоночного столба, дисков и мышечных тканей, которые их окружают;
- запущенный остеохондроз и сопутствующие ему нарушения (грыжи, выпячивание протрузии);
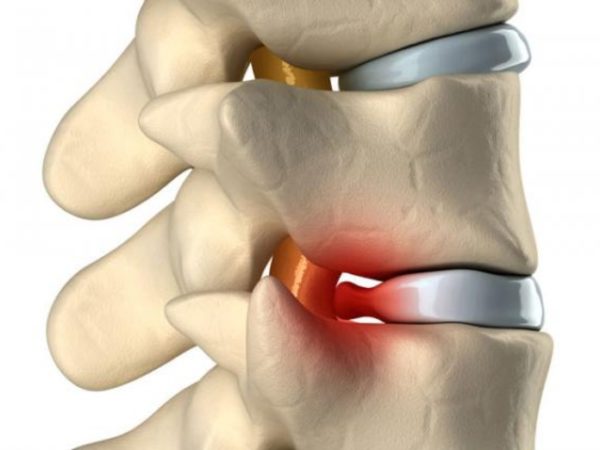
Грыжа межпозвоночного диска
- неправильная осанка, искривление позвоночника;
- тяжелые физические нагрузки;
- вредные привычки, которые ухудшают кровоснабжение – курение, злоупотребление спиртными и кофеиносодержащими напитками;
- чрезмерное увлечение жесткими диетами;
- доброкачественные и злокачественные новообразования;
- образование остеофитов (спондилез);
- аутоиммунные, инфекционные и воспалительные заболевания.
Что такое радикулит?
Чаще всего радикулопатия развивается как осложнение остеохондроза, грыжи и протрузии дисков, на втором месте находятся травмы и новообразования позвоночника, реже заболевание наблюдается после инфекционных и воспалительных процессов.
Для справки: радикулопатия может затрагивать любой отдел позвоночного столба, но в 90% случаев она поражает пояснично-крестцовую область на уровне позвонков L4, L5, S1, что связано с анатомическим строением позвоночника.
Строение поясничного отдела позвоночника
Цены на корсет пояснично-крестцовый
Симптомы радикулопатии
Патологический процесс при радикулопатии может протекать бессимптомно на протяжении долгого времени, а симптомы обычно проявляются внезапно, после резких движений или физического напряжения. Основной признак – болевой синдром, который может иметь разный характер и локализацию. Как правило, это острые или тянущие боли в крестцово-поясничной области, «прострелы», отдающие в ногу или ягодицу. Человеку становится трудно сгибаться и разгибаться, а иногда ходить, кашлять и чихать, так как это усугубляет неприятные ощущения и ухудшает состояние.
Боли при радикулите
Вместе с болевыми ощущениями при радикулопатии наблюдается мышечно-тонический синдром – напряжение мышц задней поверхности бедра, которое со временем сменяется их гипотонией (слабостью). Кроме того, у больных возникает нарушение чувствительности в пораженных нервных корешках, прием в зависимости от местоположения корешка страдает тот или иной рефлекс. Если патология затрагивает корешок L4 между позвонками L3 и L4 человеку будет трудно сгибать колено, а передняя поверхность бедра онемеет. При повреждении корешка L5 между позвонками L4 и L5 затрудняются движения большого пальца, а при повреждении S1 (промежуток L5-S1) больному будет сложно двигать стопой.

Пояснично-крестцовый радикулит
В число остальных симптомов входит изменение оттенка кожных покровов (они становятся бледными или синюшными), отечность пораженной области, сглаживание складки под ягодицей и другие внешние нарушения.
Защемление нерва в тазобедренном суставе
Таблица. Три основных типа пояснично-крестцовой радикулопатии, каждый из них имеет определенные симптомы.
| Разновидность радикулопатии | Симптомы |
|---|---|
Люмбаго | Острые болевые ощущения в районе поясницы, которые обычно развиваются после интенсивных физических нагрузок, резких движений, перегрева или переохлаждения организма. Приступ может продолжаться от нескольких минут до нескольких часов и дней |
Ишиас | Боль ощущается в ягодице и задней поверхности бедра, может доходить до нижней части ноги. Она похожа на удар током, и часто сопровождается покалыванием, жжением, ползанием «мурашек», причем ощущения варьируется от легких до мучительных |
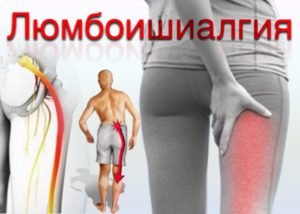
Люмбоишиалгия | Поясничные боли, которые отдают в нижние конечности, распространяются по ягодицам и задней поверхности ног и имеют ноющий или жгучий характер |
Важно: при поражении сразу нескольких нервных корешков у больных наблюдается смешанная клиническая картина и очень интенсивный болевой синдром, который не дает человеку вести нормальный образ жизни и требует немедленной медицинской помощи.
Чем опасен радикулит?
Если вы хотите более подробно узнать, как лечить радикулит поясничный медикаментами и уколами, а также рассмотреть альтернативные методы терапии, вы можете прочитать статью об этом на нашем портале.
При отсутствии своевременного лечение радикулит может перейти в хроническую форму, и тогда любые, даже незначительные внешние воздействия (резкий наклон, простуда, нервный стресс и т. д.) будут спровоцировать приступ. Неприятные последствия могут повлечь за собой и заболевания, которые вызывают радикулит – остеохондроз, стеноз позвоночного канала, грыжи межпозвоночных дисков и т. д.

Последствия радикулита
Спазмы мышц ухудшают метаболические процессы в позвоночнике и ведут к дегенеративным процессам и разрушению тканей, вследствие чего больному может понадобиться хирургическое вмешательство. Наиболее опасные осложнения радикулопатии – спинальные инсульт и ущемление нервных окончаний в нижней части поясницы (области «конского хвоста»), вследствие чего человек может стать инвалидом.
Нарушение кровообращения спинного мозга (закупорка, сужение или врожденная аномалия артерий спинного мозга, спинальный инсульт)
Диагностика радикулопатии
Диагноз при радикулите ставит врач-невропатолог на основе комплексных исследований. В первую очередь проводится сбор анамнеза и жалоб, после чего проводятся физиологические тесты – больной должен сделать несколько движений и рассказать о своих ощущениях. При необходимости назначается рентгенография, МРТ и КТ, которые дают наиболее полное представление о картине заболевания, иногда требуется проведение люмбальной пункции и анализов крови для выявления воспалительных и инфекционных процессов в организме.

Особенности диагностики радикулита
Лечение радикулопатии
На первых стадиях радикулит хорошо поддается консервативному лечению и не требует каких-либо серьезных мероприятий, но терапия должна быть продолжительной, после чего больному нужно будет соблюдать правила и рекомендации для предотвращения рецидивов болезни. Как правило, терапия может проводиться в домашних условиях при соблюдении постельного режима, но при серьезных поражениях позвоночника и сопутствующих заболеваниях человеку требуется госпитализация.
Консервативное лечение
Лечение медикаментозными препаратами необходимо в острые периоды радикулопатии, когда человек испытывает серьезный дискомфорт. В число лекарств, которые используются пи данном заболевании, входят:
- обезболивающие препараты (Кеторол, Баралгин, Анальгин), которые устраняют неприятные ощущения;
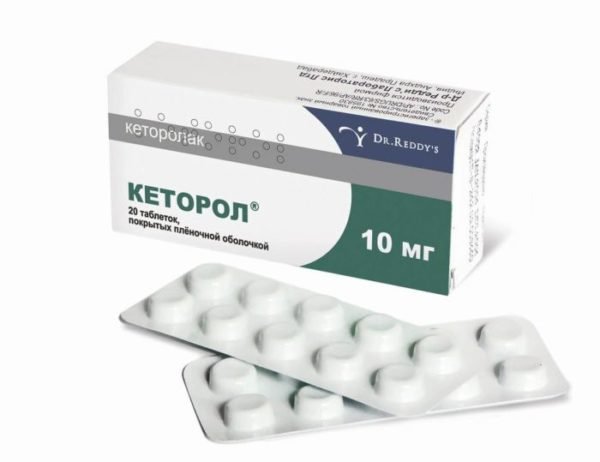
Кеторол
- нестероидные противовоспалительные средства, включая Диклофенак, Индометацин, Ибупрофен считаются наиболее эффективными средствами при пояснично-крестцовой радикулопатии, так как воздействуют не только на боль, но и на воспалительный процесс;
- миорелаксанты (Мидокалм, Тизанидин) снимают мышечное напряжение;
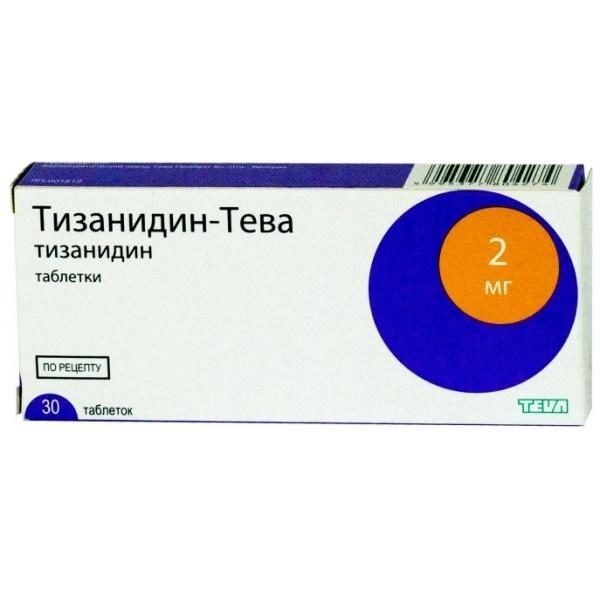
Тизанидин-Тева
- хондропротекторы восстанавливают структуру хрящевой ткани межпозвоночных дисков (Артра, Хондротин);
- витамины группы В улучшают обменные процессы в тканях и ускоряют процесс выздоровления.
Важно: препараты-миорелаксанты можно использовать только после консультации с врачом в строго рекомендованных дозах, так как они воздействуют не только на мышцы спины, но и на те, которые отвечают за дыхание.
Миорелаксанты
Если анальгетики не снимают болевые ощущения, для лечения радикулопатии применяются новокаиновые и лидокаиновые блокады пораженной области, которые должны проводиться в условиях медицинского учреждения.
Цены на обезболивающие средства от боли в спине
Остальные методы лечения
В качестве дополнения к консервативному лечению при радикулите применяется электрофорез с медикаментозными препаратами (обезболивающие, экстракты трав и лечебной грязи), ультразвуковая и магнитная терапия, облучение пояснично-крестцовой области ультрафиолетом. После устранения острых симптомов заболевания больным показан массаж, лечебная физкультура, мануальное воздействие и вытяжение позвоночного столба.
Физиотерапия для позвоночника
При отсутствии эффекта от медикаментозных средств и физиотерапии, выраженных неврологических проявлениях, серьезных нарушениях работы внутренних органов и двигательных расстройствах назначается хирургическое вмешательство. Оперативное лечение, как правило, необходимо при протрузии или грыже межпозвоночных дисков, причем операция может повлечь за собой серьезные осложнения, поэтому ее проводят только в крайних случаях.
Физиотерапевтические аппараты
Народные средства
Народные рецепты при пояснично-крестцовом радикулите оказывают исключительно симптоматическое воздействие и могут применяться только под контролем врача в комплексе с медикаментозными препаратами.

Лечение радикулита народными средствами
- Красный перец. Два небольших острых перца измельчить, залить нашатырным спиртом и оставить на две недели в теплом темном месте, ежедневно взбалтывая жидкость. Использовать для растирания пораженных мест.
- Черная редька. Два средних клубня черной редьки натереть на терке, положить между двух слоев марли и приложить к пояснице, положить сверху кусок полиэтилена или пищевой пленки, утеплить платком. Держать до тех пор, пока смесь будет греть кожу.

Черная редька
- Шалфей. Вскипятить стакан подсолнечного масла, высыпать туда столовую ложку измельченного шалфея, переместить на водяную баню и проварить полчаса, после чего оставить в теплом месте на 2-3 часа. Использовать для растирания поясницы.
- Хрен. Натереть корень хрена на терке, завернуть его в марлю, сделав что-то вроде мешочка. Набрать в ванну воды (температура 37 градусов), опустить туда мешочек и сидеть до тех пор, пока температура будет оставаться комфортной.

Корень хрена
- Мед и тысячелистник. Взять в равных частях мед, кагор и водный настой тысячелистника, хорошо перемешать. Поставить на 5 дней в холодильник, после чего принимать трижды в день перед едой – в первые 5 дней по чайной ложке, после чего заменить на столовую.
Внимание: некоторые народные средства от радикулопатии (хрен, перец, редька и т. д.) могут вызвать ожоги кожных покровов, поэтому использовать их нужно с большой осторожностью – если компресс или примочка доставляет серьезный дискомфорт, смесь нужно немедленно убрать, а кожу промыть теплой водой.
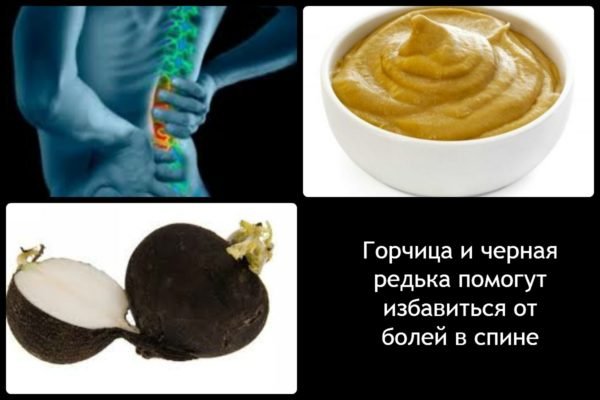
Лечение радикулита горчицей и черной редькой
Если вы хотите более подробно узнать, как проводится лечение радикулита поясничного в домашних условиях, а также рассмотреть симптомы появления, вы можете прочитать статью об этом на нашем портале.
Цены на средства народной медицины при болях в спине
Профилактика радикулита
Лучшая профилактика пояснично-крестцовой радикулопатии – легкая физическая активность, включая гимнастику, пешие прогулки, танцы и в особенности плавание. Если профессиональная деятельность человека подразумевает пребывание в одной позе, нужно время от времени вставать и делать небольшую разминку для поясницы и спины.
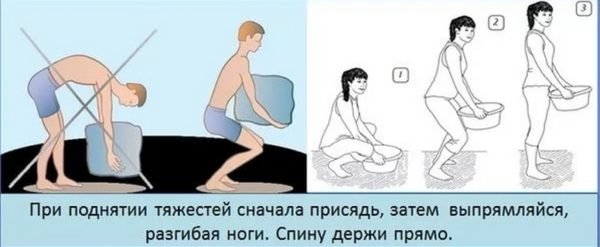
Как правильно поднимать тяжести
Кроме того, необходимо правильно питаться, следить за массой тела и отказаться от вредных привычек, в частности, от курения и злоупотребления алкоголем. Немаловажную роль играет полноценный отдых и выбор матраса – слишком мягкая или жесткая конструкция может привести к смещению позвонков, поэтому рекомендуется остановиться на ортопедическом матрасе. Людям с радикулопатией полезно посещение сауны и бани, а также санаторно-курортное лечение в местах с сухим теплым климатом.

Ортопедический матрас
Ортопедические матрасы
Радикулит может повлечь за собой не только неприятные ощущения, но и серьезные осложнения вплоть до инвалидности, но при правильном лечении и соблюдении профилактических мер заболевание можно вылечить без неприятных последствий.
Видео — Радикулопатия пояснично-крестцового отдела позвоночника
Радикулит — клиники в
Выбирайте среди лучших клиник по отзывам и лучшей цене и записывайтесь на приём
Радикулит — специалисты в Москве
Выбирайте среди лучших специалистов по отзывам и лучшей цене и записывайтесь на приём
Рекомендуем статьи по теме
Источник
Что такое радикулопатия?
На фоне поясничного остеохондроза очень часто развивается такое заболевание как радикулопатия пояснично-крестцового отдела позвоночника. Это клинический синдром, который возникает вследствие сдавливания и повреждения нервных корешков. Синонимом радикулопатии является радикулит.
Радикулит (радикулопатия, от лат. radicula — корешок) — заболевание периферической нервной системы человека, которое возникает в результате повреждения, воспаления или защемления корешков спинномозговых нервов.
Радикулит – это широко распространенное заболевание, ему подвержено более 10% населения нашей планеты старше 40-50 лет и в последнее десятилетие радикулит помолодел, встречается в молодой возрастной группе от 25 до 35 лет, особенно подвержены люди, занимающиеся профессиональным спортом, а также те, кто длительное время сидит за компьютером или за рулем автомобиля.
Причины возникновения радикулита:
Причиной развития радикулита являются патологические процессы, возникающие в позвоночнике, а именно:
- Дегенеративно-дистрофические процессы — остеохондроз и его осложнения: протрузии и грыжи межпозвонковых дисков
- Пороки развития костно-мышечного аппарата, сопровождаемые изменением тонуса мышц
- Нарушения осанки, искривление позвоночника — сколиоз
- Неправильное распределение физических нагрузок на позвоночный столб во время профессиональной деятельности человека (при вождении автомобиля, у офисных работников и грузчиков — при длительном нахождении в одной позе, грузчики)
- Малоподвижный образ жизни, при котором постепенно нарастают нарушения кровоснабжения мышц поясничной области
- Неправильный питьевой режим в течении всего дня и на протяжении нескольких месяцев
- Дефицит витаминов и минералов приводит к остеопорозу и трофическим поражениям нервного волокна
- Туберкулез, остеомиелит, хронический сифилис и другие виды инфекционного поражения спинного мозга
- Регулярные травмы позвонков и окружающих их мягких тканей (удары, резкие скручивания, компрессии при прыжках, растяжения связочного аппарата)
- Избыточный вес при ожирении 1-2 степени и наличие вредных привычек, таких как курение, злоупотребление чаем, кофе и алкогольными напитками
Симптомы заболевания:
Первые проявление и основные постоянные симптомы радикулита пояснично-крестцового отдела позвоночника — это боль, нарушение чувствительности и мышечная слабость.
Зона поражения соответствует зоне иннервации. В зависимости от зоны поражения боль может наблюдаться в поясничной и ягодичной областях, заднебоковой и передней части бедра, по передненаружной поверхности голени, на тыле стопы, большом пальце, в икроножной мышце, в области наружной лодыжки и пятке.
Пояснично-крестцовый радикулит часто бывает хроническим, с острыми рецидивами. Для пояснично-крестцового радикулита характерно усиление боли при резкой перемене тела из горизонтального положения в вертикальное или наоборот, а также при занятии активным образом жизни (спорт, прогулки, занятия фитнесом).
Обострение болевого синдрома при радикулопатии пояснично-крестцового отдела отмечается при сдавлении межкорешкового нерва межпозвоночной грыжей.
По видам радикулопатии пояснично-крестцового отдела позвоночника выделяют:
- Люмбаго (люмбалгия) — это островозникшая боль в пояснице при резко выполненной физической нагрузке, а также провоцирующаяся перегреванием или переохлаждением тела. Сам болевой приступ может длиться по-разному: от нескольких минут до нескольких часов и даже суток. Основная причина этого вида радикулопатии — перенапряжение мышц поясничной области, межпозвочные грыжи или смещение позвонков относительно друг друга.
- Ишиас (ишиалгия) — при этом виде радикулита боль локализуется в ягодице, на задней поверхности бедра и голени и может доходить до стопы. Иногда кроме боли отмечается мышечная слабость. Это связано с поражением или раздражением седалищного нерва — самого крупного нерва в организме. Боль при ишиасе — стреляющая, наподобие удара током, также возможны жжение, покалывание, «мурашки» и онемение одновременно. Возможны болевые ощущения разной степени интенсивности: от легкой до весьма интенсивной, такой, что пациент не может спать, сидеть, стоять, ходить, наклоняться или поворачиваться.
- Люмбоишиалгия — боль в пояснице, отдающая в ногу или ноги. При этом виде радикулита боль распространяется, в основном, по ягодице и по задненаружной поверхности ноги, не достигая пальцев ног, чаще всего это ноющая, жгучая, нарастающая боль.
Диагностика:
Для диагностики радикулопатии имеет значение наличие симптомов натяжения. Например, характерен симптом Ласега – при попытке поднять ровную ногу в положении лежа на спине, усиливается боль в пояснице.
Важное значение для постановки правильного диагноза имеет проведение МРТ или КТ пояснично-крестцового отдела позвоночника, потому что только эти исследования позволят лечащему врачу выявить наличие таких заболеваний как межпозвоночные грыжи или другие заболевания позвоночника (спондилиты, компрессионные переломы, новообразования).
Лечение:
Современный подход к лечению острых и хронических болей при радикулопатии пояснично-крестцового отдела позвоночника заключается в применение нестероидных противовоспалительных препаратов и миорелаксантов. Механизм их действия: уменьшение воспаления, интенсивности боли, снятие мышечного спазма.Также в период ремиссии заболевания проводят физиотерапевтическое лечение (электрофорез, амплипульс, дарсонвализация)
Источник
Одним из распространенных диагнозов, которые ставят неврологи пациентам старше сорока лет, является корешковый синдром. Нарушение нормального состояния позвоночника проявляется в виде огромного симптомокомплекса. Под понятием «корешковый синдром» могут скрываться различного рода патологии. Именно поэтому важно диагностировать проблему еще на ранних стадиях.
Что это такое?
Корешковый синдром – это патологическое состояние, при котором происходит компрессия (сдавливание) нервных волокон. Чаще всего процесс локализуется в поясничном отделе позвоночника. Если игнорировать симптомы при ущемлении, это чревато развитием серьезных осложнений, вплоть до утраты работоспособности.
В народе эту патологию называют радикулитом, однако это не совсем правильно. Более точное название – радикулопатия.
Корешковый синдром включает в себя целый симптомокомплекс, который возникает при компрессионном сдавливании и защемлении корешков спинномозговых нервов. Неврологический синдром проявляется в виде болевого синдрома и мышечного напряжения. Иногда он даже затрагивает некоторые внутренние органы, например, желудок или сердце.
Патология развивается на фоне сдавленных спинномозговых нервов. Чаще всего она сопровождается воспалительной реакцией. В группе риска находятся люди с лишним весом, остеохондрозом и нестабильным гормональным фоном.
Поговорим о патогенезе (механизм развития) радикулопатии. Постепенное разрушение костной и хрящевой тканей приводит к постепенному сужению просвета, который отведен для кровеносных сосудов и нервных корешков. Это вызывает нарушение нормального кровоснабжения и появление кислородного голодания.
Диагностикой радикулопатии занимается ревматолог, ортопед, терапевт. К специалисту нужно обратиться при появлении первых тревожных симптомов. В случае своевременного обследования можно избежать операции и обойтись консервативными методами лечения.
Причины возникновения
Первопричиной корешкового синдрома являются изменения в строении межпозвоночных дисков. Из-за этого нарушается нормальное функционирование костной ткани. Способствовать появлению патологии могут и другие факторы, а именно:
- травмы;
- переохлаждение;
- ожирение;
- погрешности в питании;
- чрезмерные физические нагрузки;
- длительное пребывание в неудобной позе;
- переутомление, хронический стресс;
- вредные привычки: курение, алкоголизм;
- сидячий образ жизни.
В группе риска находятся пациенты с ожирением. Избыточная масса тела увеличивает нагрузку на позвоночный столб. В итоге хрящевая ткань подвергается деструктивным изменениям.
С возрастом вероятность возникновения радикулопатии увеличивается. Старческие изменения в костной системе провоцируют развитие патологических процессов в позвоночнике.

Радикулопатия возникает по причине сдавливания нервных корешков
Немаловажную роль в возникновении радикулопатии играет профессиональная деятельность человека. Вынужденное нахождение в неудобной позе, поднятие тяжестей, длительное пребывание в положении стоя ускоряют процессы разрушения позвоночного столба.
Радикулопатию могут вызвать не только внешние факторы, но и патологические процессы внутри организма. К ним можно отнести:
- опухолевые процессы;
- врожденные деформации позвонков и костной ткани;
- нарушение обменных процессов;
- гормональный дисбаланс;
- сахарный диабет;
- остеохондроз;
- туберкулез, сифилис;
- аутоиммунные процессы;
- спондилез, спондилоартроз, спондилолистез;
- протрузии, грыжи межпозвоночных дисков;
- воспалительные и инфекционные процессы в позвоночнике;
- дегенеративные изменения мышечной ткани.
Признаки
Проявления радикулопатии будут отличаться в зависимости от локализации патологического процесса. В целом клиника корешкового синдрома сопровождается сильнейшей болью ноющего или тупого характера. Неприятные ощущения распространяются на конечности и даже внутренние органы. У пациентов присутствует нарушение координации движений и снижение чувствительности.
Если радикулопатия затронула грудной отдел, будет наблюдаться боль на уровне лопаток, дискомфорт под ребрами, одышка, кашель, повышение артериального давления. В случае поражения поясницы у пациентов меняется походка, появляются затруднения при подъеме по лестнице. Присутствует сильная боль в виде прострелов в области бедра и голени. Когда корешковый синдром поражает шейный отдел, наблюдается дискомфорт во время ночного сна. Любое движение сопровождается прострелами.
Болевой синдром обусловлен компрессией нервных корешков, поэтому он появляется исключительно с той стороны, с которой произошло защемление. При поражении двигательной функции корешка появляются подергивания в конечностях, слабость, снижается мышечный тонус.
В целом признаки радикулопатии делятся на две основные группы:
- симптомы раздражения корешков;
- выпадение пульпозного ядра.
Для начала поговорим о первой разновидности.
О раздражении корешков говорят следующие симптомы:
- жгучая, стреляющая боль, которая усиливается при поворотах, наклонах, резких движениях;
- ощущение ползания мурашек по телу;
- чувство жара или, наоборот, холода;
- подергивания конечностей;
- вынужденное положение тела в виде перекоса туловища;
- ощущение покалывания;
- ухудшение двигательной активности мышц.
Выпадение пульпозного ядра происходит в запущенных случаях. Выделим основные признаки этого явления:
- слабость сухожильных рефлексов;
- снижение чувствительности;
- парез мышц.
При ущемлении одного корешка чувствительность снижается лишь частично. Связано это с тем, что она контролируется выше и нижестоящими нервами. Это свидетельствует о полирадикулопатии, то есть ущемлении одновременно нескольких корешков. Поговорим о ней более подробнее.
Полирадикулопатия подразумевает под собой множественное поражение периферических нервов и кровеносных сосудов. Нарушение чаще всего встречается у людей преклонного возраста.

Полирадикулопатия подразумевает поражение одновременно нескольких корешков
В зависимости от причин возникновения полирадикулопатия бывает аллергической, воспалительной, токсической и травматической. Появление нарушения может быть также связано с инфекционными и механическими факторами.
Полирадикулопатия имеет такие общие клинические симптомы:
- блуждающие боли;
- мышечная слабость, вплоть до атрофических изменений;
- снижение сухожильных рефлексов;
- онемение, жжение, покалывание ног;
- падение стопы;
- потеря чувства вибрации.
При диабетической полирадикулопатии присутствует мучительная боль в голенях и стопах. Неприятные ощущения усиливаются в тепле и покое. С течением времени боль настолько усиливается, что становится нестерпимой. Меняется и цвет кожных покровов. Они становятся фиолетовыми или даже черными. Формирование диабетической стопы нередко приводит к ампутации конечности.
Лечение полирадикулопатии подразумевает борьбу с основным заболеванием, вызвавшим поражение периферических нервов. Терапия включает в себя целый комплекс мероприятий, в том числе и снятие клинической симптоматики.
Разновидности
Относительно места поражения выделяют три формы радикулопатии:
- дискогенная, или спондилогенная;
- вертеброгенная;
- смешанная, которая возникает при одновременном поражении межпозвоночного диска и позвонка.
Дискогенная
Дискогенная радикулопатия характеризуется поражением нервных окончаний, которые произрастают из спинного мозга. Сдавливание корешков приводит к их воспалению и травмированию.
Причина дискогенной радикулопатии кроется в деструктивных изменениях межпозвоночных дисков. По мере старения организма они утрачивают возложенные на них функции. Изнашивание внешнего коль?