Почечный синдром что это такое
Почечная недостаточность — синдром нарушения всех функций почек, приводящий к расстройству водного, электролитного, азотистого и других видов обмена. Различают острую и хроническую почечную недостаточность.
Выделяют 3 стадии роста тяжести почечной недостаточности (риск, повреждение, недостаточность) и 2 результата (утрата функции почек, терминальная почечная недостаточность). [3] В детском возрасте критерии этих стадий следующие:
- Риск: диурез < 0,5 мл/кг/час на протяжении 8 часов, и/или оцененная скорость клубочковой фильтрации 75%;
- Повреждение:диурез < 0,5 мл/кг/час на протяжении 16 часов, и/или оцененная скорость клубочковой фильтрации 50%;
- Недостаточность:диурез < 0,3 мл/кг/час на протяжении 24 часов или анурический на протяжении 12 часов, и/или оцененная скорость клубочковой фильтрации 25%;
- Утрата функции почек: непрерывная недостаточность на протяжении более чем 4 недель;
- Терминальная почечная недостаточность: непрерывная недостаточность на протяжении более чем 3 месяцев.
В некоторых случаях почечная недостаточноcть не связана с уменьшением диуреза, но даже может сопровождаться его ростом — это неолигурическая почечная недостаточность. Данные критерии также не применяются к новорожденным в течение нескольких дней после рождения, поскольку новорожденные являются физиологически олигурическими в течение первых 24 часов жизни и их креатинин сыворотки крови первоначально отражает материнский объем креатинина.
Острая почечная недостаточность[править | править код]
Острая почечная недостаточность- синдром, развивающийся в результате острого нарушения основных поченочных функций (почечного кровотока, клубочковой фильтрации, канальцевой секреции, канальцевой реабсорбции) и характеризующийся азотемией, нарушениями водно-электролитного и кислотно-щелочного равновесия.
Причины острой почечной недостаточности многообразны:
* Нарушение почечной гемодинамики (шок, коллапс), этиопатогенез шоковой почки — травматический, геморрагический, гемотрансфузионный, бактериальный, анафилактический, кардиогенный, ожоговый, операционный шок, электротравма, послеродовый сепсис, прерывание беременности, преждевременная отслойка плаценты, патологическое предлежание плаценты, эклампсия в родах, афибриногенемия, атоническое кровотечение, обезвоживание и др.
* Экзогенные интоксикации (яды, применяемые в народном хозяйстве и быту, укусы ядовитых змей и насекомых, лекарственные препараты).
* Инфекционные болезни (геморрагическая лихорадка с почечным синдромом и лептоспироз).
* Обструкция мочевых путей.
* Аренальное состояние (травма или удаление единственной почки).
Патогенез. Нарушения почечной гемодинамики и экзогенные интоксикации вызывают 90 % всех случаев острой почечной недостаточности. Основным механизмом повреждения почек при этих двух формах острой почечной недостаточности является гипоксия почечных канальцев. При этих формах острой почечной недостаточности развивается некроз эпителия канальцев, отек и клеточная инфильтрация интерстициальной ткани, повреждения капилляров почек, т. е. развивается некротический нефроз. В большинстве случаев эти повреждения обратимы.
Симптомы, течение. В начальный период острой почечной недостаточности на первый план выступают симптомы, обусловленные шоком (болевой анафилактический или бактериальный), гемолизом эритроцитов, острым отравлением, инфекционным заболеванием, но уже в первые сутки обнаруживается падение диуреза (менее 500 мл в сутки), т. е. развивается период олигурии — анурии, и уже нарушается гомеостаз. В плазме наряду с повышением уровня креатинина, мочевины, остаточного азота, сульфатов, фосфатов магния, калия снижается уровень натрия, хлора и кальция.
Совокупность гуморальных нарушений обусловливает нарастающие симптомы острой уремии. Адинамия, потеря аппетита, тошнота, рвота наблюдаются уже в первые дни олигурии — анурии. По мере нарастания азотемии (обычно уровень мочевины ежедневно повышается на 0,5 г/л), ацидоза, гипергидратации и электролитных нарушений появляются мышечные подергивания, сонливость, заторможенность сознания, усиливается одышка из-за ацидоза и отека легких, ранняя стадия которого определяется рентгенологически. Характерны тахикардия, расширение границ сердца, глухие тоны, систолический шум на верхушке, иногда шум трения перикарда. У части больных — артериальная гипертензия. Расстройства ритма нередко связаны с гиперкалиемией; она особенно опасна и может быть причиной внезапной смерти. При гиперкалиемии более 6,5 ммоль/л на ЭКГ зубец Т высокий, остроконечный, расширяется комплекс QRS, может снижаться R. Блокады сердца или фибрилляция желудочков могут закончиться остановкой сердца. Анемия сохраняется во все периоды острой почечной недостаточности, лейкоцитоз характерен для периода олигурии — анурии. Боли в животе, увеличение печени — частые симптомы острой уремии. Смерть при острой почечной недостаточности чаще всего наступает от уремической комы. С самого начала обнаруживается гипоизостенурия.
Содержание белка в моче и характер мочевого осадка зависят от причины острой почечной недостаточности. Увеличение диуреза более 500 мл в сутки означает период восстановления диуреза. Клиническое улучшение становится очевидным, даже после наступления полиурии, не сразу, а постепенно, по мере снижения уровня азотемии и восстановления гомеостаза. Во время периода полиурии возможна гипокалиемия (менее 3,8 ммоль/л) с изменением ЭКГ (низкий вольтаж зубца Т, волна U, снижение сегмента ST) и экстрасистолия. Ко времени нормализации содержания остаточного азота в крови гомеостаз в основном восстанавливается — период выздоровления. В этот период восстанавливаются почечные процессы. Он длится до года и более. Однако у части больных снижение клубочковой фильтрации и концентрационной способности почек остается, а у некоторых — почечная недостаточность принимает хроническое течение, важную роль при этом играет присоединившийся пиелонефрит.
Диагноз ставят на основании внезапного падения диуреза в результате одной из указанных выше причин, нарастания азотемии и других типичных нарушений гомеостаза.
Дифференцировать от обострения хронической почечной недостаточности или ее терминальной стадии помогают данные анамнеза, уменьшение размеров почек при хроническом гломерулонефрите и пиелонефрите, выявление хронического урологического заболевания. При остром гломерулонефрите наблюдается высокая протеинурия.
Хроническая почечная недостаточность[править | править код]
Аппарат гемодиализа. Применяется как основной метод лечения хронической почечной недостаточности
Необходимо отметить, что в настоящее время в зарубежной литературе вместо термина ХПН, считающегося устаревшим и характеризующим лишь факт необратимого нарушения функции почек, применяется термин ХБП с обязательным указанием стадии. При этом следует особо подчеркнуть, что установление наличия и стадии ХБП ни в коем случае не заменяет постановку основного диагноза.
Хроническая болезнь почек это персистирующее в течение трех месяцев или более поражение органа вследствие действия различных этиологических факторов, анатомической основой которого является процесс замещения нормальных анатомических структур фиброзом,приводящих к его дисфункции.
Наиболее часто к хронической почечной недостаточности приводят хронический и подострый гломерулонефрит, при котором преимущественно поражаются почечные клубочки; хронический пиелонефрит, поражающий почечные канальцы; сахарный диабет, пороки развития почек (поликистоз, гипоплазия почек и др.), способствующие нарушению оттока мочи из почек нефролитиаз, гидронефроз, опухоли мочеполовой системы. К хронической почечной недостаточности могут привести заболевания сосудов (гипертоническая болезнь, стеноз почечных сосудов), диффузные заболевания соединительной ткани с поражением почек (геморрагический васкулит, системная красная волчанка и др.).
Хроническая почечная недостаточность возникает в результате структурных изменений паренхимы почек, ведущих к уменьшению количества функционирующих нефронов, их атрофии и рубцовому замещению. Структура действующих нефронов также нарушается, некоторые клубочки гипертрофируются, в других отмечается атрофия канальцев при сохранности клубочков и гипертрофии отдельных участков канальцев.
ХБП объединяет пациентов с сохраняющимися в течение 3-х месяцев и более признаками повреждения почек и/ или снижением их функции.
Повреждение — это ( 1 признак и более):
-Альбуминурия ( скорость экскреции с мочой альбумина > 30 мг/сутки, отношение альбумина/ креатинину мочи> 30 мг/г);
-Изменение мочевого осадка ( лейкоциты, эритроциты, бактерии в моче);
-Канальцевая дисфункция ( почечный канальцевый ацидоз, глюкоза в моче);
-Гистологические изменения;
-Структурные изменения при визуализации;
-Трансплантация почки в анамнезе
- Функцию почек оценивают по скорости клубочковой фильтрации ( СКФ). Наиболее точной формулой расчета является CKD-EPI. СКФ< 60 мл/мин/1,73 м2 свидетельствует о ХБП даже при отсутствии маркеров повреждения почек.
Стадии ХБП в зависимости от СКФ:
С1 > 90 мл/мин/1,73 м2
C2 60-89
C3а 45-59
С3b 30-44
C4 15-29
С5 ( терминальная почечная недостаточность) < 15
Стадии С1 и С2 при отсутствии маркеров повреждения почку не удовлетворяют критериям ХБП. У лиц старше 65 лет С1-С2 -возрастной вариант нормы, молодые люди с такими показателями относятся к категории риска и должны наблюдаться у нефролога.
Лечение[править | править код]
Лечение острой почечной недостаточности в первую очередь, должно быть направлено на устранение причин, вызвавших острую почечную недостаточность. Показаны проведение противошоковых мероприятий, восстановление сердечной деятельности, восполнение кровопотери, инфузия кровезаменителей для стабилизации тонуса сосудов и восстановления адекватного почечного кровотока.
При отравлении солями тяжелых металлов проводятся детоксикационные мероприятия с промыванием желудка, назначаются энтеросорбенты и унитиол, осуществляется гемосорбция.
При постренальной острой почечной недостаточности ведущими в лечении являются меры, направленные на восстановление нарушенного пассажа мочи: катетеризация мочеточников, раннее оперативное пособие в виде пиелоили нефростомии.
При аренальной, преренальной и ренальной формах острой почечной недостаточности лечение должно осуществляться в почечном центре, оснащенном аппаратурой для гемодиализа. Если при постре-нальной острой почечной недостаточности состояние больного крайне тяжелое из-за уремической интоксикации, то перед вмешательством необходимо провести гемодиализ и только после этого осуществлять пиелоили нефростомию. Учитывая тяжесть состояния пациента, операцию следует проводить на наиболее функционально способной стороне, что определяется по клиническому признаку. Наиболее выраженные боли в поясничной области наблюдаются на стороне наиболее функционально способной почки. Иногда при постренальной анурии на основании данных радиоизотопной ренографии удается определить наиболее сохранную почку.
При обструкции мочеточников, обусловленной злокачественным новообразованием в малом тазу или забрюшинном пространстве, проводят срочную пункционную нефростомию. В первые часы острой почечной недостаточности любой этиологии вводят осмотические диуретики (300 мл 20 % раствора маннитола, 500 мл 20 % раствора глюкозы с инсулином). Вместе с маннитолом рекомендуется внутривенно вводить фуросемид (200 мг). Особенно эффективна комбинация фуросемида (30-50 мг/кг за 1 ч) с допамином (3-6 мкг/кг за 1 мин, но не более) в течение 6-24 ч, уменьшающая почечную вазоконстрикцию.
При преренальной и ренальной формах анурии лечение заключается главным образом в нормализации водно-электролитных нарушений, ликвидации гиперазотемии. Для этого прибегают к дезинтоксикацион-ной терапии — внутривенному введению до 500 мл 10-20 % раствора глюкозы с адекватным количеством инсулина, 200 мл 2-3 % раствора натрия гидрокарбоната. При анурии вводить более 700-800 мл жидкости в сутки опасно из-за возможности развития тяжелой внеклеточной гипергидратации, одним из проявлений которой служит так называемое водяное легкое. Введение указанных растворов следует сочетать с промыванием желудка и сифонными клизмами. При острой почечной недостаточности, вызванной отравлением препаратами ртути (сулемой), показано применение унитиола (натрия 2,3-димер-каптопропансульфонат). Его назначают подкожно и внутримышечно по 1 мл на 10 кг массы тела. В первые сутки проводят три-четыре, в последующие — по две-три инъекции. Всех больных с олигоанурической формой острой почечной недостаточности следует лечить в диализном центре, где при необходимости можно использовать аппараты экстракорпорального диализа (гемо-, перитонеального диализа). Показания к применению эфферентных методов детоксикации — электролитные нарушения, особенно гиперкалиемия, азотемия (содержание мочевины в сыворотке крови более 40 ммоль/л, креатинина более 0,4 ммоль/л), внеклеточная гипергидратация. Использование гемодиализа позволяет резко сократить число летальных исходов при острой почечной недостаточности, даже при аренальных ее формах, при которых после применения хронического гемодиализа стала возможной трансплантация почки.
При почечной недостаточности применяют гемосорбцию — метод внепочечного очищения крови, основанный на использовании адсорбентов, преимущественно углеродных. Наилучший клинический эффект получен при сочетании гемосорбции с гемодиализом, что объясняется одновременно коррекцией солевого и водного обмена, а также удалением соединений со средней молекулярной массой.
После ликвидации преренальной, ренальной и постренальной анурии, в основе генеза которых лежит нарушение кровообращения в почках, необходимо использовать препараты, изменяющие реологические свойства крови и улучшающие почечный кровоток.
При почечной недостаточности применяют гемосорбцию — метод внепочечного очищения крови, основанный на использовании адсорбентов, преимущественно углеродных. Наилучший клинический эффект получен при сочетании гемосорбции с гемодиализом, что объясняется одновременно коррекцией солевого и водного обмена, а также удалением соединений со средней молекулярной массой.
После ликвидации преренальной, ренальной и постренальной анурии, в основе генеза которых лежит нарушение кровообращения в почках, необходимо использовать препараты, изменяющие реологические свойства крови и улучшающие почечный кровоток.
Успешное лечение больных с острой почечной недостаточностью, обусловленной различными причинами, возможно лишь при тесном сотрудничестве урологов и нефрологов.
На ранних стадиях хронической болезни почек применяется нефропротективное лечение. Показаны физические нагрузки, поддержание нормальной массы тела, малобелковая диета при стадии ХБП 3 и низкобелковая при 4-5 стадии ХБП ( до начала диализа). Всем пациентам обязателен контроль пищевого рациона для профилактики белково -энергетической недостаточности. Показан кетостерил по 1 таб на 5 кг массы тела. Повышенный калораж пищи.
При лечении артериальной гипертензии в сочетании с ХБП используется комбинация двух препаратов: блокатор РААС ( ингибитор АПФ, сартан) + антагонист кальция или диуретик. Начиная с 3b стадии ХБП диуретик должен быть только петлевым. При неэффективности комбинация трех препаратов: ингибитор апф или бра + бкк + диуретик. При неэффективности добавление спироналактона ( противопоказан при СКФ < 30 ) или бета-адреноблокатора или антагониста имидазолиновых рецепторов.
Наиболее эффективный метод лечения больных с терминальной стадией хронической почечной недостаточности — гемодиализ и его разновидности: гемофильтрация, гемодиафильтрация, непрерывная артериовенозная гемофильтрация. Эти методы очищения крови от белковых метаболитов основаны на способности их диффузии через полупроницаемую мембрану в диализирующий солевой раствор.
В тяжёлых случаях: трансплантация почки.
Примечания[править | править код]
- ↑ Disease Ontology release 2019-05-13 — 2019-05-13 — 2019.
- ↑ 1 2 3 Monarch Disease Ontology release 2018-06-29sonu — 2018-06-29 — 2018.
- ↑ Шабалин В. В. Гринштейн Ю. И. Байкова О. А. Современные критерии острой почечной недостаточности. Значение классификации rifle Сибирское медицинское обозрение Выпуск № 2 / том 62 / 2010
Ссылки[править | править код]
- Русскоязычные журналы по нефрологии и урологии
- Общество диализных пациентов НЕФРОН
- Журналы по нефрологии на английском языке (включая бесплатный полнотекстовый доступ)
- Improved Growth in Young Children with Severe Chronic Renal Insufficiency Who Use Specified Nutritional Therapy
Источник
Нефротическими или почечными называют целый комплекс синдромов, которые связаны с различными патологическими состояниями почек. Чаще всего нефротический синдром характеризуется гипоальбуминемией, протеинурией и геперхолестеринемией. Наиболее распространённая форма проявления – отёки нижних конечностей и лица. Обычно отёчность развивается постепенно, реже стремительно за несколько дней. Данный синдром может проявляться в следствие гломерулонефрита, пиелонефрита и других серьёзных почечных проблем. Иногда причины такого состояния не удаётся выявить. Чаще всего почечный синдром диагностируется у взрослых после 35 летнего возраста и у детей младше пяти лет.
Причины синдрома
 В основе развития данного синдрома лежит нарушение жирового и белкового метаболизма
В основе развития данного синдрома лежит нарушение жирового и белкового метаболизма
В основе развития данного синдрома лежит нарушение жирового и белкового метаболизма. Жиры и белки, которые присутствуют в повышенной концентрации в урине больного, фильтруются через канальцевые стенки и способствуют метаболическим нарушениям в эпителиальных клетках.
Важно: не стоит недооценивать роль аутоиммунных нарушений в процессе формирования нефротического синдрома.
Почечный синдром может быть двух видов:
- первичный является следствием почечного заболевания;
- вторичный выступает в качестве проявления общего системного заболевания.
В обоих случаях главной особенностью нефротического синдрома является повреждение клубочковой системы почек. Среди первичных причин нефротического синдрома стоит назвать следующие:
- первичный почечный амилоидоз;
- наследственная нефропатия;
- гломерулонефрит (склерозирующий очаговый);
- мембранозная нефропатия.
Также стоит упомянуть вторичные причины, которые способствуют развитию данного синдрома:
- красная волчанка (системная);
- сахарный диабет;
- преэклампсия;
- вирусные агенты, а именно ВИЧ, гепатит С и В;
- нефропатия беременных;
- хронический гломерулонефрит;
- туберкулёз;
- миеломная болезнь;
- сепсис;
- малярия;
- лимфогранулематоз;
- амилоидоз.
Главным провоцирующим фактором при развитии почечного синдрома являются иммунные изменения в организме. Иммунный ответ провоцируется циркулирующими в крови антигенами. Из-за этого в организме образуются антитела, которые призваны ликвидировать чужеродные агенты.
Выраженность поражения органа напрямую связана с количеством иммунных комплексов, длительностью их воздействия на организм и структурой. В результате развивается воспалительный процесс, а также происходит негативное воздействие на мембраны клубочковых капилляров. Это приводит к повышению проницаемости базальной мембраны и, как следствие, протеинурии.
Важно: механизм развития почечного синдрома при болезнях, которые не вызываются аутоиммунными процессами, полностью не изучен.
Разновидности и проявления
Существуют разные почечные синдромы, которые отличаются механизмом возникновения и характерными проявлениями.
Отёчный синдром
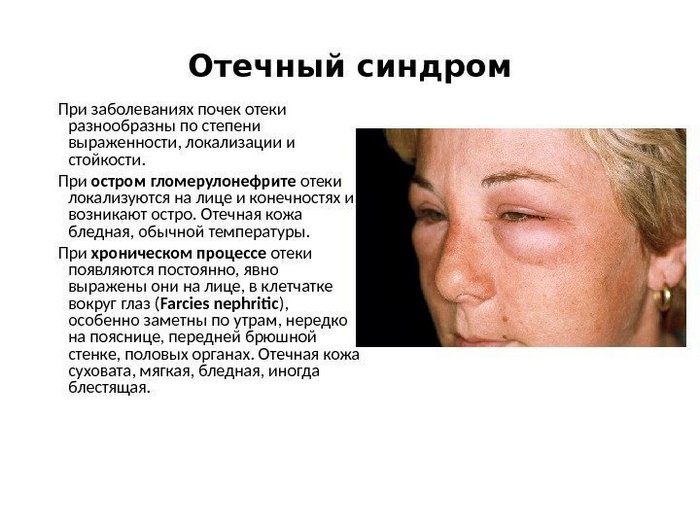 Как правило, отёки почечного происхождения локализуются на лице в утреннее время
Как правило, отёки почечного происхождения локализуются на лице в утреннее время
В зависимости от происхождения почечные отёки делятся на нефритические и нефротические. Нефритические отёки чаще диагностируются при разных формах гломерулонефрита. Однако нефротический синдром при этом заболевании отсутствует.
Появление отёков обусловлено следующими причинами:
- На фоне поражения клубочкового аппарата наблюдается потеря жидкости и натрия.
- При гломерулонефрите наблюдается повышенная проницаемость капилляров из-за активизации аутоиммунных процессов, а также поражения интерстициальной ткани и повышенной активности гиалуронидазы.
- Увеличение гидростатического давления.
- Активация системы, которая состоит из цепи ренина, ангиотензина и альдостерона. Из-за усиленной выработки надпочечниками альдостерона происходит задержка натриевых ионов в организме. В итоге возникает задержка жидкости в тканях и крови.
- Задняя доля гипофиза начинает продуцировать в избыточном количестве антидиуретический гормон.
Нефротическая форма отёчности обычно развивается на фоне дегенеративного поражения почечных канальцев, а также при наличии воспалительного процесса. Именно эта форма отёчности обусловлена массивной протеинурией. Это происходит в результате снижения давления в кровяном русле и попадания жидкости в ткани. Наиболее стойкие отёки возникают при наличии сразу нескольких механизмов развития. Как правило, отёки почечного происхождения локализуются на лице в утреннее время. Кожа в этом месте бледнеет. По консистенции отёки подвижные, мягкие и рыхлые. Значительные отёки могут локализоваться на всём теле и быть полостными.
Гипертензивный синдром
 При различных болезнях почек может формироваться вторичная форма артериальной гипертензии
При различных болезнях почек может формироваться вторичная форма артериальной гипертензии
При различных болезнях почек может формироваться вторичная форма артериальной гипертензии. Эта форма называется почечной. Данный синдром формируется в результате таких причин:
- Если на фоне пиелонефрита, гломерулонефрита или нефросклероза происходит поражение паренхимы почек, то возникает истинная гипертензия (нефрогенная), которая ещё называется ренопаренхиматозной.
- При патологическом состоянии почечных сосудов развивается реноваскулярная или вазоренальная форма гипертензии.
- Если нарушается отток мочи, то формируется рефлюксная гипертензия.
Механизм развития гипертензивного синдрома, особенно его ренопаренхиматозной формы, очень сложен. Существуют определённые отличия развития, которые связаны с формой гломерулонефрита. Обычно развивается ишемия паренхимы, а также повреждение юкстагломерулярного аппарата органа.
Это приводит к активации выработки ренина и последующему повышению активности фермента, который перерабатывает ангиотензин. В итоге происходит выработка ангеотензина-2, который обладает мощным сосудосуживающим действием. Одновременно с этим происходит выработка надпочечниками альдостерона и антидиуретического гормона. Всё это становится причиной задержки жидкости и натрия в организме. Дополнительным провоцирующим фактором является накопление натриевых ионов в сосудистых стенках. Они притягивают воду и повышают отёчность стенок сосудов. Это автоматически повышает АД.
Важно: клинические проявления гипертензии, связанной с почками, очень напоминают первичную артериальную гипертензию.
Для почечной гипертензии характерны следующие особенности:
- Кроме повышенного АД присутствуют клинические симптомы, которые указывают на поражение органа, а именно нефросклероз, пиелонефрит, гломерулонефрит, амилоидоз, стеноз артерий почек и т.д.
- Очень часто отмечается злокачественное течение процесса, то есть повышение АД не купируется медикаментозными препаратами.
- Поскольку более выражен спазм периферической сосудистой системы, наблюдается повышение преимущественно диастолического давления.
- Можно заметить характерные особенности глазного дна – много хлопьевидных пятен, спазм артерий сетчатки, отёки зрительных нервов, сероватый фон сетчатки, кровоизлияния глазного яблока и звёздчатые образования в районе зрительного пятна.
Синдром эклампсии
 Эклампсия обычно диагностируется при нефропатии беременных или при заболевании острым диффузным гломерулонефритом
Эклампсия обычно диагностируется при нефропатии беременных или при заболевании острым диффузным гломерулонефритом
Эклампсия обычно диагностируется при нефропатии беременных или при заболевании острым диффузным гломерулонефритом. Главная роль в формировании этой формы почечного синдрома отводится:
- отёчности мозговых тканей;
- повышенному внутричерепному давлению;
- ангиоспазму сосудов мозга.
Как правило, приступ эклампсии случается во время повышения АД и выраженных отёков. Главным провоцирующим фактором бывает солёная пища и чрезмерное потребление жидкости.
На приближение приступа эклампсии указывает повышенная сонливость и общая вялость. После этого начинаются головные боли, появляется рвота, страдает речь, может наступить потеря сознания. Также для начала недуга характерно повышение АД, преходящие параличи, замедление пульса, помрачение сознания. После этого возникают судороги тонического и клонического типа. Их частота составляет 30-60 сек.
Важно: приступ эклампсии может привести к смерти больного из-за отёка мозга и возможных кровоизлияний в него.
Синдром колики почечной
 Почечная колика чаще всего случается при МКБ, нефроптозе, перегибе мочеточника, опухолях органа
Почечная колика чаще всего случается при МКБ, нефроптозе, перегибе мочеточника, опухолях органа
Почечная колика чаще всего случается при МКБ, нефроптозе, перегибе мочеточника, опухолях органа. Причина колики – спазм мочеточника из-за перерастяжения почечной лоханки вследствие нарушения оттока урины или повреждения стенок конкрементом.
Для почечной колики характерна следующая картина:
- Обычно после тряской поездки или быстрой ходьбы в боку появляются резки схваткообразные боли.
- Они локализуются со стороны повреждённого органа.
- Боли могут отдавать в низ живота, область паха, половые органы.
- Характер боли острый. Её интенсивность не меняется от перемены положения тела.
- Приступ может сопровождаться тошнотой и рвотой, метеоризмом и ощущением распирания живота, характерным для кишечной непроходимости.
- На фоне болей появляются дизурические симптомы. Учащается мочеиспускание, появляется болезненность этого процесса, могут быть проблемы с выведением мочи. В начале приступа отмечается уменьшение количеств выводимой мочи. В конце приступа это количество возрастает.
Кроме этого, в составе урины отмечаются характерные изменения:
- микро или макрогематурия;
- мелкие конкременты или песок.
Хотя во время самого приступа в моче могут не обнаруживаться никакие отклонения из-за закупорки протоков конкрементом. Приступ может продолжаться от пары минут до нескольких часов. Температура тела не повышена. Симптом Пастернацкого положительный. Диагноз ставится на основе данных УЗИ, рентгенографии и по изменению мочевого осадка.
Источник
