Пятна при синдроме луи бар
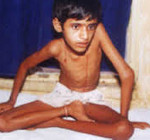

Синдром Луи-Бар (атаксия-телеангиэктазия) — наследственное заболевание, проявляющееся мозжечковой атаксией, телеангиэктазиями кожи и конъюнктивы глаз, недостаточностью Т-клеточного звена иммунитета. Последнее приводит к тому, что синдром Луи-Бар сопровождается частыми респираторными инфекциями и склонностью к возникновению злокачественных опухолей. Диагностируется синдром Луи-Бар на основании анамнеза и клинической картины заболевания, данных иммунограммы, результатов офтальмологического и отоларингологического обследования, МРТ головного мозга и рентгенографии легких. В настоящее время синдром Луи-Бар не имеет специфического и эффективного лечения.
Общие сведения
Синдром Луи-Бар впервые был описан в 1941 году во Франции. Нет точных данных о том, с какой частотой синдром Луи-Бар встречается среди современного населения. По некоторым сведениям эта цифра составляет 1 случай на 40 тысяч новорожденных. Однако, необходимо учитывать, что при смерти в раннем детском возрасте синдром Луи-Бар обычно остается не диагностированным. Известно, что заболевание одинаково часто поражает мальчиков и девочек. В неврологии синдром Луи-Бар относится к так называемым факомотозам — генетически обусловленным сочетанным поражениям кожи и нервной системы. В эту группу также входят нейрофиброматоз Реклингхаузена, ангиоматоз Стерджа—Вебера, туберозный склероз и др.
Синдром Луи-Бар
Причины и патогенез синдрома Луи-Бар
В основе патологических изменений, сопровождающих синдром Луи-Бар, лежат генетические нарушения, приводящие к развитию врожденной нейроэктодермальной дисплазии. Синдром Луи-Бар является аутосомно-рецессивным заболеванием, т. е. проявляется клинически только при получении рецессивного гена сразу от обоих родителей.
Морфологически атаксия-телеангиэктазия характеризуется дегенеративными изменениями тканей мозжечка, в частности потерей зернистых клеток и клеток Пуркинье. Дегенеративные изменения могут затрагивать зубчатое ядро мозжечка (nucleus dentatus), черную субстанцию (substantia nigra) и некоторые отделы коры головного мозга, иногда поражаются спиномозжечковые пути и задние столбы спинного мозга.
Синдром Луи-Бар сочетается с гипоплазией или аплазией тимуса, а также с врожденным дефицитом IgA и IgE. Эти нарушения в системе иммунитета приводят к появлению у пациентов частых инфекционных заболеваний, склонных к длительному и осложненному течению. Кроме того, иммунные нарушения могут потенцировать развитие злокачественных новообразований, зачастую берущих свое начало в структурах лимфоретикулярной системы.
Клинические проявления синдрома Луи-Бар
Атаксия. Наиболее часто синдром Луи-Бар начинает проявляться клинически в возрасте от 5 месяцев до 3 лет. Во всех случаях заболевания синдром Луи-Бар манифестирует с появления мозжечковой атаксии, признаки которой становятся очевидными, когда ребенок начинает ходить. Наблюдаются нарушения равновесия и походки, дрожание во время двигательного акта (интенционный тремор), качание туловища и головы. Зачастую атаксия настолько выражена, что имеющий синдром Луи-Бар больной не может ходить. Мозжечковая атаксия сочетается с мозжечковой дизартрией, характеризующейся невнятной скандированной речью. Отмечается мышечная гипотония, снижение или полное исчезновение сухожильных рефлексов, нистагм, глазодвигательные нарушения и косоглазие.
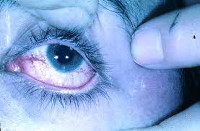
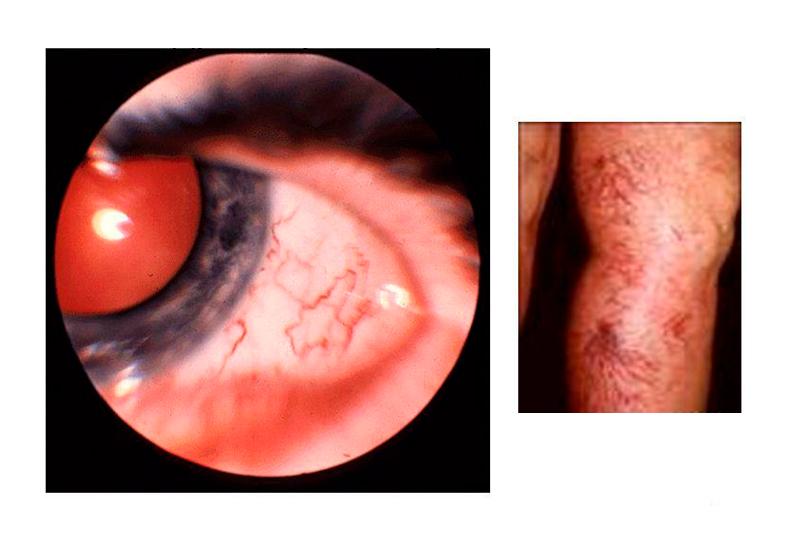
Телеангиэктазии. В большинстве случаев появление сопровождающих синдром Луи-Бар телеангиэктазий происходит в возрасте от 3 до 6 лет. В некоторых случаях их возникновение отмечается в более поздний период и очень редко в течение первого месяца жизни. Телеангиэктазии (сосудистые звездочки) представляют собой имеющие различную форму красноватые или розовые пятнышки или разветвления. Они обусловлены расширением мелких сосудов кожи. Следует отметить, что телеангиэктазии могут быть проявлением многих других заболеваний (например, розацеа, СКВ, дерматомиозита, пигментной ксеродермы, хронического лучевого дерматита, мастоцитоза и пр.). Однако в сочетании с атаксией они дают специфическую для синдрома Луи-Бар клиническую картину.
Синдром Луи-Бар характеризуется изначальным возникновением телеангиэктазий на конъюнктиве глазного яблока, где они имеют вид «паучков». Затем сосудистые звездочки появляются на коже век, носа, лица и шеи, локтевых и коленных сгибов, предплечий, тыльной поверхности стоп и кистей. Телеангиэктазии могут также наблюдаться на слизистой оболочке мягкого и твердого неба. Наиболее выражены сосудистые звездочки в тех местах кожного покрова, где он подвергается воздействию солнечных лучей. В первую очередь это лицо, где телеангиэктазии образуют целые «пучки». При этом кожа теряет свою эластичность и становится плотной, что напоминает изменения, типичные для склеродермии.
Кожные проявления атаксии-телеангиэктазии могут включать появление веснушек и пятен цвета кофе с молоком, участков обесцвеченной кожи. Наличие гипо- и гиперпигментаций делает кожные симптомы синдрома Луи-Бар схожими с клиникой пойкилодермии. У многих больных отмечается сухость кожи и участки гиперкератоза. Может наблюдаться гипертрихоз, ранняя седина волос, кожные элементы, напоминающие акне или проявления псориаза.
Инфекции дыхательных путей. Характеризующее синдром Луи-Бар поражение иммунной системы приводит к возникновению частых рецидивирующих инфекций дыхательных путей и уха: хронических ринитов, фарингитов, бронхитов, пневмоний, отитов, синуситов. Их особенностями являются: стертость границ между периодом обострения и ремиссии, скудность физикальных данных, плохая чувствительность к антибактериальной терапии и длительное течение. Каждая подобная инфекция может стать для больного атаксией-телеангиэктазией смертельно опасной. Частые заболевания легких приводят к развитию бронхоэктазов и пневмосклероза.
Злокачественные новообразования. Среди пациентов, имеющих синдром Луи-Бар, злокачественные опухолевые процессы отмечаются в 1000 раз чаще, чем в среднем у населения. Наиболее распространенными среди них являются лейкемия и лимфома. Особенностью онкопатологии в случае синдрома Луи-Бар является повышенная чувствительность пациентов к воздействию ионизирующего излучения, что полностью исключает применение лучевой терапии при их лечении.
Диагностика синдрома Луи-Бар
Постановка диагноза атаксии-телеангиэктазии требует комплексного подхода, учитывающего анамнез заболевания, его клинические проявления, данные иммунологических и инструментальных исследований, а также результаты ДНК-диагностики. Пациент с подозрением на синдром Луи-Бар должен пройти обследование не только у невролога, но и у дерматолога, отоларинголога, офтальмолога, иммунолога, пульмонолога, онколога.
Лабораторная диагностика синдрома Луи-Бар включает клинический анализ крови, в котором у 1/3 пациентов наблюдается снижение количества лимфоцитов. Обязательно проводится исследование уровня иммуноглобулинов крови, которое выявляет значительное снижение IgA и IgE, в 10-12% случаев IgG. Примерно у 40% пациентов синдром Луи-Бар сопровождается аутоиммунными реакциями, о которых свидетельствует наличие аутоантител к митохондриям, тиреоглобулину, иммуноглобулинам.
Из инструментальных способов диагностики синдрома Луи-Бар могут применяться: УЗИ тимуса, МРТ головного мозга, фарингоскопия, риноскопия, рентгенография легких. При помощи УЗИ диагностируется аплазия или гипоплазия тимуса. МРТ головного мозга выявляет атрофию мозжечка, расширение IV желудочка. Рентгенография легких необходима для диагностики очаговой или крупозной пневмонии, выявления очагов пневмосклероза и бронхоэктатических изменений.
Синдром Луи-Бар следует дифференцировать с атаксией Фридрейха, болезнью Рандю-Ослера, атаксией Пьера-Мари, болезнью Гиппеля-Линдау и др.
Лечение и прогноз синдрома Луи-Бар
К сожалению, эффективные методы лечения синдрома Луи-Бар до настоящего времени остаются предметом поиска. В современной медицине возможно применение лишь паллиативного симптоматического лечения соматических и иммунологических нарушений. Продлению жизни пациентов, имеющих синдром Луи-Бар, способствует иммунокоррегирующая терапия препаратами тимуса и гамма-глобулином, витаминотерапия в высоких дозировках и интенсивная терапия любого инфекционного процесса. По показаниям применяют противовирусные препараты, антибиотики широкого спектра действия, противогрибковые средства, глюкокортикостероиды.
В связи с отсутствием эффективных способов лечения синдром Луи-Бар имеет неблагоприятный прогноз как для выздоровления, так и для жизни. Больные этим заболеванием редко доживают до 20 лет. В большинстве случаев они погибают от инфекционных осложнений и онкологических заболеваний.
Источник
Синдром Луи-Бар — это редкое иммунодефицитное нейродегенеративное генетическое заболевание, которое проявляет себя в виде мозжечковой атаксии, вызывает тяжелые формы паралича. Второе название заболевания — атаксия телеангиэктазия. Атаксия характеризуется нарушениями координации движений, а телеангиэктазия — расширением кровеносных сосудов. Оба эти признаки являются отличительными чертами синдрома Луи-Бар.
Содержание статьи:
- Причины и патогенез синдрома Луи-Бар
- Клинические проявления синдрома Луи-Бар
- Диагностика синдрома Луи-Бар
- Лечение синдрома Луи-Бар
- Прогноз синдрома Луи Бар.
Наследуется заболевание по аутосомно-рецессивному типу, при этом угроза заболеваемости ребенка, рожденного у пары с одним больным родителем, составляет 50% из 100. По статистике распространённость заболевания приходится на одного человека из сорока тысяч.
Суть заболевания состоит во врожденном неправильном иммунном состоянии организма человека. Поражается Т-звено в генетической цепочке. Далее патология проявляет себя аномальными формами во всем организме. Из-за пораженного иммунитета люди, страдающие синдромом Луи-Бар, склонны к частым инфекционным заболеваниям, а также возникновению злокачественных онкологических образований по всему телу.
Если синдром проявляет себя у новорожденного ребенка, то чаще всего это заканчивается летальным исходом, причем без возможности вовремя и правильно диагностировать данное заболевание.
Причины и патогенез синдрома Луи-Бар
Данное генетическое заболевание в различных классификациях рассматривается как спинно-мозжечковая дегенерация или как факоматоз (этот термин был предложен как обозначение заболеваний с комбинированным поражением нервной системы и кожных покровов — врожденных нейро-эктомезодермальных дисплазий). Причина заключается в мутации АТМ гена, который и активирует аутоиммунные процессы, что и приводит к гибели клеток по всему организму, в том числе в головном мозге. Генетические нарушения происходят еще во время внутриутробного развития плода.
Болезнь с одинаковой частотой поражает как мужчин, так и женщин, имеет стремительное прогрессирование, поражает, в первую очередь, нервную систему и кожные покровы. Заболевание может полностью менять или разрушать ткани мозжечка, поражая даже его ядро.
Синдром Луи-Бар представляет собой иммунодефицитное состояние, которое основано на гипоплазии тимуса и дефиците IgA и IgE. То есть происходит нарушение в функциях клеточного и гуморального звеньев иммунитета. Это провоцирует частые рецидивирующие инфекционные заболевания дыхательной системы, пищеварительного тракта и кожных покровов. Характерная гипоплазия вилочковой железы дополняется гипо/атрофией лимфатических узлов и лимфатического аппарата в целом, а также селезенки и пищеварительного канала.
Слабый иммунитет не может устоять даже перед незначительной инфекцией, а также становится уязвимым для злокачественных новообразований в лимфатической системе.
Клинические проявления синдрома Луи-Бар
Это редкое заболевание. Первая симптоматика проявляется в возрасте от трех месяцев до трех лет. С возрастом проявления становятся более выраженными.
Телеангиэктазия дебютирует в основном после признаков атаксии в возрасте 4-6 лет. Бывают случаи, когда симптоматика наблюдается уже на первом месяце жизни. Телеангиэктазии проявляют себя в первую очередь на глазных яблоках в виде бульбарной коньюктивы, далее распространяется на веки и лицо.
Характерные симптомы синдрома Луи-Бар:
- Нарушения координации движений (обычно после трех лет) — неустойчивость, атаксическая походка, непроизвольные движения;
- Нарушения психики и замедление или полная остановка в развитии (после десяти лет);
- Изменение цвета кожи под воздействием ультрафиолетовых лучей;
- Образование былых пятен на теле;
- Расширение кровеносных сосудов в области внутренней стороны коленей и локтей, на лице, в белках глаз;
- Ранняя седина;
- Повышенная чувствительность к рентгеновским лучам;
- Тяжелые инфекции дыхательных путей, ушей, склонные к рецидиву (у 80% больных);
- Отсутствие рефлексов в мышцах глаз;
- Аномальное развитие вилочковой железы, а в некоторых случаях и ее полное отсутствие;
- Лимфоцитопения (примерно 1/3 всех случаев);
- Задержка полового развития или неполное развитие и ранняя менопауза.
Дерматологические проявления у больных синдромом Луи-Бар наблюдаются в 100% случаев. Иные проявления типа сухости кожи, кератоза на кожных покровах конечностей, пигментация на лице встречаются примерно в половине случаев. Нельзя сказать, что кожные проявления специфичны для атаксии-телеангиэктазии, но это первый видимый признак заболевания, что является очень важным для своевременной и правильной диагностики и лечения. Часто именно дерматологическая картина помогает установить правильный диагноз.
Диагностика синдрома Луи-Бар
Диагностирование данного заболевания усложняется тем, что синдром может сочетаться с другими генетическими заболеваниями, за которыми скрывает свою настоящую симптоматику. Часто проявить и диагностировать синдром Луи-Бар можно только после длительного лечения инфекционных заболеваний, которое не дает результатов.
Для установления правильного диагноза пациент проходит консультации нескольких медицинских специалистов: иммунолога, дерматолога, офтальмолога, онколога, отоларинголога. Анализируя все пройденные процедуры, анализы, консультации, окончательное заключение делает врач-невролог. Невролог также назначает лабораторные исследования, дополнительные процедуры и тесты для установления точного и правильного диагноза.
На осмотре врач акцентирует внимание на:
- задержке полового развития;
- пигментации кожных покровов;
- нарушении или отсутствии сухожильных рефлексов;
- нарушении роста;
- уменьшенных размерах миндалин, лимфатических узлов.
Назначаются лабораторные анализы:
- Клинический анализ крови на определение уровня белка α-фетопротеина (при синдроме Луи-Бар его уровень повышен).
- Анализ крови на снижения уровня лейкоцитов.
- Анализ крови на определение концентрации антител в крови (при заболевании количество антител уменьшается).
- Исследование уровня иммуноглобулина в крови (при синдроме уровень иммуноглобулина А и Е значительно снижается).
- Выявление генетических мутаций.
- Тест на переносимость глюкозы.
- Ультразвук вилочковой железы.
- МРТ головного мозга и мозговых структур (при заболевании выявляется увеличение четвертого желудочка и патологические изменения в мозжечке — дегенерация мозжечковых клеток).
- Рентген грудной клетки для исключения пневмонии, выявления изменения размеров бронхов.
- Анализ пигментных пятен (наличие гиперкератоза, отложение меланина в эпидермисе, воспалительная реакция в дерме).
- Патологоанатомическое исследование лимфатической системы (выявляется гипоплазия тимуса, атрофия лимфатического аппарата желудочно-кишечного тракта).
Для постановления правильного диагноза следует дифференцировать синдром Луи-Бар в ряде других заболеваний с похожей симптоматикой:
- Атаксия Фридрейха.
- Болезнь Пьера Мари.
- Болезнь Рандю-Ослера.
- Синдром Гиппеля-Линдау.
- Синдром Штурге-Вебера-Краббе и др.
Лечение синдрома Луи-Бар
В настоящее время медицина еще бессильна против такого тяжелого генетического заболевания, как синдром Луи-Бар. Разрешением этого вопроса занимается экспериментальная медицина в отрасли генетики. В основном лечение сводится к замедлению течения клинической картины и приглушению симптоматики.
Лечение назначается врачом-неврологом индивидуально для каждого пациента, учитывая этиологию, патогенез, стадию заболевания. Для продления жизни пациенту назначается особенная иммунотерапия с различными дозировками Т-активина и гаммаглобулина. В комплексе обязательным является также прием витаминов для поддержания правильной функциональности организма.
Пациенту назначается курс антибиотикотерапии для борьбы с вторичной инфекцией бактериального характера. Больной должен пройти физиотерапевтические мероприятия.
При обнаружении злокачественных новообразований назначается химиотерапия, лучевая терапия или проводится оперативное вмешательство. При наличии сахарного диабета назначается прием инсулина и противодиабетических препаратов.
Прогноз синдрома Луи Бар.
Поскольку заболевание имеет генетическую природу и частично или полностью разрушает иммунитет на клеточном уровне, имеет патологический характер и не поддается лечению, то нормальная полноценная жизнедеятельность практически невозможна.
Прогноз этого генетического заболевания неблагоприятен. Большинство пациентов умирают уже через 5-8 лет после проявления первой симптоматики от инфекционных заболеваний дыхательной системы (часто — воспаление легких) или от злокачественных образований в организме. Больные доживают в основном до 14-15 лет, но существуют редкие случаи, когда при хороших условиях жизни пациенты с таким диагнозом доживали до 40 лет.
Профилактики или предупреждения заболевания не существует по причине невозможности влияния на генетическое развитие эмбриона в утробе матери.
Источник
Симптомы синдрома Луи-Бар
- Шаткая походка.
- Частые падения.
- Неловкость движений в руках и ногах.
- Речь растянутая, медленная, может быть нечленораздельной.
- Непроизвольные движения в руках и ногах.
- Телеангиоэктазии на коже (расширения кожных капилляров, которые выглядят как темно-красная сеточка, иногда в виде “ паучков”): появляются обычно на 3-6 году жизни, располагаются на склере (белки глазных яблок) и конъюнктиве (слизистая век), веках, ушных раковинах, на носу, реже на наружных поверхностях кожи рук и ног.
- Носовые кровотечения.
- Ранние признаки старения кожи: появление седины, образование морщин, “ утомленное”, “ старческое” выражение лица.
- Склонность к частым инфекционным заболеваниям: частые ОРВИ (острые респираторные вирусные инфекции), пневмонии (воспаление легких), имеющие затяжное течение, плохо поддающиеся лечению.
- Недоразвитие небных миндалин (уменьшение в размерах или полное их отсутствие), лимфатических узлов, селезенки.
- Отсутствие или недоразвитие вилочковой железы (тимуса).
- Лимфоузлы не увеличиваются при инфекционных заболеваниях.
- Склонность к возникновению опухолей: яичников, желудка, кожи.
- Участки гиперпигментации (темные пятна около 1 см в диаметре) на коже.
Формы
- С ранним началом: до 1 года.
- С поздним началом: в 6-7 лет.
Причины
- Генетическое нарушение в длинном плече 11 хромосомы.
LookMedBook напоминает: что данный материал размещен исключительно в ознакомительных целях и не заменяет консультацию врача!
Диагностика
- Основывается на осмотре ребенка и проведении дополнительных обследований.
- Развитие симптомов на 1-2 году жизни ребенка, признаки поражения мозжечка (шаткость походки, медленная растянутая речь, частые падения и т.п.) в сочетании с характерными изменениями кожи (расширения капилляров – телеангиоэктазии, ранняя дряблость и морщинистость кожи), волос (раннее появление седых волос) и частыми инфекционными заболеваниями (простудные заболевания, воспаление легких).
- Определение уровня белка — ɑ-фетопротеина, уровень которого в крови при синдроме Луи-Бар повышается.
- Анализ крови: снижение уровня лейкоцитов (белых клеток крови).
- Определение количества антител в крови: при синдроме Луи-Бар снижается количество иммуноглобулинов класса A, G и E (в норме иммуноглобулины выполняют защитную функцию, предотвращая развитие инфекционных и онкологических заболеваний).
- Компьютерная и магнитно-резонансная томография (КТ и МРТ):
- головы — уменьшение мозжечка в размерах (преимущественно его коры);
- грудной клетки — уменьшение размеров тимуса (вилочковой железы, которая у детей выполняет основную роль в формировании иммунитета).
- Рентгенография грудной клетки: при пневмонии может быть выявлен очаг затемнения, соответствующий воспаленной легочной ткани.
- Возможна также консультация детского невролога.
Лечение синдрома Луи-Бар
- Своевременная антибиотикотерапия при развитии инфекционных заболеваний.
- Ограждение ребенка от контактов с людьми, болеющими инфекционными заболеваниями (так как дети с синдромом Луи-Бар очень чувствительны к инфекционным заболеваниям).
- Увеличение иммунитета:
- пересадка тимуса в раннем возрасте;
- курсы лечения внутримышечным введением препаратов, содержащих компоненты тимуса (стимулируют иммунитет);
- введение человеческого иммуноглобулина (содержит смесь антител).
- Общеукрепляющая терапия: полноценное питание (употребление мясных продуктов, свежих фруктов и овощей, прием витаминов), умеренные физические нагрузки, препараты, улучшающие мозговой кровоток.
Осложнения и последствия
- Нарушение способности к ходьбе.
- Развитие тяжелых инфекционных заболеваний (например, пневмонии — воспаления легких).
- Развитие онкологических заболеваний: рак яичников, мозга, кожи.
Профилактика синдрома Луи-Бар
- Развитие синдрома Луи-Бар нельзя профилактировать, так как оно является наследственным.
- Важная роль профилактики инфекционных заболеваний в том, чтобы избегать контактов с больными людьми, полноценно питаться (употреблять мясные продукты, свежие фрукты и овощи, принимать витамины), получать умеренные физические нагрузки.
Источник
