Первичный или вторичный антифосфолипидный синдром
Текущая версия страницы пока не проверялась опытными участниками и может значительно отличаться от версии, проверенной 28 июля 2019;
проверки требуют 2 правки.
Антифосфолипидный синдром (АФС), или фосфолипидный синдром, или синдром антифосфолипидных антител (АФС или САФА) — аутоиммунное состояние гиперкоагуляции, вызванное антифосфолипидными антителами. АФС провоцирует образование тромбов (тромбоз) как в артериях, так и венах, а также связанные с беременностью осложнения, такие как выкидыш, мертворождение, преждевременные роды и тяжелая преэклампсия.
Диагностические критерии постановки диагноза АФС требуют наличия одного клинического события, такого как тромбоз или осложнение беременности, а также проведения двух анализов крови на антитела, разнесённых по крайней мере на три месяца друг от друга, которые подтверждают наличие либо волчаночного антикоагулянта, либо анти-бета-2-гликопротеина-I.
Антифосфолипидный синдром может быть первичным или вторичным. Первичный антифосфолипидный синдром возникает в отсутствие каких-либо других связанных с ним заболеваний. Вторичный антифосфолипидный синдром встречается совместно с другими аутоиммунными заболеваниями, такими как системная красная волчанка (СКВ). В редких случаях АФС приводит к быстрой полиорганной недостаточности вследствие генерализованного тромбоза, это явление называется «катастрофическим антифосфолипидным синдромом» (или синдромом Ашерсона) и ассоциируется с высоким риском смерти.
История открытия[править | править код]
Антифосфолипидный синдром был впервые полностью описан в 1980-х годах после различных предыдущих докладов о специфических антителах у людей с системной красной волчанкой и тромбозом[2][3]. Этот синдром иногда называют «синдромом Хьюза», после того, как ревматолог Грэм Р. В. Хьюз, работавший в больнице Святого Томаса в Лондоне, подробно описал это состояние[3][4].
Симптомы[править | править код]
Наличие антифосфолипидных антител в отсутствие тромбов или связанных с беременностью осложнений не указывает на АФС. Антифосфолипидный синдром может привести к артериальным или венозным сгусткам крови в любых органах, или к связанным с беременностью осложнениям.[5] . У пациентов с АФС наиболее распространенным симптомом является тромбоз глубоких вен нижних конечностей, а также артериальный тромбоз. У беременных женщин, страдающих от АФС, существует повышенный риск повторного выкидыша, внутриутробного ограничения роста плода и преждевременных родов. Часто причиной таких осложнений является плацентарный инфаркт.
К другим общим симптомам, которые не являются частью критериев классификации АФС, относятся низкий уровень тромбоцитов, болезнь клапанов сердца и ретикулярная асфиксия[6]. Существует также взаимосвязь между антифосфолипидными антителами и головными болями, мигренями и осциллопсией. Некоторые исследования показали наличие антифосфолипидных антител в крови и спинномозговой жидкости пациентов с психологическими симптомами[7]. У очень малого количества пациентов первичный АФС приводит к развитию системной красной волчанки.
Патогенез[править | править код]
Факторы риска развития антифосфолипидного синдрома: для первичного АФС — это генетический маркер HLA-DR7, для вторичного АФС — генетические маркеры HLA-B8, HLA-DR2 и DR3-HLA, а также системная красная волчанка или другие аутоиммунные заболевания.
Антифосфолипидный синдром является аутоиммунным заболеванием, в котором антифосфолипидные антитела (антикардиолипиновые антитела и волчаночный коагулянт) взаимодействуют с белками, которые связываются с анионными фосфолипидами на плазматических мембранах. Как и многие другие аутоиммунные заболевания, этот синдром чаще встречается у женщин, чем у мужчин. Точная причина заболевания неизвестна, но очевидно, что происходит активация системы свёртывания крови. Клинически важные антифосфолипидные антитела (те, которые возникают в результате аутоиммунного процесса) связаны с тромбозом и сосудистыми заболеваниями[8].
Лечение[править | править код]
Часто это заболевание лечится аспирином (реже варфарином), который ингибирует активацию тромбоцитов и выступает в качестве антикоагулянта. Цель профилактического лечения варфарином — поддержание МНО пациента между 2,0 и 3,0. Обычно антикоагулянты не назначаются пациентам, которые не имели тромботических симптомов. Во время беременности вместо варфарина (который может проникать через плаценту и обладает тератогенным действием) обычно применяют гепарин с низким молекулярным весом и низкие дозы аспирина. В трудноизлечимых случаях пациенту может быть назначен иммуноглобулин, а также плазмаферез[9][10].
Прогноз[править | править код]
Долгосрочный прогноз для АФС определяется в основном рецидивом тромбоза, который может возникнуть менее чем у трети больных, иногда, несмотря на антитромботическую терапию.
В популярной культуре[править | править код]
Первичный антифосфолипидный синдром становится окончательным диагнозом пациента в пятом эпизоде шестого сезона сериала «Доктор Хаус». Пациент выздоравливает.
Примечания[править | править код]
- ↑ Monarch Disease Ontology release 2018-06-29sonu — 2018-06-29 — 2018.
- ↑ Ruiz-Irastorza G., Crowther M., Branch W., Khamashta M.A. Antiphospholipid syndrome (англ.) // The Lancet. — Elsevier, 2010. — October (vol. 376, no. 9751). — P. 1498—1509. — doi:10.1016/S0140-6736(10)60709-X. — PMID 20822807.
- ↑ 1 2 Hughes G.R. Thrombosis, abortion, cerebral disease, and the lupus anticoagulant (англ.) // Br. Med. J. (Clin Res Ed) : journal. — 1983. — October (vol. 287, no. 6399). — P. 1088—1089. — doi:10.1136/bmj.287.6399.1088. — PMID 6414579.
- ↑ Sanna G., D’Cruz D., Cuadrado M.J. Cerebral manifestations in the antiphospholipid (Hughes) syndrome (англ.) // Rheumatic Diseases Clinics of North America (англ.)русск. : journal. — 2006. — August (vol. 32, no. 3). — P. 465—490. — doi:10.1016/j.rdc.2006.05.010. — PMID 16880079.
- ↑ Tong M., Viall C. A., Chamley L. W. Antiphospholipid antibodies and the placenta: a systematic review of their in vitro effects and modulation by treatment (англ.) // Human Reproduction (англ.)русск. : journal. — 2014. — Vol. 21, no. 1. — P. 97—118. — doi:10.1093/humupd/dmu049. — PMID 25228006.
- ↑ Rinne T., Bronstein A.M., Rudge P., Gresty M.A., Luxon L.M. Bilateral loss of vestibular function: clinical findings in 53 patients (англ.) // Journal of Neurology (англ.)русск. : journal. — 1998. — Vol. 245, no. 6—7. — P. 314—321. — doi:10.1007/s004150050225. — PMID 9669481.
- ↑ Sokol D.K., O’Brien R.S., Wagenknecht D.R., Rao T., McIntyre J.A. Antiphospholipid antibodies in blood and cerebrospinal fluid of patients with psychosis (англ.) // Journal of Neuroimmunology (англ.)русск. : journal. — 2007. — Vol. 190, no. 1. — P. 151—156. — doi:10.1016/j.jneuroim.2007.08.002. — PMID 17868908.
- ↑ Triplett D.A. Antiphospholipid antibodies. (англ.) // Archives of Pathology & Laboratory Medicine (англ.)русск.. — 2002. — November (vol. 126, no. 11). — P. 1424—1429. — doi:10.1043/0003-9985(2002)1261424:AA2.0.CO;2. — PMID 12421152.
- ↑ de Jong P.G., Goddijn M., Middeldorp S. Antithrombotic therapy for pregnancy loss (англ.) // Human Reproduction (англ.)русск.. — 2013. — Vol. 19, no. 6. — P. 656—673. — doi:10.1093/humupd/dmt019. — PMID 23766357.
- ↑ Horton J.D., Bushwick B.M. Warfarin therapy: evolving strategies in anticoagulation (англ.) // American Family Physician (англ.)русск. : journal. — 1999. — Vol. 59, no. 3. — P. 635—646. — PMID 10029789.
Источник

Антифосфолипидный синдром — аутоиммунная патология, в основе которой лежит образование антител к фосфолипидам, являющимся главными липидными компонентами клеточных мембран. Антифосфолипидный синдром может проявляться венозными и артериальными тромбозами, артериальной гипертензией, клапанными пороками сердца, акушерской патологией (привычным невынашиванием беременности, внутриутробной гибелью плода, гестозом), поражением кожи, тромбоцитопенией, гемолитической анемией. Основными диагностическими маркерами антифосфолипидного синдрома являются Ат к кардиолипину и волчаночный антикоагулянт. Лечение антифосфолипидного синдрома сводится к профилактике тромбообразования, назначению антикоагулянтов и антиагрегантов.
Общие сведения
Антифосфолипидный синдром (АФС) – комплекс нарушений, вызванных аутоиммунной реакцией к фосфолипидным структурам, присутствующим на клеточных мембранах. Заболевание было детально описано английским ревматологом Hughes в 1986 году. Данные об истинной распространенности антифосфолипидного синдрома отсутствуют; известно, что незначительные уровни АТ к фосфолипидам в сыворотке крови обнаруживаются у 2-4% практически здоровых лиц, а высокие титры – у 0,2%. Антифосфолипидный синдром в 5 раз чаще диагностируется среди женщин молодого возраста (20-40 лет), хотя заболеванием могут страдать мужчины и дети (в т. ч. новорожденные). Как мультидисциплинарная проблема, антифосфолипидный синдром (АФС) привлекает внимание специалистов в области ревматологии, акушерства и гинекологии, кардиологии.
Антифосфолипидный синдром
Причины
Основополагающие причины развития антифосфолипидного синдрома неизвестны. Между тем, изучены и определены факторы, предрасполагающие к повышению уровня антител к фосфолипидам. Так, транзиторное нарастание антифосфолипидных антител наблюдается на фоне вирусных и бактериальных инфекций (гепатита С, ВИЧ, инфекционного мононуклеоза, малярии, инфекционного эндокардита и др.). Высокие титры антител к фосфолипидам обнаруживаются у пациентов с системной красной волчанкой, ревматоидным артритом, болезнью Шегрена, узелковым периартериитом, аутоиммунной тромбоцитопенической пурпурой.
Гиперпродукция антифосфолипидных антител может отмечаться при злокачественных новообразованиях, приеме лекарственных средств (психотропных препаратов, гормональных контрацептивов и др.), отмене антикоагулянтов. Имеются сведения о генетической предрасположенности к повышенному синтезу антител к фосфолипидам у лиц-носителей антигенов HLA DR4, DR7, DRw53 и у родственников больных антифосфолипидным синдромом. В целом иммунобиологические механизмы развития антифосфолипидного синдрома требуют дальнейшего изучения и уточнения.
В зависимости от структуры и иммуногенности различают «нейтральные» (фосфатидилхолин, фосфатидилэтаноламин) и «отрицательно заряженные» (кардиолипин, фосфатидилсерин, фосфатидилинозитол) фосфолипиды. К классу антифосфолипидных антител, вступающих в реакцию с фосфолипидами, относятся волчаночный антикоагулянт, Ат к кардиолипину, бета2-гликопротеин-1-кофакторзависимые антифосфолипиды и др. Взаимодействуя с фосфолипидами мембран клеток эндотелия сосудов, тромбоцитов, нейтрофилов, антитела вызывают нарушение гемостаза, выражающиеся в склонности к гиперкоагуляции.
Классификация
С учетом этиопатогенеза и течения различают следующие клинико-лабораторные варианты антифосфолипидного синдрома:
- первичный – связь с каким-либо фоновым заболеванием, способным индуцировать образование антифосфолипидных антител, отсутствует;
- вторичный — антифосфолипидный синдром развивается на фоне другой аутоиммунной патологии;
- катастрофический – острая коагулопатия, протекающая с множественными тромбозами внутренних органов;
- АФЛ-негативный вариант антифосфолипидного синдрома, при котором серологические маркеры заболевания (Ат к кардиолипину и волчаночный антикоагулянт) не определяются.
Симптомы антифосфолипидного синдрома
Согласно современным взглядам, антифосфолипидный синдром представляет собой аутоиммунную тромботическую васкулопатию. При АФС поражение может затрагивать сосуды различного калибра и локализации (капилляры, крупные венозные и артериальные стволы), что обусловливает чрезвычайно разнообразный спектр клинических проявлений, включающий венозные и артериальные тромбозы, акушерскую патологию, неврологические, сердечно-сосудистые, кожные нарушения, тромбоцитопению.
Наиболее частым и типичным признаком антифосфолипидного синдрома являются рецидивирующие венозные тромбозы: тромбоз поверхностных и глубоких вен нижних конечностей, печеночных вен, воротной вены печени, вен сетчатки. У больных с антифосфолипидным синдромом могут возникать повторные эпизоды ТЭЛА, легочная гипертензия, синдром верхней полой вены, синдром Бадда-Киари, надпочечниковая недостаточность. Венозные тромбозы при антифосфолипидном синдроме развиваются в 2 раза чаще артериальных. Среди последних преобладают тромбозы церебральных артерий, приводящие к транзиторным ишемическим атакам и ишемическому инсульту. Прочие неврологические нарушения могут включать мигрень, гиперкинезы, судорожный синдром, нейросенсорную тугоухость, ишемическую нейропатию зрительного нерва, поперечный миелит, деменцию, психические нарушения.
Поражение сердечно-сосудистой системы при антифосфолипидном синдроме сопровождается развитием инфаркта миокарда, внутрисердечного тромбоза, ишемической кардиомиопатии, артериальной гипертензии. Довольно часто отмечается поражение клапанов сердца – от незначительной регургитации, выявляемой с помощью ЭхоКГ, до митрального, аортального, трикуспидального стеноза или недостаточности. В рамках диагностики антифосфолипидного синдрома с сердечными проявлениями требуется проведение дифференциальной диагностики с инфекционным эндокардитом, миксомой сердца.
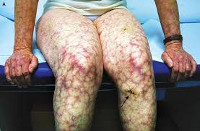
Почечные проявления могут включать как незначительную протеинурию, так и острую почечную недостаточность. Со стороны органов ЖКТ при антифосфолипидном синдроме встречаются гепатомегалия, желудочно-кишечные кровотечения, окклюзия мезентериальных сосудов, портальная гипертензия, инфаркт селезенки. Типичные поражения кожи и мягких тканей представлены сетчатым ливедо, ладонной и подошвенной эритемой, трофическими язвами, гангреной пальцев; опорно-двигательного аппарата — асептическими некрозами костей (головки бедренной кости). Гематологическими признаками антифосфолипидного синдрома служат тромбоцитопения, гемолитическая анемия, геморрагические осложнения.
У женщин АФС часто выявляется в связи с акушерской патологией: повторным самопроизвольным прерыванием беременности в различные сроки, задержкой внутриутробного развития плода, фетоплацентарной недостаточностью, гестозом, хронической гипоксией плода, преждевременными родами. При ведении беременности у женщин с антифосфолипидным синдромом акушер-гинеколог должен учитывать все возможные риски.
Диагностика
Антифосфолипидный синдром диагностируется на основании клинических (сосудистый тромбоз, отягощенный акушерский анамнез) и лабораторных данных. Основные иммунологические критерии включают выявление в плазме крови средних или высоких титров Ат к кардиолипину класса IgG/IgM и волчаночного антикоагулянта дважды в течение шести недель. Диагноз считается достоверным при сочетании, по меньшей мере, одного основного клинического и лабораторного критерия. Дополнительными лабораторными признаками антифосфолипидного синдрома являются ложноположительная RW, положительная реакция Кумбса, повышение титра антинуклеарного фактора, ревматоидного фактора, криоглобулинов, антител к ДНК. Также показано исследование ОАК, тромбоцитов, биохимического анализа крови, коагулограммы.
Беременные с антифосфолипидным синдромом нуждаются в мониторинге показателей свертывающей системы крови, проведении динамического УЗИ плода и допплерографии маточно-плацентарного кровотока, кардиотографии. Для подтверждения тромбозов внутренних органов выполняется УЗДГ сосудов головы и шеи, сосудов почек, артерий и вен конечностей, глазных сосудов и др. Изменения створок сердечных клапанов выявляются в процессе ЭхоКГ.
Дифференциально-диагностические мероприятия должны быть направлены на исключение ДВС-синдрома, гемолитико-уремического синдрома, тромбоцитопенической пурпуры и др. Учитывая полиорганность поражения, диагностика и лечение антифосфолипидного синдрома требуют объединения усилий врачей различных специальностей: ревматологов, кардиологов, неврологов, акушеров-гинекологов и др.
Лечение антифосфолипидного синдрома
Основной целью терапии антифосфолипидного синдрома служит предотвращение тромбоэмболических осложнений. Режимные моменты предусматривают умеренную физическую активность, отказ от долгого нахождения в неподвижном состоянии, занятий травматичными видами спорта и длительных авиаперелетов. Женщинам с антифосфолипидным синдромом не следует назначать пероральные контрацептивы, а перед планированием беременности необходимо обязательно обратиться к акушеру-гинекологу. Беременным пациенткам в течение всего периода гестации показан прием малых доз глюкокортикоидов и антиагрегантов, введение иммуноглобулина, инъекции гепарина под контролем показателей гемостазиограммы.
Медикаментозная терапия при антифосфолипидном синдроме может включать назначение непрямых антикоагулянтов (варфарина), прямых антикоагулянтов (гепарина, надропарина кальция, эноксапарина натрия), антиагрегантов (ацетилсалициловой кислоты, дипиридамола, пентоксифиллина). Профилактическая антикоагулянтная или антиагрегантная терапия большинству больных с антифосфолипидным синдромом проводится длительно, а иногда пожизненно. При катастрофической форме антифосфолипидного синдрома показано назначение высоких доз глюкокортикоидов и антикоагулянтов, проведение сеансов плазмафереза, переливание свежезамороженной плазмы и т. д.
Прогноз
Своевременная диагностика и профилактическая терапия позволяют избежать развития и рецидивирования тромбозов, а также надеяться на благоприятный исход беременности и родов. При вторичном антифосфолипидном синдроме важным представляется контроль за течением основной патологии, профилактика инфекций. Прогностически неблагоприятными факторами служат сочетание антифосфолипидного синдрома с СКВ, тромбоцитопения, быстрое нарастание титра Ат к кардиолипину, стойкая артериальная гипертензия. Все пациенты с диагнозом «антифосфолипидный синдром» должны находиться под наблюдением ревматолога с периодическим контролем серологических маркеров заболевания и показателей гемостазиограммы.
Источник
Антифосфолипидный синдром, АФС или синдром антифосфолипидных антител – это аутоиммунное заболевание, при котором кровь может неконтролируемо сворачиваться в любых сосудах человеческого тела. Образуемые тромбы закупоривают вены или артерии, вызывая нарушения работы систем организма и, в том числе, прерывание беременности.
Выживание плода имеет особое значение для природы человека, потому организм матери в значительной части подстраивается под него. Объём крови увеличивается в среднем на 42,5%, функции иммунитета гаснут, чтобы не повредить малышу, повышается кровяное давление.
Основные силы организма направлены на сохранение новой жизни. Поэтому аутоиммунное заболевание, перенаправляющее их против организма-носителя, имеет особую роль и требует повышенного внимания, изучения и своевременного лечения.
Как работает антифосфолипидный синдром
Из-за высокого процента смертности из-за АФС учёные потратили множество сил и средств на его изучение. Сейчас мы не можем с точностью сказать, почему организм больных антифосфолипидным синдромом ведёт себя именно таким образом, но исследования продолжаются.
Причины антифосфолипидного синдрома
Как возникает антифосфолипидный синдром, на данный момент, неизвестно. Организм в этом состоянии продуцирует антитела к собственным клеткам или тканям, что имеет губительные последствия. Естественная работа иммунитета превращается в грозное оружие против самого себя.
Человек может до конца жизни так и не узнать, что у него был синдром антифосфолипидных антител, если его ничто не заставит работать. Исследования показывают: триггером для яркого проявления может стать любое вмешательство в организм: инфекция, операция, гормональные противозачаточные, онкология. Или течение другого аутоиммунного заболевания. По этим признакам АФС делится на первичный и вторичный.
При этом все виды АФС имеет симптомы помимо тромботических: недостаток тромбоцитов в крови и анемию.
Механизм работы синдрома антифосфолипидных антител
При антифосфолипидном синдроме обнаруживаются белки, воздействующие на клетки выстилки сосудов и внешней оболочки клеток крови. При этом стенки вен и артерий утолщаются, а сгустки, перекрывая кровоток, прекращают поступление к органам необходимых питательных веществ, повышают давление; приводят к ишемии, инсульту, нарушениям мышления и памяти, выкидышам и преждевременным родам.
Любая система организма может пострадать, но самыми распространёнными последствиями являются тромбоз глубоких вен нижних конечностей, неврологические нарушения и акушерские патологии. Как правило, проверка на наличие антител рекомендуется после нескольких повторных выкидышей на ранних сроках или повторном тромбозе.
Распространённость синдрома антифосфолипидных антител
Даже полностью здоровые по клиническим и лабораторным показателям женщины могут иметь это заболевание без каких-либо проявлений. Возможность узнать о заболевании представляется им только после постановки крайне неприятного диагноза «привычное невынашивание беременности» или обнаружения тромбов. При этом болезнь избирательна: как правило, в пределах одного организма поражаются либо вены, либо артерии, но не одновременно все сосуды.
Низкий уровень антител обнаруживается достаточно часто по сравнению с высоким, влекущим за собой постановку диагноза: на 20-50 фиксаций антифосфолипидных антител только 5 требуют пристального внимания врачей. При этом мужчины сталкиваются с этой проблемой гораздо реже – всего 1 случай из 6. А 85% общей заболеваемости приходится на женщин в возрасте 15-50 лет.
Три вида антифосфолипидного синдрома
Первичный антифосфолипидный синдром
Первичный АФС – самостоятельное заболевание, в 70% случаев обусловленное сбоями в генетической картине носителя. Он не является следствием других аутоиммунных нарушений и соседствует с ними в организме. Фактор риска – генетический маркер HLA-DR7.
При этом купирование симптомов и осложнений синдрома как такового у первичного АФС легче, чем у вторичного, так как он не осложняется течением другой болезни.
Вторичный антифосфолипидный синдром
Вторичный АФС является спутником и осложнением другого заболевания. Как правило, оно тоже аутоиммунное и чаще всего — системная красная волчанка. Но так же возможна постановка диагноза при инфекциях, диабете, злокачественных опухолях. Ранее она была очень опасной, но сейчас купируется на 90% и часто входит в стадию ремиссии.
В сочетании с волчанкой, полное лечение которой так же не найдено, приоритетным становится избавление носителя от её симптомов. Лечение аутоиммунных заболеваний схоже и часто пересекается, что позволяет проводить одновременную терапию.
Кроме системной красной волчанки и других заболеваний, типичный для вторичного АФС, есть и генетические основания его развития – маркеры HLA-B8, HLA-DR2 и DR3-HLA.
Катастрофический антифосфолипидный синдром
Катастрофический АФС – это стремительно развивающаяся форма синдрома антифосфолипидных антител, опасная для жизни носителя. Возникая внезапно, антифосфолипидные антитела заставляют кровь сворачиваться сразу в нескольких органах и это вызывает соответствующую недостаточность функций организма. Отсутствие своевременного лечения катастрофического АФС приводит к смерти в 50% случаев.
Как ставится диагноз
Диагноз «антифосфолипидный синдром» устанавливается в случае фиксации любых двух признаков.
Клинические критерии
Клиническими считаются наиболее часто встречающиеся осложнения антифосфолипидного синдрома:
Тромбоз сосудов.
Обнаружение тромбов в сосудах любого калибра: артериях, венах, мелких сосудах и органах.
Патология беременности:
- Смерть плода, зафиксированная на 10 неделе беременности. При условии нормального развития и отсутствия иных факторов, которые могли повлечь за собой смерть;
- Преждевременные роды, зафиксированные до 34 недели беременности. Причиной могут служить эклампсия, тяжёлые случаи преэклампсии или нарушения функций плаценты – фетоплацентарная недостаточность;
- Более двух подряд выкидышей на сроке до 10 недели беременности, не обусловленных гормональными или анатомическими отклонениями в организме матери.
Лабораторные критерии
Лабораторные критерии представляют собой обнаружение с помощью соответствующих тестов антифосфолипидных антител соответствующей группы:
- Определение в сыворотке или плазме крови высокого уровня антикардиолипиновых антител на основе иммуноглобулинов G и М.
- Обнаружение в плазме крови волчаночного антикоагулянта – иммуноглобулина, вопреки названию, не имеющего ничего общего с волчанкой.
- Наличие в плазме или сыворотке крови антител к 2 гликопротеину I иммуноглобулинов G или М.
Все из лабораторных критериев, должны быть выявлены в течение 12 недель минимум двумя последовательными тестами.
По результатам анализов АФС делится ещё на 4 категории:
- I – при наличии одного лабораторного критерия.
- IIa – при наличии только антикардиолипиновых антител.
- IIb – при наличии только волчаночного антикоагулянта.
- IIc – при наличии только антител к 2 гликопротеину I.
Лечение антифосфолипидного синдрома
Причины возникновения синдрома антифосфолипидных антител пока неизвестны. Но учёные относят его к разряду аутоиммунных заболеваний, обусловленных генетически. Таким образом, полноценное лечение его невозможно – вместо него проводится симптоматическое и профилактическое.
Прежде всего, это профилактика тромбозов. Она в данном случае важна – антитела могут запустить процесс образования тромбов в любой момент и даже привести к катастрофическим последствиям для носителя. Но, при этом, больным с неяркой формой антифосфолипидного синдрома, без эпизодов закупорки сосудов и невынашивания беременности в анамнезе, лечение часто не требуется.
При первичном антифосфолипидном синдроме с высокими титрами антител назначается долгосрочная поддерживающая терапия низкими дозами ацетилсалициловой кислоты с последующим добавлением прямых антикоагулянтов при необходимости.
Терапия вторичного АФС сконцентрирована на купировании основного заболевания. К низким дозам ацетилсалициловой кислоты добавляются противомалярийные препараты, способствующие прекращению процесса свёртывания крови.
При этом для пациентов с венозными и артериальными тромбозами стратегия лечения различна. При первых назначаются непрямые антикоагулянты, такие как варфарин, тогда как при вторых требуется более жесткое лечение, вплоть до плазмафереза или инфузий плазмы.
Кроме лекарственных средств, всем больным АФС необходимо максимально уменьшить факторы сосудистого риска. Обязательно придерживаться здорового питания, больше двигаться, отказаться от вредных привычек. Необходимо ответственнее подходить к решению о медицинском вмешательстве в организм, таком как операция или приём гормональных добавок, а так же планирование беременности.
Существуют так же другие методы борьбы. Применение антагонистов витамина К, прямых ингибиторов тромбина и Ха недостаточно изучено, требует частого и строгого лабораторного контроля. Определение назначений полностью зависит от результатов лабораторных тестов.
Антифосфолипидный синдром и беременность
Аутоиммунные заболевания плохо сочетаются с беременностью, так что лечение антифосфолипидного синдрома при беременности значительно сложнее. Непрямые антикоагулянты обладают тератогенным эффектом, то есть проникают через плаценту в плод, нарушая его развитие. А глюкокортикостероиды, применяемые для лечения системной красной волчанки, связывают с осложнениями для самой беременной.
Антитела при тяжелом АФС могут проходить через плацентарный барьер и образовывать сгустки кровяных клеток в протоках плаценты или внутри плода, считавшегося здоровым. Из-за этого патологии беременности при АФС включают в себя задержку внутриутробного развития плода, его гибель и неонатальный антифосфолипидный синдром. Это самопроизвольный аборт, преждевременные роды, пониженный вес, низкая оценка по шкале Апгар и осложнения нейропсихического характера при сохранении жизни ребёнка.
Где наблюдаться при беременности с антифосфолипидным синдромом?
Минимизация последствий и купирование антифосфолипидного синдрома при беременности – нетривиальная задача. Постановка диагноза требует специфических анализов на АФС и настоящих профессионалов, которые соберут воедино картину обследования и определят стратегию подготовки к беременности или её сохранения. Гинекологи-гемостазиологи Медицинского женского центра на Таганке специализируются на проблемах бесплодия и невынашивания беременности, одной из которых и является антифосфолипидный синдром.
Источник
