Первичный антифосфолипидный синдром и беременность
Несмотря на то что клинические рекомендации по диагностике, лечению антифосфолипидного синдрома разработаны ревматологами, к акушерству он имеет прямое отношение. Антифосфолипидный синдром при беременности приводит к привычному невынашиванию, что влечет за собой бездетность пары.
Что это за болезнь
Антифосфолипидный синдром, или АФС – это патология, которая характеризуется повторяющимися тромбозами венозного, артериального, микроциркуляторного русла, патологией беременности с потерей плода и синтезом антифосфолипидных антител (афла): кардиолипиновых антител (аКЛ) и/или волчаночного антикоагулянта (ВА), и/или антител к бета2-гликопротеин Ⅰ. АФС – вариант часто приобретенной тромбофилии.
Код по МКБ 10 пересмотра – Д68.8.
Основой патогенеза антифосфолипидного синдрома является атака антителами мембран клеток. Чаще всего антифосфолипидный синдром развивается у женщин – в 5 раз чаще, чем у мужчин.
Манифестация синдрома происходит возникновением тромбозов, невынашиванием беременности. Часто до развития гестации женщины не подозревали о наличии этой патологии и присутствии антител в крови.
Классификация
Существует несколько вариантов антифосфолипидного синдрома. Основная классификация их такова:
- Первичный – связан с наследственными дефектами гемостаза.
- Вторичный АФС возник на фоне аутоиммунных болезней (ревматоидный артрит, системная красная волчанка), васкулитов, органоспецифичных патологий (сахарный диабет, болезни Крона), онкологических процессов, лекарственного воздействия, инфекций (ВИЧ, сифилис, малярия), при конечной стадии почечной недостаточности.
- Другие варианты АФС:
- серонегативный
- катастрофический
- другие микроангиопатические синдромы (ДВС-синдром, HELLP).
Причины невынашивания беременности

Патогенез развития акушерской патологии при АФС.
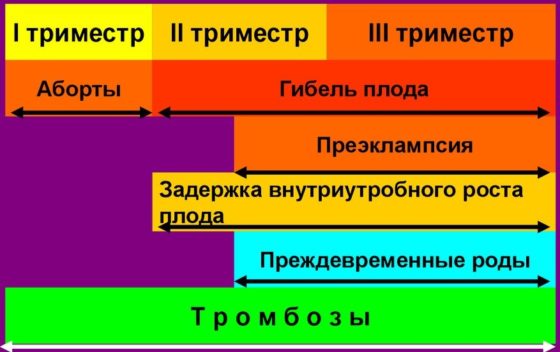
Доказано влияние АФС в развитии таких осложнений беременности:
- бесплодие неясного генеза;
- ранние преэмбриональные потери;
- неудачные ЭКО;
- выкидыши на разных сроках;
- внутриутробная гибель плода;
- послеродовая гибель плода;
- синдром задержки развития плода;
- преэклампсия и эклампсия;
- тромбозы во время беременности и после родов;
- пороки развития плода.
В послеродовом периоде у ребенка также возникают последствия антифосфолипидного синдрома: тромбозы, нейроциркуляторные расстройства с формированием аутизма в будущем. 20% детей, рожденных от матерей с АФС, в крови присутствуют антифосфолипидные антитела без симптомов, что говорит о внутриутробной передаче аФЛ.
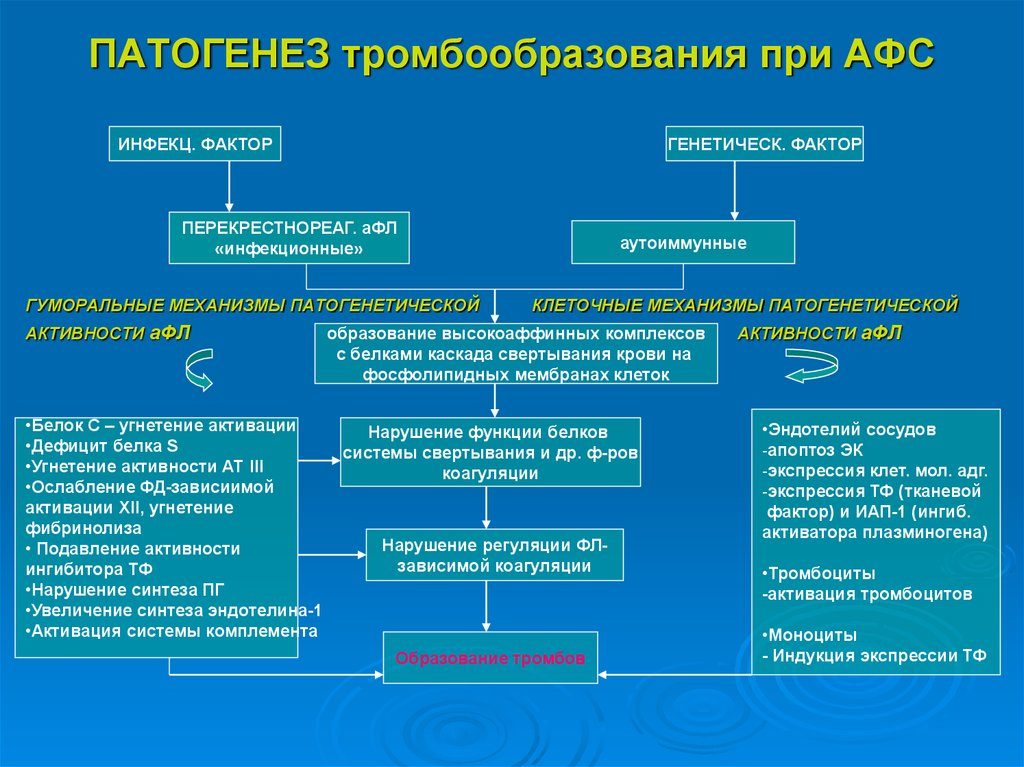
Патогенетической основой развития всех проявлений АФС при беременности является плацентарная децидуальная васкулопатия, что вызывается недостатком продукции простагландина, тромбозами плаценты и нарушением механизма имплантации. Все эти механизмы препятствуют беременности.
Критерии диагноза
Выделяют критерии, по которым устанавливается диагноз «Антифосфолипидный синдром». Среди клинических критериев выделены следующие:
- Сосудистый тромбоз любой локализации: как венозный, так и артериальный, подтвержденный визуальными методами исследования. При использовании гистологического исследования в биоптатах должны отсутствовать признаки воспаления сосудистой стенки.
- Осложнения беременности:
- один или более эпизод гибели нормально развивающегося плода после 10 недель гестации или
- один или больше эпизодов преждевременных родов до 34 нед из-за значительной преэклампсии, эклампсии, плацентарной недостаточности или
- три или больше случаев подряд спонтанных абортов в сроке менее 10 недель, при отсутствии патологий анатомии матки, генетических мутаций, половых инфекций.
Лабораторные критерии таковы:
- В крови выявлены антитела к кардиолипину иммуноглобулины классов G и M в средних и высоких титрах, по крайней мере, 2 раза за 12 месяцев.
- Антитела к b2-гликопротеину I классов G и/или M в средних или высоких титрах, по крайней мере, 2 раза за год.
- Определен волчаночный антикоагулянт ВА в плазме в 2 более лабораторных исследованиях в промежутке хотя бы 12 месяцев. Заподозрить наличие ВА в крови можно при увеличении АЧТВ в коагулограмме в 2 и более раза.
Высокопозитивным считается анализ на антитела – 60 МЕ/мл, среднепозитивный ответ – 20-60 МЕ/мл, низкопозитивный – менее 20 МЕ/мл.
Для постановки диагноза «Антифосфолипидный синдром» необходимо присутствие одного клинического и одного лабораторного критерия.
Симптомы

Основным симптомом антифосфолипидного синдрома является тромбоз. У женщин эта патология проявляется невынашиванием беременности. Кроме таких очевидных признаков, у женщин могут проявляться дополнительные клинические критерии:
- сетчатое ливедо;
- наличие в анамнезе мигреней, хореи;
- трофические язвенные дефекты нижних конечностей;
- эндокардит и прочее.
Очень тяжело протекает катастрофическая форма антифосфолипидного синдрома. Она сопровождается клиникой острой почечной недостаточности, респираторным дистресс-синдромом, печеночной недостаточностью, нарушением мозгового кровотока, тромбозом крупных сосудов, в том числе и легочной артерии. Без срочной помощь прожить с этой формой длительно невозможно.
Лечение
Лечением АФС занимаются многие специалисты: ревматологи, гематологи, акушеры и гинекологи, кардиологи, кардиохирурги и прочие.
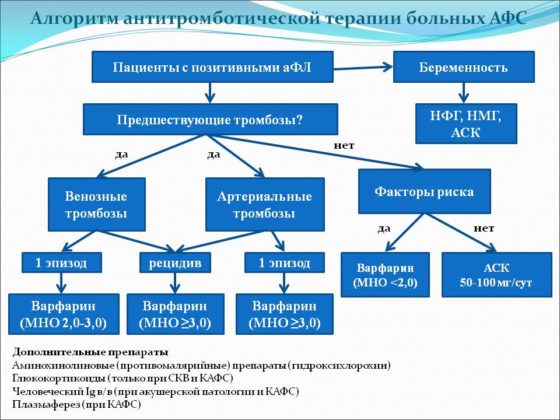
Первая группа пациентов
Пациенты, которые не имеют лабораторно выраженных признаков или клинических симптомов, не нуждаются в постоянном лабораторном контроле и непрерывной антикоагулянтной терапии. В этой группе пациентов проводят стандартную профилактику венозных тромбозов.
Вторая группа
У пациентов с высоким титром волчаночного антикоагулянта и/или антифосфолипидных антител более 10 МЕ/мл без тромбоза требуется назначение специфической профилактики – Аспирин в дозировке 75-100 мг один раз в день.
Третья группа
У этих людей результаты анализов на антитела отрицательны, но имеется подтвержденные случаи тромбоза и высокий риск их образования. У этих больных проводится лечение антикоагулянтами низкомолекулярного гепарина в терапевтических дозах. Сразу после постановки диагноза используют:
- Дальтепарин 100 МЕ/кг 2 раза в сутки;
- Надропарин 86 МЕ/кг или 0,1 мл на 10 кг 2 раза в день подкожно;
- Эноксапарин 1 мг/кг 2 раза в день подкожно;
- Со второго дня назначают Варфарин с 5 мг в сутки.
У пациентов этой группы проводят гепаринотерапию не менее 3 месяцев. В начале терапии выполняют контроль МНО каждые 4-5 дня для поддержания целевого значения в 2,0-3,0.
Четвертая группа
В эту группу входят люди, у которых тромбозы происходят на фоне повышенных титров волчаночного антикоагулянта и антифосфолипидного антитела. У этой категории больных назначается Варфарин и низкие доза (75-100 мг) Ацетилсалициловой кислоты. Пациенты с высоким уровнем риска должны получать пожизненно антикоагулянтную терапию.

Прегравидарная подготовка
Подготовка к беременности при АФС проводится в 2 последовательных этапа. На первом проводят оценку коагулограммы, определяют антигенный компоненты крови, удаляют и санируют инфекционные очаги.
Второй этап – это непосредственная подготовка к беременности и ее ведение. Для этого необходима антикоагулянтная терапия. Она проводится индивидуально в течение 1-2 менструальных циклов. Для этого нужно отнести женщину в одну из следующих групп:
- Серонегативный вариант АФС с наличием в анамнезе акушерских проявления синдрома. В сыворотке могут быть обнаружены только антитела к бета2-гликопротеину I. В этой группе проводят подготовку с помощью таких препаратов:
- один из препаратов низкомолекулярного гепарина 1 раз/сутки подкожно (дальтепарин (Фрагмин)120 антиХа МЕ/кг или эноксапарин (Клексан) 100 антиХа МЕ/кг;
- рыбий жир по 1-2 капсулы 3 раза/сутки;
- фолиевая кислота 4 мг/сутки;
- Если отсутствует волчаночный антикоагулянт, но присутствует АФЛА без тромбозов и акушерских клинических проявлений:
- при умеренном титре АФЛА назначается Аспирин 75-100 мг/сутки, а при развитии беременности он отменяется с заменой на дипиридомол 50-75 мг/сутки;
- при высоком и умеренном титре антифосфолипидного антигена комбинируют Ацетилсалициловую кислоту 75 мг/сутки и низкомолекулярный гепарин один раз в сутки подкожно;
- рыбий жир по 1-2 капсуле 3 раза в день;
- фолиевая кислота 4 мг/сутки.
- Если нет в крови волчаночного антикоагулянта, но есть в высоком или умеренном количестве антифосфолипидный антиген и имеется клиника тромбозов и акушерские осложнения:
- один из НМГ (Клексан, Фрагмин, Фраксипарин) 1 раз в сутки подкожно;
- Аспирин 75 мг/сутки с отменой его при развитии беременности и назначением Дипиридамола 50-75 мг/сутки;
- рыбий жир 1-2 капсулы 3 раза в день;
- фолиевая кислота 4 мг/сутки.
- В плазме женщины обнаружены АФЛА и определяется волчаночный антикоагулянт ВА от 1,5 до 2 усл.ед. До нормализации ВА следует воздержаться от беременности. Для нормализации ВА менее 1,2 усл.ед применяют:
- Клексан 100 антиХа МЕ/кг или Фрагмин 120 антиХа МЕ/кг один раз в сутки подкожно;
- рекомендован иммуноглобулин человеческий внутривенно 25 мл через день 3 дозы, повторяют введение препарата в 7-12 недель беременности, в 24 недели и последнее введение перед родами;
- после установления ВА в пределах нормы назначают Ацетилсалициловую кислоту 75 мг/сутки до наступления беременности;
- Клексан или Фрагмин один раз в день подкожно в прежних дозировках;
- рыбий жир 1-2 кап. 3 раза в день;
- фолиевая кислота 4 мг/кг.
- Если ВА в крови более 2 усл.ед, то зачатие откладывается минимум на 6-12 месяцев. Риск развития тромбоза у таких женщин очень велик. Целевое значение ВА – 1,2 усл.ед. Терапия проводится не менее 6 месяцев.
Лабораторная диагностика и обследование при планировании беременности обязательно включает такие показатели свертывания крови: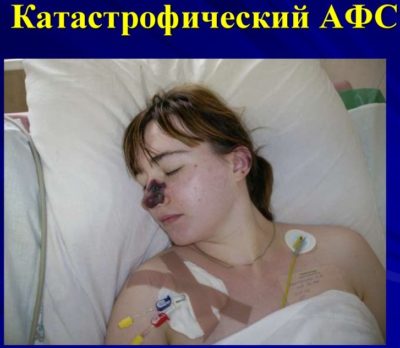
- тромбоциты – 150-400*109/л;
- фибриноген – 2-4 г/л;
- МНО – 0,7-1,1;
- продукты деградации фибриногена и фибрина – менее 5 мкг/мл;
- д-димеры – менее 0,5 мкг/мл;
- растворимые фибринмономерные комплексы должны отсутствовать;
- протеин С – 69,1-134,1%;
- антитромбин Ⅲ – 80-120%;
- агрегационная активность тромбоцитов с солью аденозиндифосфата – 50-80%, с гидрохлоридом адреналина – 50-80%;
- антикардиолипиновые антитела – все классы иммуноглобулинов менее 10 МЕ/мл;
- ВА – отрицательный или менее 0,8-1,2 усл.ед;
- гипергомоцистеинемия – отрицательная;
- мутация FV (Leiden) гена, ответственного за синтез фактора V, или мутация G20210A гена, ответственного за синтез фактора II – отсутствует;
- общий анализ мочи для определения гематурии;
- контроль за развитием инфекционных болезней: лимфоциты, СОЭ.
Ведение беременности при АФС
Чтобы во время беременности не возникало тромбозов и потери плода, необходима профилактика – немедикаментозная и медикаментозная.
Немедикаментозная:
- физическая активность стимулирует собственный тканевой плазминоген;
- эластичный медицинский трикотаж 1-2 класс компрессии;
- диета с большим количеством растительных масел, свеклы, чернослива, инжира, бананов, поскольку эти продукты обладают слабительным эффектом – это важно, чтобы при дефекации не создавать повышенное давление на стенки вен.
Медикаментозная профилактика тромбозов при беременности
Существует несколько вариантов профилактики в зависимости от течения антифосфолипидного синдрома.
- Отсутствуют серологические маркеры ВА и антикардиолипиновый антиген, тромботические осложнения, могут определяться антитела к бета2-гликопротеину I.
- В первом триместре назначают Клексан или Фрагмин в дозировке для оптимального поддержания д-димеров и фолиевая кислота 4 мг/кг.
- Второй и третий триместры – Фригмин или Клексан до нормальных цифр д-димеров, рыбий жир, Аспирин 75-100 мг/кг при повышенной агрегации тромбоцитов, СЗП 10 мл/кг или концентрат антитромбина при снижени антитромбина 3 менее 80%.
- Перед родами Аспирин отменяют за 3-5 суток, вечернюю дозу НМГ меняют на СЗП 10мг/кг с гепарином 1-2 Ед на каждый мл СЗП.
- При родоразрешении – нормальный уровень д-димеров СЗП 10 мг/кг, при высоком уровне перед операцией – СЗП 5 мл/кг плюс гепарин 1 Ед на 1 мл СЗП или концентрат антитромбина 3, во время операции СЗП 5 мл/кг.
- При наличии в крови АФЛА и тромбозами или без них, отсутствует волчаночный антикоагулянт.
- 1 триместр – Клесан или Фрагмин для поддержания нормального уровня д-димеров+фолиевая кислота 4 мг/сутки.
- 2 и 3 триместры – Клексан или Фрагмин в индивидуальных дозировках+Аспирин 75 мг/сутки+рыбий жир 1-2 кап 3 раза в день, при снижении антитромбина 3 менее 80% активности – СЗП 10 мл/кг или концентрат антитромбина Ⅲ – 10-50 МЕ/кг, при повышении д-димеров более 0,5 мкг/мл – повышении дозировки НМГ.
- Перед родами – отмена Аспирина за 3-5 дней, НМГ заменяют на СЗП 10 мл/кг+НФГ 1-2 ЕД на каждый мл СЗП, при повышении антифосфолипидных антител назначается Преднизолон (Метилпред) 1-1,5 мг/кг внутривенно.
- При родоразрешении если нормальные D-димеры – СЗП 10 мл/кг; если повышены д-димеры, то до операции СЗП 5 мл/кг+НФГ 1 ед на каждый мл CPG или концентрат антитромбина 3, во время операции – СЗП 5 мл/кг, при значительном повышении антител – Преднизолон 1,5-2 мл/кг внутривенно.
- При повышении ВА от 1,5 до 2 усл.ед.
- 1 триместр – базовый прием Фрагмин или Клексана в дозе, как в прошлом варианте+фолиевая кислота+иммуноглобулин человеческий 25 мл через день 3 дозы в 7-12 нед. Если имеется повышение ВА более 1,5 усл.ед в первом триместре, то беременность стоить прервать.
- 2 и 3 триместр – Фрагмин и Клексан в дозировке для нормального поддержания д-димеров+Аспирин 75 мг+рыбий жир 1-2 кап 3 раза в день, при сниженном антитромбине – СЗП 10 мл/кг или концентрат антитромбина Ⅲ 10-50 МЕ/кг в/в, при повышении Д-димеров – повысить дозировку НМГ, иммуноглобулин 25 мл через 1 день 3 раза в 24 недели, если повышен ВА от 1,2 до 2 усл.ед – Преднизолон 30-60 мг/сут в/в, с 13 до 34 недели возможен перевод на Варфарин под контролем МНО.
- Перед родами если был Варфарин, то его отменяют за 2-3 нед, переводят на НМГ, Аспирин отменяется за 3-5 дней до родов, СЗП 10 мл/кг+НФГ 2 ед на каждый мл плазмы, Преднизолон – 1,5-2 мл/кг в/в, при сниженном антитромбине Ⅲ – концентрат антитромбина Ⅲ 10-30 МЕ/кг.
- При родах – до операции СЗП 500 мл+НФГ 1000 ЕД, во время операции – СЗП 10 мл/кг, Преднизолон 1,5-2 мг/кг в/в.
- При повышении ВА более 2 усл.ед беременность следует прерывать.
Если у женщины развился катастрофический антифосфолипидный или HELLP-синдром, то может быть назначен плазмоферез или плазмофильтрация.
Послеродовый период
После родоразрешения возобновить профилактику тромбоэмболии следует уже спустя 8-12 часов Фраксипарином (Надропарином) – 0,1 мл/10 кг, Клексан (Эноксапарин) 100 МЕ/кг, Фрагмин (Дальтепарин) 120 МЕ/кг, если нет кровотечения.
Если у женщины были отмечены тромбозы в анамнезе, то назначаются терапевтические дозы этих средств Фраксипарин – 0,1 мл/10 кг 2 раза в день, Клексан – 100 МЕ/кг 2 раза в день, Фрагмин – 120 МЕ/кг 2 раза в день.
Применение НМГ необходимо продолжать не меньше 10 дней. А если был эпизод доказанной тромбоэмболии, то антикоагулянты используются не менее 3-6 месяцев.
Повышение концентрации антигенов в крови требует консультации гематолога или ревматолога для решения вопроса о гормональной терапии.
Цена на анализы
Чтобы выявить АФС, можно пройти диагностику на платной основе. Многие частные лаборатории предлагают панель для определения антифосфолипидных антител. В лаборатории Инвитро в Москве цены на конец 2018 года таковы:
- обнаружение иммуноглобулинов G и M к кардиолипину стоит 1990 руб;
- диагностика вторичного АФС – цена 3170 руб;
- развернутое серологическое исследование на АФС – 4200 руб;
- лабораторные критерии АФС – 3950 руб.
В лаборатории Синэво в Москве цены на анализы этой панели несколько разняться:
- иммуноглобулинов G и M к кардиолипину – 960 руб;
- антитела к бета2-гликопротеиду I – 720 руб;
- антитела класса G к фосфолипидам – 720 руб;
- антитела класса M к фосфолипидам – 720 руб.
Примерно такие цены могут предложить и другие частные лаборатории в городах России.
Источник
Антифосфолипидный синдром, АФС или синдром антифосфолипидных антител – это аутоиммунное заболевание, при котором кровь может неконтролируемо сворачиваться в любых сосудах человеческого тела. Образуемые тромбы закупоривают вены или артерии, вызывая нарушения работы систем организма и, в том числе, прерывание беременности.
Выживание плода имеет особое значение для природы человека, потому организм матери в значительной части подстраивается под него. Объём крови увеличивается в среднем на 42,5%, функции иммунитета гаснут, чтобы не повредить малышу, повышается кровяное давление.
Основные силы организма направлены на сохранение новой жизни. Поэтому аутоиммунное заболевание, перенаправляющее их против организма-носителя, имеет особую роль и требует повышенного внимания, изучения и своевременного лечения.
Как работает антифосфолипидный синдром
Из-за высокого процента смертности из-за АФС учёные потратили множество сил и средств на его изучение. Сейчас мы не можем с точностью сказать, почему организм больных антифосфолипидным синдромом ведёт себя именно таким образом, но исследования продолжаются.
Причины антифосфолипидного синдрома
Как возникает антифосфолипидный синдром, на данный момент, неизвестно. Организм в этом состоянии продуцирует антитела к собственным клеткам или тканям, что имеет губительные последствия. Естественная работа иммунитета превращается в грозное оружие против самого себя.
Человек может до конца жизни так и не узнать, что у него был синдром антифосфолипидных антител, если его ничто не заставит работать. Исследования показывают: триггером для яркого проявления может стать любое вмешательство в организм: инфекция, операция, гормональные противозачаточные, онкология. Или течение другого аутоиммунного заболевания. По этим признакам АФС делится на первичный и вторичный.
При этом все виды АФС имеет симптомы помимо тромботических: недостаток тромбоцитов в крови и анемию.
Механизм работы синдрома антифосфолипидных антител
При антифосфолипидном синдроме обнаруживаются белки, воздействующие на клетки выстилки сосудов и внешней оболочки клеток крови. При этом стенки вен и артерий утолщаются, а сгустки, перекрывая кровоток, прекращают поступление к органам необходимых питательных веществ, повышают давление; приводят к ишемии, инсульту, нарушениям мышления и памяти, выкидышам и преждевременным родам.
Любая система организма может пострадать, но самыми распространёнными последствиями являются тромбоз глубоких вен нижних конечностей, неврологические нарушения и акушерские патологии. Как правило, проверка на наличие антител рекомендуется после нескольких повторных выкидышей на ранних сроках или повторном тромбозе.
Распространённость синдрома антифосфолипидных антител
Даже полностью здоровые по клиническим и лабораторным показателям женщины могут иметь это заболевание без каких-либо проявлений. Возможность узнать о заболевании представляется им только после постановки крайне неприятного диагноза «привычное невынашивание беременности» или обнаружения тромбов. При этом болезнь избирательна: как правило, в пределах одного организма поражаются либо вены, либо артерии, но не одновременно все сосуды.
Низкий уровень антител обнаруживается достаточно часто по сравнению с высоким, влекущим за собой постановку диагноза: на 20-50 фиксаций антифосфолипидных антител только 5 требуют пристального внимания врачей. При этом мужчины сталкиваются с этой проблемой гораздо реже – всего 1 случай из 6. А 85% общей заболеваемости приходится на женщин в возрасте 15-50 лет.
Три вида антифосфолипидного синдрома
Первичный антифосфолипидный синдром
Первичный АФС – самостоятельное заболевание, в 70% случаев обусловленное сбоями в генетической картине носителя. Он не является следствием других аутоиммунных нарушений и соседствует с ними в организме. Фактор риска – генетический маркер HLA-DR7.
При этом купирование симптомов и осложнений синдрома как такового у первичного АФС легче, чем у вторичного, так как он не осложняется течением другой болезни.
Вторичный антифосфолипидный синдром
Вторичный АФС является спутником и осложнением другого заболевания. Как правило, оно тоже аутоиммунное и чаще всего — системная красная волчанка. Но так же возможна постановка диагноза при инфекциях, диабете, злокачественных опухолях. Ранее она была очень опасной, но сейчас купируется на 90% и часто входит в стадию ремиссии.
В сочетании с волчанкой, полное лечение которой так же не найдено, приоритетным становится избавление носителя от её симптомов. Лечение аутоиммунных заболеваний схоже и часто пересекается, что позволяет проводить одновременную терапию.
Кроме системной красной волчанки и других заболеваний, типичный для вторичного АФС, есть и генетические основания его развития – маркеры HLA-B8, HLA-DR2 и DR3-HLA.
Катастрофический антифосфолипидный синдром
Катастрофический АФС – это стремительно развивающаяся форма синдрома антифосфолипидных антител, опасная для жизни носителя. Возникая внезапно, антифосфолипидные антитела заставляют кровь сворачиваться сразу в нескольких органах и это вызывает соответствующую недостаточность функций организма. Отсутствие своевременного лечения катастрофического АФС приводит к смерти в 50% случаев.
Как ставится диагноз
Диагноз «антифосфолипидный синдром» устанавливается в случае фиксации любых двух признаков.
Клинические критерии
Клиническими считаются наиболее часто встречающиеся осложнения антифосфолипидного синдрома:
Тромбоз сосудов.
Обнаружение тромбов в сосудах любого калибра: артериях, венах, мелких сосудах и органах.
Патология беременности:
- Смерть плода, зафиксированная на 10 неделе беременности. При условии нормального развития и отсутствия иных факторов, которые могли повлечь за собой смерть;
- Преждевременные роды, зафиксированные до 34 недели беременности. Причиной могут служить эклампсия, тяжёлые случаи преэклампсии или нарушения функций плаценты – фетоплацентарная недостаточность;
- Более двух подряд выкидышей на сроке до 10 недели беременности, не обусловленных гормональными или анатомическими отклонениями в организме матери.
Лабораторные критерии
Лабораторные критерии представляют собой обнаружение с помощью соответствующих тестов антифосфолипидных антител соответствующей группы:
- Определение в сыворотке или плазме крови высокого уровня антикардиолипиновых антител на основе иммуноглобулинов G и М.
- Обнаружение в плазме крови волчаночного антикоагулянта – иммуноглобулина, вопреки названию, не имеющего ничего общего с волчанкой.
- Наличие в плазме или сыворотке крови антител к 2 гликопротеину I иммуноглобулинов G или М.
Все из лабораторных критериев, должны быть выявлены в течение 12 недель минимум двумя последовательными тестами.
По результатам анализов АФС делится ещё на 4 категории:
- I – при наличии одного лабораторного критерия.
- IIa – при наличии только антикардиолипиновых антител.
- IIb – при наличии только волчаночного антикоагулянта.
- IIc – при наличии только антител к 2 гликопротеину I.
Лечение антифосфолипидного синдрома
Причины возникновения синдрома антифосфолипидных антител пока неизвестны. Но учёные относят его к разряду аутоиммунных заболеваний, обусловленных генетически. Таким образом, полноценное лечение его невозможно – вместо него проводится симптоматическое и профилактическое.
Прежде всего, это профилактика тромбозов. Она в данном случае важна – антитела могут запустить процесс образования тромбов в любой момент и даже привести к катастрофическим последствиям для носителя. Но, при этом, больным с неяркой формой антифосфолипидного синдрома, без эпизодов закупорки сосудов и невынашивания беременности в анамнезе, лечение часто не требуется.
При первичном антифосфолипидном синдроме с высокими титрами антител назначается долгосрочная поддерживающая терапия низкими дозами ацетилсалициловой кислоты с последующим добавлением прямых антикоагулянтов при необходимости.
Терапия вторичного АФС сконцентрирована на купировании основного заболевания. К низким дозам ацетилсалициловой кислоты добавляются противомалярийные препараты, способствующие прекращению процесса свёртывания крови.
При этом для пациентов с венозными и артериальными тромбозами стратегия лечения различна. При первых назначаются непрямые антикоагулянты, такие как варфарин, тогда как при вторых требуется более жесткое лечение, вплоть до плазмафереза или инфузий плазмы.
Кроме лекарственных средств, всем больным АФС необходимо максимально уменьшить факторы сосудистого риска. Обязательно придерживаться здорового питания, больше двигаться, отказаться от вредных привычек. Необходимо ответственнее подходить к решению о медицинском вмешательстве в организм, таком как операция или приём гормональных добавок, а так же планирование беременности.
Существуют так же другие методы борьбы. Применение антагонистов витамина К, прямых ингибиторов тромбина и Ха недостаточно изучено, требует частого и строгого лабораторного контроля. Определение назначений полностью зависит от результатов лабораторных тестов.
Антифосфолипидный синдром и беременность
Аутоиммунные заболевания плохо сочетаются с беременностью, так что лечение антифосфолипидного синдрома при беременности значительно сложнее. Непрямые антикоагулянты обладают тератогенным эффектом, то есть проникают через плаценту в плод, нарушая его развитие. А глюкокортикостероиды, применяемые для лечения системной красной волчанки, связывают с осложнениями для самой беременной.
Антитела при тяжелом АФС могут проходить через плацентарный барьер и образовывать сгустки кровяных клеток в протоках плаценты или внутри плода, считавшегося здоровым. Из-за этого патологии беременности при АФС включают в себя задержку внутриутробного развития плода, его гибель и неонатальный антифосфолипидный синдром. Это самопроизвольный аборт, преждевременные роды, пониженный вес, низкая оценка по шкале Апгар и осложнения нейропсихического характера при сохранении жизни ребёнка.
Где наблюдаться при беременности с антифосфолипидным синдромом?
Минимизация последствий и купирование антифосфолипидного синдрома при беременности – нетривиальная задача. Постановка диагноза требует специфических анализов на АФС и настоящих профессионалов, которые соберут воедино картину обследования и определят стратегию подготовки к беременности или её сохранения. Гинекологи-гемостазиологи Медицинского женского центра на Таганке специализируются на проблемах бесплодия и невынашивания беременности, одной из которых и является антифосфолипидный синдром.
Источник
