Перихондрит ребер код по мкб 10
Рубрика МКБ-10: M94.0
МКБ-10 / M00-M99 КЛАСС XIII Болезни костно-мышечной системы и соединительной ткани / M80-M94 Остеопатии и хондропатии / M91-M94 Хондропатии / M94 Другие поражения хрящей
Определение и общие сведения[править]
Синдром Титце
Синдром Титце — относительно редкое состояние, характеризующееся наличием неспецифического доброкачественного обратимого болезненного отека в области II (в 60% случаев) или III реберных хрящей. В 80% случаев поражение одностороннее и ограничено одним реберным хрящом.
Обычно заболевание развивается в молодом или детском возрасте.
Синдром Титце впервые описан А. Tietze в 1921 г.
Этиология и патогенез[править]
Причины его не известны, но у большинства пациентов в анамнезе выявляют предшествующие эпизоды респираторных инфекций, сильного кашля, тяжелой физической нагрузки, а также недостаточное питание.
Клинические проявления[править]
Боль обычно хорошо локализована, но может иррадиировать по всей передней поверхности грудной стенки, а также в надплечье и шею. Покраснение, повышение температуры и другие изменения кожи над областью поражения отсутствуют. Боль обычно регрессирует спонтанно через 2-3 нед, но часто продолжает беспокоить на протяжении нескольких месяцев, а резидуальный отек может сохраняться до нескольких лет.
Синдром хрящевых реберных соединений (Титце): Диагностика[править]
Дифференциальный диагноз[править]
Синдром хрящевых реберных соединений (Титце): Лечение[править]
Патогенетического лечения не существует, заболевание имеет доброкачественное самоограничивающееся течение, о чем необходимо проинформировать пациента. При выраженной боли возможно назначение НПВС внутрь или местно в виде мазей, физиопроцедуры
с фонофорезом глюкокортикоидов на пораженную область, ее согреванием или охлаждением.
Профилактика[править]
Прочее[править]
Реберно-грудинный синдром
Синонимы: синдром передней грудной стенки, костохондрит, реберногрудинная хондродиния
Определение и общие сведения
Синдром Титце часто путают со значительно более распространенным реберно-грудинным синдромом — одной из наиболее частых причин болей в грудной клетке. Заболевание наиболее часто диагностируют у женщин после 40 лет, его патогенез остается неизвестным.
Клинические проявления
В отличие от синдрома Титце при реберно-грудинном синдроме пальпаторно в 90% случаев можно выявить множественные зоны болезненности: в парастернальной области, ниже молочной железы, в проекции грудных мышц и грудины. Локальный отек отсутствует. Наиболее часто поражаются хрящи II и V ребра. При поражении верхних реберных хрящей боль обычно иррадиирует в область сердца. Она обычно усиливается при движениях грудной клетки.
Дифференциальный диагноз
Реберно-грудинный синдром дифференцируют с ИБС, при этом кроме особенностей болей, которые обычно носят не типичный для ИБС характер, также применяют блокады межреберных нервов с введением местных анестетиков по задней подмышечной линии, приносящие пациентам выраженное облегчение.
Лечение
Лечение симптоматическое. Показано назначение НПВС, парацетамола, при недостаточной их эффективности — в сочетании со слабыми опиоидными анальгетиками. Можно использовать физиотерапевтическое воздействие — согревание болезненной области, чрескожную электронейростимуляцию. Применяют блокады межреберных нервов с местными анестетиками по задней подмышечной линии. Эта манипуляция имеет и психотерапевтическое значение, поскольку регресс болевого синдрома после ее проведения позволяет убедить пациента в доброкачественности заболевания и его «некардиогенной» причине.
Источники (ссылки)[править]
Боль в спине [Электронный ресурс] / Подчуфарова Е.В. — М. : ГЭОТАР-Медиа, 2013. — https://www.rosmedlib.ru/book/ISBN9785970424742.html
Дополнительная литература (рекомендуемая)[править]
Действующие вещества[править]
Источник
Рубрика МКБ-10: H61.0
МКБ-10 / H60-H95 КЛАСС VIII Болезни уха и сосцевидного отростка / H60-H62 Болезни наружного уха / H61 Другие болезни наружного уха
Определение и общие сведения[править]
Перихондрит ушной раковины — диффузное воспаление надхрящницы с вовлечением в процесс кожи наружного уха.
Этиология и патогенез[править]
Перихондрит наружного уха возникает в результате проникновения инфекции (кокковая микрофлора, синегнойная палочка) в надхрящницу при повреждении кожи. Травма кожных покровов наружного уха может возникнуть при грубом извлечении инородного тела из наружного слухового прохода, оперативном вмешательстве (пластика слухового прохода или ушной раковины), укусах насекомых, ожогах. В ряде случаев перихондрит ушной раковины следует рассматривать как осложнение фурункула наружного слухового прохода, гриппа, реже — туберкулёза. Перихондрит может быть серозным и гнойным.
Клинические проявления[править]
Ведущая жалоба — интенсивная боль в области ушной раковины (кроме мочки) или наружного слухового прохода, иррадиирующая в соседние области (голову и шею). Температура тела субфебрильная. Довольно быстро возникает припухлость, распространяется по всей ушной раковине, исключая мочку. Размер ушной раковины значительно увеличивается. Ушная раковина гиперемирована и отёчна, пальпация чрезвычайно болезненна.
В течение нескольких дней за счёт образования гнойного экссудата между надхрящницей и хрящом в разных местах ушной раковины возникают участки флюктуации. Если вовремя не назначена соответствующая терапия, то происходит расплавление хряща и отторжение некротизированной ткани. На передней (реже на задней) поверхности ушной раковины возникают множественные свищи. В результате данного процесса возникает рубцевание и сморщивание ушной раковины. Для предотвращения рубцовой деформации ушной раковины необходимо своевременное лечение.
Перихондрит наружного уха: Диагностика[править]
Диагностика основана на данных анамнеза (начало заболевания, его причина) и данных клинического осмотра (ушная раковина, за исключением мочки, увеличена, гиперемирована и болезненна).
Дифференциальный диагноз[править]
Перихондрит следует различать с рожистым воспалением ушной раковины (гиперемия и инфильтрация распространены за пределы ушной раковины, поражена мочка, резко выражена граница между поражённой и здоровой кожей) и отогематомой.
Перихондрит наружного уха: Лечение[править]
Назначают массивную антибактериальную терапию. Предпочтение следует отдавать антибиотикам широкого спектра действия, к которым чувствительна синегнойная палочка (цефалоспорины III-IV поколения).
Местное лечение: присыпка пудрой борной кислоты, примочки из жидкости Бурова, этанола, смазывание поражённой части раковины 10% раствором ляписа, 5% настойкой йода. Используют ихтиоловую и полимиксиновую мази, флуцинар, лоринден . Обязательно проводят физиотерапию (ультрафиолетовое облучение, лампа «Соллюкс», УВЧ-терапия, лазеротерапия).
При появлении флюктуации необходимо обеспечение адекватного дренажа. Для этого делают широкие разрезы параллельно контурам раковины и удаляют все некротизированные ткани. Образовавшуюся полость промывают раствором антибиотика; применение водорода пероксида нежелательно. В полость вставляют тампон, пропитанный раствором антибиотика или гипертоническим раствором. На ухо накладывают асептическую повязку. Перевязки производят ежедневно, а при тяжёлом течении — 2 раза в сутки. После санации гнойного очага и прекращения выделений на ушную раковину накладывают тугую повязку для предотвращения деформации. При деформации ушной раковины в восстановительном периоде рекомендуется пластическая операция.
Профилактика[править]
Для профилактики перихондрита ушной раковины оперативные вмешательства на ухе рекомендуют проводить под прикрытием антибиотиков. Во избежание травматизации кожи наружного слухового прохода и ушной раковины необходимо соблюдать осторожность при проведении туалета слухового прохода, удалении инородных тел и других врачебных манипуляциях.
Прочее[править]
Прогноз
Прогноз прежде всего зависит от своевременности лечебных мероприятий. При позднем обращении за медицинской помощью, отказе от необходимого объёма хирургической обработки часто возникают стойкие деформации ушной раковины. В этом случае косметические последствия служат сильным психотравмирующим фактором для ребёнка, резко затрудняющим его социальную адаптацию.
Источники (ссылки)[править]
Болезни уха, горла, носа в детском возрасте [Электронный ресурс] / Под ред. М.Р. Богомильского, В.Р. Чистяковой — М. : ГЭОТАР-Медиа, 2008. — https://www.rosmedlib.ru/book/ISBN9785970408476.html
Дополнительная литература (рекомендуемая)[править]
Действующие вещества[править]
Источник
Связанные заболевания и их лечение
Описания заболеваний
Национальные рекомендации по лечению
Содержание
- Описание
- Симптомы
- Причины
- Лечение
- Основные медицинские услуги
- Клиники для лечения
Названия
Синдром Рейно.

Синдром Рейно
Описание
Синдром Рейно — пароксизмальное вазоспастическое расстройство артериального кровоснабжения кистей и (или) стоп, возникающее чаще под воздействием холода или волнений.
Симптомы
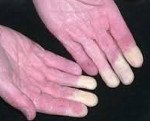
• Поражаются преимущественно II-V пальцы кистей стоп, реже нос, уши, подбородок.
• Во время приступа — парестезии, кожа мертвенно-бледная, пальцы холодные.
• По окончании приступа — болезненность, чувство жара и распирания, кожа гиперемирована.
• Постепенно развиваются трофические изменения (уплощение или втяжение подушечек пальцев, снижение тургора кожи, плохо заживающие язвы).
• В межприступный период кисти холодные, цианотичные, влажные.
• Возможно наличие внутренних эквивалентов в сосудах сердца, легких, почек, мозга, с поражением этих органов, особенно при системной склеродермии.
Диагностические критерии:
• Эпизоды двусторонних изменений цвета кожи, обусловленные холодом или эмоциями.
• Сохраненная пульсация на периферических артериях.
• Симметричность поражения.
• Отсутствие гангрены.
• Отсутствие признаков системного заболевания.
• Продолжительность заболевания не менее 2 лет.
Озноб.
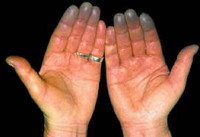
Синдром Рейно
Причины
Развивается при ряде заболеваний:
• диффузные заболевания соединительной ткани, в первую очередь системная склеродермия;
• ревматоидный артрит;
• системные заболевания сосудов (артериальная гипертензия, васкулиты, узелковый периартериит);
• заболевания нервной системы (симпатических нервных узлов);
• болезни крови, парапротеинемия, полицитемия, криоглобулинемия;
• эндокринные заболевания (токсический зоб);
• диэнцефальные расстройства;
• регионарная компрессия сосудисто-нервного пучка (добавочные шейные ребра, поражение шейного отдела позвоночника, синдром передней лестничной мышцы);
• воздействие профессиональных факторов (вибрация, охлаждение).
Лечение
Лечение синдрома Рейно — сложная задача, решение которой зависит от возможности устранения причинных факторов и эффективного воздействия на ведущие механизмы развития сосудистых нарушений.
Всем больным с синдромом Рейно рекомендуется исключить охлаждение, курение, контакт с химическими и другими факторами, провоцирующими сосудистый спазм в быту и на производстве. Иногда достаточно изменить условия труда (исключить вибрацию и ) или место жительства (более теплый климат), чтобы проявления синдрома Рейно значительно уменьшились или исчезли.
Среди сосудорасширяющих препаратов эффективными средствами терапии синдрома Рейно являются антагонисты кальция. Нифедипин (коринфар, кордафен и ) назначают по 30-60 мг/сут. Для лечения синдрома Рейно можно использовать и другие блокаторы входа кальция: верапамил, дилтиазем, никардипин.
При прогрессирующем синдроме Рейно рекомендуется применение вазапростана (простагландин Еl, альпростадил). Вазапростан вводится внутривенно капельно в дозе 20-40 мкг альпростадила в 250 мл физиологического раствора в течение 2-3 часов через день или ежедневно, на курс 10-20 вливаний. Первоначальное действие вазапростана может проявиться уже после 2-3 вливания, но более стойкий эффект отмечается после окончания курса лечения и выражается в снижении частоты, продолжительности и интенсивности атак синдрома Рейно, уменьшении зябкости, онемения и болей. Положительное действие вазапростана обычно сохраняется в течение 4-6 месяцев, рекомендуется проводить повторные курсы лечения (2 раза в год).
Особое место в лечении сосудистых поражений занимают ингибиторы ангиотензинпревращающего фермента (АПФ), в частности каптоприл. Каптоприл назначается в дозе 25 мг 3 раза в день, рекомендуется длительное (6-12 месяцев) применение с индивидуальным подбором поддерживающих доз.
В лечении синдрома Рейно также используется кетансерин — селективный блокатор HS2-серотониновых рецепторов; назначается по 20-60 мг/сут, обычно хорошо переносится, может быть рекомендован пожилым больным.
Большое значение в лечении синдрома Рейно имеют препараты, улучшающие свойства крови, снижающие вязкость: дипиридамол по 75 мг и более в сутки; пентоксифиллин (трентал, агапурин) в дозе 800-1200 мг/сут внутрь и внутривенно; низкомолекулярные декстраны (реополиглюкин и ) — внутривенно капельно по 200-400 мл, на курс 10 вливаний.
При лечении синдрома Рейно следует учитывать необходимость длительной многолетней терапии и нередко комплексное применение препаратов разных групп.
Лекарственную терапию синдрома Рейно рекомендуется сочетать с применением других методов лечения (гипербарическая оксигенация, рефлексотерапия, психотерапия, физиотерапия).
Основные медуслуги по стандартам лечения | ||
Клиники для лечения с лучшими ценами
|
Источник
