Периферический ангиодистонический синдром мкб 10

Синдром Рейно – разновидность вазоспастических болезней, представляющая собой комплекс неврологических симптомов, проявляющихся чаще всего в дистальных отделах тела. Синдром Рейно представлен в Международном классификаторе болезней 10-го пересмотра (МКБ-10) под кодом I73.0.
Ангиотрофоневроз в большинстве случаев обусловлен генетической предрасположенностью. В 85% случаев болезнь развивается на фоне различных нарушений вазомоторной и трофической иннервации тканей. Провоцирующими факторами выступают стрессовые состояния, воздействие низких температур, обострения хронических соматических заболеваний.
Симптомы синдрома Рейно обусловлены патологическими изменениями мелких артерий и артериол. Зонами поражения чаще всего выступают пальцы верхних и нижних конечностей, нижняя часть лица. Феномен Рейно развивается чаще всего симметрично и двусторонне.
Согласно опубликованным статистическим данным этот вариант вегетативно-сосудистого невроза определяется у 3-5% жителей земного шара. Большее число больных проживают в регионах с холодным климатом. Болезнь диагностируется в пять раз чаще у представителей женского пола. У 70% пациентов дебют заболевания пришелся на возрастной отрезок от 15 до 25 лет. В 25% случаев манифестация ангиотрофоневроза наблюдается у людей старше 40 лет.

Причины, предрасполагающие и провоцирующие факторы
По мнению ученых, феномен Рейно является генетически обусловленной патологией, что подтверждают многочисленные случаи ангиотрофоневроза в семейном анамнезе. Синдром Рейно у женщин ассоциирован с мигренью – неврологическим недугом хронического течения, проявляющимся приступами сильной головной боли.
Патогенетический механизм заболевания объяснен повышением тонуса симпатической нервной системы и спонтанным развитием спазма кровеносных русел в дистальных отделах тела. Судорожное сокращение сосудистой стенки происходит на фоне различных соматических заболеваний и психогенных расстройств. Провоцировать развитие феномена могут факторы внешней среды (воздействие экстремально низких температур) и психогенные причины (стрессы). Условно болезни, которые сопровождаются синдромом Рейно, и факторы, провоцирующие аномалию, можно распределить в несколько групп.
Ревматические заболевания:
- системная склеродермия – заболевание соединительной ткани, вызванное аутоиммунными процессами;
- ревматоидный артрит – воспалительный процесс в соединительной ткани суставов со сложным аутоиммунным патогенезом;
- системная красная волчанка – диффузное заболевание соединительной ткани, проявляющееся системным иммуннокомплексным поражением;
- дерматомиозит – воспалительное поражение мышц, характеризующееся повреждениемпоперечнополосатой и гладкой мускулатуры.
Болезни сосудов и системы кровообращения:
- узелковый периартериит – острое или хроническое воспаление артериальной стенки;
- криоглобулинемический васкулит – патологический процесс, поражающий мелкие сосуды (капилляры, венулы, артериолы);
- тромбоцитоз различной природы – увеличение количества тромбоцитов в крови различной этиологии;
- криоглобулинемия – патология, обусловленная присутствием в сыворотке крови преципитатных белков;
- тромбофлебит – воспаление внутренней венозной стенки с образованием тромба.
Эндокринные патологии:
- опухоли надпочечников – очаговое разрастание клеток надпочечников чаще доброкачественного характера;
- повышенная секреция трийодтиронина при гиперфункции щитовидной железы.
Профессиональные заболевания и производственные факторы:
- продолжительное воздействие вибрации;
- частый контакт с химическими агентами;
- работа машинисткой и пианисткой;
- профессия, сопряженная с переохлаждением организма;
- хроническая травматизация пальцев;
- регулярные продолжительные эпизоды гипотермии нижних и верхних конечностей.
Факторы, провоцирующие развитие феномена Рейно:
- хроническое стрессовое состояние;
- внезапный интенсивный стресс;
- сильное психоэмоциональное напряжение;
- курение;
- прием фармацевтических препаратов с сосудосуживающим действием.

Симптомы
Признаки синдрома Рейно у 80% больных возникают на кистях рук. В остальных 20% случаев заболевание поражает:
- пальцы нижних конечностей;
- нижнюю часть лица;
- кончик и крылья носа.
Заболевание проходит три последовательные стадии, для каждой из которой характерны своеобразные симптомы, указанные в МКБ-10.
Первая фаза – ангиоспастическая. Характеризуется развитием краткосрочных спазмов сосудов. Чаще всего поражаются концевые фаланги на двух – пяти пальцах руки или одном – трех пальцах стопы. Кожный покров принимает бледный окрас. Возникает болевой синдром. Человек жалуется на возникновение парестезий (онемения, покалывания в пальцах). Возникает чувство зябкости. На смену спазма приходит стремительное расширение кровеносных русел. Происходит покраснение кожи. Кисть становится теплой.
Вторая фаза – ангиопаралитическая. Пораженный участок кожи приобретает цианотичный окрас. На кистях и стопах появляются отеки. Рука или нога выглядит надутой. Человеку довольно трудно согнуть пальцы.
Третья фаза – трофопаралитическая. На пораженном участке появляются панариции и язвы. На фалангах определяется некротическое перерождение тканей. После отторжения омертвевших клеток на кожном покрове образуются длительно незаживающие язвы.
Диагностика
Диагностические мероприятия ориентированы на установление точного диагноза и определение основного заболевания. Стандартные способы диагностики включают:
- общий анализ крови;
- биохимический анализ крови;
- коагулограмма;
- иммунологическое обследование расширенное;
- общий анализ мочи;
- лабораторная оценка функций щитовидной железы;
- гистологическое исследование биоптата кожного лоскута;
- рентгенография суставов.
Лечение
После получения результатов лабораторных исследований, изучения анамнеза больного, врач определяет, как лечить феномен. Традиционно лечение синдрома Рейно ориентировано на преодоление основного заболевания. Для уменьшения симптомов болезни проводят терапию сосудорасширяющими и противовоспалительными препаратами, средствами, улучшающими периферический кровоток.
Чаще всего медикаментозная программа лечения представлена следующими группами лекарств:
- селективные антагонисты кальция, например, нифедипин (Nifedipin);
- спазмолитические препараты, расслабляющие гладкие мышцы кровеносных сосудов, например, вазапростан (Vasoprostan);
- ангиопротекторные лекарственные средства, например, трентал (Trental);
- медикаменты, улучшающие мозговое кровообращение, например, ксантинола никотинат;
- блокаторы медленных кальциевых каналов, например, верапамил (Verapamilum);
- альфа-адреноблокаторы, например, фентоламин (Phentolaminum);
- нестероидные противовоспалительные средства, например, реопирин (Reopyrin).
В качестве вспомогательной терапии используют арсенал народной медицины. Для ликвидации симптомов заболевания рекомендовано проводить контрастные водные процедуры для рук и ног. В стадии обострения болезни на ночь на пораженный участок размещать тепловые компрессы. Хороший эффект дает применение разогревающих растираний с аптечными мазями.

Источник
Связанные заболевания и их лечение
Описания заболеваний
Национальные рекомендации по лечению
Содержание
- Описание
- Симптомы
- Причины
- Лечение
- Основные медицинские услуги
- Клиники для лечения
Названия
Синдром Рейно.
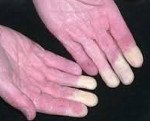
Синдром Рейно
Описание
Синдром Рейно — пароксизмальное вазоспастическое расстройство артериального кровоснабжения кистей и (или) стоп, возникающее чаще под воздействием холода или волнений.
Симптомы
• Поражаются преимущественно II-V пальцы кистей стоп, реже нос, уши, подбородок.
• Во время приступа — парестезии, кожа мертвенно-бледная, пальцы холодные.
• По окончании приступа — болезненность, чувство жара и распирания, кожа гиперемирована.
• Постепенно развиваются трофические изменения (уплощение или втяжение подушечек пальцев, снижение тургора кожи, плохо заживающие язвы).
• В межприступный период кисти холодные, цианотичные, влажные.
• Возможно наличие внутренних эквивалентов в сосудах сердца, легких, почек, мозга, с поражением этих органов, особенно при системной склеродермии.
Диагностические критерии:
• Эпизоды двусторонних изменений цвета кожи, обусловленные холодом или эмоциями.
• Сохраненная пульсация на периферических артериях.
• Симметричность поражения.
• Отсутствие гангрены.
• Отсутствие признаков системного заболевания.
• Продолжительность заболевания не менее 2 лет.
Озноб.
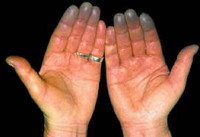
Синдром Рейно
Причины
Развивается при ряде заболеваний:
• диффузные заболевания соединительной ткани, в первую очередь системная склеродермия;
• ревматоидный артрит;
• системные заболевания сосудов (артериальная гипертензия, васкулиты, узелковый периартериит);
• заболевания нервной системы (симпатических нервных узлов);
• болезни крови, парапротеинемия, полицитемия, криоглобулинемия;
• эндокринные заболевания (токсический зоб);
• диэнцефальные расстройства;
• регионарная компрессия сосудисто-нервного пучка (добавочные шейные ребра, поражение шейного отдела позвоночника, синдром передней лестничной мышцы);
• воздействие профессиональных факторов (вибрация, охлаждение).
Лечение
Лечение синдрома Рейно — сложная задача, решение которой зависит от возможности устранения причинных факторов и эффективного воздействия на ведущие механизмы развития сосудистых нарушений.
Всем больным с синдромом Рейно рекомендуется исключить охлаждение, курение, контакт с химическими и другими факторами, провоцирующими сосудистый спазм в быту и на производстве. Иногда достаточно изменить условия труда (исключить вибрацию и ) или место жительства (более теплый климат), чтобы проявления синдрома Рейно значительно уменьшились или исчезли.
Среди сосудорасширяющих препаратов эффективными средствами терапии синдрома Рейно являются антагонисты кальция. Нифедипин (коринфар, кордафен и ) назначают по 30-60 мг/сут. Для лечения синдрома Рейно можно использовать и другие блокаторы входа кальция: верапамил, дилтиазем, никардипин.
При прогрессирующем синдроме Рейно рекомендуется применение вазапростана (простагландин Еl, альпростадил). Вазапростан вводится внутривенно капельно в дозе 20-40 мкг альпростадила в 250 мл физиологического раствора в течение 2-3 часов через день или ежедневно, на курс 10-20 вливаний. Первоначальное действие вазапростана может проявиться уже после 2-3 вливания, но более стойкий эффект отмечается после окончания курса лечения и выражается в снижении частоты, продолжительности и интенсивности атак синдрома Рейно, уменьшении зябкости, онемения и болей. Положительное действие вазапростана обычно сохраняется в течение 4-6 месяцев, рекомендуется проводить повторные курсы лечения (2 раза в год).
Особое место в лечении сосудистых поражений занимают ингибиторы ангиотензинпревращающего фермента (АПФ), в частности каптоприл. Каптоприл назначается в дозе 25 мг 3 раза в день, рекомендуется длительное (6-12 месяцев) применение с индивидуальным подбором поддерживающих доз.
В лечении синдрома Рейно также используется кетансерин — селективный блокатор HS2-серотониновых рецепторов; назначается по 20-60 мг/сут, обычно хорошо переносится, может быть рекомендован пожилым больным.
Большое значение в лечении синдрома Рейно имеют препараты, улучшающие свойства крови, снижающие вязкость: дипиридамол по 75 мг и более в сутки; пентоксифиллин (трентал, агапурин) в дозе 800-1200 мг/сут внутрь и внутривенно; низкомолекулярные декстраны (реополиглюкин и ) — внутривенно капельно по 200-400 мл, на курс 10 вливаний.
При лечении синдрома Рейно следует учитывать необходимость длительной многолетней терапии и нередко комплексное применение препаратов разных групп.
Лекарственную терапию синдрома Рейно рекомендуется сочетать с применением других методов лечения (гипербарическая оксигенация, рефлексотерапия, психотерапия, физиотерапия).
Основные медуслуги по стандартам лечения | ||
Клиники для лечения с лучшими ценами
|
Источник
Содержание
- Описание
- Причины
- Симптомы
- Дифференциальная диагностика
- Лечение
- Профилактика
Названия
Вибрационная болезнь.

Вибрационная болезнь
Описание
Вибрационная болезнь обусловлена длительным (не менее 3—5 лет) воздействием вибрации в условиях производства. Вибрации делят на локальные (от ручных инструментов) и общие (от станков, оборудования, движущихся машин). Воздействие вибрации встречается во многих профессиях.
Причины
Основными этиологическими факторами являются производственная вибрация, сопутствующие профессиональные вредности: шум, охлаждение, статическое напряжение мышц плеча, плечевого пояса, вынужденное отклонённое положение тела и.
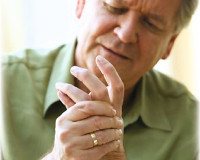
Вибрационная болезнь
Симптомы
Клиническая картина характеризуется сочетанием вегетососудистых, чувствительных и трофических расстройств. Наиболее характерные клинические синдромы: ангиодистонический, ангиоспастический (синдром Рейно), вегетосенсорной полиневропатии. Заболевание развивается медленно, через 5—15 лет от начала работы, связанной с вибрацией, при продолжении работы заболевание нарастает, после прекращения отмечается медленное (3—10 лет), иногда неполное выздоровление. Условно выделяют 3 степени болезни: начальные проявления (I степень), умеренно выраженные (II степень) и выраженные (III степень) проявления. Характерные жалобы: боли, парестезии, зябкость конечностей, приступы побеления или синюшности пальцев рук при охлаждении, снижение силы в руках. При нарастании заболевания присоединяются головная боль, утомляемость, нарушение сна. При воздействии общей вибрации преобладают жалобы на боль и парестезии в ногах, пояснице, головную боль, головокружения.
Объективные признаки заболевания: гипотермия, гипергидроз и отечность кистей, цианоз или бледность пальцев, приступы «белых» пальцев, возникающие при охлаждении, реже во время работы. Сосудистые нарушения проявляются в гипотермии кистей и стоп, спазме или атонии капилляров ногтевого ложа, снижении артериального притока крови к кисти. Могут быть кардиалгии. Обязательным является повышение порогов вибрационной, болевой, температурной, реже тактильной чувствительности. Нарушение чувствительности имеет полиневритический характер. По мере нарастания заболевания выявляется сегментарная гипалгезия, гипапгезия на ногах. Отмечается болезненность мышц конечностей, уплотнение или дряблость отдельных участков.
На рентгенограммах кистей часто выявляются кистевидные просветления, мелкие островки уплотнения или остеопороз. При длительном (15—25 лет) воздействии общей вибрации часто выявляются дегенеративно-дистрофические изменения поясничного Отдела позвоночника, осложненные формы поясничного остеохондроза.
Характеристика основных синдромов вибрационной болезни. Периферический ангиодистонический синдром (I степень); жалобы на боль и парестезии в руках, зябкость пальцев. Нерезко выраженные гипотермия, цианоз и гипергидроз кистей, спазмы и атония капилляров ногтевого ложа, умеренное повышение порогов вибрационной и болевой чувствительности, снижение кожной температуры кистей, замедленное восстановление ее после холодовой пробы. Сила, выносливость мышц не изменены.
Периферический ангиоспастический синдром (синдром Рейно) (I, II степень) является патогномоничным для воздействия вибрации. Беспокоят приступы побеления пальцев, парестезии. По мере нарастания заболевания повеление распространяется на пальцы обеих рук. Клиническая картина вне приступов побеления пальцев близка кангиодистоническому синдрому. Преобладаеткапилляроспазм.
Синдром вегетосенсорной полиневропатии (II степени) характеризуется диффузными болями и парестезиями в руках, реже ногах, снижением болевой чувствительности по полиневритическому типу. Вибрационная, температурная, тактильная чувствительность снижена. Снижена сила и выносливость мышц. По мере нарастания заболевания вегетососудистые и чувствительные расстройства выявляются и на ногах. Учащаются и удлиняются по времени приступы побеления пальцев. Развиваются дистрофические нарушения в мышцах рук, плечевого пояса (миопатоз). Изменяется структура ЭМГ, замедляется скорость проведения возбуждения по двигательным волокнам локтевого нерва. Нередко выявляются астения, вазомоторная головная боль. Вибрационная болезнь III степени встречается редко, ведущим при этом является синдром сенсомоторной полиневропатии. Обычно он сочетается сгенерализованными вегетососудистыми и трофическими нарушениями, выраженной церебрастенией.
Недомогание. Потливость. Раздражительность. Тошнота. Тремор.
Дифференциальная диагностика
Вибрационную болезнь следует дифференцировать от синдрома Рейно иной этиологии, сирингомиелии, полиневропатий (алкогольных, диабетических, лекарственных и ), вертеброгенной патологии нервной системы.
Лечение
Временное или постоянное прекращение контакта с вибрацией. Эффективно сочетание медикаментозного, физиотерапевтического и рефлекторного лечения. Показаны ганглиоблокаторы — галидор, бупатол, сосудорасширяющие средства — препараты никотиновой кислоты, симпатолитики, препараты, улучшающие трофику и систему микроциркуляции: АТФ, фосфаден, компламин, трентал, курантил, инъекции витаминов группы В, инъекции гу-мизоля. Эффективны камерные гальванические ванны с эмульсией нафталанской нефти, электрофорез новокаина, папаина или гепарина на кисти, диатермия, УВЧ или УФО на область шейных симпатических узлов, диадинамические токи, ультразвуке гидрокортизоном, массаж, ЛФК. Показана гипербарическая оксигенация: Широко используют курортные факторы: минеральные воды (радоновые, сероводородные, йо-добромные, азотные термальные), лечебные грязи.
Трудоспособность больных вибрационной болезнью I степени длительно остается сохранной; рекомендуется профилактическое лечение 1 раз в год с временным переводом (на 1—2 мес) на работу без воздействия вибрации. Больных вибрационной болезнью II и в особенности III степени необходимо переводить на работу без вибрации, охлаждения и перенапряжения рук; им назначают повторные курсы лечения. При II степени больные остаются трудоспособными в широком круге профессий. При III степени профессиональная и общая трудоспособность больных стойко снижена.
Профилактика
Профилактика заключается в применении так называемых вибробезопасных инструментов, соблюдения оптимальных режимов труда. Во время сменных перерывов рекомендуется самомассаж и обогрев рук (суховоздушные тепловые ванны). Показаны курсы профилактического лечения (1—2 раза в год).
Источник
