Перфорация мочевого пузыря код по мкб 10
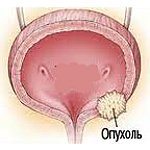
Рак мочевого пузыря – тяжелая онкологическая патология, единственно возможным методом лечения и продления жизни при которой сегодня является хирургическое вмешательство.
 Врачи часто уточняют код рака мочевого пузыря по МКБ 10, поскольку эта патология – одна из самых распространенных.
Врачи часто уточняют код рака мочевого пузыря по МКБ 10, поскольку эта патология – одна из самых распространенных.
В структуре онкозаболеваемости в нашей стране это заболевание занимает 7 место у лиц мужского пола, и 18 место – у женского.
Чаще всего им болеют люди пожилого и старческого возраста.
↯
Больше статей в журнале
«Заместитель главного врача»
Активировать доступ
Рак мочевого пузыря – тяжелое прогрессирующее рецидивирующее онкологическое заболевание, в большинстве случаев приводящее человека к инвалидности и смерти.
К сожалению, система его активной диагностики в России несовершенна, а между тем подозрение на опухоль МП требует проведения тщательной дифференциации.
Этиология и патогенез РПМ
К причинам развития этого заболевания относят отягощенную наследственность, длительный прием гормональных препаратов и воздействие канцерогенных веществ на уротелий.
ЗНО имеет полиэтиологическую природу. Специалисты-онкологи убеждены, что основная его причина кроется в воздействии канцерогенных веществ, выделяемых с мочой, на слизистую оболочку органа (уротелий).
МКБ 10
Рак мочевого пузыря по МКБ-10 отмечается кодом С67.
В ходе оформления медицинских документов врач информирует пациента о следующих моментах:
- Клиническая картина.
- Формы и методы терапии заболевания.
- Ожидаемые результаты лечения.
Лечение обговаривается с пациентом еще на этапе оформления документов. Решение принимается после того, как пациент получил от врача исчерпывающую информацию о своей болезни и услышал ответы на все интересующие вопросы.
При этом врач должен объяснить больному, что нет ничего постыдного в заболевании. Пациента важно познакомить с научно-популярной литературой о симптоматике РМП, его клиническом течении, осложнениях.
Диагностика и лечение
В самом начале злокачественный процесс, как правило, ничем не проявляется или проявляет признаки схожести с другими заболеваниями мочевыделительной системы – мочекаменной болезнь, инфекциями мочевыводящих путей, простатитом (у мужчин).
Основным симптомом РПМ является гематурия – наличие крови в моче. При этом заболевание проявляется как однократным эпизодом гематурии или микрогематурией, так и тотальной макрогематурией, приводящей к тампонаде мочевого пузыря.
Размеры опухоли и стадии заболевания не связаны с размером новообразования. На первых стадиях заболевания однократный или повторяющийся эпизод гематурии может быть единственным признаком болезни, что в результате приводит к позднему обращению больного к специалисту и дезориентирует лечащего врача.
Еще одним симптомом РМП (код МКБ-10 – С67) может быть дизурия — частое болезненное мочеиспускание с наличием императивных позывов.
Механизм возникновения дизурии при разных формах и стадиях опухоли различается — так у пациентов c T in situ это состояние обусловлено изменением порога чувствительности рецепторного аппарата в структурах, формирующих возникновение позыва на мочеиспускание.
При инфильтрирующих формах рака частое мочеиспускание связано с ригидностью стенок и уменьшением емкости МП из-за обширного поражения новообразованием.
Боль в области лобка на первых стадиях ассоциирована с актом мочеиспускания, но со временем приобретает постоянный характер.
Кроме того, боль может возникать в области наружных половых органов и области крестца. Эти признаки говорят о местом распространении опухолевого процесса.
Боль в области поясницы связана с перекрытием устьев мочеточника новообразованием и развитием гидронефроза. Боль в костях, как правило, возникает на поздних стадиях и связана с метастатическим поражением скелета.
Выделяется группа симптомов, позволяющих сделать заключение о генерализации опухолевого процесса и начале интоксикации организма.
К ним относятся:
- общая слабость;
- быстрая утомляемость;
- потеря массы тела без каких-либо специальных усилий;
- анорексия;
- субфебрильная температура, и др.
В статье вы найдете только несколько готовых образцов и шаблонов.
В Системе «Консилиум» их более 5000.
Успеете скачать всё, что нужно, по демодоступу за 3 дня?
Активировать
Лечение
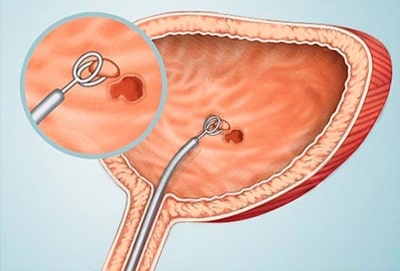
Пациентам с мышечно-неинвазивной формой рака мочевого пузыря (код в МКБ-10 – С67) показана трансуретральная резекция (ТУР). При тотальном поражении МП рекомендовано проведение цистэктомии.
Цель лечения в данном случае:
- удаление опухоли;
- профилактика рецидива заболевания;
- предотвращение развития инфильтративного ЗНО.
ТУР предполагает удаление всех видимых опухолей, отдельно – экзофитного компонента и основания новообразования. Специалистам важно разработать тактику дальнейшего лечения пациента.
Осложнения трансуретральной резекции:
- кровотечения;
- перфорация стенки МП.
Повторная операция проводится в следующих случаях;
- После неполного удаления опухоли в ходе первой процедуры (для исключения опухолей TaG1 и первичного РМП, если после в первоначальном образце не было мышечной ткани).
- Во всех случаях ЗНО в стадии Т1.
- При всех опухолях G3 за исключением первичного РМП.
На сегодняшний день специалисты не пришли к единому мнению относительно стратегии и времени выполнения повторной ТУР. Процедура должна включать резекцию первичной локализации опухоли.
Однако повторное вмешательство рекомендуется проводить не раньше, чем через 2-6 месяцев после выполнения первичной процедуры.
После удаления очагов опухоли Та и Т1 существенно возрастает риск развития резидуальной (остаточной) опухоли — после резекции опухолей Т1 она определяется у 33–53 процентов пациентов.
Более того, стадия опухоли часто недооценивается при первоначальной резекции. Вероятность того, что Т1-опухоль была недооценена и при повторной резекции будет обнаружен рак с инвазией в мышечный слой, составляет 4-25 %.
В некоторых исследованиях этот риск увеличивался до 50 % при проведении серии радикальных цистэктомий, хотя они были выполнены только отобранным пациентам.
Лечение высокодифференцированных опухолей Та, Т1 и опухолей Т2 различается, поэтому очень важно определить стадию ЗНО стадии опухоли. Доказано, что повторная ТУР увеличивает статистику по безрецидивной выживаемости.
Разработка дальнейшей тактики лечения зависит от прогностических факторов возникновения рецидива и прогрессии у пациентов с мышечно-неинвазивным РМП.
Не рекомендуется откладывать проведение радикальной цистэктомии более чем на 90 дней в связи с высоким риском прогрессии заболевания и раково-специфической смерти.
У мужчин проводится удаление единым блоком мочевого пузыря с покрывающей его брюшиной и паравезикальной клетчаткой, простаты с семенными пузырьками, а также двусторонняя тазовая лимфаденэктомия.
Если имеется опухолевое поражение простатической части уретры, показано проведение уретерэктомии.
Мужчинам показана нервосберегающая операция с сохранением кавернозных сосудисто-нервных пучков.
Это позволит в будущем предупредить проблемы с потенцией. Объем вмешательства для женщин — двустороннаяя тазовая лимфаденэктомия в сочетании с передней экзентерацией таза либо удаление мочевого пузыря с покрывающей его брюшиной и паравезикальной клетчаткой, а также удаление матки с придатками и резекция передней влагалищной стенки.
Удаление регионарных лимфатических узлов позволяет улучшить показатели 5-летней выживаемости по сравнению с традиционной методикой хирургического лечения.
При радикальном вмешательстве не рекомендовано удаление уретры, которая в дальнейшем будет служить для вывода мочи из организма.
На данный момент проводится изучение проведения лапароскопической и робот-ассистированной цистэктомиии при раке мочевого пузыря (код МКБ-10 – С67).
Эти методики в основном показаны при инвазивной форме заболевания. Однако однозначных данных в пользу преимущества малоинвазивных методик на данный момент нет.
Для пациентов старческого возраста радикальная цистэктомия является опциональным методом, а сам больной должен быть подробно проинформирован обо всех плюсах и минусах данного хирургического вмешательства.
Предоперационная подготовка кишечника перед проведением вмешательства не рекомендуется.
Смотреть список литературы

Источник
- Описание
- Лечение
Краткое описание
Повреждения мочевого пузыря при своевременно оказанной помощи совместимы с жизнью, однако тяжёлые сочетанные ранения и их осложнения могут привести к летальному исходу. Частота. Полное или частичное нарушение стенки мочевого пузыря — 5–15% всех травматических повреждений. У детей — 4,4–11,5% повреждений внутренних органов. Сочетанные повреждения — более 60% всех случаев повреждений мочевого пузыря.
Код по международной классификации болезней МКБ-10:
- S37.2 Травма мочевого пузыря
Классификация • Закрытые, открытые; изолированные и сочетанные (в сочетании с переломами костей таза, наружных половых органов, органов брюшной полости, прямой кишки и др.) • Внутрибрюшинные, внебрюшинные и сочетанные • Непроникающие и проникающие.
Причины • Ранения брюшной стенки (проникающие, непроникающие) • Тупые травмы • Родовые потуги, поднятие тяжестей (при наполненном мочевом пузыре) • Ятрогенные факторы.
Клиническая картина — сочетание признаков травмы самого мочевого пузыря, шока, внутреннего кровотечения и пограничных с мочевым пузырём органов брюшной полости, таза и других костей. На начальных этапах в клинической картине превалируют симптомы нарушения общего состояния пациента и травмы других органов.
• При неполных разрывах мочевого пузыря мочеиспускание бывает часто сохранено, единственный признак — гематурия.
• Раннее проявление внебрюшинных повреждений — возникновение ложных позывов на мочеиспускание.
• При внутрибрюшинных разрывах мочевого пузыря наиболее ранний и частый симптом — боль в животе •• По мере увеличения околопузырной урогематомы боль в низу живота усиливается, напряжение брюшной стенки над лобком нарастает •• Перкуторно — притупление без чётких границ •• Припухлость тканей в лобковой, паховой областях или промежности •• Симптом ложных позывов на мочеиспускание •• Иногда мочеиспускание бывает сохранено благодаря тампонаде дефекта стенки пузыря петлёй кишки или сальника •• Симптомы раздражения брюшины нарастают постепенно, что затрудняет диагностику.
• При сочетанном повреждении мочевого пузыря и костей таза больной бледен, покрыт холодным потом, АД снижено.
• Открытое повреждение — выделение мочи из раневого канала (симптом наблюдают в 11% случаев).
Специальные исследования • Катетеризация мочевого пузыря — моча не выделяется или вытекает слабой струёй и содержит примесь крови; при внутрибрюшинном повреждении можно получить большое количество мутной кровянистой жидкости (симптом Зольдовича) • Цистоскопия выполнима лишь при неполных или очень небольших повреждениях, когда удаётся наполнить мочевой пузырь для его осмотра • Экскреторная урография и нисходящая цистография • Восходящая цистография • Пробы с красителями (приём внутрь метиленового синего, внутривенное введение индигокармина) подтверждают выделение мочи из раны при открытых повреждениях мочевого пузыря.
Лечение
ЛЕЧЕНИЕ. Основной метод — оперативный.
Оперативное лечение. Виды операций: • При закрытых внутрибрюшинных повреждениях — лапаротомия, ревизия органов брюшной полости (ушивают разрывы паренхиматозных органов, затем производят вмешательства на ЖКТ). Рану мочевого пузыря ушивают двухрядным швом. Дренируют брюшную полость. В мочевом пузыре оставляют постоянный катетер на 5–7 дней • При закрытых внебрюшинных повреждениях — срединный надлобковый доступ. Опорожняют околопузырную урогематому, удаляют свободно лежащие отломки костей. Ушивают разрывы мочевого пузыря, желательно двухрядным кетгутовым швом. Накладывают эпицистостому. При необходимости дренируют клетчаточные пространства малого таза.
Консервативное лечение показано при ушибах и неполных разрывах мочевого пузыря. В стационарных условиях — полный покой, холод на живот. Назначают гемостатические, противовоспалительные, обезболивающие средства. В редких случаях устанавливают постоянный мочевой катетер на 3–5 дней или выполняют 3–4 — разовую периодическую катетеризацию.
Прогноз зависит от тяжести повреждения и своевременности оперативного лечения. При неполных разрывах мочевого пузыря — благоприятный.
МКБ-10 • S37.2 Травма мочевого пузыря
Источник
Содержание
- Синонимы диагноза
- Описание
- Дополнительные факты
- Симптомы
- Причины
- Классификация
- Диагностика
- Лечение
- Прогноз
- Профилактика
Другие названия и синонимы
Доброкачественные новообразования мочевого пузыря.
Названия
Название: Доброкачественные опухоли мочевого пузыря.

Доброкачественные опухоли мочевого пузыря
Синонимы диагноза
Доброкачественные новообразования мочевого пузыря.
Описание
Доброкачественные опухоли мочевого пузыря. Группа эпителиальных и неэпителиальных новообразований, исходящих из различных слоев стенки мочевого пузыря и растущие внутрь его полости. Опухоли мочевого пузыря могут проявляться гематурией различной интенсивности, учащенным мочеиспусканием и ложными позывами, болезненностью. Диагностика опухолей мочевого пузыря требует проведения УЗИ, цистоскопии с биопсией, нисходящей цистографии. Лечение при доброкачественных опухолях хирургическое — трансуретральное удаление новообразований, резекция мочевого пузыря.
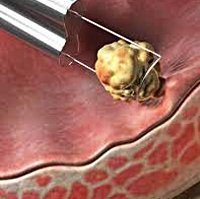
Доброкачественные опухоли мочевого пузыря
Дополнительные факты
Группа доброкачественных опухолей мочевого пузыря включают в себя эпителиальные (полипы, папилломы) и неэпителиальные (фибромы, лейомиомы, рабдомиомы, гемангиомы, невриномы, фибромиксомы) новообразования. Новообразования мочевого пузыря составляют около 4—6% всех опухолевых поражений и 10% среди прочих заболеваний, диагностикой и лечением которых занимается урология. Опухолевые процессы в мочевом пузыре диагностируются преимущественно у лиц старше 50 лет. У мужчин опухоли мочевого пузыря развиваются в 4 раза чаще, чем у женщин.
Симптомы
Кишечные тенезмы.
Причины
Причины развития опухолей мочевого пузыря достоверно не выяснены. Большая значимость в вопросах этиологии отводится воздействию производственных вредностей, в частности, ароматических аминов (бензидина, нафтиламина и тд ), поскольку высокий процент новообразований диагностируется у рабочих, занятых в лакокрасочной, бумажной, резиновой, химической промышленности.
Провоцировать образование опухолей может длительный застой (стаз) мочи. Содержащиеся в моче ортоаминофенолы (продукты конечного обмена аминокислоты триптофана) вызывают пролиферацию эпителия (уротелия), выстилающего мочевыводящий тракт. Чем дольше моча задерживается в мочевом пузыре, и чем выше ее концентрация, тем более выражено опухолегенное действие содержащихся в ней химических соединений на уротелий. Поэтому в мочевом пузыре, где моча находится сравнительно долго, чаще, чем в почках или мочеточниках, развиваются различного рода опухоли.
У мужчин в связи с анатомическими особенностями строения мочеполового тракта довольно часто возникают заболевания, нарушающие отток мочи (простатит, стриктуры и дивертикулы мочеиспускательного канала, аденома простаты, рак предстательной железы, мочекаменная болезнь) и существует большая вероятность развития опухолей мочевого пузыря. В некоторых случаях возникновению опухолей в мочевом пузыре способствуют циститы вирусной этиологии, трофические, язвенные поражения, паразитарные инфекции (шистосомоз).
Классификация
По морфологическому критерию все опухоли мочевого пузыря делятся на злокачественные и доброкачественные, которые, в свою очередь, могут иметь эпителиальное и неэпителиальное происхождение.
Подавляющая часть опухолей мочевого пузыря (95%) — это эпителиальные новообразования, из них более 90% составляет рак мочевого пузыря. К доброкачественным опухолям мочевого пузыря относятся папилломы и полипы. Впрочем, отнесение эпителиальных новообразований к доброкачественным является весьма условным, поскольку данные типы опухолей мочевого пузыря имеют много переходных форм и довольно часто малигнизируются. Среди злокачественных новообразований чаще встречается инфильтрирующий и папиллярный рак мочевого пузыря.
Полипы мочевого пузыря — папиллярные образования на тонком или широком фиброваскулярном основании, покрытые неизмененным уротелием и обращенные в просвет мочевого пузыря. Папилломы мочевого пузыря – зрелые опухоли с экзофитным ростом, развивающиеся из покровного эпителия. Макроскопически папиллома имеет сосочковую, бархатистую поверхностью, мягкую консистенцию, розовато-беловатый цвет. Иногда в мочевом пузыре выявляются множественные папилломы, реже — диффузный папилломатоз.
Группа доброкачественных неэпителиальных опухолей мочевого пузыря представлена фибромами, миомами, фибромиксомами, гемангиомами, невриномами, которые в урологической практике встречаются относительно редко. К злокачественным неэпителиальным опухолям мочевого пузыря относятся саркомы, склонные к быстрому росту и раннему отдаленному метастазированию.
Диагностика
Для выявления и верификации опухолей мочевого пузыря производится УЗИ, цистоскопия, эндоскопическая биопсия с морфологическим исследованием биоптата, цистография, КТ.
УЗИ мочевого пузыря является неинвазивным скрининговым методом для диагностики новообразований, выяснения их расположения и размеров. Для уточнения характера процесса эхографические данные целесообразно дополнять компьютерной или магнитно-резонансной томографией.
Основная роль среди визуализирующих исследований мочевого пузыря отводится цистоскопии — эндоскопическому осмотру полости пузыря. Цистоскопия позволяет осмотреть стенки мочевого пузыря изнутри, выявить локализацию опухоли, размеры и распространенность, выполнить трансуретральную биопсию выявленного новообразования. При невозможности забора биоптата прибегают к выполнению цитологического исследования мочи на атипические клетки.
Среди лучевых исследований при опухолях мочевого пузыря наибольшее диагностическое значение придается экскреторной урографии с нисходящей цистографией, позволяющим дополнительно оценить состояние верхних мочевыводящих путей. В процессе диагностики опухолевые процессы следует дифференцировать с язвами мочевого пузыря при туберкулезе и сифилисе, эндометриозом, метастазами рака матки и прямой кишки.
Лечение
Лечения бессимптомных неэпителиальных опухолей мочевого пузыря обычно не требуется. Пациентам рекомендуется наблюдение уролога с выполнением динамического УЗИ и цистоскопии. При полипах и папилломах мочевого пузыря выполняется операционная цистоскопия с трансуретральной электрорезекцией или электрокоагуляцией опухоли. После вмешательства производится катетеризация мочевого пузыря на 1-5 суток в зависимости от обширности операционной травмы, назначение антибиотиков, анальгетиков, спазмолитиков.
Реже (при язвах, пограничных новообразованиях) возникает необходимость в трансвезикальной (на открытом мочевом пузыре) электроэксцизии опухоли, частичной цистэктомии (открытой резекции стенки мочевого пузыря) или трансуретральной резекции (ТУР) мочевого пузыря.
Прогноз
После резекции опухолей мочевого пузыря цистоскопический контроль выполняется каждые 3-4 месяца в течение года, в течение последующих 3-х лет – 1 раз в год. Выявление папилломы мочевого пузыря служит противопоказанием к работе во вредных отраслях промышленности.
Профилактика
К стандартным мерам профилактики опухолей мочевого пузыря относится соблюдение питьевого режима с употребление не менее 1,5 – 2 л жидкости в сутки; своевременное опорожнение мочевого пузыря при позывах к мочеиспусканию, отказ от курения.
Источник
