Перфорация язвы желудка код по мкб
Содержание
- Описание
- Дополнительные факты
- Причины
- Симптомы
- Диагностика
- Дифференциальная диагностика
- Лечение
- Основные медицинские услуги
- Клиники для лечения
Названия
Название: Прободная язва желудка.
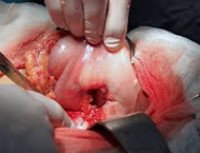
Прободная язва желудка
Описание
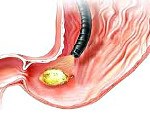
Прободная язва желудка. Сквозное повреждение стенки желудка, возникающее на месте острой либо хронической язвы. Данное состояние относится к симптомокомплексу «острого живота». Клинически проявляется интенсивной болью в животе, доскообразным напряжением передней брюшной стенки, лихорадкой, тахикардией, рвотой. Поставить правильный диагноз помогут эзофагогастродуоденоскопия, УЗИ и КТ органов брюшной полости, обзорная рентгенография органов брюшной полости, диагностическая лапароскопия. Лечение преимущественно хирургическое, дополняется антисекреторной, дезинтоксикационной и антихеликобактерной терапией.
Дополнительные факты
Прободная язва желудка формируется в основном у лиц трудоспособного и пожилого возраста. К счастью, данное осложнение встречается достаточно редко – не более двух случаев на 10000 населения. Несмотря улучшение диагностики и усовершенствование антихеликобактерной терапии, частота перфораций при язвенной болезни с годами увеличивается. Среди всех осложнений язвенной болезни желудка перфоративная язва занимает не менее 15%, а в целом это состояние развивается у каждого десятого пациента с язвенным анамнезом. Среди больных с перфорацией желудка язвенного генеза мужчин в десять раз больше, чем женщин. Прободение желудка является одной из основных причин смертности при язвенной болезни. Исследования в области гастроэнтерологии показывают, что прободение язвы желудка развивается в три раза чаще, чем перфорация язвы ДПК. Ретроспективный анализ историй болезни указывает на то, что около 70% прободных язв являются «немыми», т. Е. До перфорации никак клинически не проявляются.

Прободная язва желудка
Причины
К факторам риска данного состояния принадлежат наличие острой или хронической язвы желудка, верифицированную хеликобактерную инфекцию (у 60-70% пациентов). К более редким причинам формирования прободной язвы желудка относят нарушение деятельности желез внутренней секреции, атеросклероз, недостаточность кровообращения, тяжелые дыхательные расстройства с развитием ишемии внутренних органов.
Прободная язва желудка протекает в три стадии. Начальная стадия длится до 6 часов после прободения. В этой фазе кислый сок из желудка попадает в брюшную полость, вызывая сильное химическое повреждение брюшины, проявляющееся внезапной интенсивной болью в животе. Вторая фаза (6-12 часов после прободения) характеризуется интенсивной продукцией экссудата, который разбавляет соляную кислоту, что приводит к уменьшению боли в животе. В третьей фазе (от 12 часов до суток после прободения) развивается гнойный перитонит, формируются межкишечные абсцессы.
Прободные язвы желудка классифицируют по:
• этиологии (прободение хронической или острой язвы);
• расположению (на кривизне желудка, в антруме, кардии либо пилорусе, теле желудка);
• клинической форме (классическая. Прорыв в свободную брюшную полость; нетипичная — в сальник, клетчатку забрюшинного пространства, отграниченную спайками полость; комбинация с желудочным кровотечением);
• стадии перитонита (химического, бактериального, разлитого гнойного).
Симптомы
Прободной язве желудка присущи несколько признаков: язвенная болезнь желудка в анамнезе, внезапная интенсивная боль в животе, доскообразное напряжение брюшной стенки, значительная болезненность при пальпации живота. При опросе примерно каждый пятый пациент отмечает усиление болей в желудке за несколько дней до перфорации. Иррадиация боли зависит от положения прободной язвы желудка: в руку (плечо и лопатку) справа при пилородуоденальной язве, слева – при расположении дефекта в области дна и тела желудка. При прорыве язвы задней стенки желудка соляная кислота изливается в клетчатку забрюшинного пространства или сумку сальника, поэтому болевой синдром практически не выражен.
Нейтрофилез. Одышка. Рвота.
Диагностика
Всем пациентам с подозрением на прободную язву желудка показана ургентная консультация гастроэнтеролога и хирурга. Цель всех инструментальных исследований и консультаций (в том числе и врача-эндоскописта) – выявление свободной жидкости и газа в брюшной полости, язвенного дефекта и перфоративного отверстия.
Обзорная рентгенография органов брюшной полости в вертикальном и боковом положении позволяет выявить свободный газ в брюшной полости, серповидно расположенный над печенью или под боковой стенкой живота. Данное исследование информативно в 80% случаев. Для более точной диагностики используют КТ органов брюшной полости (98% информативности) – позволяет обнаружить не только свободную жидкость и газ, но и утолщение желудочной и дуоденальных связок, непосредственно саму прободную язву желудка.
Во время проведения УЗИ органов брюшной полости рекомендуется визуализировать не только газ и жидкость в брюшной полости, но и гипертрофированный участок желудочной стенки в области прободной язвы желудка. Ультразвуковое исследование является одним из самых точных и доступных методов выявления прикрытых перфораций.
Эзофагогастродуоденоскопия дает возможность установить диагноз прободной язвы желудка у девяти пациентов из десяти. Проведение ЭГДС особо показано больным с подозрением на прободную язву желудка, у которых не выявляется пневмоперитонеум (свободный газ в брюшной полости) во время рентгенографии – нагнетание воздуха в желудок во время исследования приводит к выходу газа в брюшную полость и положительным результатам повторного рентгенологического исследования. ЭГДС позволяет визуализировать двойные перфорации, кровотечение из язвенного дефекта, множественные изъязвления, малигнизацию язвы желудка. Также фиброгастроскопия помогает определить оптимальную тактику хирургического вмешательства.
Диагностическая лапароскопия является самым чувствительным методом обнаружения прободной язвы желудка, газа и выпота в свободной брюшной полости. Данное исследование показано всем пациентам с сомнительными выводами уже проведенных обследований (рентгенографии, УЗИ, ЭГДС, КТ органов брюшной полости).
Дифференциальная диагностика
Дифференцировать прободную язву желудка необходимо с острым аппендицитом, холециститом, панкреатитом, аневризмой брюшной аорты, инфарктом миокарда.
Лечение
Целью терапии прободной язвы желудка является не только спасение жизни пациента и устранение дефекта в стенке желудка, но и лечение язвенной болезни желудка, разлитого перитонита. В практике гастроэнтеролога и хирурга встречаются случаи консервативного ведения прободной язвы желудка. Консервативное лечение используется только в двух случаях: при декомпенсированной соматической патологии и категорическом отказе больного от операции. Условия для проведения консервативного лечения: менее двенадцати часов от перфорации, возраст не более 70 лет, отсутствие напряженного пневмоперитонеума, стабильная гемодинамика. В комплекс консервативного лечения включают обезболивание, введение антибиотиков и антисекреторных препаратов, антихеликобактерную и дезинтоксикационную терапию.
В оперативном лечении прободной язвы желудка выделяют три основных подхода: закрытие перфорации, иссечение язвы желудка, резекция желудка. У большей части пациентов осуществляется закрытие перфорации путем его тампонады, прикрытия сальником или ушивания. Показания к закрытию прободной язвы желудка: бессимптомная перфорация, длительность заболевания более 12 часов, наличие признаков перитонита, крайне тяжелое состояние пациента. Начало лечения позже, чем через сутки от перфорации, в три раза увеличивает летальность. Улучшить результаты операции по закрытию перфорации позволяет антихеликобактерная и антисекреторная терапия в послеоперационном периоде.
Иссечение прободной язвы желудка производится только у каждого десятого больного. Данная операция показана при наличии стеноза желудка, кровотечения, язвы с каллезными краями, больших размеров перфорации, при подозрении на малигнизацию язвы (иссечение нужно для проведения патоморфологического исследования).
Резекция желудка может производиться у пациентов с прободной язвой при невозможности осуществления более простой операции и проведения послеоперационной антихеликобактерной и антисекреторной терапии. Обычно такие показания возникают при осложненном течении язвенной болезни (калезная, пенетрирующая и пептическая язва; множественные язвы), подозрении на злокачественный процесс, повторной перфорации язвы желудка, огромных размерах перфоративного отверстия (более 2 см).
Примерно у 10% пациентов применяются малоинвазивные методики хирургического вмешательства: лапароскопическое и эндоскопическое лечение язвы желудка. Использование лапароскопических операций позволяет достоверно снизить частоту послеоперационных осложнений и летальности. Различные методики операций могут комбинироваться между собой (например, лапароскопические с эндоскопическими) и с ваготомией (селективная проксимальная ваготомия, стволовая ваготомия, эндоскопическая ваготомия).
Если во время операции ваготомия не проводилась, в послеоперационном периоде назначается противоязвенная терапия (ингибиторы протонной помпы и блокаторы Н2-гистаминовых рецепторов, антихеликобактерные препараты).
Основные медуслуги по стандартам лечения | ||
Клиники для лечения с лучшими ценами
|
Источник
Рубрика МКБ-10: K25.1
МКБ-10 / K00-K93 КЛАСС XI Болезни органов пищеварения / K20-K31 Болезни пищевода, желудка и двенадцатиперстной кишки / K25 Язва желудка
Определение и общие сведения[править]
Перфорация язвы представляет собой нарушение целостности всех слоев стенки желудка или ДПК (двенадцатиперстной кишки) вследствие быстро прогрессирующего язвенно-некротического процесса с внезапным сообщением просвета органа с полостью брюшины или забрюшинным пространством.
Эпидемиология
Среди острых хирургических заболеваний органов живота перфоративные язвы желудка и ДПК составляют в разных регионах Российской Федерации от 4,0 до 6,2% и занимают седьмое место после аппендицита, острого холецистита, острого панкреатита, желудочно-кишечных кровотечений, ОКН и ущемлённых грыж. Перфоративные язвы ДПК встречаются в 3-6 раз чаще желудочных. За последние 20 лет ежегодное число больных перфоративными гастродуоденальными язвами возросло в 2,5 раза, и такая тенденция имеет место не только в городах-мегаполисах, но и по всей стране. По данным Министерства здравоохранения, в 2014 г. количество случаев перфоративных язв в России составило 19 331 с летальностью 10%. Если в 70-е годы прошлого столетия соотношение больных мужского и женского пола составляло 12-10:1, то в настоящее время, по ряду статистик, оно изменилось до 8-5:1. Среди пациентов с перфоративными язвами желудка и ДПК лица юношеского, молодого и зрелого возраста составляют 85-87%. В редких случаях (2,9%) перфоративные язвы возникают у людей старческого возраста, и ещё реже наблюдаются у детей.
Классификация
I. По основному заболеванию:
1) перфорация хронической язвы;
2) перфорация острой язвы.
II. По локализации язвы:
1) перфоративные язвы желудка;
2) перфоративные язвы ДПК.
III. По клиническому течению:
1) типичное (перфорация в свободную брюшную полость);
2) атипичное (прикрытая перфорация, перфорация в сальниковую сумку или забрюшинное пространство);
3) сочетание перфорации с кровотечением из язвы, рубцовым пилородуоденальным стенозом, малигнизацией язвы желудка.
Этиология и патогенез[править]
Известен целый ряд этиологических факторов язвообразования, а также факторов, способствующих развитию перфорации. К ним относятся: повышенная секреция соляной кислоты; увеличение продукции пепсиногена и образования пепсина; расстройства моторной и эвакуаторной функций желудка и ДПК (двенадцатиперстной кишки), в результате чего нарушается процесс ощелачивания кислого желудочного содержимого; токсические и агрессивные факторы, содержащиеся в пищевых продуктах и жидкостях; ослабление защитных механизмов слизистой оболочки желудка и ДПК вследствие снижения продукции и нарушения качественного состава желудочной слизи, а также уменьшения секреции бикарбонатов; расстройства микроциркуляции и локальная ишемия в слизистой оболочке; васкулиты; гормональные нарушения, касающиеся секреции гастрина, гистамина, серотонина, катехоламинов, гастроинтестинальных пептидов, гормонов коры надпочечников и половых гормонов; расстройства местного иммунитета; патогенное влияние бактерий Helicobacter pylori, которые продуцируют различные цитотоксины и ферменты (уреаза, протеазы, фосфолипазы), повреждающие защитный барьер слизистой оболочки желудка и ДПК; длительный приём или большие дозы гормональных и нестероидных противовоспалительных средств.
Типичная перфорация язвы сопровождается поступлением в свободную брюшную полость желудочного и дуоденального содержимого, которое воздействует на брюшину сначала как химический фактор, а затем уже в качестве бактериального агента. Поэтому у больных перфоративной язвой ДПК вследствие высокой кислой желудочной секреции выраженное раздражение брюшины и картина «доскообразного» живота возникают очень быстро. Вместе с тем развитие перитонита до появления гнойного экссудата происходит значительно медленнее, чем у больных перфоративной язвой желудка с низкой секрецией.
Прикрытая перфорация встречается в 5-10% случаев перфоративных гастродуоденальных язв. В большинстве наблюдений зона перфорации прикрыта печенью, реже — сальником или поперечной ободочной кишкой. Нередко адгезия между передней стенкой желудка или ДПК (двенадцатиперстной кишки) и соседним органом или сальником возникает ещё до момента перфорации вследствие периульцерозного воспаления серозной оболочки. В таких случаях признаки свободного газа на обзорной рентгенограмме живота могут отсутствовать даже после фиброгастродуоденоскопии с инсуфляцией большого количества воздуха, при УЗИ живота не определяется свободная жидкость. Лишь во время диагностической лапароскопии обнаруживаются нити фибрина в зоне прикрытой перфорации и скудное количество выпота в подпечёночном пространстве. После отведения с некоторым усилием нижнего края печени устанавливается диагноз прикрытой перфорации.
В ряде случаев прикрытие наступает вскоре после перфорации и небольшое количество желудочно-дуоденального содержимого успевает попасть в брюшную полость. Перфорационное отверстие может быть прикрыто соседним органом, сальником, плёнкой фибрина или быть обтурировано кусочком пищи. В таких ситуациях прикрытие менее прочное, и во время эндоскопического исследования воздух начинает поступать в живот.
В редких наблюдениях атипичное течение заболевания обусловлено прободением язвы в полость сальниковой сумки, в малый или большой сальник, расслаивая брюшинные листки, в забрюшинное пространство, в полость брюшины, отграниченную сращениями. В таких ситуациях всегда возникают диагностические трудности. В результате прободения язвы малой кривизны желудка в толщу малого сальника возникает воспалительный инфильтрат, а затем и абсцесс. Перфорация язвы большой кривизны желудка в пространство между листками большого сальника приводит к возникновению гнойного оментита. При прободении язвы задней стенки желудка его содержимое поступает сначала в сальниковую сумку, а затем через винслово отверстие в правый боковой канал.
Клинические проявления[править]
Клиническая картина типичной перфорации гастродуоденальных язв характеризуется яркой симптоматикой. Практически патогномоничным признаком является внезапная острая и очень сильная боль в эпигастральной области («кинжальная» боль), которая сменяется ноющей и быстро прогрессирующей по интенсивности и распространённости болью, резко усиливающейся при любых движениях и даже разговоре. В анамнезе у половины пациентов был установлен диагноз язвенной болезни, ещё у 1/4 больных прослеживались эпизоды язвенного болевого синдрома, и у 25% пациентов жалобы «желудочного» характера ранее никогда не возникали. Типично неподвижное вынужденное положение больного на спине или боку с согнутыми в тазобедренных и коленных суставах ногами. Пациенты молчат или тихо стонут, неохотно и лаконично отвечают на вопросы из-за усиления болей. В зависимости от времени с момента перфорации имеются различные признаки эндогенной интоксикации (тахикардия, тахипноэ, сухость языка, повышение температуры тела, бледно-серый цвет кожи и др.). Живот не участвует в акте дыхания. При поверхностной пальпации определяются очень выраженный дефанс мышц передней брюшной стенки («доскообразный» живот) и сильная болезненность (пациент реагирует гримасой, стоном, отводит руку врача). Глубокая пальпация живота невозможна и недопустима. Симптомы раздражения брюшины (Щёткина-Блюмберга, Воскресенского, Менделя) резко положительные. В 70-75% случаев перфоративных язв печёночная тупость при перкуссии не определяется из-за свободного газа в брюшной полости (симптом Спижарского-Жобера). При аускультации живота шумы кишечной перистальтики практически отсутствуют. Во многих случаях определяется болезненность при пальцевом исследовании прямой кишки (симптом Куленкампфа).
Клиническая картина прикрытой перфорации значительно более скудная, а иногда и вовсе стёртая, однако симптом внезапной «кинжальной» боли отмечается всегда. Именно он заставляет заподозрить перфорацию полого органа и выполнить необходимый в таких случаях диагностический алгоритм. Острая боль быстро стихает и сменяется слабой ноющей болью в зоне треугольника Шоффара или эпигастральной области без чёткой локализации. Иногда болевой синдром полностью купируется на некоторое время. Физическая активность пациента не страдает, признаков эндогенной интоксикации нет. Живот мягкий, не напряжён. Как правило, при глубокой пальпации определяется умеренная болезненность в зоне прикрытой перфорации, здесь же может определяться сомнительный симптом Щёткина-Блюмберга.
Язва желудка острая с прободением: Диагностика[править]
Обследование больного перфоративной язвой или с подозрением на неё включает в себя обязательные и дополнительные методы. Обязательные лабораторные исследования: общий клинический анализ крови, общий анализ мочи, биохимические анализы крови (сахар, билирубин, аланинаминотрансфераза, аспартатаминотрансфераза, лактатдегидрогеназа, гамма-глютамилтранспептидаза, амилаза, креатинин, мочевина, общий белок и его фракции, электролиты крови), группа крови и резус-фактор, анализ крови на реакцию Вассермана, вирус иммунодефицита человека, маркёры гепатита В и С. Дополнительные исследования: щелочная фосфатаза, С-реактивный белок, кислотно-основное состояние, протромбин, фибриноген, активированное частичное тромбопластиновое время, лейкоцитарный индекс интоксикации, индекс токсичности по молекулам средней массы, прокальцитонин.
Обязательными инструментальными исследованиями являются ЭКГ, обзорная рентгенография груди и живота, УЗИ живота, фиброгастродуоденоскопия. К дополнительным методам относятся диагностическая лапароскопия, спиральная КТ, МРТ.
Фиброгастродуоденоскопия показана всем пациентам с типичной картиной заболевания и наличием свободного газа в животе и тем более в случаях прикрытой или атипичной перфорации без рентгенологического подтверждения диагноза. Эндоскопия необходима для дооперационной диагностики основного заболевания (язвенная болезнь желудка или ДПК, острые гастродуоденальные язвы), определения размеров язвенного дефекта и инфильтративного вала, исключения пилорического или дуоденального рубцово-язвенного стеноза, кровотечения из язвы, а также сочетанных язв желудка и ДПК, одна из которых осложнилась перфорацией. Решающее значение фиброгастродуоденоскопия приобретает в случаях прикрытой или атипичной перфорации. Наличие глубокого язвенного дефекта без видимого дна, а также резкое усиление болевого синдрома у пациента во время исследования позволяют установить правильный диагноз. После эндоскопии обязательно выполнение обзорной рентгенографии живота в латеропозиции на левом боку. При отсутствии признаков свободного газа на контрольной рентгенограмме показана срочная диагностическая лапароскопия.
Дифференциальный диагноз[править]
Язва желудка острая с прободением: Лечение[править]
Диагноз «перфоративная язва» является абсолютным (жизненным) показанием к неотложной (срочной) операции, которая должна быть начата в течение 2 ч от момента поступления больного в приёмное отделение. Необходимость в кратковременной предоперационной подготовке может возникнуть у пациентов с очень высоким операционно-анестезиологическим риском (IV группа по классификации ASA) и больных в терминальной фазе распространённого перитонита.
Операции по поводу перфоративных гастродуоденальных язв делятся на «паллиативные» (ушивание или иссечение язвы) и «радикальные», т. е. патогенетически обоснованные (стволовая ваготомия с пилоропластикой, резекция желудка).
Выбор операции при перфоративной язве желудка. Лапароскопическое ушивание язвы показано пациентам любого возраста без язвенного анамнеза при размерах язвенного дефекта менее 15 мм без выраженной перифокальной инфильтрации и при диаметре перфорационного отверстия менее 10 мм. При размерах язвенного дефекта более 15 мм или наличии даже непродолжительного анамнеза (менее 3 лет) целесообразно иссечение язвы передней стенки желудка. Аналогичное вмешательство открытым способом выполняется больным IV группы по классификации ASA с выраженной сердечно-сосудистой патологией, а также в условиях гнойного перитонита. Резекция желудка показана пациентам с язвенным анамнезом более 3 лет и рецидивирующим течением заболевания, особенно если ранее уже имелись осложнения (кровотечение, перфорация); при сочетании перфорации язвы с кровотечением из неё или стенозом выходного отдела желудка; пациентам с гигантскими (более 2,5 см) и каллёзными язвами с высокой вероятностью малигнизации, а также при множественных язвах желудка, одна из которых осложнилась перфорацией. Возможные варианты операции: дистальная резекция по Бильрот-I, Бильрот-II в модификации Гофмейстера-Финстерера, поперечная резекция желудка с пилоропластикой по Аусту или Гейнеке-Микуличу. При сочетанных гастродуоденальных язвах, из которых перфорировала язва антрального отдела желудка, правомочна стволовая ваготомия с пилоропластикой и иссечением желудочной язвы. Общепринято, что резекция желудка может быть выполнена в сроки до 6-8 ч от момента перфорации.
При «радикальных» операциях целесообразно устанавливать тонкие зонды в желудок или культю желудка с целью дренирования и тощую кишку для искусственного питания на срок до 5 дней. После лапароскопического вмешательства показано дренирование желудка в течение 3 сут. Открытое ушивание или иссечение перфоративных язв в условиях токсической и тем более терминальной фазы фибринозно-гнойного и гнойного перитонита сопровождается обязательной назогастроинтестинальной интубацией. Дренирование брюшной полости с целью её пролонгированной санации в течение 3 сут выполняется широкими двухпросветными трубками. Невозможность адекватной интраоперационной санации живота является показанием к формированию лапаростомы. Интенсивная послеоперационная терапия соответствует программе лечения распространённого перитонита с учетом сопутствующей патологии.
Дальнейшее ведение больных
Пациенты, перенёсшие ушивание (иссечение) перфоративной язвы желудка или ДПК, подлежат углублённому обследованию в гастроэнтерологическом стационаре с целью определения факторов патогенеза язвенной болезни и индивидуального подбора схем поддерживающей и профилактической терапии. Дважды в год в течение 3 лет показано амбулаторное обследование, включающее фиброгастродуоденоскопию и тест на Helicobacter pylori. Контрольное периодическое обследование пациентов после стволовой ваготомии или резекции желудка целесообразно проводить в специализированном хирургическом стационаре.
Профилактика[править]
Прочее[править]
Прогноз
J. Boey и соавт. (1987) определили факторы риска, достоверно влияющие на летальность после операций по поводу перфоративных гастродуоденальных язв: возраст больных старше 60 лет, тяжёлые сопутствующие заболевания, дооперационный шок и сроки после перфорации свыше 24 ч. Летальность резко возрастает с увеличением числа факторов риска: 0, 10, 45,5 и 100% среди больных с отсутствием, одним, двумя или тремя факторами. По данным многих авторов, при отсутствии факторов риска летальность после простого ушивания и «радикальных» операций существенно не отличается и не превышает 2%. Вместе с тем отдалённые результаты «радикальных» вмешательств намного лучше. Так, среди больных перфоративной дуоденальной язвой в возрасте от 20 до 60 лет рецидив язвенной болезни после операции ушивания отмечается в 58-67% случаев, а после стволовой ваготомии с пилоропластикой — у 9-21% пациентов. Следовательно, при наличии перечисленных выше показаний необходимо выполнять патогенетически обоснованные вмешательства, которые не только спасают жизнь пациентам, но и в подавляющем большинстве случаев избавляют от язвенной болезни, её осложнений и повторных операций. Обоснованный выбор варианта хирургического вмешательства в каждом конкретном случае является залогом низкой летальности и хороших отдалённых результатов.
Источники (ссылки)[править]
Абдоминальная хирургия [Электронный ресурс] : Национальное руководство: краткое издание / под ред. И.И. Затевахина, А.И. Кириенко, В.А. Кубышкина — М. : ГЭОТАР-Медиа, 2016. — https://www.rosmedlib.ru/book/ISBN9785970436301.html
Дополнительная литература (рекомендуемая)[править]
Действующие вещества[править]
Источник
