Перфорация гайморовой пазухи код мкб
Связанные заболевания и их лечение
Описания заболеваний
Национальные рекомендации по лечению
Стандарты мед. помощи
Содержание
- Описание
- Причины
- Лечение
- Основные медицинские услуги
- Клиники для лечения
Названия
Перфорация верхнечелюстной пазухи.
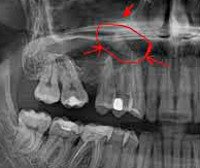
Перфорация верхнечелюстной пазухи слева (отпечаток с ортопантомограммы)
Описание
Перфорациядонной области верхнечелюстной пазухи может случится в процессе удаления верхних зубов. В основном это произойдет при удалении больших, реже маленьких зубов. Это случается потому, что анатомическое строение имеет свои особенности, которые затрагивают корни этих зубов и дно пазухи, находящейся в верхней челюсти.
При пневматическом типе образования пазухи верхние части корней больших и малых зубов отделены от дна пазухи посредством костной пластинки. В районе первых двух коренных зубов, имеющих большие размеры, толщина этой пластинки может достигать всего лишь 0,2 – 1,2 Случается, что верхушки этих зубов вдавливаются в данную пазуху и даже могут выступать дальше ее дна. Кость, которая должна отделять зубные корни от верхнечелюстной пазухи, может рассасываться в результате периодонтита и тогда ткань, находящаяся в патологическом очаге, сливается со слизистой оболочки данной кости. Если удалить этот зуб, то слизистая пазухи разоврется и образует симбиоз с полостью рта через лунку в удаленном зубе.
Причины
Перфорация пазухи может появиться по вине врача: при неудачном удалении зуба щипцами или элеватором; при разъединении корней долотом; или во время обследования образовавшейся лунки хирургическим инструментом, когда врач пытается усиленно удалить со дна лунки грануляционную ткань. Когда прободение верхнечелюстной пазухи произошло, из зуба будет вытекать кровь, содержащая в себе пузырьки воздуха. Воздух будет выходить из образовавшейся лунки со свистом. В некоторых случаях возможно кровотечение из носа с той стороны, на которой находится поврежденный зуб. Если процесс гнойный – из пазухи будет выделяться гной.
Лечение
Когда верхнечелюстная пазуха будет вскрыта хирургическим путем, необходимо просканировать ее на возможность воспалительного процесса. Если такого не существует, нужно всеми силами образовать сгусток крови в получившейся лунке. Для предохранения его от внешних воздействий необходимо прикрыть лунку йодоформной турундой или губкой с гентамицином. Чтобы удержать данные наложения можно изготовить каппу из быстротвердеющей пластмассы или наложить повязку на два соседних зуба. В случае если в пазухе все-таки имеется воспалительный процесс, данное описанное мероприятие не устранит перфорации ее дна.
Если добиться загустения крови не удается, нужно частично спилить стенки лунки, сгладить острые выступы, соединить края десны и зашить наглухо. Если таким образом лунку ушить не получается, нужно произвести закрытие ее блоком биоматериала. С внешней стороны альвеолярного отростка нужно отделить от кости слизистый лоскут, имеющий трапециевидную форму, который надо поместить на область дефекта и подшить к краям раны и слизистой оболочке неба. Чтобы рана заживала лучше и быстрее необходимо наложить на нее йодоформную марлю и защитную пластину из быстротвердеющей пластмассы.
Основные медуслуги по стандартам лечения | ||
Клиники для лечения с лучшими ценами
|
Источник
Рубрика МКБ-10: C31.0
МКБ-10 / C00-D48 КЛАСС II Новообразования / C00-C97 Злокачественные новообразования / C30-C39 Злокачественные новообразования органов дыхания и грудной клетки / C31 Злокачественное новообразование придаточных пазух
Определение и общие сведения[править]
Эпидемиология
Рак и саркома околоносовых пазух встречаются сравнительно редко (1-3% злокачественных опухолей всех локализаций). Чаще других околоносовых пазух злокачественными опухолями поражаются верхнечелюстная, затем решетчатые пазухи, затем лобные и клиновидные пазухи.
Рак — наиболее часто встречаемая эпителиальная злокачественная опухоль околоносовых пазух. Преобладают раки с ороговением, реже
аденокарциномы. Саркомы бывают представлены круглоклеточной, веретеноклеточной формой, а также фибро-, хондро- и ангиосаркомой.
Опухоли околоносовых пазух относительно быстро прорастают в соседние органы и ткани: в основание черепа, крылонёбную ямку, глазницу, полость рта. Метастазирование обычно наступает поздно, вначале в затылочные и подчелюстные лимфатические узлы, а затем в шейные, определяемые пальпаторно.
Этиология и патогенез[править]
Клинические проявления[править]
Симптоматика нарастает постепенно. Больных беспокоят постепенно усиливающееся затруднение дыхания через одну половину носа, головная боль различной интенсивности, чувство тяжести в определенной половине лица. Выделения из носа первоначально слизистые, затем с примесью крови, позже могут быть носовые кровотечения, заложенность уха, оталгия. Опухоль в полости носа бугристая, иногда полиповидная. Прорастание опухоли через решетчатую пазуху в глазницу вызывает экзофтальм и смещение глазного яблока. Как правило, опухоли верхнечелюстной пазухи бывают первичными, т.е. опухолевый процесс вследствие метастазирования в пазуху встречается исключительно редко.
Метастазирование при злокачественных опухолях верхнечелюстной пазухи наступает в поздние сроки, и опухоль долго остается лишь местным процессом. Чаще метастазирование происходит в регионарные лимфатические узлы, расположенные в заглоточном пространстве. В поздние сроки метастазы обнаруживают и в шейных узлах.
Как и при опухолях другой локализации, новообразования верхнечелюстной пазухи подразделяют на четыре стадии:
• I — опухоль только в пределах верхнечелюстной пазухи, метастазов нет;
• II — опухоль переходит на костные стенки пазухи, имеется их деструкция, но опухоль за пределы пазухи не выходит, метастазы в заглоточных узлах, но клинически их могут не определять;
• III — опухоль вышла за пределы стенок пазухи — проникла в орбиту, полость носа, разрушила твердое нёбо, метастазы в подчелюстные узлы и узлы шеи;
• IV — опухоль распространяется на мягкие ткани лица, скуловую область, крылонёбную ямку, имеются регионарные и отдаленные метастазы.
Длительное время опухолевый процесс в верхнечелюстной пазухе остается практически бессимптомным, и это затрудняет обнаружение
злокачественной опухоли в ранние сроки. Однако если целенаправленно изучать и обследовать больного, то можно обнаружить косвенные признаки развивающейся опухоли в верхнечелюстной пазухе.
От локализации опухоли на стенках пазухи зависит и симптоматика заболевания. Так, при локализации раковой опухоли на нижней стенке, вблизи стенки, отделяющей пазуху от полости носа, могут возникать болевые ощущения в зубах верхней челюсти, расцениваемые как стоматогенные, тем более, если они сочетаются с кариозными зубами. Опухоли, располагающиеся на верхней, задней и передней стенке верхнечелюстной пазухи, нередко вызывают невралгию нижнеглазничного нерва. Кроме боли, испытываемой больными, в случаях расположения опухоли на нижней стенке пазухи и прорастания ее в альвеолярный отросток, может быть определена податливость твердого нёба при его ощупывании, размягчение самого альвеолярного отростка, а также расшатанность зубов на стороне поражения.
Одним из настораживающих симптомов, позволяющих заподозрить опухоль верхнечелюстной пазухи, бывает головная боль, боль в орбите, усиливающаяся ночью. В тех случаях, когда опухоль подходит к медиальной стенке пазухи вследствие развивающейся инфильтрации мягких тканей, происходят сужение носовых ходов и ухудшение дыхания на одной стороне носа. Прорастающая из верхнечелюстной пазухи злокачественная раковая опухоль может занимать тот или иной объем в полости носа, сопровождаться носовыми кровотечениями, воспалительными процессами слизистой оболочки носа
Верхнечелюстной пазухи: Диагностика[править]
Решающее значение в постановке диагноза опухоли верхнечелюстной пазухи, ее распространенности принадлежит рентгенологическому методу, КТ. Подтверждение диагноза и уточнение характера опухоли дает гистологическое исследование. В тех случаях, когда опухоль проникает в полость носа, материал получить не сложно, если же опухоль не выходит за пределы пазухи, производят пункцию. Наличие в пунктате атипичных клеток, а также выделение из просвета иглы крови подтверждают диагноз злокачественной опухоли.
Дифференциальный диагноз[править]
Верхнечелюстной пазухи: Лечение[править]
Лечение комбинированное: хирургическое, лучевое, химиотерапев-тическое.
Цель хирургического вмешательства при опухоли верхнечелюстной пазухи — удалить опухоль. В ряде случаев объем операции может быть обширным, поскольку приходится затрагивать и соседние с пазухой области — орбиту, верхнюю челюсть.
Волее благоприятна локализация опухоли в области нижней стенки пазухи. В этих случаях развитие опухоли, ее распространение в соседние районы менее интенсивно, а хирургическое лечение может быть проведено наиболее радикально. В случаях, когда приходится производить удаление содержимого орбиты, резекцию верхней челюсти, в послеоперационном периоде больным изготавливают специальные протезы, прикрывающие образовавшийся дефект в тканях и устраняющие косметические дефекты лица.
Профилактика[править]
Прочее[править]
Прогноз
Прогноз всегда очень серьезен и во многом зависит от ранней диагностики заболевания, расположения опухоли на той или иной стенке, возможности радикального хирургического вмешательства.
Источники (ссылки)[править]
Оториноларингология [Электронный ресурс] / В.В. Вишняков — М. : ГЭОТАР-Медиа, 2014. — https://www.rosmedlib.ru/book/ISBN9785970430132.html
Дополнительная литература (рекомендуемая)[править]
Действующие вещества[править]
Источник
Связанные заболевания и их лечение
Описания заболеваний
Национальные рекомендации по лечению
Стандарты мед. помощи
Содержание
- Описание
- Дополнительные факты
- Причины
- Патогенез
- Классификация
- Симптомы
- Возможные осложнения
- Диагностика
- Дифференциальная диагностика
- Лечение
- Прогноз
- Профилактика
- Основные медицинские услуги
- Клиники для лечения
Названия
Название: Одонтогенный гайморит.
Одонтогенный гайморит
Описание
Одонтогенный гайморит. Это воспаление слизистой оболочки верхнечелюстного синуса, вызванное распространением патологического процесса из первичного очага инфекции, находящегося в верхней челюсти. Основные проявления заболевания – ярко выраженная головная боль, которая усиливается при наклоне головы, выделения из носа гнойного или серозного характера, слезотечение, интоксикационный синдром. Диагностика базируется на сборе анамнестических данных, общем осмотре, риноскопии, пункции синуса и лучевых методах визуализации. Лечение включает антибиотикотерапию, промывание антисептиками, хирургическую санацию полости пазухи и первичного очага.
Дополнительные факты
Одонтогенный гайморит – часто встречающееся заболевание. Распространенность колеблется от 3 до 52%, в среднем патология возникает у 35-43% населения. Этот вариант поражения верхнечелюстного синуса составляет порядка 14% бактериальных инфекций, требующих лечения в отделении хирургической стоматологии. На долю данной разновидности синусита приходится 20-24% от всего количества воспалительных заболеваний челюстно-лицевой области. Среди всех форм гайморита от 80 до 96% имеют одонтогенную этиологию. Статистически чаще заболевание наблюдается у людей с пневматическим типом строения верхнечелюстной пазухи, что связано с тонкостью костных стенок и ее внедрением в альвеолярный отросток. Мужчины и женщины страдают одинаково часто.

Одонтогенный гайморит
Причины
Эта форма синусита является осложнением воспалительного процесса в зоне зубов либо верхней челюсти. Практически всегда вызывается смешанной патогенной микрофлорой, которая может включать в себя стафилококки, стрептококки, диплококки, энтерококки, грамположительные и грамотрицательные бациллы, дрожжевые грибы. К состояниям, чаще всего осложняющимся одонтогенным гайморитом, относятся:
• Заболевания моляров и премоляров. Обычно это инфекционные поражения зубов верхней челюсти, одонтогенный периостит и остеомиелит, хронический периодонтит, гнойный пародонтит и нагноившиеся челюстные кисты.
• Эндодонтическая терапия. Заболевание может возникать в результате стоматологического лечения премоляров и моляров, в процессе которого происходит перфорация апикального отверстия, введение в полость пазухи пломбировочного материала, элементов внутрикостного имплантата.
• Травмы. Травматические повреждения зубов и/или верхней челюсти, которые сопровождаются перфорацией стенки гайморового синуса и образованием гематомы, являются наименее распространенной причиной развития данной формы гайморита.
Патогенез
Патогенез одонтогенного гайморита связан с распространением бактериальной микрофлоры и продуктов ее жизнедеятельности (токсинов) в полость гайморовой пазухи из первичных очагов инфекции – пораженных зубов или очагов в верхней челюсти. Это становится возможным из-за особенностей строения альвеолярных отростков 6 и 7 (в редких случаях – 5 и 8) верхних зубов, которые отграничены от синуса только конкой костной стенкой. В результате гнойного расплавления или механической перфорации перегородки инфекционные агенты проникают в полость синуса и вызывают воспаление слизистых оболочек.
В дальнейшем происходит обтурация природного входного отверстия пазухи. Это становится причиной нарушения вентиляции и скопления большого количества катарального или гнойного экссудата внутри костной полости. Всасывание кислорода слизистыми оболочками приводит к возникновению отрицательного давления, усиливающего отечность, развитию гиперкапнии и гипоксии, образованию большого количества недоокисленных продуктов. Создается благоприятная среда для дальнейшего размножения анаэробной микрофлоры, формируется порочный круг.
Классификация
С учетом длительности течения все одонтогенные гаймориты разделяют на три основных клинических варианта:
• Острый. Длительность заболевания составляет менее 21 дня.
• Подострый. Для этого варианта характерна продолжительность от 21 дня до 6 недель.
• Хронический. Затяжная форма болезни, при которой клинические симптомы сохраняются на протяжении 6 недель и более.
В зависимости от характера одонтогенного поражения верхнечелюстной пазухи выделяют следующие формы патологии:
• Закрытая. Характеризуется развитием воспаления без прямого соединения между первичным очагом и гайморовой пазухой. Основные причины – хронические периодонтиты и нагноение кист, вросших в синус.
• Открытая. Распространение микрофлоры из ротовой полости происходит вследствие гнойного расплавления одной из стенок полости верхнечелюстного синуса. Включает перфоративные гаймориты и осложнения остеомиелита верхней челюсти.
По характеру морфологических изменений слизистой оболочки гайморовой пазухи принято различать следующие варианты:
• Катаральный. Проявляется заполнением полости пазухи серозным экссудатом и выраженной отечностью слизистых оболочек.
• Гнойный. Отмечается образование большого количества гнойных масс, выявляются воспалительные и деструктивные изменения внутренних оболочек пазухи.
• Полипозный. Главное отличие от других вариантов – образование на слизистой оболочке синуса уплотнений, из которых позднее формируются полипы.
• Гнойно. Полипозный. Представляет собой сочетание гнойной и полипозной форм.
Симптомы
С клинической точки зрения целесообразно выделять две формы заболевания – острую и хроническую. При остром варианте вначале появляется острая пульсирующая приступообразная головная боль, тяжесть или чувство распирания в области правой или левой верхней челюсти. Болевые ощущения также могут локализироваться в области зубов и имитировать пульпит. Боль усиливается при опускании головы. В последующем возникает синдром общей интоксикации, который характеризуется ознобом, общей слабостью, разбитостью, лихорадкой до 38,5-39,5° C и ознобом. Процесс пережевывания пищи становится резко болезненным, зубы ощущаются как значительно более длинные, чем есть на самом деле. У многих больных нарушается носовое дыхание, теряется способность различать запахи, развивается фотофобия и усиленное слезоотделение. Выявляется односторонний насморк, который сопровождается выделением большого количества слизи и/или гнойных масс.
При хроническом одонтогенном гайморите клиническая картина развивается постепенно. Течение патологии волнообразное, обострения возникают после переохлаждения или перенесенных острых вирусных заболеваний верхних дыхательных путей. Первичный признак – интенсивная односторонняя головная боль или ярко выраженное чувство тяжести. К этому симптому почти сразу присоединяется боль в верхнечелюстной области с иррадиацией в орбиту, височную и лобную область, прилегающие верхние зубы. Выделения из носа могут иметь различный характер и объем – от обильных до скудных, от серозных до гнойных. Наибольшее количество выделений обычно отмечается утром и постепенно снижается в течение суток. Характерный симптом – усиление гноетечения при прижатии нижней челюсти к груди. При негнойных формах и образовании свищей выделения могут отсутствовать.
Высокая температура тела. Заложенность уха. Лейкоцитоз. Озноб. Разбитость. Субфебрильная температура.
Возможные осложнения
К наиболее распространенным осложнениям одонтогенного гайморита относятся менингит, флегмона орбиты, и тромбоз венозного синуса. Их возникновение обусловлено распространением патогенной флоры через переднюю лицевую и глазничную вены в полость орбиты, сигмовидный синус и венозную систему головного мозга. В тяжелых случаях на фоне отсутствия своевременного лечения развивается диффузный остеомиелит верхней челюсти, который приводит к деструкции кости и образованию выраженного косметического дефекта. Реже у больных возникает сепсис, поражение миокарда и почек. Генерализация инфекции связана с попаданием бактериальных агентов и их токсинов в системный кровоток.
Диагностика
Диагностика одонтогенного гайморита основывается на комплексном анализе анамнестических сведений, результатах клинических и вспомогательных методов исследований. Постановка диагноза и ведение пациента, как правило, осуществляется совместно отоларингологом и челюстно-лицевым хирургом. Полный перечень диагностических мероприятий включает в себя:
• Сбор жалоб и анамнеза. При опросе пациента наряду с детализацией специфических жалоб важно уточнить наличие имеющихся или ранее перенесенных стоматологических заболеваний, суть недавно выполненных терапевтических мероприятий в области верхней челюсти.
• Общий осмотр. Позволяет выявить припухлость околоносовой области и щеки, покраснение кожных покровов с больной стороны. При пальпации и перкуссии гайморовой пазухи и скуловой кости наблюдается усиление болевых ощущений.
• Переднюю риноскопию. При визуальном осмотре носовой полости со стороны пораженного синуса определяется гиперемия и отечность слизистой оболочки средней и/или нижней носовой раковины. Возможно выделение экссудата из-под свободного края средней раковины.
• Зондирование верхнечелюстной полости. Дополнение к риноскопии, позволяющее определить наличие гнойного содержимого в верхнечелюстном синусе при закупорке его природного дренажного отверстия.
• Пункцию гайморовой пазухи. Сочетает в себе диагностическую и терапевтическую цели, так как позволяет идентифицировать даже небольшое количество патологического содержимого в синусе, а затем провести промывание антисептическими средствами.
• Рентгенографию придаточных пазух носа. На рентгенограмме выявляется затемнение полости синуса и наличие горизонтального уровня жидкости. Для установления этиологии проводится рентгенография зубов с пораженной стороны.
• Лабораторные анализы. В общем анализе крови обнаруживается лейкоцитоз, сдвиг лейкоцитарной формулы влево, повышение СОЭ. При наличии гнойных выделений с целью определения конкретного возбудителя и его чувствительности к антибиотикам выполняется бактериологическое исследование.
Дифференциальная диагностика
Дифференциальная диагностика проводится с риногенным и аллергическим гайморитом, раком верхнечелюстной пазухи. Для первых двух заболеваний характерно вовлечение в патологический процесс обеих гайморовых пазух, отсутствие связи со стоматологическими патологиями или манипуляциями. Развитие клинической симптоматики при риногенном гайморите происходит на фоне заболеваний полости носа, при аллергическом варианте – после контакта с аллергеном или во время сезонного обострения. При злокачественной опухоли симптомы прогрессируют постепенно, интоксикационный синдром и выделение гнойных масс или серозного экссудата из носа отсутствуют.
Лечение
Терапевтическая тактика во многом зависит от варианта болезни. Лечение острой формы при отсутствии тяжелой стоматологической патологии проводится в условиях поликлиники. При хроническом воспалении гайморовой пазухи зачастую требуется госпитализация в стационар с последующей операцией. К основным терапевтическим мероприятиям относятся:
• Антибактериальная терапия. Применяется независимо от формы и этиологии гайморита. До получения результатов бактериального посева назначаются антибиотики широкого спектра действия, после – препараты, к которым проявила чувствительность высеянная микрофлора.
• Промывание антисептиками. Введение антисептических растворов выполняется через сформировавшийся дефект в нижней челюсти или путем диагностической пункции при помощи иглы Куликовского. После промывания устанавливается дренаж полости синуса.
• Хирургическое лечение. Применяется при хронических и полипозных формах поражения. Оперативное вмешательство (гайморотомия) проводится по методике Колдуэлла-Люка. Его суть заключается в санации полости пазухи, иссечении патологически измененной слизистой оболочки и формировании искусственного соустья с носовой полостью.
Прогноз
Прогноз при одонтогенном гайморите зависит от своевременности и рациональности лечебных мероприятий. При правильно подобранной терапии лечение острой формы заболевания занимает 7-14 дней, исходом становится выздоровление. При хроническом варианте комплексное лечение может длиться до 3 недель с последующей ремиссией или полным выздоровлением.
Профилактика
Профилактические мероприятия заключаются в своевременной санации очагов инфекции, предотвращении травм лицевой области, соблюдении рекомендаций стоматолога или челюстно-лицевого хирурга после перенесенных оперативных вмешательств.
Основные медуслуги по стандартам лечения | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Клиники для лечения с лучшими ценами
| |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Источник
