Перелом костей свода черепа код мкб
Содержание
- Описание
- Дополнительные факты
- Причины
- Патогенез
- Классификация
- Симптомы
- Возможные осложнения
- Диагностика
- Лечение
- Список литературы
Названия
Название: Перелом свода черепа.
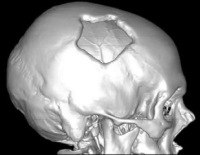
Перелом свода черепа
Описание
Перелом свода черепа. Это нарушение целостности костных структур верхней части черепа. Чаще всего это происходит в результате прямой травмы. Симптомами являются боль, гематома или травма в области повреждения, при локализованных и рубленых переломах возможна локальная деформация. Закрытые переломы сопровождаются сотрясением мозга или контузией мозга, открытые переломы сопровождаются повреждением вещества и оболочек мозга. Диагноз основан на рентгенографии и КТ. Для оценки состояния структур мягких тканей проводится экоэнцефалография, магнитно-резонансная томография и другие исследования. Лечение линейного перелома является консервативным, требуется хирургическое вмешательство для перемещения фрагментов и повреждения ткани головного мозга.
Дополнительные факты
Перелом свода черепа является довольно распространенной травмой. Чаще встречаются переломы основания черепа. Его можно диагностировать в любом возрасте, чаще страдают молодые люди и представители средней возрастной группы. У женщин патология выявляется реже, чем у мужчин. Отличительными признаками переломов являются отсутствие патогномоничных симптомов, широкая вариабельность тяжести состояния пациентов, высокая вероятность нарушения сознания, психомоторного возбуждения или арефлексии, что затрудняет обследование пациентов.

Перелом свода черепа
Причины
Непосредственной причиной повреждения является удар с высокой энергией — удар тяжелым предметом или столкновение с твердой поверхностью. Переломы черепа возникают в результате следующих обстоятельств:
• криминальные инциденты (боевые действия);
• автомобильные аварии;
• падает с высоты;
• производственные травмы.
В бою поражения арки обычно изолированы или их тяжесть значительно превышает другие повреждения. В других случаях переломы черепа часто связаны с множественными повреждениями скелета и внутренних органов, которые ухудшают состояние пациентов и усложняют диагностику.
Патогенез
Перелом возникает при воздействии более чем на прочностные свойства кости. Задние части черепа — затылочная, теменная и височная кости — страдают чаще. Это связано с тем, что когда жертва падает вперед или наносит удар с фронта, жертве рефлексивно удается защитить себя руками и смягчить удар.
Тип разрыва лука определяется механизмом травмы (удар или столкновение) и конфигурацией поверхности. Локальные эффекты преобладают в случае эффектов. В случае столкновения с плоскостью происходит кратковременное ударное сжатие с распространением удара по всем частям черепа, что часто приводит к образованию структурных трещин — линейных разрывов значительной длины.
Классификация
Классическая классификация переломов свода черепа включает три типа повреждений: линейный, раздробленный и вдавленный. Современные специалисты в области нейрохирургии и судебной медицины используют обширную систематизацию, которая включает в себя следующие виды переломов:
• Проникновение (стирка). Это происходит во время локального удара твердым предметом с плоской поверхностью, которая движется под прямым углом. Характеризуется наличием фрагмента, который перемещается в мозг и его мембраны.
• Мобильный телефон ударил. Чаще всего он образуется при воздействии на объект с неровной, округлой или дугообразной поверхностью. Это сопровождается образованием многочисленных костных отломков, перемещенных внутри черепа.
• Локальный линейный. Он развивается в тех же условиях проникновения или измельчения, но с меньшей силой удара. Это узкая полоса. Там нет движения фрагментов. Длина перелома по внутренней поверхности черепа больше наружной.
• Удаленная линейная. Это признается после столкновения с самолетом. Сформированная на расстоянии от точки удара, длина превышает местную. Длина трещины в черепе длиннее, чем снаружи.
• Несколько линейных. При значительной энергии удара на черепе образуются многочисленные отдаленные линейные разрывы. Общая картина напоминает звезду с лучами, которые отклоняются от центра. Если трещины соединяются, обнаруживается разрыв в форме паутины. Серьезный урон возможен, пока череп полностью не разрушен. Два или более типа переломов дуги (местный и отдаленный, местный и депрессивный и т. Д. ) Диагностируются одновременно.
Клеточные поражения могут быть отпечатком и депрессией. В первом случае фрагменты остаются в контакте с неповрежденными частями черепа, во втором случае они теряются. Переломы отверстий всегда в депрессии.
Пациент в сознании помещается на спину, рана на голове покрыта стерильной повязкой. В случае сильного кровотечения на голову наносят грелку или пакет со льдом. Если пациент потерял сознание, его транспортируют в положении на боку, используя одежду или одеяло, свернутое в рулон, в качестве упора на верхнюю часть тела, чтобы рвота не попала в дыхательные пути при рвоте.
При необходимости выполните искусственное дыхание через рот или с помощью маски. Для стимуляции сердечной деятельности и мочеиспускания применяют сульфокамфокаин, кордиамин и лазикс. Моторное возбуждение прекращается с помощью супрастина или дифенгидрамина. Наркотические анальгетики не используются из-за возможного угнетения дыхания.
Симптомы
После удара больно. В случае закрытых повреждений в зоне воздействия образуется гематома с открытыми повреждениями. При пальпации проникающих и сколовых переломов возникают ощущения, при линейных повреждениях конфигурация черепа не нарушена. Сильное кровотечение возможно с ранами. Общее состояние больного может значительно различаться — от отсутствия явных неврологических нарушений и признаков серьезного повреждения комы или шока.
Контакт часто затруднен из-за гипоксии головного мозга, нарушения сознания и алкогольного или наркотического опьянения. Отравление веществом может маскировать симптомы ЧМТ. Переломы черепа сопровождаются потерей сознания, которая может быть кратковременной или долгосрочной, но этот факт не всегда можно определить из-за отсутствия продуктивного контакта. Обычно продолжительность эпизода бессознательного состояния коррелирует с тяжестью черепно-мозговой травмы.
Неврологические симптомы зависят от типа травмы головы. Сотрясения и ушибы проявляются головными болями, головокружением, тошнотой и рвотой. При отеке мозга к перечисленным признакам присоединяются очаговые расстройства. Нарушения чувствительности и движения указывают на травму черепных нервов или продолговатого мозга.
Клиническая картина может не соответствовать тяжести ЧМТ. Умеренные поражения иногда показывают яркие симптомы, а опасные поражения сопровождаются легкими неврологическими проявлениями. Иногда пациенты отрицают наличие каких-либо проблем со здоровьем, что можно объяснить снижением критики в состоянии интоксикации и анозогнозии вследствие травмы.
Возможные осложнения
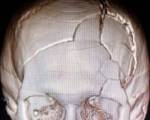
Наиболее распространенным осложнением является ушиб головного мозга. Возможно формирование субдуральной, эпидуральной, внутрижелудочковой или внутримозговой гематомы, субарахноидального кровоизлияния. Разрушение мозговой субстанции вызывает парез, паралич, нарушение когнитивной функции и другие последствия. При инфекции открытого перелома возможен менингит. В некоторых случаях образуется дефект свода черепа, требующий оперативной коррекции.
Диагностика
Диагноз перелома свода черепа ставит нейрохирург на основании анамнеза, жалоб, результатов объективного обследования, неврологического обследования и методов визуализации. Из-за часто клинического несоответствия и фактической тяжести состояния все пациенты с подозрением на перелом черепа должны пройти полное обследование. Диагностический план включает в себя следующие процедуры:
• Рентген черепа. Считается основным методом диагностики переломов черепа. Это выполняется в двух стандартных и дополнительных стилях. В зависимости от типа разрушения, линейных или звездчатых трещин, рентгенограммы показывают дефекты неправильной формы или отдельные фрагменты. Это обычно делается с подозрением на линейный перелом и сомнительными результатами рентгенографии. Положительный «симптом молнии» (линия снаружи к внутренней части кости) обнаруживается на многослойных изображениях. Иногда эта техника используется для объяснения степени повреждения при других типах переломов.
• Эхоэнцефалография. Это базовое исследование у пациентов с нейрохирургическим профилем. Это определяет смещение срединных структур, наличие гематом и инородных тел.
• Люмбальная пункция. Это делается при отсутствии клинических и сонографических признаков сдавления мозга. Вы можете использовать его, чтобы обнаружить примесь крови в спинномозговой жидкости и оценить давление и состав спинномозговой жидкости.
• МРТ головного мозга. Он проводится на заключительном этапе обследования, чтобы помочь локализовать область повреждения мягких тканей, определить ее распространенность и спланировать тактику операции.
Если пациент находится в тяжелом состоянии, обследование проводится на фоне реанимационных мероприятий. При обнаружении признаков вывиха структур головного мозга указывается немедленная операция, поэтому объем диагностических процедур сокращается до необходимого минимума.
Лечение
Основная цель — минимизировать последствия и предотвратить осложнения травмы головы. После поступления противошоковая терапия проводится в соответствии с указаниями. При необходимости раствор эфедрина и глюкозы / гидрокортизона вводят для нормализации внутричерепного давления. План лечения охватывает следующие области:
• Предотвращение отека головного мозга. Применяют препараты, стимулирующие мочеиспускание, глюкокортикоиды, альбумин. В случае нарушений газообмена проводится искусственная вентиляция легких. Иногда используются черепно-мозговая гипотермия и гипербарическая оксигенация.
• Предотвращение заражения. Пациенту были назначены антибиотики широкого спектра действия. По мере развития инфекционных осложнений разряды высевают для определения чувствительности микроорганизмов, а затем заменяют антибактериальные препараты.
• Лечение геморрагического синдрома. Пациент получает витамин С, хлорид кальция, викасол и ингибиторы протеазы. Субарахноидальное кровоизлияние является показанием для установки цереброспинального дренажа или пункции позвоночника.
Эти мероприятия дополняются введением витаминов группы В, АТФ, нейрометаболических стимуляторов, глютамина и антигистаминных препаратов. Состояние пациента постоянно оценивается динамически, чтобы быстро выявить возможные осложнения.
Показаниями к операции являются открытые и депрессивные переломы, гематомы головного мозга. Иногда хирургические вмешательства необходимы для ушибов вещества мозга. Используются следующие методы: Это делается на вечеринке. Указывается при наличии открытого повреждения структур мягких тканей (кожи и апоневроза). Включает удаление нежизнеспособных мягких тканей, остановку кровотечения, ревизию раны для обнаружения инородных тел и смещение отломков.
• Лечение перелома оттиска. Это делается сразу после госпитализации. Это делается как с открытыми, так и с закрытыми поражениями, когда костные фрагменты смещены к спинному мозгу больше, чем толщина кости. Мелкие фрагменты удаляются, крупные фрагменты восстанавливаются и скрепляются с неповрежденной костью.
• Удаление гематомы. Время и операционная тактика зависят от времени формирования и локализации гематомы. После предоставления доступа к гематоме кровь и сгустки удаляются, а источник кровотечения устраняется.
• Удаление дробильных центров. В зависимости от характера патологии ее проводят срочно или в первые 7 дней после травмы. Детрит мозга аспирируется, ткани в переходной зоне экономически иссекаются, кровоточащие сосуды коагулируются или обрезаются.
В раннем послеоперационном периоде назначается антибактериальная терапия, проводится перевязка. В последующем проводятся реабилитационные мероприятия. По показаниям, дефекты костей свода черепа заменены на длительный срок.
Лечение переломов свода черепа.
Учитывая тяжесть ЧМТ, пациент срочно госпитализирован в нейрохирургическое отделение или отделение интенсивной терапии. Для линейных переломов без признаков повреждения головного мозга, гематомы и отека мозга возможно консервативное лечение. Операция необходима при раздавленных и проникающих поражениях, симптомах сдавления мозговой субстанции.
Список литературы
1. Классификация переломов свода черепа/ Нагарнов М. Н. , Солохин Ю. А. – 2001.
2. Тяжелая закрытая травма черепа и головного мозга/ под ред. Угрюмова В. М. – 1974.
3. Черепно-мозговая травма: Руководство для врачей неспециализированных стационаров/ Кондаков Е. Н. , Кривецкий В. В. – 2002.
Источник
Цели лечения: удаление вдавленного перелома костей черепа, регресс основных клинических симптомов, заживление операционной раны.
Лечение: основное лечение – хирургическое. Оно заключается в удалении вдавленных костных фрагментов черепа, инородных тел, загрязненных участков мягких тканей, мозгового детрита, пластике твердой мозговой оболочки, проведении тщательного гемостаза.
Показания к операции: наличие вдавленного перелома костей черепа на толщину кости и более с признаками сдавления головного мозга.
Противопоказания к экстренному вмешательству при отсутствии признаков нарастающей компрессии мозга возникают в случаях шока, жировой эмболии, невосполненной кровопотере, терминальном состоянии пострадавшего.
Операция: удаление вдавленных фрагментов костей черепа.
При наличии незагрязненной раны и небольшой площади повреждения кости возможен доступ через эту рану после освежения ее краев. При этом мобилизацию кости лучше всего проводить с помощью высокооборотных систем, применяя шаровидные фрезы малого диаметра, с окаймлением места вдавления. Так обеспечивается костесберегающий доступ. При использовании обычных мегафрез площадь окончательно удаляемой при доступе костной ткани может во много раз превосходить пределы поврежденной кости.
В большинстве иных случаев необходимы окаймляющие разрезы скальпа. Костный доступ быстро и малотравматично выполняется с помощью высокооборотного краниотома. При обнаружении свободно лежащих костных фрагментов, фиксированных по краям перелома лишь наружной костной пластинкой (вследствие откола и смещения внутренней пластинки) на участках свода черепа вне проекции синусов твердой оболочки мозга, возможна мобилизация костных фрагментов после скусывания наружной пластинки.
Обнаружение многооскольчатых вдавленных переломов черепа, особенно захватывающих проекцию синусов твердой оболочки мозга, требует проведения расширенной трепанации с формированием костного лоскута, границы которого включают все отломки. Такой же тактики следует придерживаться при наличии двух вдавленных переломов черепа, расположенных на небольшом расстоянии друг от друга. Широкий доступ позволяет в случае синусного кровотечения или при множественных топографически разобщенных источниках кровотечения быстро и надежно осуществлять гемостаз.
В ряде наблюдений, несмотря на глубокое внедрение костных отломков, подлежащая твердая оболочка мозга оказывается неповрежденной (преимущественно у лиц молодого возраста). В таких случаях при отсутствии данных предоперационной КТ необходимо рассечение твердой мозговой оболочки с ревизией субдурального пространства и поверхности коры мозга (в том числе и с помощью эндокраниоскопии через небольшое отверстие в оболочке). Воздержаться от субдуральной ревизии можно в том случае, если имеется отчетливая пульсация внешне не измененной твердой оболочки мозга и если рана была сильно загрязнена инородными телами.
При повреждении твердой оболочки головного мозга необходима расширенная субдуральная ревизия с удалением размозженных участков мозга, проведением надежного гемостаза, введением в рану левомицетина сукцината (1 г разведенного порошка). После резекции размятых участков твердой оболочки головного мозга проводят ее пластику участком фасции (височная, широкая фасция бедра). Как известно, пластика лиофилизированными аллотрансплататами твердой оболочки в настоящее время запрещена.
Оптимальным решением следует считать протезирование твердой оболочки с помощью соответствующей мембраны «Гортекс», выполненной из растянутого политетрафторэтилена. Данная мембрана толщиной 0,3 мм приближена к толщине естественной твердой мозговой оболочки. Ее порозность менее 1 микрона обеспечивает минимальное прорастание тканей. Пластичность и мягкость позволяют повторять заданную кривизну поверхности. Перекрывая дефект твердой оболочки, мембрана действует как инертный межтканевой барьер, не прирастая к окружающим тканям. Это предотвращает формирование грубого рубца. Водонепроницаемость мембраны обеспечивает профилактику раневой ликвореи.
При вдавленных переломах наиболее часто повреждается верхний стреловидный синус, как наиболее уязвимый (расположение на вершине свода черепа, большая протяженность, истончение парасагиттальных отделов теменных костей). Вторым по частоте повреждения следует поперечный синус. Повреждения места слияния синусов при оскольчатых переломах затылочной кости чаще не совместимы с жизнью, хотя помимо разрыва стенки синуса возможно только перекрытие его просвета отломками вдавленного перелома.
Адекватный доступ, обеспечивающий достаточный угол оперативного действия, достигается при широкой трепанации, включающей место вдавления с повреждением стенки синуса. При этом необходимо и в современных условиях возможно эффективное использование приемов реконструктивной пластики синуса с надежным гемостазом. Прекращение кровотечения в момент его обнаружения обеспечивают путем придавливания пальцами хирурга участка твердой оболочки в проекции синуса (определяемого по синему прокрашиванию оболочки) проксимальнее и дистальнее места повреждения. Затем временный гемостаз можно осуществить путем вставления тампонов эпидурально по краям трепанационного отверстия в проекции синуса.
Более физиологичным является введение в зияющие просветы приводящего и отводящего сегментов синуса силиконовой трубки с расположенными у ее торцов раздувными микробаллончиками. При этом прекращение кровотечения из синуса достигается при сохранении по нему кровотока. После указанных приемов выполняют основной этап — окончательную остановку кровотечения. Ушивание стенки синуса производят при щелевидных ее дефектах с ровными краями. Особенностью хирургической техники здесь является прошивание только наружного листка твердой оболочки с сопоставлением внутреннего листка во избежание тромбоза синуса. Надежный гемостаз и армирование внешней стенки синуса достигаются при прикладывании и придавливании к месту повреждения небольшой пластинки «ТахоКомба», представляющего собой коллагеновую губку, обогащенную мощными гемостатиками (прикладывание производят желтоватой поверхностью пластинки, обращенной к месту дефекта). При небольшом дефекте стенки околосинусной лакуны бывает достаточно введения в дефект кусочка мышцы с фиксацией его по краям при помощи биполярной коагуляции, фрагмента «Сургицеля» (полоска оксигенированной целлюлозы) или пластины «ТахоКомба», обеспечивающих быстрый надежный гемостаз.
При дырчатых дефектах верхнего стреловидного синуса выполняют пластику его стенок в зависимости от топографии, распространенности и характера их повреждения. При повреждении одной верхней стенки пластику выполняют выкроенным лоскутом твердой оболочки вблизи синусного дефекта с интерпозицией мышечного фрагмента или пластины «ТахоКомба» либо фрагментом височной фасции с ушиванием узловыми швами. В случае использования силиконовой трубки после наложения последней лигатуры (без затягивания) из баллончиков выпускают воздух с последующим извлечением трубки и завязыванием лигатуры.
При повреждении в пределах передней трети верхнего стреловидного синуса вполне допустима его обтурация мышечными полосками или указанными выше биосинтетическими материалами.
Наиболее трудной бывает остановка кровотечения из синуса при отрыве устья поверхностных венозных коллекторов, особенно при вторжении в полость черепа отколотых острых тонких костных отломков, как бы «срезающих» вену у устья, а также при одновременном повреждении двух стенок синуса. В таких случаях оптимальным решением является доступ в межполушарную щель с выкраиванием участка большого серповидного отростка и перемещением его на верхнюю стенку стреловидного синуса с ушиванием твердой оболочки по контралатеральному краю синуса с обязательным введением между листками оболочки полоски мышцы или пластинки «ТахоКомба». Такой реконструктивный прием необходим и возможен при ранении именно задней трети стреловидного синуса, где доступ в межполушарную щель облегчен отсутствием значимых вен и лакун, а перекрытие просвета синуса неизбежно приведет к гибели пострадавшего.
В то же время при разрушении стенки сигмовидного синуса вполне оправдана обтурация его просветов теми же материалами, так как венозный переток будет проходить через нижнюю анастомотическую вену, впадающую в дистальные отделы поперечного синуса.
Перевязка верхнего стреловидного синуса является наихудшим вариантом гемостаза. Помимо большого риска последующего летального исхода (особенно при перевязке в заднем сегменте верхнего стреловидного синуса или доминантного поперечного синуса) в процессе лигирования могут быть повреждены околосинусные вены и дуральные лакуны с усилением венозного кровотечения. Кроме того, и верно выполненное лигирование может не обеспечить гемостаз, так как между лигатурами на протяжении поврежденной стенки синуса в него могут впадать крупные вены и открываться лакуны. Указанные выше технологии окончательного гемостаза позволяют в настоящее время полностью исключить этот малоэффективный и опасный хирургический прием и, несмотря на возможное пугающее массивнейшее кровотечение, быстро и надежно провести синусную реконструкцию.
Завершающим этапом реконструктивной хирургии вдавленных переломов является восстановление формы и поверхности черепа. Оптимальное решение — первичная пластика дефекта сохранившимися крупными фрагментами аутокости с объединением их путем сшивания лавсановой нитью или склеивания медицинскими клеевыми композициями.
Укрепление костного массива достигается с помощью титановых микропластинок. Сохранность внешней надкостницы и подлежащей твердой оболочки обеспечивает в таких случаях хорошую приживляемость фрагментов с предотвращением их миграции в полость черепа. Такой завершенный наиболее физиологичный вариант рационально применять при отсутствии грубых разрушений мозга не только в случаях закрытой ЧМТ, но и при наличии раны головы без явного ее загрязнения. При интерпозиции волос между крупными отломками с сохраненной надкостницей первичная остеопластика допустима только после временного разобщения фрагментов и полного удаления внедренных волос и инородных тел с тщательным отмыванием костных фрагментов в растворе антисептика с последующим введением в рану порошка левомицетина сукцината.
Вдавленные переломы наружной стенки лобной пазухи подлежат резекции с удалением сгустков крови из ее полости и освобождением стенок от слизистой оболочки, тампонадой мышцей канала лобной пазухи. В ряде случаев операцию завершают дренированием назофронтального канала, при этом костные фрагменты рекомендуют соединять с помощью титановых микропластин. При небольших переломах с незначительным повреждением слизистой оболочки возможно ее ушивание с закрытием костного дефекта свободным мышечным лоскутом.
В случаях раздробленных мелких отломков кости с утраченной надкостницей, особенно загрязненных, при глубокой интерпозиции инородных тел или волос, а также при выраженном отеке мозга проведение первичной краниореконструкции невозможно или опасно. Тогда особенно важно применение протеза твердой мозговой оболочки «Гортекс», что обеспечит герметизацию раны и профилактику рубцово-спаечного процесса с поддержанием структурности мягкотканых слоев операционной раны. Отсроченная остеопластика проводится с помощью ряда инертных материалов, таких как графитовая пластинка с заданной кривизной поверхности, гидроапатитовый цемент, никель-титановая сетка с пространственной памятью, современные пластические материалы (палакос, паламед).
Послеоперационное лечение: профилактика инфекционных, сердечно-сосудистых и дыхательных осложнений, противоотечная, антианальгическая, сосудистая терапия.
1. Анальгезирующая, седативная и гипосенсибилизурующая терапия: метамизол 50% -2,0 2-3 раза/сут., 5-7 дней; дифенгидрамин — 1 мл 2-3 раза/сут., 5-7 дней; лорноксикам 8 мг или кетопрофен 100 мг 2-3 раза/сут., 5-7 дней; диазепам 2,0 — по показаниям.
2. Инфузионная терапия и восполнение ОЦК: раствор Рингера 400 мл 1-2 раза/сут., 3-5 дней; натрия хлорид 0,9% — 400 мл 1-2 раза/сут., 3-5 дней; реополиглюкин 400 мл 1 раза/сут., 3-5 дней; плазма свежезамороженная 300 мл — по показаниям.
3. Противоотечная терапия: фуросемид 2 мл 2-3 раза/сут., 3-5 дней; маннитол 15% -400 мл 1-2 раза/сут. — по показаниям; альбумин 10% — 100 мл 1-2 раза/сут. — по показаниям.
4. Нормализация мозгового кровотока: эуфиллин 2,4% -10 мл 2 раза/сут., 5-7 дней; кавинтон 2 мл 2 раза/сут., 7-10 дней; циннаризин 1 т. 3 раза/сут. до 1 мес.
5. Улучшение метаболизма головного мозга: церебролизин 10-20 мл/сут., 7-10 дней; пирацетам 20% 5 мл 2-3 раза/сут., 7-10 дней.
6. Профилактика инфекционных осложнений: цефуроксим 0,75 х 3 раза/сут., 5 дней.
7. Профилактика кровотечений: этамзилат 2 мл 3-4 раза/сут., 5 дней; памба 5 мл 2 раза/сут., 3 дня.
8. Противосудорожная терапия по показаниям: карбамазепин 0,1-0,2 2 раза/сут.
Перечень основных медикаментов:
1. *Дифенгидрамин раствор для инъекций 1% 1 мл
2. Лорноксикам 8 мг табл.
3. *Диазепам 2 мг, 5 мг табл.
4. Растворы, применяемые для коррекции нарушений водного, электролитного и кислотно-основного баланса
5. *Натрия хлорид однокомпонентные и комбинированные растворы для инфузий и инъекций
6. *Препараты, получаемые из крови, плазмозамещающие средства и средства для парентерального питания
7. *Фуросемид раствор для инъекций 20 мг/2 мл в ампуле
8. *Маннитол раствор 10%, 20% во флаконе 100 мл, 500 мл
9. *Альбумин раствор для инфузий во флаконе 5%, 10%, 20%
10. Эуфиллин 2,4% -10 мл, амп.
11. Комплекс пептидов, полученных из головного мозга свиньи раствор для инъекций 5, 10 и 20 мл
12. *Пирацетам раствор для инъекций в ампулах 20% 5 мл
13. *Цефуроксим таблетка 250 мг, 500 мг; порошок для приготовления инъекционного раствора во флаконе 750 мг
14. *Цефтазидим порошок для приготовления раствора для инъекций во флаконе 500 мг, 1 гр, 2 г
15. *Тикарциллин+клавулановая кислота, лиофилизированный порошок 3000 мг/200 мг для приготовления раствора для внутривенных инфузий
16. Этамзилат раствор для инъекций 125 мг, 250 мг/2 мл, амп.
17. Памба 5 мл
18. *Карбамазепин 100 мг, 200 мг табл.
Перечень дополнительных медикаментов: нет.
Индикаторы эффективности лечения: заживление операционной раны, отсутствие клинических симптомов сдавления мозга.
* – препараты, входящие в список основных (жизненно важных) лекарственных средств.
Источник
