Патогенез синдром хронических тазовых болей


Синдром хронической тазовой боли у женщин — патологическое состояние, длящееся более 6 месяцев и проявляющееся постоянной болью внизу живота, субъективное ощущение которой не соответствует степени органических нарушений. Наблюдаются депрессивные и поведенческие расстройства. Для диагностики используют физикальные методы, УЗИ органов таза, рентгенографию, эндоскопические и лабораторные методики, лапароскопию. Схема лечения предполагает терапию основного заболевания, назначение препаратов, которые нормализуют работу периферических и центральных отделов нервной системы, отвечающих за восприятие боли.
Общие сведения
Болевой синдром характерен для многих гинекологических и негинекологических заболеваний, диагностируемых у женщин. По данным исследований в сфере гинекологии, на тазовую боль жалуются более 60% пациенток, обратившихся за специализированной помощью. Около 14% диагностических гистероскопий и 40% лапароскопий назначают именно пациенткам с болями внизу живота. При этом синдром хронической тазовой боли (СХТБ) устанавливают не во всех случаях, а лишь при наличии определённых диагностических критериев. Заболевание обычно выявляют у женщин репродуктивного и климактерического возраста с определённым складом характера — склонных к ипохондрии, тревожности, бурному эмоциональному реагированию. По мнению гинекологов, этим расстройством страдает до 5-15% пациенток в возрасте 18-50 лет.
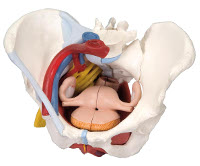
Синдром хронической тазовой боли у женщин
Причины СХТБ у женщин
Болевые ощущения в области таза обычно возникают на фоне реально существующих патологий тазовых органов, в первую очередь — репродуктивных. Существуют гинекологические и негинекологические причины хронической тазовой боли у женщин. У 75-77% пациенток морфологической основой становятся следующие заболевания женской половой сферы:
- Воспалительные патологии. Периодическим и постоянным болевым синдромом сопровождаются хронические эндометриты, сальпингиты, аднекситы, оофориты.
- Спаечные процессы. Боль в тазу — один из характерных признаков пластического пельвиоперитонита и спаек маточных труб.
- Объёмные новообразования. Болевые ощущения возникают при сактосальпинксе, кисте яичника, субмукозной миоме, раке яичника или тела матки, других доброкачественных и злокачественных неоплазиях.
- Генитальный и экстрагенитальный эндометриоз. Асептическое воспаление тканей вследствие циклического отторжения эндометриоидных разрастаний способно провоцировать боль.
- Варикоз тазовых вен. Патологическое расширение сосудов таза и возникающий на его фоне венозный застой оказывают стимулирующий эффект на нервные окончания, расположенные в тазовой полости.
- Синдром Аллена-Мастерса. Характерные тазовые боли появляются у женщин, перенесших во время родов травму с разрывом связок матки.
В 21-22% случаев хронические боли имеют органическую негинекологическую основу. К числу таких причин принадлежат:
- Урологическая патология. Боль наблюдается при мочекаменной болезни, опущении почек, их дистопии и аномалиях развития, хроническом цистите.
- Патология периферической нервной системы. Хроническая боль характерна для воспалительных и других поражений внутритазовых нервных сплетений.
- Болезни ЖКТ. Болезненные ощущения выражены при синдроме раздражённого кишечника, хроническом колите и проктите, аппендикулярно-генитальном синдроме, спаечной болезни.
- Забрюшинные неоплазии. Боли в тазу возникают при новообразованиях почек, ганглионевромах и других объёмных процессах, локализованных за брюшиной.
- Заболевания костно-суставного аппарата. Болевым синдромом проявляются пояснично-крестцовый остеохондроз, повреждения лонного симфиза, опухоли и метастазы в тазовых костях, костный туберкулёз и др.
У 1,1-1,4% пациенток причины хронического болевого синдрома являются неорганическими: боли могут беспокоить при психических и некоторых других нарушениях — абдоминальной эпилепсии, депрессивных состояниях, психогениях, гипервентиляционном синдроме, спазмофилии. Менее чем в 2% клинических случаев конкретные причины хронических тазовых болей у женщин остаются неустановленными.
Патогенез
Начальное звено в возникновении хронической боли — локальные гемодинамические, метаболические, дистрофические и функциональные изменения, которые происходят в периферических нервных окончаниях и узлах симпатической нервной системы. Такие нарушения сопровождаются усилением интенсивности и частоты патологических афферентных импульсов. Местные расстройства дополняются повышением возбудимости структур спинного мозга и патологическими изменениями ЦНС, при которых даже обычные импульсы от тазовых органов начинают восприниматься как болевые. На фоне нарушений иннервации нарастает гиперемия и застой крови в тазу, патологически повышается тонус мышц тазового дна, что запускает механизм «порочного круга», вызывая ещё большие изменения в периферической и центральной нервной системе. На поздних этапах развития синдрома в процесс вовлекаются расположенные выше ганглии и сплетения.
Классификация
Расстройство развивается постепенно и имеет стадийный характер. Различают три стадии хронических тазовых болей у женщин.
- I стадия (органная). Болезненные ощущения локализованы внизу живота. Интенсивность боли соответствует выраженности заболевания, послужившего причиной её возникновения, или несколько превышает её. Психоэмоциональные нарушения минимальны.
- II стадия (надорганная). Боль в тазовой области дополняется отражёнными болями в верхней части живота. Патологический процесс распространяется на паравертебральные и парааортальные нервные образования. На этой стадии допускается большинство диагностических ошибок.
- III стадия (полисистемная). В процесс вовлечены различные участки нервной системы. Нарушены менструальная, секреторная и половая функции, пищеварение, обмен веществ. Боли отличаются высокой интенсивностью, сопровождаются выраженными психоэмоциональными расстройствами.
Симптомы СХТБ у женщин
На протяжении полугода и более пациентку беспокоит постоянная тупая ноющая боль или выраженный дискомфорт внизу живота, за лобком, в паху, влагалище, крестце, копчике, области промежности. Болезненные ощущения обычно не имеют чёткой локализации, часто «мигрируют». Возможна их иррадиация в один или оба тазобедренных сустава, ягодицы, бёдра, большие и малые половые губы. Выраженность болевого синдрома усиливается при мочеиспускании, дефекации, переохлаждении, статических и динамических физических нагрузках, после стрессовых ситуаций. Интенсивная боль также отмечается при проведении влагалищного исследования. Для клинической картины СХТБ характерны альгодисменорея, овуляторный синдром, глубокая диспареуния.
У женщин с хронической болью в тазу возникает бессонница и другие нарушения сна, снижается работоспособность и продуктивность, настроение постепенно ухудшается до уровня депрессии. У части пациенток отмечаются признаки ипохондрии и канцерофобии: они высказывают мысли о наличии онкологического или другого неизлечимого заболевания, проходят многочисленные обследования у врачей разных специальностей. Нарастание тревожно-депрессивных расстройств сопровождается ухудшением субъективного восприятия боли, которая начинает казаться нестерпимой, изматывающей, поглощающей всё внимание женщины.
Осложнения
Переход СХТБ в полиорганную стадию сопровождается гормональными расстройствами, нарушением менструальной и половой функций, функциональной недостаточностью разных органов и систем. Однако основным последствием хронической тазовой боли является нарастающая социальная дезадаптация с признаками поведенческих расстройств. Пациентка становится замкнутой, раздражительной, плаксивой, ограничивает физическую активность. Нарушения поведения могут спровоцировать семейные и сексуальные проблемы, вызвать трудовую дезадаптацию. При развитии депрессии возможно появление суицидальных мыслей и намерений.
Диагностика
Поскольку более чем в 95% случаев хроническая боль возникает на фоне других расстройств, ключевой задачей диагностического этапа является определение причин болевого синдрома и объективная оценка выраженности основного заболевания. Для постановки диагноза показаны:
- Осмотр на кресле. Во время бимануального исследования выражена болезненность при незначительных изменениях со стороны матки и придатков. При осмотре в зеркалах иногда наблюдается синюшность слизистой шейки матки и влагалища.
- УЗИ тазовых органов. Применяется как скрининг для выявления возможных аномалий развития, воспалений, объёмных процессов, скопления жидкости в полостях органов мочевыделительной и половой системы.
- Рентгенологические исследования. В ходе бесконтрастной и контрастной рентгенографии можно подтвердить или обнаружить заболевания внутренних органов и опорно-двигательной системы.
- Лабораторная диагностика. Исследование влагалищного мазка, его посев на флору с антибиотикограммой, ПЦР, РИФ, ИФА позволяют определить возбудителя при неспецифических и специфических воспалительных процессах.
- Эндоскопические методы. При осмотре органов с помощью гистероскопии, цистоскопии, уретероскопии, ректороманоскопии, ректосигмоскопии, колоноскопии и других техник можно визуально оценить состояние слизистых, выявить объёмные новообразования.
- Лапароскопия. Метод применяется для обнаружения спаек, очагов эндометриоза, гидросальпинкса, пиосальпинкса, субсерозных миом, кист яичника и других неоплазий, варикоза, синдрома Аллена-Мастерса.
В сложных диагностических случаях план обследования дополняют МРТ, компьютерной томографией, абсорбционной денситометрией и другими методиками. К обследованию пациентки привлекают урологов, хирургов, невропатологов, психиатров, гастроэнтерологов, ортопедов-травматологов, фтизиатров, онкологов.
По мнению специалистов международных медицинских ассоциаций, занимающихся изучением этой патологии, о наличии синдрома хронической тазовой боли у женщин можно говорить только при сочетании нескольких критериев. Такая боль длится полгода и более. Субъективные ощущения пациентки не соответствуют характеру и выраженности повреждения тканей и органов. Терапия основного заболевания малоэффективна. Присутствуют признаки депрессии, поведенческих расстройств, нарастает ограничение физической активности.
Лечение СХТБ у женщин
При синдроме хронической тазовой боли рекомендована комплексная терапия, сочетающая этиотропный и патогенетический подход. Для лечения заболевания, спровоцировавшего появление болевых ощущений, пациентке по показаниям назначают антибактериальные, противовирусные, противогрибковые, гормональные и другие лекарственные средства, выполняют необходимые хирургические вмешательства. Параллельно проводят терапию, направленную на уменьшение или полное устранение патологических болевых импульсов. Целями патогенетического лечения являются:
- Нормализация локальных биохимических процессов. В решении этой задачи эффективны заместительная гормонотерапия, антиоксиданты, витамины, энзимы, нестероидные противовоспалительные средства и препараты, улучшающие кровоток в тканях. Медикаментозную терапию рекомендуется сочетать с физиотерапевтическими методиками (действием переменного магнитного поля и пр.).
- Блокада патологических импульсов. Чтобы прекратить поступление патологической болевой импульсации в головной мозг, назначают различные виды внутритазовых блокад, алкоголизацию нервных волокон, иглорефлексотерапию. Возможно проведение малых нейрохирургических вмешательств — пресакральной невротомии, парацервикальной денервации матки.
- Воздействие на ЦНС. Для влияния на центральное звено системы ноцицепции и коррекции сопутствующих невротических расстройств используют седативные препараты, вегетокорректирующие средства, суггестивную и рациональную психотерапию. Такой подход позволяет восстановить или значительно улучшить баланс процессов активации и торможения в соответствующих участках головного мозга.
Важную роль в лечении заболевания играет характер взаимоотношений между врачом и пациенткой. При должном уровне доверия к специалисту детальное разъяснение женщине причин и механизмов её болезненного состояния позволяет рационализировать ощущения и за счёт этого заметно снизить интенсивность боли даже при минимальной медикаментозной терапии.
Прогноз и профилактика
СХТБ отличается длительным, устойчивым к терапии течением. Его прогноз определяется особенностями основного заболевания. Адекватное комплексное лечение позволяет существенно уменьшить болевые расстройства и улучшить качество жизни пациентки. Для предотвращения хронизации боли рекомендуется своевременная терапия нарушений, приводящих к развитию болевого синдрома. В профилактических целях рекомендованы нормализация режима сна и отдыха, снижение умственных и физических нагрузок, занятия физической культурой, соблюдение принципов рационального питания.
Источник
Актуальность. Хроническая тазовая боль (ХТБ) в последние годы становится все более значимой проблемой. По некоторым данным, распространенность ХТБ достигает 16% у лиц старше 12 лет [1]. Пациенты с данным синдромом могут долгое время лечиться у специалистов различных профилей, таких как урологи, гинекологи, проктологи, терапевты по поводу предполагаемых у них заболеваний органов малого таза. Длительное и безуспешное лечение может натолкнуть врача на мысль о возможном поражении мышечно-связочного аппарата таза [1–3].
ХТБ – это доброкачественная постоянная или периодически повторяющаяся в течение по крайней мере 6 мес. боль, испытываемая мужчиной или женщиной в области органов, расположенных в полости таза [4, 5].
Для более точного понимания локализации ХТБ возможно использование и другого определения, согласно которому тазовая боль – это боль в нижних отделах живота ниже пупка, в нижней части спины и крестце, промежности, области наружных половых органов, влагалища у женщин, прямой кишки, с возможной иррадиацией по передне-внутренней поверхности бедер [2].
Облигатные признаки ХТБ:
– длительность болевого синдрома (БС) – 6 мес.;
– низкая эффективность терапии;
– несоответствие выраженности боли по ощущениям пациента выраженности повреждения ткани;
– наличие признаков депрессивного расстройства;
– прогрессирующее ограничение физической активности;
– наличие поведенческих расстройств.
Классификация ХТБ
(International Association for the Study of Pain – IASP)
1. Урологическая:
– мочепузырный БС;
– уретральный БС;
– простатический БС;
– мошоночный БС;
– пенильный БС.
2. Гинекологическая:
– БС, развившийся на фоне эндометрита;
– вагинальный БС;
– вульварный БС.
3. Аноректальная:
– спастическая прокталгия;
– синдром аноректальной боли;
– анизм (боль, возникающая при дефекации).
4. Неврологическая (синдром пудендальной боли).
5. Мышечная:
– синдром перинеальной боли;
– БС в мышцах тазового дна.
Эпидемиология
Специалисты различного профиля диагностируют ХТБ как проявление патологии со стороны органов малого таза, так и патологии мышечно-связочного аппарата. В проктологической практике хроническая боль преимущественно трактуется как синдром опущения тазового дна (51% случаев), в 27% – как аноректальный спазм. Диагноз «кокцигодиния» выставляется в 16,5% случаев, и лишь в 4,5% указывается причина – невропатия срамного нерва [15]. У 9 из 10 пациентов с синдромом ХТБ в урологии выставляется диагноз «хронический небактериальный простатит» [5]. Распространенность синдрома ХТБ в гинекологической практике составляет 15–27% среди женщин репродуктивного возраста, ХТБ рассматривается чаще как последствия перенесенных воспалительных заболеваний женских репродуктивных органов [7–10]. ХТБ в неврологической практике трактуется как истинная нейропатия срамного нерва, тазовый ганглионит, миофасциальный БС тазового дна.
Патогенез
Среди патогенетических механизмов, участвующих в формировании синдрома ХТБ, обсуждается значительная роль хронического стресса и процессов дезадаптации. Кроме того, в числе возможных патогенетических механизмов указываются дисфункция гипоталамо-гипофизарной системы, а также усиление возбуждения ноцицептивной системы, что приводит к снижению порога болевой чувствительности и возникновению боли при наличии минимальных раздражителей. Отмечается возможное участие в патогенезе заболевания активации триггерных точек (ТТ), расположенных в мышцах брюшной стенки, ягодичных мышцах и грушевидной мышце [11–13]. Хроническую боль в области малого таза можно считать отражением дисфункции антиноцицептивной системы, а не непосредственно результатом стимуляции ноцицептивной системы органов таза. Причинами ХТБ могут быть нейропатическая боль, центральная сенсибилизация, фибромиалгия, комплексный регионарный БС и посттравматическое стрессовое расстройство [9]. Пусковым механизмом боли могут служить все виды повышенного тонуса мышц тазового дна или близлежащих мышечных образований, что объясняет иррадиацию боли в прямую кишку, мочевой пузырь, головку пениса, влагалище. В проведенных нами исследованиях выявлены, помимо вышеуказанных причин, значимые патобиомеханические изменения как непосредственно в тазовом регионе, так и общие нарушения статики и динамики всего опорно-двигательного аппарата. При этом возникшие изменения биомеханики тазового региона у пациентов с ХТБ носят весьма специфический характер. Так, практически у каждого пациента, обратившегося по поводу ХТБ, имеется постуральный дисбаланс мышц, прикрепляющихся к костям таза, а повышенный мышечный тонус играет роль и в поддержании хронических БС. При длительно существующей ХТБ далеко не всегда удается выяснить ее первопричину: боли могут возникать в результате мышечного спазма с дисфункцией крестцово-подвздошных сочленений (КПС), усугубляющих боль, или, наоборот, мышечный спазм и дисфункция КПС вызывают боль, усиливающую мышечное напряжение. Длительно существующий гипертонус мышечно-связочного аппарата вызывает или усугубляет дисфункцию КПС, которая нередко сопровождается алгическими проявлениями и может являться дополнительным звеном порочного круга. Также авторами выявлена четкая связь между психовегетативными проявлениями и тазовыми мышечно-тоническими и патобиомеханическими нарушениями. Скорее всего, хронизация боли также обусловлена недостаточностью активности нисходящих симпатических путей, проецирующихся на вставочные нейроны заднего рога спинного мозга. Не теряет актуальность и несколько забытый термин «тазовый ганглионит», также проявляющийся как синдром ХТБ. Хроническая боль имеет общие патогенетические механизмы с депрессивными расстройствами в виде недостаточности нисходящих антиноцицептивных норадренергических и, особенно, серотонинергических систем мозга, нарушения метаболизма субстанции Р и нейрокининов. Таким образом, длительно существующий БС может стать причиной возникновения вторичных депрессивных расстройств, ухудшающих переносимость боли и усиливающих ее [5, 8, 14, 15].
В зарубежной литературе все чаще встречаются данные о наличии зон повышенного риска возникновения алгических феноменов в области так называемого нейроваскулярного конфликта. Это места наиболее близкого расположения нервов и сосудов, при котором патология сосудов, повышенное кровенаполнение могут привести к компрессии нерва между этим сосудом и неподвижными элементами таза, связками или другими сосудами [16].
Клиническая картина
Основным проявлением ХТБ является собственно БС. Больных беспокоят боли, как следует из второго определения, в нижних отделах живота ниже пупка, нижней части спины и крестце, промежности, области наружных половых органов, влагалища у женщин, прямой кишки, с иррадиацией по передне-внутренней поверхности бедер.
Провоцирующие факторы: статодинамические нагрузки, охлаждение, акт дефекации, половой акт, момент вертикализации, предменструальный и менструальный период у женщин.
Длительно существующий мышечно-тонический синдром может приводить к мышечной дисфункции с развитием миофасциального синдрома, появлению характерных для последнего ТТ и соответствующих отраженных болей. Зачастую данные изменения проявляются в виде ограничительного поведения или кинезиофобии [9].
Для болей, связанных с поражением срамного нерва, типичной локализацией считается область хода прямой кишки, заднего прохода, уретры, промежности и гениталий. Как правило, в положении лежа боль уменьшается. Также могут наблюдаться легкие сфинктерные расстройства. Жалобы больных можно расценить как проявления заболеваний нижних мочевыводящих путей, и без детального неврологического осмотра патология срамного нерва длительное время может оставаться недиагностированной. Логичным следствием является достаточно редкая выявляемость пудендоневропатии. У пациентов могут выявляться тревожные и депрессивные расстройства, нарушения сексуальной функции [5, 9, 17].
Диагностика
Стандартное обследование пациентов с ХТБ должно включать:
– клиническое обследование: уточнение жалоб, анамнеза (необходимо выяснить возможность наличия ранее перенесенных воспалительных и инфекционных заболеваний, исключить сопутствующую патологию);
– лабораторное исследование: ОАК, ОАМ, биохимическое исследование крови, онкомаркеры, бактериологическое исследование;
– УЗИ органов малого таза;
– рентгенологическое исследование пояснично-крестцового отдела позвоночника и костей таза;
– МРТ пояснично-крестцового отдела;
– денситометрию для исключения остеопороза;
– рентгенологическое (ирригоскопия) или эндоскопическое (ректороманоскопия, колоноскопия, цистоскопия) исследование ЖКТ и мочевого пузыря;
– лапароскопию (в неясных случаях).
В клинической практике тем не менее нередко встречаются пациенты с болями в ано-копчиковой области, промежности, половых органах, стандартное лабораторно-инструментальное обследование которых не позволяет установить генез БС. Это обусловлено отсутствием учета патобиомеханических нарушений.
С целью диагностики патобиомеханических нарушений применяется визуально-оптическая диагностика нарушенного двигательного стереотипа. В основе метода лежит оценка смещения различных регионов позвоночника и конечностей относительно анатомических ориентиров. Существующая программа визуально-оптической диагностики биомеханических изменений статики человека позволяет проводить анализ имеющихся биомеханических нарушений и динамику их изменений по фотоматериалам, что дает возможность использовать данный метод дистанционно.
Перспективным методом выявления нарушений биомеханики является кинезиологическое тейпирование. Метод основан на изменении миотатического рефлекса, что позволяет выявить мышцы, находящиеся в состоянии гипотонуса. Такие мышцы неправильно включаются в работу при совершении двигательного акта, что приводит к перегрузке мышц-синергистов и формированию в них болевых ТТ.
Лечение
Терапевтическая тактика полностью зависит от многих перечисленных факторов, в т. ч. от выраженности БС и его продолжительности. При тяжелых БС используют комбинированное лечение, сочетая фармакологические и нефармакологические методы, а иногда прибегают и к хирургической декомпрессии нервов [9, 13, 18].
Медикаментозная терапия
В лечении ХТБ большое значение имеют комбинации нестероидных противовоспалительных препаратов (НПВП) и миорелаксантов. Применение миорелаксантов позволяет снизить дозу НПВП и тем самым уменьшить возможность появления нежелательных эффектов. Учитывая выраженность БС, при выборе НПВП следует отдавать предпочтение препаратам с большей противоболевой и противовоспалительной активностью. Важным при выборе препарата является наличие нескольких лекарственных форм, т. к. при выраженном БС целесообразнее начать лечение с инъекционных форм с переходом на таблетированные [19]. Местное лечение НПВП осуществляется также с применением топических форм (гели, мази, кремы, пластыри, аэрозоли). Возможность применять лекарственные средства местно позволяет доставлять активное вещество максимально близко к источнику болевого ощущения, минимизируя системное воздействие, что значительно уменьшает риск развития побочных эффектов и осложнений.
Среди миорелаксантов следует выбирать препараты с наименьшим числом возможных побочных эффектов и большей терапевтической широтой, например, тизанидин. Механизм его действия связан с уменьшением высвобождения из нейронов возбуждающих аминокислот. Препарат начинают применять с минимальных дозировок 2–4 мг 2–3 р./сут.
Наличие хронического БС требует назначения препаратов из группы антидепрессантов независимо от клинической выраженности депрессии. Среди данной группы лекарственных средств наиболее часто назначаются селективные ингибиторы обратного захвата серотонина (СИОЗС). Однако более современным представляется назначение препаратов двойного действия – СИОЗС и нор-адреналина. К данной группе относятся венлафаксин, дулоксетин, милнаципран. Эти препараты обладают большей эффективностью при лечении хронического БС. Так, некоторые исследования указывают на то, что применение милнаципрана на 20% эффективнее, чем применение флуоксетина, относящегося к группе СИОЗС. Кроме того, современные препараты практически не вызывают усиления нежелательных симптомов в момент прекращения приема. Также минимизированы побочные эффекты – пациенты гораздо реже предъявляют жалобы на запоры, потливость, сухость во рту и нарушения сна [9, 10, 18].
Для коррекции вегетативных нарушений и тревожности возможно назначение алимемазина. Препарат относится к группе нейролептиков. Хорошо переносится и может применяться даже у детей и лиц пожилого возраста. Суточная доза для взрослых – 60–80 мг распределяется на 3–4 приема.
С целью улучшения микроциркуляции и лимфооттока в органах таза целесообразно назначение венотоников, например, L-лизина эсцината. Препарат имеет природное происхождение – является смесью тритерпеновых сапонинов конского каштана. Механизм действия заключается в ингибировании активности лизосомальных гидролаз, что предупреждает расщепление мукополисахаридов в стенках капилляров и в соединительной ткани, которая их окружает. Таким образом L-лизина эсцинат нормализует повышенную сосудисто-тканевую проницаемость и оказывает антиэкссудативное и обезболивающее действие. Препарат повышает тонус венозных сосудов, оказывает умеренный гипогликемический эффект. L-лизина эсцинат вводят строго в/в медленно капельно в суточной дозе 5–10 мл, предварительно разведя в 50–100 мл 0,9% раствора натрия хлорида, курс лечения – 5–10 дней. Доза препарата и длительность курса зависят от тяжести заболевания, массы тела, возраста пациента и динамики терапевтического эффекта.
Для лечения нейропатического компонента боли применяются такие препараты, как габапентин и карбамазепин. Лечение габапентином начинают с дозы 300 мг в 1-й день, 600 мг (по 300 мг 2 раза) – на 2-й день, 900 мг (по 300 мг 3 раза) – на 3-й день. При наличии интенсивной боли габапентин может быть назначен с первого дня по 300 мг 3 р./сут [13, 18].
Немаловажным представляется локальное лечение боли. Эффективным методом местного воздействия являются лечебно-медикаментозные блокады. Основной их целью является аналгезия, т. е. блокирование боли и устранение ее этиопатогенетических основ. Наиболее часто используется комбинация из нескольких препаратов: дексаметазона, лидокаина, цианокобаламина [6].
Учитывая частую вовлеченность в патологический процесс КПС, возможно применение локальной терапии препаратами с хондропротективным действием, например, хондроитина и глюкозамина сульфата. Это позволяет снизить потребность в НПВП, улучшить метаболизм хрящевой ткани, предупредить компрессию соединительной ткани. Кроме того, эти препараты обладают некоторым анальгезирующим действием [15, 20].
Локальное введение препаратов непосредственно в область КПС помогает быстрее и эффективнее достигать максимальных концентраций препарата в регионарном кровотоке пораженного участка, что позволяет сократить сроки нетрудоспособности и повысить эффективность лечения [15].
При точной локализации БС перспективным направлением локальной терапии является применение препаратов ботулинического токсина типа А [1].
Наличие ганглионита предполагает в качестве местного лечения применение свечей с красавкой и новокаином. Фармакологический эффект обусловлен комплексом алкалоидов, входящих в состав экстракта красавки. Препарат оказывает болеутоляющее, спазмолитическое, противовоспалительное действие.
Немедикаментозное лечение
Наиболее полезны различные физиотерапевтические процедуры будут в период ремиссии для профилактики повторных обострений. Тогда как в период обострения необходимо избегать раздражающих и согревающих процедур, но возможно применение лазеротерапии и фонофореза.
Изменения биомеханики тазового региона требуют коррекции при помощи различных мануальных техник. К ним относятся постизометрическая релаксация, мобилизационные и прессурные техники. Для облегчения миофасциального компонента тазовой боли также применяется постизометрическая релаксация мышц тазового дна, грушевидной, запирательной и ягодичных мышц. Суть метода заключается в двухфазном воздействии на мышцу. Вначале выполняется пассивное растяжение мышцы, а затем пациент активно сокращает мышцу в течение 6–10 с с силой около 10% от максимально возможной. После этого пациент расслабляет мышцу, и снова производится ее пассивное растяжение.
Кроме того, проводится обучение пациентов выполнению упражнений на самостоятельное расслабление мышц тазового дна по Кегелю. Предлагается выполнять сокращение мышц промежности в течение 7—8 с с задержкой дыхания на выдохе и последующим их расслаблением в течение 7—8 с с задержкой дыхания на вдохе. Данные упражнения выполняются сериями по 10 повторений 5—6 раз в течение дня в положении сидя или лежа. Исследования показали положительный эффект у 78,6% больных с синдромом ХТБ. При гипертонусе грушевидных и ягодичных мышц (часто вследствие рефлекторной реакции на внутритазовые проблемы) пациенты самостоятельно проводят постизометрическую ауторелаксацию перечисленных мышц [11, 21].
Одним из перспективных направлений коррекции мышечно-тонического компонента хронического БС позвоночника и тазового региона представляется использование методов биологической обратной связи. По данным исследований, сочетание данного метода с лечебной гимнастикой достоверно снижает степень выраженности мышечно-тонического напряжения по сравнению с монотерапией в виде лечебной гимнастики [22].
К современным и перспективным методам немедикаментозной терапии относится кинезиотейпирование. Данный метод появился в середине 1970-х гг. и основан на использовании специальных эластичных хлопковых лент, покрытых гипоаллергенным акриловым клеем для закрепления на коже пациента [23]. С помощью кинезиотейпирования можно нормализовать мышечный тонус, используя мышечные техники, за счет воздействия на поверхностную и глубокую проприорецепцию тканей. Эти методики актуально использовать для коррекции патобиомеханики, опосредованно воздействуя на тонус мускулатуры. Местно улучшить микроциркуляцию и перфузию тканей позволяют лимфодренажные техники кинезиотейпирования. Обезболивающий и противовоспалительный эффекты появляются через несколько минут после аппликации тейпа, пациент ощущает уменьшение боли, тепло в области наложения тейпа, увеличение объема движений. Применение различных техник аппликаций кинезиотейпа дает уникальную возможность проводить коррекцию биомеханики каждого пациента с учетом его индивидуальных особенностей, что способствует более эффективному регрессу болевых проявлений [23].
Заключение
ХТБ остается одной из очень сложных междисциплинарных проблем. Различия в этиологии и патогенезе ХТБ диктуют такое же разнообразие вариантов ее лечения. На помощь традиционной фармакотерапии все активнее приходят современные немедикаментозные способы воздействия, которые позволяют значительно улучшить эффект от проводимого лечения и снизить риск возникновения нежелательных лекарственных реакций за счет возможного уменьшения доз препаратов.
Источник
