Парспланит код по мкб 10
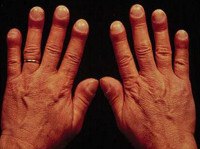
Исключены:
- отдельные состояния, возникающие в перинатальном периоде (P00-P96)
- болезни височно-нижнечелюстного сустава (K07.6)
- некоторые инфекционные и паразитарные болезни (A00-B99)
- синдром сдавления (T79.6)
- осложнения беременности, родов и послеродового периода (O00-O99)
- врожденные аномалии, деформации и хромосомные нарушения (Q00-Q99)
- болезни эндокринной системы, расстройства питания и нарушения обмена веществ (E00-E90)
- травмы, отравления и некоторые другие последствия воздействия внешних причин (S00-T98)
- новообразования (C00-D48)
- симптомы, признаки и отклонения от нормы, выявленные при клинических и лабораторных исследованиях, не классифицированные в других рубриках (R00-R99)
Этот класс содержит следующие блоки:
- M00-M25 Артропатии
- M00-M03 Инфекционные артропатии
- M05-M14 Воспалительные полиартропатии
- M15-M19 Артрозы
- M20-M25 Другие поражения суставов
- M30-M36 Системные поражения соединительной ткани
- M40-M54 Дорсопатии
- M40-M43 Деформирующие дорсопатии
- M50-M54 Другие дорсопатии
- M60-M79 Болезни мягких тканей
- M60-M63 Поражения мышц
- M65-M68 Поражения синовиальных оболочек и сухожилий
- M70-M79 Другие поражения мягких тканей
- M80-M94 Остеопатии и хондропатии
- M80-M85 Нарушения плотности и структуры кости
- M86-M90 Другие остеопатии
- M91-M94 Хондропатии
- M95-M99 Другие нарушения костно-мышечной системы и соединительной ткани
Звездочкой отмечены следующие категории:
- M01* Прямое инфицирование сустава при инфекционных и паразитарных болезнях, классифицированных в других рубриках
- M03* Постинфекционные и реактивные артропатии при болезнях, классифицированных в других рубриках
- M07* Псориатические и энтеропатические артропатии
- M09* Ювенильный артрит при болезнях, классифицированных в других рубриках
- M14* Артропатии при других болезнях, классифицированных в других рубриках
- M36* Системные поражения соединительной ткани при болезнях, классифицированных в других рубриках
- M49* Спондилопатии ткани при болезнях, классифицированных в других рубриках
- M63* Поражения мышц при болезнях, классифицированных в других рубриках
- M68* Поражения синовиальных оболочек и сухожилий при болезнях, классифицированных в других рубриках
- M73* Поражения мягких тканей при болезнях, классифицированных в других рубриках
- M82* Остеопороз при болезнях, классифицированных в других рубриках
- M90* Остеопатии при болезнях, классифицированных в других рубриках
ЛОКАЛИЗАЦИЯ КОСТНО-МЫШЕЧНОГО ПОРАЖЕНИЯ
В классе XIII для обозначения локализации поражения введены дополнительные знаки, которые могут факультативно использоваться с соответствующими подрубриками. Поскольку место распространения или специальная адаптация могут варьироваться в количестве используемых цифровых характеристик, предполагается, что дополнительная подклассификация по локализации должна быть помещена в идентифицируемую отдельную позицию (например, в дополнительный блок). Различные подклассификации, используемые при уточнении повреждения колена, дорсопатиях или биомеханических нарушениях, не классифицированных в других рубриках, приведены в M23, в M40-M43 и в M99 соответственно
- 0 Множественная локализация
- 1 Плечевая область
- Ключица,
- акромиально-ключичный сустав,
- лопатка,
- плечевой сустав,
- грудино-ключичный сустав
- 2 Плечо
- Плечевая кость
- Локтевой сустав
- 3 Предплечье
- Лучевая кость
- Лучезапястный сустав,
- локтевая кость
- 4 Кисть
- Запястье,
- Суставы между этими костями
- пальцы,
- пясть
- 5 Тазовая область и бедро
- Ягодичная область
- Тазобедренный сустав,
- крестцо-подвздошный сустав
- бедренная кость,
- таз
- 6 Голень
- Малоберцовая кость,
- большеберцовая кость
- Коленный сустав
- 7 Голеностопный сустав и стопа
- Голеностопный сустав,
- Плюсна,
- предплюсна,
- другие суставы стопы пальцы стопы
- 8 Другие
- Голова, шея, ребра, череп, туловище, позвоночник
- 9 Локализация неуточненная
последние изменения: январь 2004
Следующие дополнительные пятые знаки, обозначающие локализацию поражения, даны для факультативного использования с соответствующими рубриками блока «Дорсопатии», исключая рубрики M50 и M51; см. также примечание в разделе M00-M99.
- 0 Множественные отделы позвоночника
- 1 Область затылка, первого и второго шейных позвонков
- 2 Область шеи
- 3 Шейно-грудной отдел
- 4 Грудной отдел
- 5 Пояснично-грудной отдел
- 6 Поясничный отдел
- 7 Пояснично-крестцовый отдел
- 8 Крестцовый и крестцово-копчиковый отдел
- 9 Неуточненная локализация
Источник
Содержание
- Описание
- Симптомы
- Причины
- Лечение
Названия
Паранеопластический синдром.
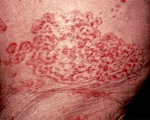
Паранеопластический синдром
Описание
Паранеопластический синдром (ПНС) — клинико-лабораторное проявление злокачественной опухоли, обусловленное не её локальным или метастатическим ростом, а неспецифическими реакциями со стороны различных органов и систем или эктопической продукцией опухолью биологически активных веществ. Паранеопластические синдромы распространены у пациентов среднего и пожилого возраста, и наиболее часто развиваются при раке лёгких, молочной железы, яичников, а также при лимфоме. Иногда симптомы паранеопластического синдрома манифестируют ещё до диагностики злокачественной опухоли.
Симптомы
Виды паранеопластических проявлений:
• Кожный паранеопластический синдром.
• Эндокринный паранеопластический синдром.
• Гематологический паранеопластический синдром.
• Костно-суставно-мышечный паранеопластический синдром.
• Другие варианты паранеопластического синдрома.
Многие синдромы, описанные как паранеопластические, нередко (иногда на годы) опережают появление симптомов онкологического заболевания. Наибольший временной интервал отмечен при дерматологических проявлениях, неврологических нарушениях, полимиозите, лихорадке. Паранеопластические проявления, являющиеся неспецифическими маркерами опухолевых процессов, необходимо учитывать и использовать в целях ранней диагностики злокачественных новообразований.
Наиболее тяжёлая в клиническом отношении группа паранеопластических синдромов — паранеопластические неврологические расстройства. Эти синдромы могут вовлекать как центральную, так и периферическую нервную систему; некоторые из них сопровождаются нейродегенерацией, хотя некоторые (например, миастенический синдром Ламберта — Итона) могут клинически улучшаться на фоне лечения. В числе симптомов паранеопластических неврологических расстройств — атаксия, головокружение, нистагм, затруднение глотания, потеря мышечного тонуса, нарушение координации движений, дизартрия, проблемы со зрением, расстройства сна, деменция, потеря кожной чувствительности.
Более распространены паранеопластические неврологические расстройства при раке молочной железы, лёгких, опухолях яичников, однако встречаются и при многих других злокачественных заболеваниях.
Боль в голеностопе. Боль в колене. Жажда. Истощение. Лейкоцитоз. Нейтрофилез. Отсутствие аппетита. Постоянная жажда. Потеря веса. Потливость. Рвота. Снижение потоотделения. Тошнота. Тремор. Тремор головы. Тремор рук.

Паранеопластический синдром
Причины
Описано свыше 60 видов паранеопластических симптомов, частота их при различных опухолях значительно варьирует. Синдром является патогенетическим механизмом, развивающимся только при злокачественных опухолях, которые могут возникать до развития локальной симптоматики опухоли, резистентны к проводимой терапии, исчезают после радикального лечения опухоли и повторно появляются после рецидива.
Лечение
Лечение включает в себя:
1. Методы, направленные на лечение опухоли (химиотерапия, радиотерапия, хирургия);
2. Методы, направленные на уменьшение или замедление нейродегенерации. Быстрая диагностика и лечение очень важны для возможности неврологического восстановления пациента. В связи с редкостью этой патологии, лишь немногие специалисты встречались с ними в клинической практике, поэтому консультация таких специалистов необходима при лечении паранеопластических неврологических расстройств.
Источник
Содержание
- Описание
- Дополнительные факты
- Причины
- Классификация
- Симптомы
- Диагностика
- Лечение
- Прогноз
- Профилактика
Названия
Название: Периимплантит.

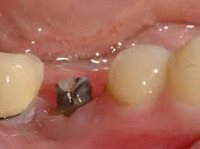
Периимплантит
Описание
Периимплантит. Одонтогенная инфекция, сопровождающаяся поражением мягких и костных тканей в области дентального имплантата и резорбцией кости. Клиника периимплантита характеризуется болью в области имплантата, гиперемией и отеком десны, образованием десневого кармана, кровотечением или гноетечением, подвижностью конструкции. Периимплантит диагностируется в ходе стоматологического осмотра с учетом жалоб, клинической и рентгенологической картины. Полноценное лечение периимплантита проводится поэтапно: 1 (консервативный) – удаление зубных отложений и устранение воспаления; 2 (хирургический) — очистка поверхности имплантата и костная пластика. В некоторых случаях показано удаление имплантата с последующей реимплантацией после необходимого лечения.
Дополнительные факты
Периимплантит – воспаление тканей вокруг остеоинтегрированного имплантата, приводящее к прогрессирующей убыли опорной кости. По данным клинических исследований, при использовании различных современных имплантационных систем периимплантит развивается в 12-43% случаев. Перимплантит является одной из частых причин отторжения дентального имплантата. От периимплантита следует отличать мукозит — воспаление прилегающего к имплантату участка слизистой без признаков убыли костной ткани.
Дентальная имплантология на сегодняшний день является активно развивающимся направлением современной стоматологии. Количество пациентов, имеющих как съемные, так и несъемные протезы с опорой на имплантаты, неуклонно растет. В связи с этим вопросы повышения успешности дентальной имплантации и профилактики осложнений приобретают особую значимость.
Периимплантит
Причины
Этиологические факторы, приводящие к развитию периимплантита, могут быть связаны с врачебными ошибками при проведении процедуры имплантации зубов, качеством имплантационной системы и протетической конструкции, а также неудовлетворительной гигиеной полости рта. При этом в ближайшем послеоперационном периоде осложнения, как правило, обусловлены техническими погрешностями при проведении хирургического этапа имплантации и протезирования, а в отдаленном периоде – несоблюдением пациентом гигиенических норм.
Врачебные ошибки выступают причиной периимплантита относительно нечасто. Среди них могут встречаться нарушение правил асептики и антисептики; неправильная оценка факторов риска, влияющих на успешность процедуры; неправильный подбор и установка (позиционирование) внутрикостной части имплантата, формирователя десны, абатмента; неправильно изготовленные ортопедические конструкции (коронки, протезы), приводящие к перегрузке и хронической травме пародонта и пр. Наиболее типичными факторами, вызывающими периимплантит, служат формирование поддесневой гематомы с ее последующим нагноением; несоответствие костного ложа размерам имплантата, вследствие чего развивается подвижность конструкции; разрушение костной ткани, вызванное чрезмерным усилием вкручивания имплантата (более 45 Н/м); неадекватное ушивание операционной раны, наличие микрозазоров между имплантатом и абатментом.
Что касается использования для протезирования имплантационных систем сомнительного качества, эта причина периимплантита встречается еще реже и также может быть отнесена к сфере медицинской ответственности. В этом случае осложнение может быть связано с низким качеством титанового сплава, недоработанным дизайном имплантата, применением имплантационных систем-подделок.
Наиболее часто причиной периимплантита выступает неадекватный уход пациента за естественными зубами, имплантатом и фиксированным на нем протезом, игнорирование профилактических осмотров и профессиональной гигиены полости рта. Конструктивные особенности имплантатов предрасполагают к образованию зубного налета и зубного камня, что, в свою очередь, вызывает воспаление окружающих тканей и периимплантит.
В группе риска по развитию периимплантита находятся курильщики, пациенты с заболеваниями пародонта (гингивитом, пародонтитом, пародонтозом), бруксизмом, иммунными нарушениями, сахарным диабетом. На успешность интеграции имплантата влияет выбор тактики имплантации (одноэтапной или классической), показания и противопоказания к которой должны быть учтены при планировании лечения.
Микробиологическая картина при периимплантите аналогична таковой при пародонтите: Prevotella intermedia выявляется в 100%; Porphyromonas gingivalis – в 89%; Аctinobacillus actinomycetemcomitans – в 85%; Bacteroides forsythus – 55%; Treponema denticola – в 41% случаев и пр.
Классификация
В своем развитии периимплантит проходит 4 стадии:
• I. Характеризуется незначительной убылью костной ткани в горизонтальном направлении;
• II. Характеризуется умеренным снижением высоты кости с образованием вертикального дефекта в области соединения имплантата с костью;
• III. Характеризуется умеренным снижением высоты кости с образование вертикального дефекта вдоль всего имплантата;
• IV. Характеризуется резорбцией кости альвеолярного отростка.
По клиническому течению различают острый и вялотекущий (субклинический) периимплантит; ремиссию, абсцедирование.
Симптомы
Мукозит, или периимплантное воспаление клинически проявляется набуханием и кровоточивостью десны, гиперплазией периимплантатной манжетки. Резорбции костной ткани при мукозите не происходит. В отличие от поверхностного воспаления, при периимплантите отмечается прогрессирующая убыль костной ткани. Больные жалуются на боль в области установленного имплантата, отек, гиперемию и кровоточивость периимплантатной десны; образование десневых карманов и свищей, из которых может выделяться гнойное содержимое.
По мере прогрессирования воспаления и резорбции кости развивается подвижность имплантата, который утрачивает свои функции. При периимплантите III-IV степени имеется достаточно высокая вероятность отторжения имплантата. Симптомы периимплантного воспаления могут возникать как в ближайшие сроки после имплантации, так и в долгосрочном периоде (через многие месяцы и даже годы).
Диагностика
При объективном обследовании пациентов с периимплантитом определяется гиперемия и отек мягких тканей. При зондировании десны отмечается кровоточивость; при пальпации периимплантатного кармана из него может выделяться гнойный экссудат. Имплантат подвижен; на соседних зубах и ортопедической конструкции выявляется скопление мягкого налета. Оценка состояния периимплантатной десны производится с помощью стоматоскопии.
Клинические методы диагностики периимплантита включают проведение пробы Шиллера-Писарева, определение стандартных стоматологических индексов: гигиенического индекса Федорова-Володкиной, РМА индекса, пародонтального индекса Рассела, индекс Мюллемана-Коуэлла, интегрального показателя функционирования имплантатов.
Решающее значение в диагностике периимплантита и его степени принадлежит рентгенологическим исследованиям: прицельной дентальной рентгенографии, ортопантомографии и 3-мерной дентальной компьютерной томографии, с помощью которых выявляется резорбция костной ткани. Вспомогательную роль играют лабораторные исследования – микроскопическое, бактериологическое, морфологическое, ПЦР, биохимическое, рН-метрия ротовой жидкости.
Лечение
Полноценное лечение периимплантита обычно проводится в два этапа и предусматривает ликвидацию гингивального воспаления и хирургическую санацию очага с направленной костной регенерацией. Консервативная фаза лечения периимплантита включает проведение профессиональной гигиены полости рта, орошение периимплантатных карманов озонированным раствором, лазеротерапию, ротовые ванночки и аппликации. Особое внимание уделяется удалению зубных отложений с коронки и абатмента. При необходимости производится модификация супраструктуры, позволяющая устранить биомеханическую перегрузку имплантата.
Во время хирургического этапа лечения периимплантита осуществляется надрез и откидывание периодонтального лоскута, ревизия костного кармана, удаление периимплантных грануляционных тканей, очищение поверхности имплантата с помощью специальных кюреток или аппарата Prophy-Jet, дезинтоксикация поверхности имплантата раствором лимонной кислоты, тщательное промывание кармана. Операция заканчивается введением в костный карман остеокондуктивного материала и барьерной мембраны и ушиванием операционной раны с наложением защитной пародонтальной повязки. В послеоперационном периоде назначается прием антибиотиков, антисептические полоскания.
При рецидивирующем или далеко зашедшем периимплантите производят удаление имплантата с последующей реимплантацией.
Прогноз
Периимплантит может привести к отторжению имплантата и последующему длительному и дорогостоящему восстановительному лечению. Использование качественных имплантационных систем, высокая квалификация стоматолога, современные методы планирования имплантации (в т. С применением компьютерных 3D-технологий) минимизируют риски развития периимплантита.
Профилактика
Для предотвращения развития периимплантита пациенты, должны находиться под наблюдением имплантолога и пародонтолога, соблюдать правила ухода за зубами и ортопедическими конструкциями на дентальных имплантатах, проходить процедуры профессиональной гигиены в рекомендованные сроки. Следует ответственно подойти к выбору клиники и специалиста, осуществляющего дентальную имплантацию в Москве.
Источник
