Параплегия штрюмпеля код по мкб 10

Содержание
- Описание
- Симптомы
- Причины
- Лечение
Названия
Синдром вялого паралича.
Описание
Это неврологический синдром, который развивается при поражении периферического нейрона, и характеризующееся потерей как произвольной, так и непроизвольной, или рефлекторной, иннервации.
Симптомы
Индром вялого паралича характеризуется следующими признаками [Дуус П. , 1995]:
- отсутствие или снижение мышечной силы;
- снижение мышечного тонуса;
- гипорефлексия или арефлексия;
- гипотрофия или атрофия мышцы.
Гипотонии и арефлексии развиваются в связи с прерыванием дуги моносинаптического рефлекса на растяжение и расстройством механизма тонических и фазических рефлексов на растяжение. Атрофия мышца обусловлена нарушением трофического влияния со стороны переднего рога на мышечные волокна, развивается спустя несколько недель после денервации мышечных волокон и может быть столь выраженной, что через несколько месяцев или лет в мышце остается сохранной только соединительная ткань.
Причины
Вялый паралич (парез) развивается при поражении периферического(нижнего) нейрона на любом участке: передний рог, корешок, сплетение, периферический нерв.
Лечение
Восстановительные мероприятия при развитии вялого пареза или паралича направлены, во-первых, на восстановление (по возможности) функции периферического нейрона, во-вторых, на предупреждение развития атрофии мышечной ткани и профилактику контрактур.
Улучшение функции нервной ткани достигается путем назначения нейтротрофных и вазоактивных препаратов:
• ноотропил/пирацетам (в капсулах/таблетках по 0,4 г-0,8 г три раза в сутки либо 20% раствор по 5-10 мл внутримышечно или внутривенно);
• церебролизин (по 3-5 мл внутримышечно или внутривенно);
• актовегин (по 5-10 мл внутримышечно или внутривенно капельно один или два раза в сутки. В 1 мл содержится 40 мг активного вещества);
• трентал (в драже, по 0,1 г три раза в сутки, либо внутривенно капельно по 5 мл один раз в сутки. В 1 мл содержится 0,02 г активного вещества);
• витамин В1 (раствор тиамина хлорида 2,5% либо 5% или тиамина бромида 3% либо 6% по 1 мл внутримышечно ежедневно 1 раз в сутки);
• витамин В12 (по 400 мкг 1 раз в 2 суток внутримышечно, можно одновременно с витамином В 1, но не в одном шприце).
При нарушении анатомической целостности периферических нервов может быть показано нейрохирургическое вмешательство.
Предупреждение развития атрофии мышц. Является очень важной задачей, поскольку дегенерация денервированных мышечных волокон развивается очень быстро и часто носит необратимый характер. Ко времени восстановления иннервации (путем естественной реиннервации либо с помощью нейрохирургического вмешательства) атрофия может достигнуть настолько выраженной степени, что функцию мышцы восстановить уже не удается. Поэтому мероприятия по профилактике развития атрофии мышц с нарушенной иннервацией надо начинать как можно раньше. Для этого назначают массаж (классический, точечный, сегментарный), лечебную гимнастику, электростимуляцию нервов и мышц.
Массаж. Направлен на стимуляцию мышц, поэтому среди приемов используют достаточно интенсивное растирание, глубокое разминание, воздействие на сегментарные зоны. Однако при этом массаж паретичных мышц не следует производить с большой силой. Массаж должен быть умеренным и недлительным, но производиться в течение многих месяцев (между курсами делаются короткие перерывы). Грубые болезненные приемы могут вызвать нарастание слабости мышцы. Используют также точечный массаж по тонизирующей методике. Тонизирующий метод точечного массажа осуществляется нанесением кончиком пальца вибрирующих, коротких, быстрых раздражений последовательно в ряд точек, стимулирующих нужное движение.
Источник
Содержание
- Описание
- Дополнительные факты
- Причины
- Симптомы
- Диагностика
- Лечение
Названия
Название: Паралич Тодда.

Паралич Тодда
Описание
Паралич Тодда (постиктальный паралич). Транзиторный центральный парез или плегия в одной или двух конечностях, появляющиеся после эпилептического пароксизма. Является симптомом истощения ЦНС и может указывать на наличие опухоли головного мозга и дисметаболических расстройств. Диагностировать постиктальный паралич можно только при исключении острого нарушения мозгового кровообращения при помощи МРТ или КТ головного мозга. Дополнительно проводится электроэнцефалография, исследование церебральных сосудов, оценка состояния соматических органов, биохимический анализ крови. При отсутствии органической патологии специфическая терапия не требуется, осуществляется лечение эпилепсии.
Дополнительные факты
Впервые случай двигательных нарушений, возникающих после эпилептического пароксизма, был описан английским неврологом Бенкли Тоддом в 1855 году. Впоследствии расстройства движений в конечностях, появляющиеся вслед за эпиприступом и носящие транзиторный характер, были выделены в отдельный клинический синдром. В настоящее время в отношении него в неврологии употребляется несколько синонимичных названий: «паралич Тодда», «постиктальный паралич», «постэпилептический паралич». Наиболее часто паралич Тодда встречается в детском возрасте, что связывают с незрелостью нейротрансмиттерных систем и неоконченными процессами миелинизации нервных волокон у детей. Как клинический синдром, паралич Тодда всегда вызывает у врачей онкологическую настороженность, поскольку зачастую он возникает при вторичной эпилепсии, обусловленной опухолью головного мозга. Кроме того, эпилептический пароксизм в сочетании с двигательными нарушениями может быть проявлением острого нарушения мозгового кровообращения, в связи с чем все пациенты с впервые возникшим эпизодом постиктального паралича подлежат срочной госпитализации.
Паралич Тодда
Причины
Этиопатогенез постэпилептического паралича находится в стадии изучения. Исследователи исходят из того, что постиктальные двигательные расстройства связаны с чрезмерно развивающимися процессами торможения, возникающими в ЦНС. Большинство авторов склонны считать это результатом нейротрансмиттерной недостаточности и истощения церебральных функций. Действительно, паралич Тодда наблюдается преимущественно при органической патологии головного мозга (энцефалите, опухолях ЦНС, нарушениях церебральной гемодинамики) или у пациентов с тяжелым сопутствующим заболеванием (сердечной недостаточностью, печеночной недостаточностью, ХПН, септическими состояниями, сахарным диабетом, туберкулезом ), обуславливающим токсическое, дисметаболическое или ишемическое поражение ЦНС. Клинические наблюдения показывают, что паралич Тодда бывает спровоцирован эпилептическим статусом, продолжительностью свыше 30 мин. У некоторых пациентов диагностируются нарушения липидного обмена с повышением уровня триглицеридов и снижением концентрации холестерина.
Симптомы
Основной симптом — следующая за эпиприступом блокировка произвольных движений конечностей. Чаще всего наблюдается гемипарез — мышечная слабость одноименной руки и ноги, реже монопарез — слабость только в одной из конечностей. Парез носит центральный характер, сопровождается повышением тонуса мышц и снижением чувствительности пораженной конечности. Выраженность мышечной слабости широко варьирует от легкого пареза до полной плегии. Длительность двигательных расстройств обычно не превышает 24 часа, но может составлять до 2-х суток. Затем наблюдается постепенное восстановление мышечной силы и, соответственно, произвольных движений. В отдельных случаях, после повторных эпизодов постиктальный паралич не регрессирует полностью, у пациента наблюдается некоторый остаточный двигательный дефицит.
Слабость мышц (парез).
Диагностика
В пользу постиктального паралича может свидетельствовать эпилептический анамнез и указания на ранее наблюдавшиеся постиктальные парезы. При впервые возникшем эпизоде постэпилептического паралича неврологу крайне сложно отличить его от ОНМК. Это возможно только при проведении ургентной МРТ или КТ головного мозга. Помимо выявления/исключения очагов ишемического или геморрагического инсульта эти исследования могут определить наличие опухолевого образования головного мозга, гидроцефалию, признаки энцефалита. При отсутствии данных за органическую церебральную патологию проводится динамическое наблюдение пациента. Полный регресс двигательного дефицита в течение не более чем 48 часов позволяет диагностировать паралич Тодда.
С целью оценки церебральной гемодинамики назначается ангиография или МРТ сосудов головного мозга. Исследование биоэлектрической активности головного мозга проводится с применением электроэнцефалографии, при необходимости, дополненной функциональными пробами. Немаловажное значение имеет оценка состояния соматических органов. В первую очередь проводится электрокардиография и УЗИ сердца, биохимический анализ крови, исследование липидного обмена; по показаниям — консультация кардиолога и тд специалистов.
Лечение
Основу терапии составляют противоэпилептические фармпрепараты (антиконвульсанты), позволяющие купировать эпилептический пароксизм и уменьшить частоту эпиприступов. Индивидуальный подбор антиконвульсантов осуществляется эпилептологом. Препаратами выбора являются вальпроевая кислота, лоразепам, фенитоин, диазепам. При наличии патологии внутренних органов и дисметаболических нарушений параллельно с лечением эпилепсии проводится их терапия и коррекция.
При исключении патологии ЦНС дополнительное лечение паралича не требуется. При выявлении гидроцефалии назначается курсовая терапия мочегонными средствами (ацетазоламидом, фуросемидом) совместно с препаратами калия. Если данные КТ и МРТ головного мозга свидетельствуют о наличии церебральной опухоли, пациент направляется на консультацию нейрохирурга для решения вопроса дальнейшей лечебной тактики.
Источник
Содержание
- Описание
- Дополнительные факты
- Причины
- Симптомы
- Диагностика
- Лечение
Названия
Название: Паралич Дюшена-Эрба.
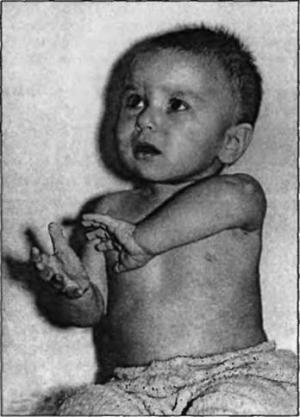
Акушерский паралич: внешний вид ребенка
Описание
Паралич Дюшена. Эрба — мышечно — тонические, чувствительные и трофические нарушения, развивающиеся при повреждении верхнего ствола плечевого сплетения. Наиболее распространен акушерский паралич Дюшена-Эрба, возникающий при травмировании сплетения в ходе родовспомогательных пособий. Заболевание характеризуется нарушением отведения, супинации и поднимания плеча, а также сгибания в локте при относительной сохранности движений в пальцах кисти. Подтверждением диагноза являются данные рентгенографии и УЗИ плечевого сустава, ЭМГ, ЭНГ, КТ-миелографии или МРТ. Лечится паралич Дюшена-Эрба консервативными методами (физиотерапия, фармакотерапия, массаж, рефлексотерапия, ЛФК), при их нецелесообразности или неэффективности — оперативным путем.
Дополнительные факты
Паралич Дюшена-Эрба получил свое название в честь 2 медиков, впервые подробно описавших его причину и клинику. Французский невролог Г. Дюшен в 1872 г. Отметил у некоторых новорожденных поражение верхних отделов плечевого сплетения и связал это с проведенными во время их родов вспомогательными акушерскими манипуляциями. Немецкий врач В. Эрб в 1874 г. Дал подробное описание и анатомическое обоснование верхнего паралича плечевого сплетения, доказал его прямую связь с проведением родовспомогательных пособий.
Сегодня паралич Дюшена-Эрба известен также как проксимальный верхний паралич. Наряду с ним выделяют дистальный нижний паралич Дежерин-Клюмпке, обусловленный травмой нижних отделов плечевого сплетения (С8–Th1) и тотальный паралич Керера (поражение уровня С5–Th1). Из этих заболеваний паралич Дюшена-Эрба встречается наиболее часто, в акушерской практике его частота составляет 1-2 случая на тысячу новорожденных. Несмотря на разработанные методы диагностики и лечения, данная патология продолжает оставаться актуальной проблемой целого ряда медицинских дисциплин — неврологии, ортопедии и травматологии, педиатрии, неонатологии, акушерства и гинекологии.
Причины
Паралич Дюшена-Эрба возникает при травматическом повреждении верхнего ствола плечевого сплетения, образованного спинномозговыми корешками С5 и С6. Травмирование ствола возможно при падении на руку, ударе сверху по плечу, сильном ушибе плечом о неподвижный предмет, резкой тракции за руку, резанном или огнестрельном ранении, проникающем в область плечевого сплетения. Но чаще всего верхний паралич развивается в результате травм плечевого сплетения новорожденного, происходящих во время родов. В таких случаях он носит название верхний акушерский паралич, или родовой паралич Эрба.
Чрезмерное растяжение верхнего ствола плечевого сплетения, приводящее к его разрыву, может возникнуть в результате проведения следующих родовспомогательных манипуляций: поворота за ножку, тракции за ручку, высвобождения плечека, тракции за таз. Необходимость применять подобные акушерские пособия возникает при тазовом предлежании плода, слабой родовой деятельности и затяжных родах, крупном плоде, узком тазе. При этом паралич Эрба может сочетаться с кривошеей, обусловленной повреждением грудинно-ключично-сосцевидной мышцы или травмой добавочного нерва.
В результате травмы происходит полный или частичный надрыв верхнего ствола сплетения, травматизация лестничных мышц и фасций, которая может сопровождаться кровотечением. Спустя некоторое время отмечается стихание острых посттравматических явлений (отека, воспаления), рассасывание гематом. Однако этот процесс сопровождается рубцеванием тканей, что приводит к сдавлению плечевого сплетения и кровоснабжающих его сосудов.
Симптомы
В клинике паралича Эрба выделяют 3 переходящих одна в другую стадии. Острый период паралича наступает после травмы и длится 1 месяц. Обращает на себя внимание положение руки — она разогнута в локте, пронирована в плече и приведена к туловищу, кисть находится в положении ладонного сгибания. Невозможно сгибание в локтевом суставе, отведение от туловища, поднятие и супинация (разворот внутренней поверхностью кпереди) плеча при сохранности движений в пальцах кисти. При парезе отмечается снижение активных движений в руке; затруднение движений плечом, сгибания в локте и тыльного разгибания кисти. На стороне паралича отсутствует или снижен рефлекс с бицепса, у новорожденных — ладонно-ротовой рефлекс, ослаблен хватательный. Для детей с параличом Дюшена-Эрба типичным является свисание паретичной руки при удержании их в горизонтальном положении.
Отмечается гипотония мышц пораженной руки, ее кожа более холодная и бледная по сравнению с кожей здоровой конечности. Сенсорные нарушения включают снижение болевой чувствительности по латеральной поверхности всей руки. Поскольку у детей грудного возраста довольно сложно провести оценку сенсорной сферы, предположить расстройство чувствительности данной области можно по более вялой или наоборот более активной реакции ребенка в сравнении с исследованием на других участках кожи.
После острого посттравматического периода наступает восстановительный. Степень восстановления функции руки зависит от типа травмы, своевременности и адекватности проводимого лечения. При легком парезе возможно постепенное нарастание объема движений в руке до полного, восстановление чувствительности. Несмотря на это, при акушерском параличе примерно к трем годам становиться заметно некоторое укорочение пораженной руки и гипотрофия ее мышц.
Период остаточных явлений является следствием неполного восстановления иннервации верхней конечности. При среднетяжелой и тяжелой степени паралича Дюшена-Эрба формируется симптом «кукольной руки» — выраженная борозда, пролегающая между грудной клеткой и пораженным плечом. Пронированная и приведенная к туловищу установка плеча вызывает формирование внутриротаторной и пронаторной контрактуры мышц, нарушение локтевого сгибания — сгибательной контрактуры локтевого сустава. Наблюдается поворот лопатки с выстоянием ее позвоночного края. Кисть остается в состоянии ладонной флексии, затруднено разгибание пальцев. Атрофия мышц плечевого сустава может привести к подвывиху или вывиху плеча, развитию привычного вывиха плеча. Со временем из-за асимметричности плечевого пояса возникает искривление позвоночника в шейно-грудном отделе — сколиоз.
Диагностика
Типичный вид повернутой внутрь и вытянутой ручки у детей грудного возраста, а также наличие в анамнезе указаний на полученную новорожденным родовую травму или осложненное течение родов, позволяют без затруднений поставить клинический диагноз. У взрослых паралич Дюшена-Эрба необходимо дифференцировать с параличом Дежерин-Клюмпке, в клинике которого преобладает поражение дистальных отделов руки.
Пациенты с парезом обязательно осматриваются неврологом и ортопедом. Акушерский паралич Дюшена-Эрба обычно диагностируется неонатологом, дополнительно проводятся консультации детского ортопеда и детского невролога. Рентгенография плечевого сустава позволяет выявить отклонения в формирующих его костных структурах. В первые месяцы жизни у ребенка с родовым параличом Эрба рентгенологически обнаруживается увеличение расстояния от суставной впадины лопатки до проксимального метафиза плеча. После формирования ядер окостенения сравнивается расстояние от впадины лопатки до ядра окостенения головки плечевой кости. У взрослых и у детей через несколько месяцев после травмы отмечаются признаки атрофии и остеопороза костей пораженной руки.
Для подтверждения диагноза и планирования лечебной тактики пациентам, у которых диагностируется паралич Дюшена-Эрба, показано проведение УЗИ плечевого сустава, компьютерной миелографии, электромиографии, электронейрографии, МРТ позвоночника. Оценка проведения импульса по стволу нервного сплетения, проводимая в рамках электронейрографии позволяет установить пре- или постганглионарный характер повреждения. В планировании оперативного лечения опираются преимущественно на данные КТ-миелографии. МРТ менее информативна, из-за наличия двигательных артефактов она может не выявить существующий отрыв корешка плечевого сплетения.
Лечение
Консервативная терапия предусматривает иммобилизацию парализованной конечности специальной шиной, которую снимают лишь для осуществления лечебных и гигиенических манипуляций. Параллельно проводят массаж, лечебную физкультуру, рефлексотерапию, физиотерапию (УВЧ, соллюкс, электрофорез, электромиостимуляция, парафинотерапия, озокерит). Фармакотерапия может включать противовоспалительные и обезболивающие; антихолинэстеразные препараты (неостигмин. Галантамин); медикаменты, улучшающие кровообращение тканей плечевого сплетения (папаверин, эуфиллин, пентоксифиллин); средства, повышающие метаболизм нервной ткани (гемодиализат из крови телят, витамины гр. В); рассасывающие препараты (алоэ, гиалуронидаза).
При отсутствии должного эффекта проводимой консервативной терапии пациент направляется к нейрохирургу для консультации относительно возможности хирургического лечения. Детям с акушерским парезом операция показана при тотальном характере повреждения; выявлении по данным КТ позвоночника отрыва от спинного мозга формирующих плечевое сплетение корешков; отсутствии у ребенка, имеющего акушерский паралич Дюшена-Эрба, к 3-месячному возрасту активных сгибательных движений в локте. Операция целесообразна на 1-ом году жизни, лучшие результаты дает хирургическое лечение в возрасте до 6-7 мес. Поэтому, если в течение 3-х мес консервативной терапии не было достигнуто значительных успехов в лечении, то следует решать вопрос о проведении операции. Хирургическое вмешательство заключается в пластике нервного ствола и проводится с применением микрохирургической техники.
В периоде остаточных явлений восстановление нервного ствола не представляется возможным. Для формирования более выгодного в функциональном плане положения пораженной конечности и некоторого увеличения объема ее функций могут проводиться реконструктивно-пластические ортопедические вмешательства.
Источник
