Пансинусит код по мкб
Содержание
- Описание
- Дополнительные факты
- Причины
- Патогенез
- Классификация
- Симптомы
- Возможные осложнения
- Диагностика
- Лечение
- Список литературы
- Основные медицинские услуги
- Клиники для лечения
Названия
Название: Пансинусит.
Пансинусит
Описание
Это воспалительный процесс инфекционного характера, который поражает слизистую оболочку всех околоносовых пазух. Основные симптомы включают лихорадку, боль в проекции околоносовых пазух, затруднение носового дыхания, снижение запаха, выделения из носа другой природы. Диагноз ставится с учетом данных риноскопии, пункции, УЗИ, компьютерной томографии, магнитного резонанса околоносовых пазух и бактериологического посева. Лечение проводится консервативно (антибиотики, физиотерапия, мытье груди) или с использованием эндоскопической хирургии.
Дополнительные факты
Пансинусит — это воспаление всех синусов: клиновидный (сфеноидит), челюсть (синусит), лобный (лобный синус), этмоидальный лабиринт. Сезонность характерна для пансинусита: большинство людей заболевают в холодное время года, осенью, зимой и весной. Острая форма воспаления околоносовых пазух выявляется в 2-4 раза чаще, чем хроническая. У детей синусит сопровождает большинство патологий дыхательных путей. Основную группу пациентов составляют люди в возрасте от 4 до 35 лет. У мужчин пансинусит диагностируется несколько чаще, чем у женщин — 53% от общего числа случаев.

Пансинусит
Причины
ОРВИ, вызванные респираторно-синцитиальной инфекцией, аденовирусами, парвовирусами, играют ключевую роль в развитии острого воспаления околоносовых пазух. Во время хронического течения заболевания возбудителями чаще являются бактерии: стафилококки, бета-гемолитические стрептококки, пневмококки. В последние годы увеличилось количество атипичных возбудителей, в том числе различных грибов, микоплазм и хламидий. На формирование пансинусита влияют следующие факторы:
• Аномалии полости носа и пазухи. Нарушение нормального оттока содержимого полости пазухи является основным этиологическим фактором формирования пансинусита. Это состояние наблюдается при дефектах костных стенок пазух, заставляющих их общаться друг с другом, наличии дополнительных перегородок в пазухах, сужении носовых ходов, слишком узких или широких пазухах.
• Травматические эффекты. Повреждение средней и верхней трети черепа сопровождается разрушением костных структур носовых пазух, перегородки носа, в результате чего развивается обструкция выводных протоков. Введение инородных тел в грудь сопровождается образованием аналогичного состояния.
• Злокачественные или доброкачественные образования. Полипы, объемные опухоли или кисты могут блокировать все или часть выпускных отверстий, нарушая естественный процесс дренажа. Это приводит к задержке и заражению содержимого пазухи.
• Хронические заболевания ЛОР-органов. Частый, внешний, внутренний ринит, средний отит и тонзиллит способствуют инфекции. У детей большое значение имеет рост небных миндалин с последующим их воспалением (аденоидитом).
Пансинусит обычно возникает в контексте снижения активности иммунитета. Это может быть связано с ВИЧ-инфекцией при длительной антибиотикотерапии, сахарным диабетом. Реже воспаление пазухи встречается в гемобластах, онкологических патологиях и дыхательной недостаточности.
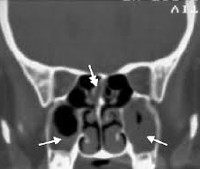
КТ ППН. Полипозный пансинусит. Отек слизистой оболочки верхнечелюстных пазух (красная стрелка), полиповидные образования в верхнечелюстных пазухах (синяя стрелка), выраженное снижение пневматизации полости носа (зеленая стрелка).
Патогенез
Узкая полость носа соединена с семью околоносовыми пазухами: верхнечелюстной, лобной и этмоидальной парами, клиновидной. Таким образом, происходит регулярная очистка пазух от выделений желез и микроорганизмов. Отправной точкой для развития пансинусита обычно является вирусная инфекция верхних дыхательных путей. Воспалительный процесс вызывает образование отеков из-за гиперсекреторной активности желез и экстравазации плазмы.
Очистка полости носа продувкой способствует повышению давления примерно от 65 до 85 мм Ст. , После чего зараженное содержимое проходит из носовых ходов в пазухи. Слизистая оболочка пазухи утолщается в несколько десятков раз, образует выпуклую выпуклость, которая заполняет весь свет, создает закупорку для естественного кровотока. Из-за отека, нарушения дренажа и чрезмерной секреции возникают оптимальные условия для роста бактериальной или грибковой инфекции.
Пансинусит
Классификация
Учитывая характер воспалительного процесса и изменения синусовых изменений в клинической отоларингологии, выделяют несколько типов заболеваний. Существуют экссудативные и продуктивные (пролиферативные) формы, каждая со своими разновидностями. Экссудативный пансинусит характеризуется образованием секрета иной природы внутри пазухи. Разновидности экссудативной формы заболевания: Съемный водный, бесцветный, содержит белки, лейкоциты, лимфоциты и эпителиальные клетки. Прогноз для такого воспаления благоприятный: происходит быстрое всасывание экссудата, восстановление поврежденных тканей. Характеризуется накоплением слизистого экссудата с преобладанием дескваматированных эпителиальных клеток и эозинофилов (при наличии аллергического компонента). Острая форма такого воспаления заканчивается полным выздоровлением и наблюдается хроническая атрофия слизистой оболочки. Гной состоит из дегенеративно измененных лейкоцитов, альбумина, гликолитических и протеолитических ферментов, лецитинов, жиров. Процесс выздоровления после этой формы заболевания протекает медленнее, он может осложниться добавлением вторичной инфекции.
Продуктивная форма воспалительного процесса протекает с менее выраженными симптомами. Характеризуется гиперплазией слизистой оболочки. Пролиферативный пансинусит делится на:
• Стенная гиперпластика. Эта форма заболевания сопровождается утолщением слизистой оболочки в области стенок молочной железы. В результате объем груди уменьшается, что усугубляет тяжесть воспалительного процесса. Для такого пансинусита характерно разрастание тканей выше слизистой оболочки пазухи. Полипы могут иметь тонкий стебель или широкое основание, через которое они прикрепляются к стенкам.
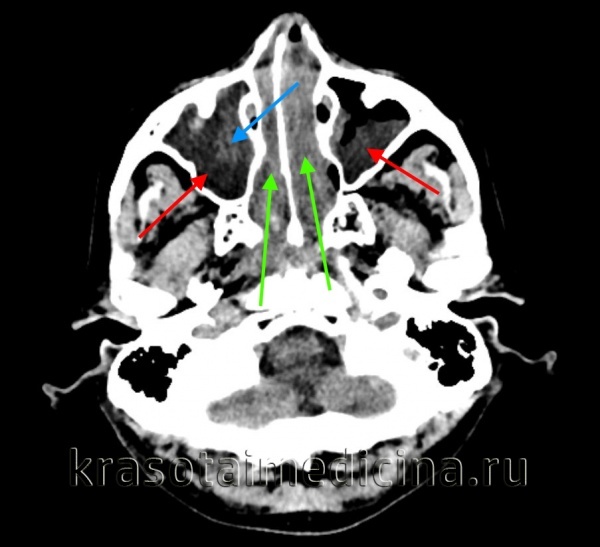
КТ ППН. Тот же пациент. Диффузное снижение пневматизации клеток этмоидного лабиринта (синяя стрелка), гиподенсивный отек слизистой оболочки клиновидных пазух (красная стрелка).
Симптомы
При остром воспалительном процессе клинические проявления крайне выражены и длятся до трех недель. Для хронической формы заболевания характерно чередование обострений и ремиссий: основные симптомы сохраняются в течение нескольких месяцев. Пансинусит сопровождается сильной интоксикацией: температура поднимается до лихорадочного уровня, озноба, потоотделения (особенно ночью). При длительном течении патологии увеличиваются неврологические нарушения: парестезия, генерализованная слабость, бессонница.
Боль в основном локализуется в носу, брови, орбите, затылке, в центральной части головы, она может иррадиировать в зубы и нижнюю челюсть. При пальпации усиливаются неприятные ощущения, в проекции молочных желез наблюдается отек мягких тканей. Головные боли являются первым признаком острого пансинусита. Его возникновение связано с распространением воспалительного процесса на мембрану мозга. Головная боль часто возникает без четкого расположения, усиливается при внезапных движениях головы и физических усилиях.
Проблемы с носовым дыханием могут быть временными или постоянными. Из-за закупорки выходных синусов и отека слизистой оболочки, воздухообмен через верхние дыхательные пути нарушен. Компенсация этой проблемы осуществляется за счет дыхания через рот, она может проявляться в виде смешанной одышки. Из-за атрофии слизистой оболочки полости носа у пациентов резко снижается чувствительность к запахам или возникает аносмия.
Отделенный от полости носа в первые дни, он имеет катаральный или серозный характер. Эти выделения бесцветны, выделяются в нос в небольших количествах. По мере развития патологического процесса содержимое пазух становится гнойным. Эти выделения имеют зеленовато-желтый цвет, более густые, исчезают при сморкании или текут по задней части горла.
Высокая температура тела. Заложенность уха. Нарушение обоняния. Нейтрофилез. Одышка. Озноб. Потеря обоняния. Потливость. Привкус крови во рту. Субфебрильная температура. Увеличение СОЭ.
Пансинусит
Возможные осложнения
Осложнения пансинусита связаны с распространением инфекционного процесса на близлежащие структуры. При проникновении микроорганизмов в кости черепа развивается остеомиелит. При прогрессирующем течении пансинусита, ухудшается зрение (связано с повреждением зрительного пересечения), ухудшается обоняние. Наиболее опасным осложнением является воспаление мозговых оболочек: менингит, который без надлежащего лечения ведет к инвалидности или смерти. Если инфекция распространяется при контакте с лобным пазухом, может образоваться эпидуральный или субдуральный абсцесс.
Диагностика
Диагноз пансинусита ставится на основании анализа жалоб, данных медицинского осмотра у ЛОР-врача, серии лабораторных и инструментальных исследований. При опросе пациента выясняются основные клинические проявления заболевания, динамика его прогрессирования, наличие сопутствующих заболеваний ЛОР-органов и органов дыхания. Для подтверждения диагноза используются следующие данные:
• Физическое обследование. Когда нос и брови, затылок и пробор головы ощущаются и ударяются, пациент испытывает серьезные симптомы. Попытка наклонить голову приведет к усилению боли. При пальпации отмечался отек в проекции пазух.
• Передняя и задняя риноскопия. Воспаление пазух сопровождается выраженной гиперемией и отеком слизистой оболочки. При экссудативном пансинусите обнаруживается прозрачное или желто-зеленое содержимое, а также продуктивные полипы и гипертрофия слизистой оболочки.
• Диагностическая пункция. После аспирации содержимое пазухи отправляется на микроскопическое или бактериологическое исследование. Это позволяет определить характер возбудителя и выбрать этиотропную терапию.
• Инструментальные исследования. Рентгенография, УЗИ, КТ околоносовых пазух помогают определить наличие патологического экссудата, его уровень. МРТ используется для выявления гнойных осложнений и повреждения головного мозга.
В общем анализе крови с воспалением пансинуса наблюдается изображение острого воспалительного процесса: увеличение СОЭ более чем на 10 мм / час, увеличение количества лимфоцитов, эозинофильных клеток (при наличии аллергического компонента). При вирусной природе патологии формула лейкоцитов смещается влево, а бактериальная — вправо. Необходимо дифференцировать воспаление пансинуса от насморка, инородных тел полости носа, злокачественных новообразований пазухи и дна черепа.
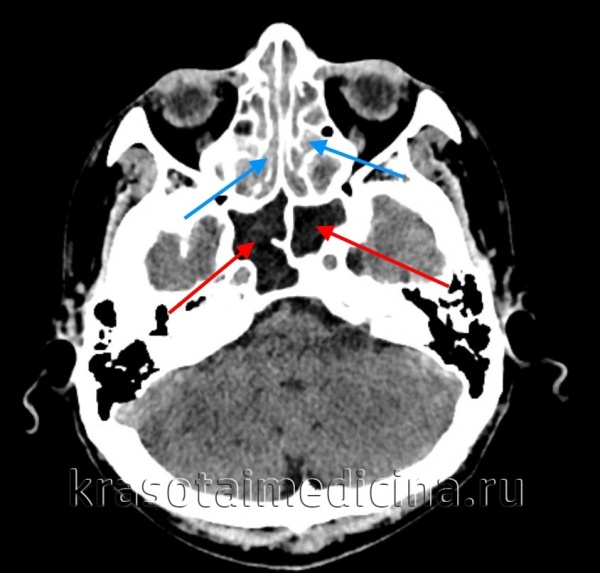
КТ ППН. Тот же пациент. Диффузное уменьшение пневматизации обоих лобных пазух, справа с включениями повышенной плотности (желтая стрелка).
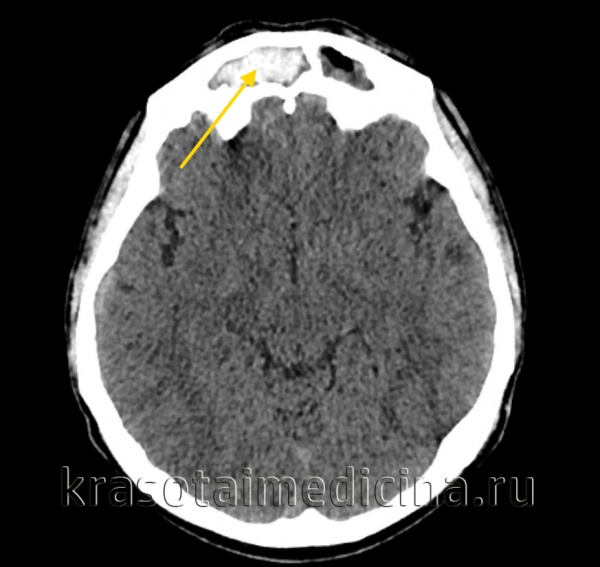
Пансинусит
Лечение
Легкие формы можно лечить дома во время регулярных визитов к врачу, в то время как умеренные и тяжелые формы требуют госпитализации в отделение отоларингологии. Больному назначают палату или общую схему с ограниченными нагрузками, а также диету с большим количеством белков, витаминов и минеральных комплексов. План лечения включает в себя:
• Этиотропные препараты. Если болезнь бактериальная, антибиотики широкого спектра действия (цефалоспорины, защищенные пенициллины, аминогликозиды) назначаются на срок до 14 дней. В случае вирусной инфекции используются интерфероны, синтетические нуклеозиды, а при грибковой этиологии заболевания используются фунгициды.
• Симптоматическое лечение. Чтобы облегчить общее состояние и предотвратить побочные эффекты этиотропного лечения, используются симптоматические препараты. К ним относятся нестероидные противовоспалительные препараты, антигистаминные препараты, глюкокортикоиды. Для нормализации микрофлоры рекомендуются пробиотики и пребиотики.
• Физиотерапевтические процедуры. Для улучшения дренирования пазухи широко используются УВЧ, лампа Sollux и микроволновая терапия. Для общего укрепления организма назначаются лечебная гимнастика и ультрафиолетовое излучение.
• Неинвазивный дренаж. Промывание пазух с помощью анастомоза, санация околоносовых пазух с помощью катетера NMI не требует обезболивания. Основой этих методов лечения является перепад давления, обеспечивающий отвод жидкости из пазухи.
• Инвазивное дренирование пазухи. Чаще всего выполняется пункция околоносовых пазух, а также треопунктура лобной пазухи. Методы позволяют удалить скопления патологического экссудата из пазух, выполнить промывку. Для этого используют физиологический раствор и антибиотики.
• Хирургическое лечение. Операция показана при хронических и пролиферативных формах полисинусита, когда нет возможности консервативно восстановить отверстия консервативных пазух. С помощью эндоскопического оборудования синусовый анастомоз расширяется, его полость опорожняется. При необходимости часть носовой перегородки удаляют или удаляют полипы.
Список литературы
1. Оториноларингология. Национальное руководство/ под ред. Пальчуна В. П. – 2008.
2. Острый и хронический риносинусит: этиология, патогенез, клиника, диагностика и принципы лечения/ Лопатин А. С. , Гамов В. П. – 2011.
3. Острый и хронический риносинусит: этиология, патогенез, клиника, диагностика и принципы лечения/ Лопатин А. С. , Гамов В. П. – 2011.
4. Диагностика и лечение острого синусита/ Лучихин Л. А. , Полякова Т. С. // Русский медицинский журнал. – 2004 — №4.
Основные медуслуги по стандартам лечения | ||
Клиники для лечения с лучшими ценами
|
Источник
- Описание
- Причины
- Симптомы (признаки)
- Диагностика
- Лечение
Краткое описание
Cинуситы — воспалительные заболевания околоносовых (придаточных) пазух, связанные с инфекцией или аллергическими реакциями. Частота — 10% населения. Чаще происходит поражение ячеек решётчатой кости, затем — верхнечелюстной, лобной и, наконец, клиновидной пазух.
Код по международной классификации болезней МКБ-10:
- J01 Острый синусит
- J32 Хронический синусит
Классификация острых синуситов • Острый гайморит • Острый этмоидит • Острый фронтит • Острый сфеноидит.
Классификация хронических синуситов • Экссудативный синусит •• Гнойная форма •• Катаральная форма •• Серозная форма • Продуктивный синусит •• Пристеночно — гиперпластическая форма •• Полипозная форма •• Кистозная форма • Холестеатомный синусит • Некротический синусит • Атрофический синусит • Смешанные формы.
Причины
Этиология • Инфицирование пазух различной микрофлорой •• Для острых синуситов характерна монокультура: бактериальная инфекция (пневмококки, стрептококки, стафилококки; только у 13% больных), вирусная инфекция (вирус гриппа, парагриппа, аденовирусы) •• Для хронических синуситов характерна смешанная микрофлора: чаще стафилококк, синегнойная палочка, протей, кишечная палочка, грибковая инфекция (грибами родов Aspergillus, Penicillium, Cаndida) • Предшествующая ОРВИ • Тампонада носа при носовых кровотечениях.
Факторы риска • Отягощённый аллергологический анамнез • Иммунодефицитные состояния • Болезни зубочелюстной системы • Купание в загрязнённой воде.
Пути проникновения инфекции в носовые пазухи • Риногенный (через естественные соустья пазух) • Гематогенный • Одонтогенный • При травмах пазух.
Симптомы (признаки)
Клиническая картина
Острые синуситы • Общие симптомы острых синуситов •• Заложенность носа •• Головная боль •• Лихорадка •• Выделения из носа •• Симптомы простуды • Острый гайморит •• Заложенность носа •• Ощущение тяжести, напряжения в области щеки, особенно при наклоне туловища вперёд •• Ощущение давления на глаза •• Боль в зубах на стороне поражения •• Головная боль неопределённой локализации •• Выделения из носа слизисто — гнойного или гнойного характера •• Ухудшение обоняния •• Слезотечение (из — за нарушения проходимости носослёзного канала) • Острый этмоидит. Симптоматика мало отличается от острого гайморита. Дополнительно отмечают боль в области корня носа и глазницы • Острый фронтит — головная боль в области лба, особенно интенсивная по утрам (вследствие затруднения оттока из пазухи при горизонтальном положении больного) • Острый сфеноидит •• Головная боль в области затылка, в глубине глаза •• Стекание гнойных выделений из носоглотки по задней стенке глотки •• Неприятный запах.
Хронические синуситы • Клиническая картина хронических синуситов вне обострения менее выражена, чем при острых • Для грибковых синуситов характерны: •• резко выраженная односторонняя или двусторонняя заложенность носа; •• боли в области поражённой пазухи; •• резко выраженное ощущение давления в пазухе; •• зубная боль (при гайморитах) • Характер выделений зависит от возбудителя: •• при плесневых микозах — вязкое, серовато — белое или тёмное, желеобразное; •• при аспергиллёзе — серого цвета с черноватыми точками (напоминает холестеатому); •• при кандидозе — жёлтого или жёлто — белого цвета (напоминает творожистые массы) • Чаще, чем при других формах, наблюдают отёчность мягких тканей лица, а иногда и свищи. Обычно протекают как моносинуситы, чаще происходит поражение верхнечелюстной пазухи.
Диагностика
Методы исследования.
• Риноскопия •• Острый гайморит ••• Гиперемия слизистой оболочки носа, наиболее выраженная в среднем носовом ходе. Из средней носовой раковины стекает гнойное отделяемое ••• Пальпация передней стенки гайморовой пазухи болезненна •• Острый этмоидит. Гнойное отделяемое обычно обнаруживают в среднем и верхнем носовых ходах (т.к. происходит поражение всех групп клеток решётчатой кости). Болезненная пальпация области ската носа у внутреннего угла глаза •• Острый фронтит — характерны выраженные изменения в области переднего отдела средней носовой раковины. Слизистая оболочка в этой области гиперемирована, отёчна. Локализация скоплений гноя в передних отделах среднего носового хода. Болезненная пальпация передней и особенно нижней стенок пазухи •• Острый сфеноидит — при передней риноскопии после анемизации слизистой оболочки видна полоска гноя в самых задних отделах верхнего носового хода. Задние отделы полости носа гиперемированы, отёчны. При задней риноскопии — скопление гноя в своде носоглотки.
• Рентгенография пазух — скопление жидкости, уровень жидкости, утолщение слизистой оболочки в поражённых синусах.
• Диагностическая пункция — определение наличия характера отделяемого.
• КТ в некоторых неясных случаях хронического синусита.
Дифференциальная диагностика • Вирусный ринит • Аллергический ринит • Опухоли • Инородные тела • Гранулематоз Вегенера.
Лечение
ЛЕЧЕНИЕ
Острые синуситы • При неосложнённых синуситах лечение, как правило, консервативное •• Антибиотикотерапия (например, бензилпенициллин по 500 тыс ЕД 4–6 р/сут) в течение 7–10 дней •• Сульфаниламидные препараты (например, сульфадиметоксин в первый день 2 г, затем по 1 г/сут, ко — тримоксазол по 1 таблетке 3 р/сут после еды) •• Ненаркотические анальгетики •• Сосудосуживающие капли в нос, например 0,05–0,1% р — ры нафазолина или ксилометазолина; закапывание проводят, положив пациента на бок. Сосудосуживающий эффект постепенно уменьшается, поэтому после 5–7 дней применения рекомендован перерыв на несколько дней. Препараты противопоказаны при артериальной гипертензии, тахикардии и выраженном атеросклерозе •• Физиотерапия (при хорошем оттоке из пазухи), например микроволновая терапия (аппарат ЛУЧ — 2), токи УВЧ, лампа — соллюкс •• В амбулаторных условиях при острых гайморитах целесообразно провести пункцию пазухи с последующими промываниями её р — ром нитрофурала (1:5 000), йодинолом, 0,9% р — ром натрия хлорида и введением в неё антибактериальных средств, например бензилпенициллин (2 млн ЕД), 1% р — ра гидроксиметилхиноксилиндиоксида (назначают только взрослым, перед началом применения проводят пробу на переносимость, противопоказан при беременности), 20% р — ра сульфацетамида •• При выраженном отёке одновременно в пазуху вводят 1–2 мл суспензии гидрокортизона, 1% р — р дифенгидрамина •• При остром фронтите, этмоидите или сфеноидите и отсутствии эффекта от консервативной терапии показана госпитализация для проведения пункций или зондирования этих пазух • При осложнённых острых синуситах — хирургическое лечение •• Радикальные операции на пазухах •• Эндоскопические операции на пазухах.
Хронические синуситы
• При обострении — сочетание общего и местного лечения. Особенности •• При стафилококковом поражении антибиотикотерапия не всегда эффективна. Применяют противостафилококковую плазму (250 мл 2 р/нед), стафилококковый g — глобулин (по 1 ампуле через день, всего 5 инъекций) •• При грибковых синуситах и вне обострения — сульфаниламидные препараты, противогрибковые препараты, например нистатин 3–4 млн ЕД/сут или леворин 2 млн ЕД/сут в течение 4 нед •• При аллергических синуситах — см. Ринит аллергический.
• Дренирование верхнечелюстной пазухи выполняют с помощью пункции — при этом либо в полиэтиленовую трубку предварительно вводят иглу Куликовского, либо после пункции через иглу в пазухи проводят трубку меньшего размера. Аналогичным образом вводят дренаж в любую пазуху. Для осуществления дренирования лобной и клиновидной пазух через естественные отверстия целесообразно использовать зонд — проводник, на который надевают трубку. После проведения зондирования трубку оставляют, а зонд удаляют. Наружный конец трубки прикрепляют лейкопластырем к коже. В пазухи через дренаж вводят антибактериальные средства с учётом чувствительности к ним микрофлоры •• Для разжижения гноя в пазуху можно одновременно ввести ферменты (химотрипсин 25 мг или химопсин 25 мг) •• При аллергических синуситах в пазуху вводят суспензию гидрокортизона (2–3 мл) или антигистаминные средства •• При грибковых синуситах в пазуху вводят леворина натриевую соль или нистатин из расчёта 10 тыс ЕД на 1 мл 0,9% р — ра натрия хлорида, р — р хинозола 1:1 000 или амфотерицин В.
• Физиотерапия: микроволны, грязелечение (противопоказано при обострении синуситов). Физиотерапия противопоказана при гиперпластических, полипозных и кистозных синуситах.
• Хирургическое лечение — при полипозных, смешанных формах, а также при неэффективности консервативного лечения экссудативных форм •• Радикальные операции на пазухах с целью их санирования путём наложения искусственного соустья с носовым ходом (при гайморитах — методики по Калдвеллу–Люку, Дликеру–Иванову, при фронтитах — по Киллиану) •• Остеопластика закрытым способом (Мишенькин Н.В., 1997) •• Ультразвуковая хирургия.
Осложнения • Глазничные (орбитальные) •• Флегмона •• Неврит зрительного нерва (редко) •• Периостит глазницы •• Отёк, абсцесс ретробульбарной клетчатки • Панофтальм (воспаление всех тканей и оболочек глаза) — очень редко • Внутричерепные •• Менингит •• Арахноидит •• Экстра — и субдуральные абсцессы •• Абсцесс мозга •• Тромбофлебиты пещеристого синуса •• Тромбофлебит верхнего продольного синуса •• Септический кавернозный тромбоз.
Сопутствующая патология • Ринит • Баросинусит • Пансинусит.
Прогноз: при остром синусите благоприятный при своевременном лечении и профилактике осложнений, при хроническом может быть благоприятным, если элиминировать аллерген и обеспечить хороший дренаж.
Возрастные особенности • Дети и подростки •• Заболеваемость острым и хроническим синуситами увеличивается в позднем детском возрасте •• Наблюдают увеличение заболеваемости среди детей с тонзиллитом и аденоидами •• Наличие хронического синусита указывает на необходимость выяснения причины, лежащей в основе заболевания (деформация носа, инфекция, аденоиды) • Пожилые •• Увеличение заболеваемости к 75 годам, затем снижение •• Синусит труднее излечивается в этой возрастной группе.
МКБ-10 • J01 Острый синусит • J32 Хронический синусит
Источник
