Паховый лимфаденит у детей код по мкб
Связанные заболевания и их лечение
Описания заболеваний
Национальные рекомендации по лечению
Содержание
- Описание
- Дополнительные факты
- Классификация
- Причины
- Симптомы
- Диагностика
- Дифференциальная диагностика
- Лечение
- Прогноз
- Профилактика
- Основные медицинские услуги
- Клиники для лечения
Названия
Название: Лимфаденит у детей.
Лимфаденит у детей
Описание
Лимфаденит у детей. Воспалительная реакция лимфатических узлов в ответ на локальные или общие патологические процессы в организме. Серозный лимфаденит у детей протекает с увеличением, уплотнением, болезненностью лимфоузлов; гнойный лимфаденит сопровождается местными (гиперемией, отеком) и общими симптомами (резким ухудшением самочувствия, лихорадкой). Диагноз лимфаденита у детей устанавливается на основании клинического осмотра, общего анализа крови, УЗИ и пункции лимфоузлов. В лечении лимфаденита у детей применяется консервативная тактика (антибактериальная, десенсибилизирующая, дезинтоксикационная терапия, местные аппликации, УВЧ) или хирургическое вскрытие и дренирование гнойного очага с обязательной ликвидацией первичного источника инфекции.
Дополнительные факты
Лимфаденит у детей – инфекционный или неинфекционный воспалительный процесс в периферических органах лимфатической системы – лимфоузлах. Лимфадениту принадлежит одно из ведущих мест по частоте встречаемости в педиатрии, что обусловлено морфофункциональной незрелостью лимфатической системы ребенка. Чаще всего лимфаденит наблюдается у детей в возрасте от 1 до 6 лет и имеет более бурное течение, чем у взрослых. Лимфаденит у детей развивается вторично, осложняя течение основных инфекционно-воспалительных заболеваний, поэтому увеличение лимфатических узлов у ребенка может обнаруживаться различными детскими специалистами: педиатром, детским отоларингологом, детским стоматологом, детским хирургом, детским иммунологом, детским ревматологом и тд.
Лимфаденит у детей
Классификация
В зависимости от типа возбудителя выделяют неспецифический и специфический лимфаденит у детей, который может иметь острое (до 2-х недель), подострое (от 2-х до 4-х недель) или хроническое (более месяца) течение. По характеру воспалительных изменений лимфатических желез у детей различают серозные (инфильтрационные), гнойные, некротические (с расплавлением узлов) лимфадениты и аденофлегмоны.
По очагу поражения лимфадениты у детей разделяют на регионарные (шейные, подчелюстные, подмышечные, паховые ) и генерализованные; по этиологическому фактору — одонтогенные (связанные с патологией зубо-челюстной системы) и неодонтогенные.
Причины
Рост и развитие лимфоидных образований у детей продолжается до 6-10 лет; этот период связан с повышенной восприимчивостью к различным инфекционным агентам и недостаточной барьерно-фильтрационной функцией. Лимфоузлы, как элементы иммунной защиты, вовлекаются во все патологические процессы, протекающие в организме: распознавая и захватывая чужеродные частицы (бактерии, токсины, продукты распада тканей), они препятствуют их распространению из местного очага и попаданию в кровь.
Лимфаденит у детей чаще всего имеет неспецифический генез, его основными возбудителями являются гноеродные микроорганизмы, в первую очередь, стафилококки и стрептококки. При лимфадените у детей обычно имеется первичный очаг острого или хронического гнойного воспаления, из которого инфекция попадает в лимфоузлы с током лимфы, крови или контактным путем.
Более 70% случаев лимфаденита у детей связано с воспалительными процессами ЛОР-органов — тонзиллитом, ангиной, синуситом, отитом. Лимфаденит у детей часто сопутствует инфекциям кожи и слизистых оболочек: фурункулам, пиодермии, гнойным ранам, экземе, стоматиту. Лимфаденит может осложнять течение различных бактериальных и вирусных инфекций у детей — скарлатины, дифтерии, ОРВИ, гриппа, паротита, ветряной оспы, кори. Наибольшее количество лимфаденитов у детей отмечается в осенне-зимний период вследствие увеличения числа инфекционных и обострения хронических заболеваний.
Лимфаденит у детей старше 6-7 лет может быть связан с воспалительными заболеваниями зубо-челюстной системы (кариесом, пульпитом, периодонтитом, остеомиелитом). При этом нарастание симптомов лимфаденита у детей может происходить после затухания патологического процесса в первичном очаге. Причиной специфического лимфаденита у детей являются инфекционные заболевания с типичным для них поражением лимфатических узлов — туберкулез, инфекционный мононуклеоз, бруцеллез, актиномикоз, сифилис и тд.
В некоторых случаях лимфаденит у детей может быть связан с заболеваниями крови (острыми и хроническими лейкозами), опухолями лимфоидной ткани (лимфосаркомой, лимфогрануломатозом), а также травматическим повреждением самих лимфоузлов. Лимфаденит обычно наблюдается у детей с лимфатико-гипопластическим диатезом, часто болеющих ОРВИ, имеющих в анамнезе сопутствующие герпесвирусные инфекции (ЦМВ, вирус Эпштейна-Барра) и хронические заболевания ЖКТ.
Симптомы
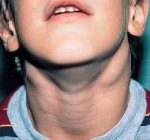
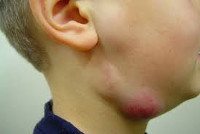
Как правило, при лимфадените у детей поражаются лимфоузлы в области лица и шеи (наиболее часто — подчелюстные и шейные с одной или обеих сторон, реже — околоушные, щечные, затылочные, заушные), в отдельных случаях – подмышечные, паховые.
Серозная стадия острого неспецифического лимфаденита у детей (1-3 сутки заболевания) проявляется болезненными, заметно увеличенными в размерах и плотно-эластичными на ощупь регионарными лимфоузлами, без потери их подвижности и развития местной кожной реакции. Общее состояние ребенка не нарушено, температура колеблется от нормальных до субфебрильных значений.
Переход острого лимфаденита в гнойную стадию (3-6 сутки заболевания) протекает с ярко выраженными местными признаками и резким ухудшением самочувствия детей. Наблюдаются признаки интоксикации: озноб, высокая температура (до 40ºС), головная боль, сильная слабость, отсутствие аппетита и нарушение сна. В области пораженных лимфоузлов возникают интенсивные тянущие или стреляющие боли, явления периаденита, местная гиперемия и отек кожи. Возможно развитие аденофлегмоны с появлением очагов флюктуации и выходом гнойного воспаления за пределы лимфоузла. Аденофлегмоны челюстно-лицевой области могут осложниться тромбозом кавернозного синуса, медиастинитом, сепсисом.
Хроническая форма лимфаденита у детей может развиться первично, если возбудителями являются слабовирулентные микроорганизмы, или стать продолжением острой формы заболевания. При хроническом течении вне обострения лимфоузлы увеличены, ограничены в подвижности, достаточно плотные, но безболезненные; самочувствие ребенка не нарушено; нагноение развивается редко. При наличии у ребенка очага хронической инфекции, длительно поддерживающего вялотекущий лимфаденит, лимфоузлы постепенно разрушаются и замещаются грануляционной тканью.
Туберкулезный лимфаденит у детей имеет продолжительное течение, ограничивается обычно шейной группой лимфоузлов, собранных в плотный, безболезненный, значительный пакет, похожий на ошейник. Туберкулезный лимфаденит у детей может осложняться казеозным распадом, образованием свищевых ходов, рубцовыми изменениями кожи.
Высокая температура тела. Озноб. Отсутствие аппетита.
Диагностика
Диагностика лимфаденита у детей включает тщательный физикальный осмотр, оценку клинической картины и анамнеза заболевания, исследование клинического анализа крови, УЗИ лимфатических узлов и ряд дополнительных дифференциально-диагностических исследований. Выявление лимфаденита у детей может потребовать обследования у врачей различных специальностей: педиатра, инфекциониста, детского отоларинголога, гематолога, хирурга, фтизиатра.
В ходе диагностики необходимо установить этиологию лимфаденита у детей, выявить первичный очаг гнойного воспаления. Вспомогательными методами выявления туберкулезного лимфаденита у детей служат туберкулиновые пробы, рентгенография грудной клетки, диагностическая пункция и бактериологический посев материала. При подозрении на онкологический процесс выполняется биопсия лимфатических узлов с цитологическим и гистологическим исследованием ткани.
Дифференциальная диагностика
Дифференциальная диагностика лимфаденитов различной локализации у детей проводится с опухолями слюнных желез, метастазами злокачественных новообразований, флегмоной, ущемленной паховой грыжей, остеомиелитом, системными заболеваниями (саркоидоз, лейкоз), диффузными заболеваниями соединительной ткани (ювенильный ревматоидный артрит, системная красная волчанка, дерматомиозит).
Лечение
Лечение лимфаденита у детей определяется стадией, типом заболевания, степенью интоксикации и направлено на купирование инфекционно-воспалительных процессов в лимфоузлах и устранение первичного очага инфекции.
При остром серозном и хроническом неспецифическом лимфадените у детей применяют консервативную терапию, включающую антибиотики (цефалоспорины, полусинтетические пенициллины, макролиды), десенсибилизирующие средства, местное лечение (сухое тепло, компрессы с мазью Вишневского, УВЧ). Показаны общеукрепляющие препараты – кальция глюконат, аскорутин, витамины, иммуностимуляторы.
При отсутствии эффекта терапии или переходе лимфаденита в гнойную стадию, ребенка госпитализируют и проводят экстренное вскрытие, дренирование и санацию гнойного очага. В случае некротического лимфаденита у детей выполняют тщательный кюретаж полости, при необходимости производят удаление лимфоузла. В послеоперационном периоде показана комплексная противовоспалительная и дезинтоксикационная терапия. Лечение специфического туберкулезного лимфаденита у детей проводят в специализированных лечебных учреждениях.
Прогноз
Прогноз лимфаденита у детей при своевременном адекватном лечении – благоприятный, при длительном хроническом течении возможно замещение лимфоидной ткани на соединительную; иногда в области пораженных лимфоузлов развивается нарушение лимфооттока (лимфостаз).
Профилактика
Предупреждение лимфаденита у детей заключается в устранении источников хронической инфекции, своевременном лечении зубов, травматических и гнойных поражений кожи и слизистых оболочек, повышении общей и местной сопротивляемости организма.
Основные медуслуги по стандартам лечения | ||
Клиники для лечения с лучшими ценами
|
Источник
Паховый лимфаденит – это воспаление лимфатических узлов в паху. Болезнь характеризуется яркой симптоматикой, сопровождается болью и представляет серьезную опасность для здоровья, поэтому требует своевременной диагностики и лечения. Проявления и причины болезни одинаковы для мужчин и женщин, чаще всего патологию связывают с воспалительными заболеваниями органов мочеполовой системы и инфекциями, передающимися половым путем.
Что такое лимфаденит?

Паховые лимфоузлы расположены подкожно в области паховой связки, они собирают всю лимфу от ног, промежности, половых органов
Лимфаденитом называется воспаление лимфатических узлов. Патология может поражать лимфатические узлы любой группы. Паховый лимфаденит относится к распространенным патологиям лимфатической системы.
Развитие заболевания обусловлено проникновением инфекции в лимфатические узлы. Как правило, локальное воспаление лимфоузлов связано с заболеваниями органов, расположенных в этой же зоне. Это объясняется функцией лимфоузлов. Они выполняют роль фильтра, очищая лимфу от токсинов и инфекционных микроорганизмов. При инфицировании органов лимфа переносит болезнетворные агенты в лимфатические узлы для дальнейшей фильтрации. В случае ослабления иммунной системы организм не может справиться с болезнетворными агентами своими силами. Лимфатические узлы поглощают патогены из лимфы, однако из-за ослабления иммунитета не могут “очиститься”. Токсины и патогенные микроорганизмы оседают в лимфоузлах, что провоцирует начало воспалительного процесса.
Особенностью пахового лимфаденита у женщин и мужчин является яркая симптоматика, позволяющая своевременно обнаружить болезнь, обратиться к врачу и начать терапию.
Классификация лимфаденитов
Согласно международному классификатору болезней МКБ-10, паховый лимфаденит обозначается кодом L04.8. Как правило, эта болезнь протекает в острой форме, что характеризуется внезапным началом и быстрым нарастанием симптомов.
По характеру течения также выделяют хроническую форму воспалительного процесса. Она развивается на фоне скрыто протекающих инфекционных заболеваний, либо вследствие невылеченного острого воспаления лимфоузлов.
Хроническая форма лимфаденита отличается более сглаженными симптомами, однако сопровождается выраженным дискомфортом, поэтому без внимания со стороны пациента не остается.
По локализации паховый лимфаденит относится к поверхностным воспалительным процессам, что объясняется особенностями расположения этой группы лимфоузлов.
По вовлечению лимфатических узлов паховые лимфадениты у мужчин и женщин бывают односторонними, двусторонними и обширными.
Обратите внимание! В подавляющем большинстве случаев лимфаденит поражает один лимфатический узел.
Односторонним называется воспаление лимфоузла с одной стороны паховой области. Соответственно, при двустороннем лимфадените воспаляются лимфатические узлы слева и справа. Как правило, болезнь относится к локальным воспалениям, то есть поражается по одному узлу с каждой стороны. Тяжелой формой патологии является обширный, или распространенный, паховый лимфаденит, при котором воспаляется вся регионарная группа лимфатических узлов в паху. Эта форма болезни является скорее осложнением локализованного воспалительного процесса, чем самостоятельным заболеванием. Воспаление всей группы обусловлено распространением инфекции с одного лимфатического узла на соседние.
По природе воспаления лимфадениты в паху разделяют на серозные и гнойные. Серозным называется асептическое воспаление, то есть бактериальных агентов в лимфатических узлах нет. Гнойный воспалительный процесс сопровождается образованием нагноения, а при прогрессировании – абсцесса. Абсцессом называется крупная воспаленная полость в органе, наполненная гноем. Гнойное воспаление опасно развитием некроза тканей. Как правило, гнойный лимфаденит в паху у женщин и мужчин развивается из-за отсутствия своевременного лечения серозной формы болезни.
В зависимости от причины развития паховый лимфаденит делят на специфический и неспецифический. Специфический воспалительный процесс связан с развитием сифилиса, гонореи, туберкулеза и др. Неспецифический лимфаденит в паху у мужчин и женщин развивается на фоне воспалительных процессов в органах таза, вызванных условно-патогенными микроорганизмами – стрептококком, стафилококком, кишечной или синегнойной палочкой и т.д. Неспецифический паховый лимфаденит в международной классификации имеет код по МКБ-10 I88.
Симптомы заболевания

Паховый лимфаденит вызывает дискомфорт и боль в паху при движении (в норме лимфоузлы паховой области не прощупываются и внешне не визуализируются)
Лимфаденит в паховой области проявляется одинаково у мужчин и женщин. Основной симптом – значительное увеличение размеров лимфатического узла. В зависимости от локализации воспаления может появляться крупный бугорок в верхней части паха, в середине паховой складки, либо в нижней части лобка.
Признаки и симптомы пахового лимфаденита:
- сильный отек и увеличение лимфоузла;
- покраснение кожи в пораженной зоне;
- боль при пальпации и резких движениях;
- повышение температуры тела свыше 38 градусов;
- симптомы общей интоксикации;
- ночная потливость;
- упадок сил и слабость.
Воспаленный лимфатический узел сильно увеличивается в размерах и заметно выделяется на фоне паховой области. Появившийся бугорок может достигать 5-7 см в диаметре. Специфическим симптомом воспаления лимфоузла является боль. В случае серозного воспаления болевой синдром чувствуется при пальпации, усиливается при ходьбе из-за трения лимфоузла об одежду. В случае гнойного воспалительного процесса боль присутствует постоянно. В состоянии покоя она пульсирующая и постоянная, а при пальпации усиливается, проявляется резко.
Паховый лимфаденит сопровождается выраженным дискомфортом, так как лимфоузлы этой области постоянно прикрыты одеждой. Ношение тугого белья приводит к еще большему отеку лимфоузла и сильной боли.
К симптомам общей интоксикации относят головную боль, упадок сил, тошноту и слабость. При нагрузках и резких движениях боль может иррадиировать в нижнюю часть живота и поясницу.
При паховом лимфадените лечение следует начинать как можно скорее. Заметив увеличение лимфоузла и появление хотя бы одного из вышеперечисленных симптомов, следует немедленно обратиться к врачу.
Причины заболевания
Как уже упоминалось, паховый лимфаденит может быть вызван специфическими и неспецифическими патогенами. При этом заболевание не первично, а развивается на фоне патологических процессов в органах мочеполовой системы. К специфическим причинам развития лимфаденита у мужчин и женщин относят заболевания, передающиеся половым путем:
- сифилис;
- гонорею;
- трихомониаз;
- хламидиоз.
Среди специфических болезней, сопровождающихся развитием пахового лимфаденита, также выделяют туберкулез. При заражении палочкой Коха обычно поражаются лимфоузлы грудной клетки и шеи, однако в 10% случаев скрытого туберкулеза могут инфицироваться паховые лимфатические узлы.
Неспецифические причины развития заболевания:
- кандидоз половых органов;
- бактериальный уретрит;
- инфекционный простатит у мужчин;
- воспалительные заболевания яичников;
- острый эпидидимит;
- фурункулез;
- трофические язвы и абсцессы нижних конечностей.
Инфекция проникает в лимфатические узлы с током лимфы. Воспаление паховых лимфоузлов всегда связано с заболеваниями органов таза или нижних конечностей. Гнойная форма болезни обусловлена действием стрептококка и стафилококка и нередко развивается на фоне образования фурункулов в паху – крупных кожных очагов воспаления, наполненных гноем (нарывы).
Чем опасно заболевание?
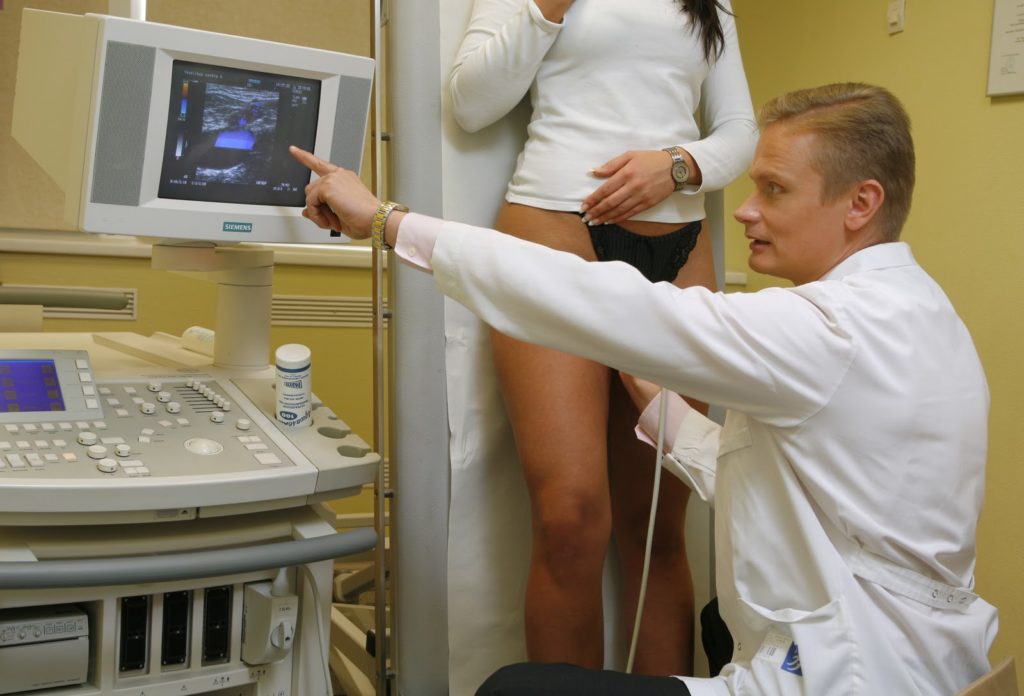
Запущенное и не вовремя выявленное заболевание может привести к заражению крови
Паховый лимфаденит сильно подрывает женское и мужское здоровье. Помимо того, что патология вызывает дискомфорт и ухудшает качество жизни, воспаление этой группы лимфоузлов может иметь негативные последствия для всего организма. В первую очередь следует учесть, что заболевание вызывают инфекции, передающиеся половым путем. Некоторые заболевания могут протекать бессимптомно, например, гонорея, поэтому воспаление лимфоузлов может долгое время оставаться единственным видимым нарушением в работе организма. В этом случае необходимо своевременно обратиться к врачу, чтобы выявить опасную инфекцию и пройти лечение.
Обратите внимание! Само по себе наличие очага инфекции в организме очень опасно. При паховом лимфадените важно воздействовать на причину воспаления лимфоузлов, выявить которую можно только путем комплексного обследования.
Гнойное воспаление потенциально опасно образованием абсцесса. Он может прорываться при механическом повреждении, тогда гнойное содержимое проникает в лимфосистему, а затем и в общий кровоток. Это вызывает сепсис – заражение крови. Кроме того, при нагноении в лимфоузлах формируются очаги некроза, что может приводить к появлению гранулем, потенциально опасных риском перерождения клеток в злокачественные, и к образованию свищей.
Диагностика

В первую очередь для диагностики пахового лимфаденита проводят наружный осмотр паха и лимфатических узлов
Для постановки диагноза необходимо пройти обследование у уролога, гинеколога или дерматовенеролога. Сама по себе диагностика лимфаденита не вызывает проблем, однако болезнь важно дифференцировать с лимфомой – злокачественным заболеванием лимфатической системы.
Необходимые анализы и исследования:
- общий и биохимический анализы крови;
- урогенитальный мазок;
- УЗИ лимфоузлов;
- анализ ПЦР;
- УЗИ органов малого таза.
При лимфадените выявляются изменения в анализе крови. В первую очередь это проявляется снижением количества лимфоцитов – основных иммунных клеток. Кроме того, по характеру изменений в крови можно исключить лимфому.
Микроскопия урогенитального мазка позволяет исключить наиболее распространенные инфекции половых органов. Для получения более полной картины делается бактериальный посев и анализ ПЦР. На основании этих обследований удается выявить заболевания, передающиеся половым путем.
УЗИ органов таза для женщин и мужчин, а также обследование предстательной железы для мужчин – это необходимые исследования, позволяющие исключить наличие воспалительных заболеваний, которые могут привести к увеличению лимфоузлов.
Как самому определить лимфаденит?
Существует не так много заболеваний лимфоузлов, и самым опасным из них является лимфаденит. При самообследовании его необходимо дифференцировать с лимфаденопатией и лимфомой. Лимфаденопатия не всегда является патологией, это нарушение проявляется увеличением лимфоузлов без воспаления. Главное отличие лимфаденопатии от лимфаденита – отсутствие выраженного болевого синдрома в первом случае.
Отличить болезнь от лимфомы также можно по характеру болевого синдрома и по локализации воспаления. Как правило, при лимфоме заметное увеличение лимфоузлов наблюдается при прогрессировании болезни, однако при этом поражается не одна, а сразу несколько групп лимфатических узлов.
Важно! Ни лимфома, ни лимфаденопатия не сопровождаются высокой температурой и острой болью, в отличие от лимфаденита.
Лечение
Амоксиклав принимают внутрь в начале еды, глотая целиком, не разжевывая и запивая достаточным количеством воды (длительность терапии составляет от 5 до 14 дней)
Лечение лимфаденита в паху направлено на устранение инфекционного воспаления. Для этого назначаются антибиотики при лимфадените паховой зоны. Как правило, применяют фторхинолоны или макролиды. В случае сифилиса и гонореи назначаются комбинированные препараты пенициллиновой группы, например, Амоксиклав.
Лечить паховый лимфаденит следует комплексно. В терапии лимфаденита в паху у женщин и мужчин также используют препараты для уменьшения симптоматики – нестероидные противовоспалительные средства, жаропонижающие препараты, мази и кремы для наружного применения.
Так как основным методом лечения является антибактериальная терапия, лечить болезнь своими силами нельзя. Важно проконсультироваться с врачом, который составит оптимальную схему терапии на основании анализов и после определения чувствительности возбудителя болезни к выбранному препарату.
Источник
